Билиарный цирроз печени можно ли вылечить
Сегодня цирроз печени относится к категории хронических заболеваний, которое со временем прогрессирует в негативную сторону с возможным летальным исходом. Чаще всего этот недуг встречается у людей, которые на протяжении длительного времени злоупотребляют спиртными напитками.
Вследствие этого поражаются клетки печени, которые не подлежат восстановлению. Орган перестает выполнять свое прямое функциональное предназначение – фильтрацию организма от вредных токсических веществ.
Все чаще современный человек задается вопросом о том, лечится ли цирроз печени? В представленной статье мы постараемся разобрать этот вопрос по пунктам, и обозначить в каких случаях может наступить выздоровления, а когда на пациента ожидает летальный исход.
Почему цирроз не излечим?
Узнайте больше: восстановление печени народными средствами.
Заходя издалека можно сказать о том, что полностью излечить цирроз печени невозможно. Ведь в процессе заболевания происходит рубцевание ткани, которая в момент выздоровления заменяется на соединительную ткань.
Последняя в свою очередь не способна выполнять полноценное функционирование. Более того, бывают случаи, когда человек полностью отказался от алкоголя, а болезнь продолжает медленно, но уверенно прогрессировать.
Излечим ли цирроз печени? Современные медицинские технологии и методики позволяют значительно приостановить развитие заболевания, особенно если недуг диагностировали на начальной стадии. Тем самым жизнь человека продлевается не на один десяток лет, а ее качество становится практически полноценным.
Лечение неактивной стадии цирроза
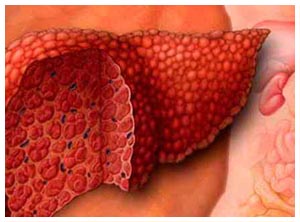 Возможно, ли вылечить цирроз печени? Современный человек знает основные причины цирроза, которые выражены в чрезмерном употреблении алкоголя и других вредных привычках. Поэтому перед тем, как приступить к процессу лечения, специалисты выдвигают одно основное требование – здоровый образ жизни.
Возможно, ли вылечить цирроз печени? Современный человек знает основные причины цирроза, которые выражены в чрезмерном употреблении алкоголя и других вредных привычках. Поэтому перед тем, как приступить к процессу лечения, специалисты выдвигают одно основное требование – здоровый образ жизни.
Это фундамент, который способствует качественному протеканию выздоровления. Лечение компенсированной стадии осуществляется в домашних условиях. Специальная лечебная диета является неотъемлемой частью, которую необходимо соблюдать с невероятной точностью. В противном случае, заболевание может дать сильнейшее обострение. Далее представлен примерный рацион, который составляет врач-диетолог в зависимости от стадии цирроза:
- Запрещено употреблять в своем дневном рационе еду, которая богата на наличие различных эфирных масел (редис, шпинат, чеснок, горчица, репа и пр.). Полностью откажитесь от специй и приправ. Употребляя эти продукты, происходит спазм гладкой мускулатуры, который способствует сужению сосудов и качественной циркуляции крови. А это в свою очередь раздражает печень и негативно сказывается на е работе;
- Алкоголь, газированные напитки, соки. Все эти жидкости содержат в своем составе большое количество консервантов и вредных веществ, на переработку которых печень тратит слишком много сил;
- Исключите из меню продукты, содержащие чрезмерное количество жира животного происхождения (сало, жирное мясо, колбасы, майонез и пр.). Для их переработки требуется слишком много желчи, которую больная печень не в состоянии обработать;
- Бобовые продукты, такие как, горох, соя или фасоль, приводят к метеоризму, который итак имеет место быть в процессе течения цирроза.
Следующим условием лечения неактивной стадии недуга является употребление минимального количества медикаментозных препаратов. Особенно это касается тех лекарственных средств, которые метаболизируются в печенке. Современный производитель медикаментов выпускает множество препаратов, которые обладают гипатотоскическими свойствами, поэтому врачи назначают именно такие средства.
Стоит отметить, что некоторые антибактериальные препараты также разрешены к употреблению пациентам с циррозом. Однако не нужно заниматься самолечением, ведь это серьезное заболевание, которое может потянуть за собой летальный исход. Поэтому только лечащий врач может принимать решение касательно назначений.
Лечение активной стадии цирроза печени
Активный цирроз печени, излечим или нет? – вопрос довольно риторический, ведь в данном случае дела обстоят куда хуже, нежели с компенсированной стадией. Здесь обязательными мерами являются не только отказ от вредных привычек и диета, но и прием лекарственных медикаментов.
Гормоны, иммунодепрессанты, гепатопротекторы – все эти группы препаратов должны присутствовать в процессе комплексного лечения недуга. Когда человек находится в тяжелом состоянии, специалист назначает инфузионную терапию.
Лечение определяется в зависимости от причин возникновения цирроза, а также формы его протекания.
 К примеру, при асците, в брюшной полости больного накапливается жидкость, которую необходимо с регулярной периодичностью выкачивать. На первых порах больному могут назначить мочегонные средства, но чаще всего проводится специальная дренажная трубка, через которую вытекает та самая жидкость.
К примеру, при асците, в брюшной полости больного накапливается жидкость, которую необходимо с регулярной периодичностью выкачивать. На первых порах больному могут назначить мочегонные средства, но чаще всего проводится специальная дренажная трубка, через которую вытекает та самая жидкость.
При возникновении внутренних кровотечений, связанных с нагрузкой сосудов, пациент подвергается переливанию компонентов крови. Иногда доктор считает нужным назначить железосодержащие препараты. Довольно часто на фоне цирроза развивается геморрой, поэтому его также следует лечить.
Все вышеперечисленное лечение в активной стадии заболевания является исключительно поддерживающими мерами, которые помогают продлить жизнь пациенту на несколько лет или месяцев. Для того, что бы лечение цирроза было эффективным необходимо диагностировать его на ранних стадиях.
В противном случае, когда недуг достиг четвертой завершающей стадии, лечение уже не способно помочь больному. Здесь есть два варианта, первый – это дорогостоящая трансплантация печени в процессе выполнения которой, существует масса противопоказаний. И второй вариант – это летальный исход.
Стоит отметить, что 50% больных циррозом людей умирают. В большей мере этому заболеванию подвержены женщины. Данный факт связан с тем, что их организм не способен воспринимать большое количество токсин. Наверняка из сегодняшней статьи вы поняли, отчего бывает цирроз печени.
Поэтому, если ваша жизнь течет в неправильном направлении, постройтесь изменить его самостоятельно, оказавшись от злоупотребления спиртными напитками и алкоголем.
Можно ли полностью вылечить цирроз печени? При правильном поддерживающем лечении можно жить с поврежденной печенью несколько десятков лет, однако полностью избавится от цирроза, у вас вряд ли получится. Поэтому не стоит доводить себя до страшных смертельных заболеваний!
Источник
- Причины возникновения билиарного цирроза
- Как лечить билиарный цирроз?
- С какими заболеваниями может быть связано
- Лечение билиарного цирроза в домашних условиях
- Какими препаратами лечить билиарный цирроз?
- Лечение билиарного цирроза народными методами
- Лечение билиарного цирроза во время беременности
- К каким докторам обращаться, если у Вас билиарный цирроз
Причины возникновения билиарного цирроза
Первичный билиарный цирроз (ПБЦ) — хроническое гранулематозное деструктивное воспалительное заболевание междольковых и септальных желчных протоков аутоиммунной природы, приводящее к развитию длительного холестаза, переходящего на поздних стадиях в цирроз. Заболевание не отличается широкой распространенностью – обычно это от 4 до 15 случаев на 1 млн человек. Доля ПБЦ среди всех циррозов печени оценивается в 6-12%. Заболеванию более подвержены встречается преимущественно у женщин, чаще в возрасте старше 35 лет, доля мужчин среди заболевших составляет 10-15%. Средний возраст больных 53 года, он примерно одинаковый и для женщин, и мужчин.
Происхождение первичного билиарного цирроза до конца не изучено. Что удалось установить, так это неинфекционную природу заболевания. Существуют гипотезы наследственного характера билиарного цирроза, однако распространенность наследственных форм не превышает 1-7%. Отмечена слабая связь между ПБЦ и антигенами гистосовместимости HLA, DR8, DR3, DR4, DR2 и геном DQB1.
Высказывается мнение об этиологическом значении иммунопатологических особенностей организма, то есть недостаточности иммуносупрессорной системы, которая среди всего прочего оказывается и маркером генетической предрасположенности.
В то же время ведущее значение в патогенезе ПБЦ имеют аутоиммунные клеточные реакции. Аутоиммунные заболевания печени характеризуются наличием специфических аутоантител. Для ПБЦ характерным является наличие антимитохондриальных антител (АМА), расположенных на внутренней мембране митохондрий.
Первичный билиарный цирроз развивается в четыре стадии:
- хронический негнойный деструктивный холангит — характеризуется воспалением и деструкцией преимущественно междольковых и септальных желчных протоков, расширенные портальные тракты инфильтруются лимфоцитами, плазматическими клетками, макрофагами и эозинофильными лейкоцитами, целостность базальной мембраны пораженных желчных протоков нарушена; изменения паренхимы долек представлены расширением желчных капилляров печеночных пластинок, число микроворсинок на билиарном полюсе гепатоцитов уменьшено; нередко около пораженных желчных протоков обнаруживают гранулемы и тогда имеет место гранулематозный холангит;
- пролиферация холангиол и перидуктальный фиброз — развиваются вслед за деструкцией междольковых и септальных протоков; в портальных трактах наряду с лимфоплазмоцитарной инфильтрацией и разрушающимися желчными протоками появляются очаги пролиферации билиарного эпителия; инфильтрат по ходу пролиферирующих холангиол содержит много нейтрофилов и макрофагов, а количество междольковых и септальных желчных протоков по мере их деструкции уменьшается;
- фиброз стромы при наличии воспалительной инфильтрации паренхимы печени — характеризуется появлением соединительнотканных тяжей, отходящих от портальных трактов, соединяющих между собой соседние тракты и центральные вены с портальными трактами; по ним распространяется воспалительный инфильтрат в пролиферирующие желчные протоки, пролиферация протоков снижается;
- цирроз печени — характеризуется всеми признаками монолобулярного цирроза; в портальной строме отсутствуют желчные протоки мелкого и среднего калибра, выявляют очаговую пролиферацию холангиол, периферический и центролобулярный холестаз.
Клиническая картина билиарного цирроза включает в себя следующее разнообразие признаков:
- кожный зуд — начальный симптом ПБЦ, наблюдающийся у большинства больных, сначала он имеет перемежающийся характер, затем становится постоянным, усиливается после теплой ванны и ночью; постепенно сочетается с желтушным окрашиванием кожи и склер, но часто он предшествует желтухе, иногда за несколько месяцев и даже лет;
- темно-коричневая пигментация кожи — вначале в области лопаток, а затем диффузная у большинства больных (55%);
- желтуха холестатического типа — нарастает медленно, наблюдается как ранний симптом заболевания менее чем у половины больных, обычно рассматривается как прогностически неблагоприятный симптом, указывающий на быстрое прогрессирование болезни;
- ксантелазмы — определяются на ранних стадиях у 20-30% больных, при увеличении содержания холестерина в сыворотке крови выше 12 ммоль/л ксантелазмы возникают уже через 2-3 мес; гиперхолестеринемия выше 7,8 ммоль/л (300 мг%) приводит к развитию ксантелазм через 1 год; снижение уровня холестерина у ряда больных сопровождается исчезновением ксантелазм;
- внепеченочные симптомы — «печеночные» ладони, сосудистые звездочки имеются лишь у отдельных больных; они всегда единичные; у большинства наблюдающихся мужчин отмечается гинекомастия; возможна незначительная гепатомегалия (печень выступает на 1,5-3 см из-под реберной дуги, плотная, с гладким краем); спленомегалия наблюдается у половины больных, у некоторых она преходящая и зависит от фазы обострения или ремиссии.
Начальными признаками болезни могут служить такие неспецифические симптомы, как:
- болевой синдром в области правого подреберья, иногда с лихорадкой;
- повышенная СОЭ;
- боль в суставах и мышцах;
- диспепсический синдром;
- кожный синдром;
- васкулит;
- склеродермия.
Развернутая стадия ПБЦ характеризуется прогрессирующим ухудшением состояния больных, нарастанием желтухи, иногда повышением температуры до субфебрильных, а затем фебрильных цифр, истощением, вплоть до кахексии, из-за нарушения всасывания в кишечнике.
Как лечить билиарный цирроз?
Режим и диетотерапия при лечении билиарного цирроза строятся по тем же принципам, что и у больных циррозом печени. При выраженном холестазе с резким уменьшением поступления желчи в кишечник количество жира ограничивают до 40-50 г/сут, преимущественно в виде растительного масла.
Назначается витаминотерапия — витамины A, D, Е, К способствуют компенсации эндогенного дефицита, вводятся в основном парентерально.
В комплексе с витамином D применяют кальция глюконат.
Терапия билиарного лечения различается по двум направлениям — симптоматическое и патогенетическое лечение. Кроме того, выбор лечащего врача сосредотачивается между консервативной терапией и хирургическим вмешательством.
Симптоматическое лечение представлено:
- холестирамином — обладает избирательным сродством к желчным кислотам и при приеме внутрь связывает их в виде прочного комплекса в кишечнике и выводится с фекалиями, вследствие приема часто в меру снижается содержание холестерина и билирубина сыворотки крови, желтуха и зуд исчезают или существенно ослабевают; длительное применение холестирамина может способствовать развитию остеопороза;
- билигнин — препарат из активированного угля, тормозит реабсорбцию желчных кислот в кишечнике и оказывает аналогичное холестирамину противозудное действие.
- рифампицин — повышает активность печеночных микросомальных ферментов, способствуя тем самым ускорению сульфоксидации желчных кислот с их последующей элиминацией с мочой, также усиливает метаболизм нежелчнокислотных пруритогенных субстанций; к побочным эффектам относятся токсический гепатит со значительным повышением активности трансаминаз, разрешающийся после отмены препарата, аллергические реакции и лейкопения;
- метронидазол — изменяет метаболизм желчных кислот в кишечнике у больных с холестазом, применяется в виде пульс-терапии.
Патогенетическое лечение проводится иммуносупрессивными, антивоспалительными, антифибротическими препаратами. Применяются:
- глюкокортикостероиды — позволяют улучшить клинические симптомы, то есть временно ослабляет зуд, снимает утомляемость, снижает активность аминотрансфераз, IgG и в то же время не влияют на уровень билирубина сыворотки, вызывают снижение воспалительной реакции, по данным гистологии печени; сохраняется риск развития тяжелого остеопороза, минимизировать который способны бифосфонаты;
- будезонид — ГКС второго поколения с низкой системной активностью, а потому почти не вызывает побочных эффектов;
- метотрексат — демонстрирует эффективность в отношении клинических симптомов, билирубинемии и активности щелочной фосфотазы, вместе с тем отмечаются выраженные побочные эффекты;
- колхицин — обладает выраженным противофиброзным и противовоспалительным действием; минимально токсичен; наиболее эффективное воздействие отмечено при сочетании колхицина с урсодезоксихолевой кислотой или метотрексатом.
- гептрал — инициатором переметилирования, пересульфурирования и полиаминового синтеза (трех важных путей метаболизма в человеческом организме); выступает либо как донор метальной группы, либо как индуктор ферментов; повышает подвижность мембран и увеличивает их поляризацию, что в свою очередь ведет к улучшению функционирования транспортных систем желчных кислот, связанных с мембранами гепатоцитов.
Трансплантация печени является методом выбора для пациентов с прогрессирующим ПБЦ и клинико-лабораторными признаками печеночной декомпенсации. Время направления больного на трансплантацию печени определяют, вычитая 1-2 года из числа лет предполагаемой продолжительности жизни. Вместе с тем должен быть определен удачный момент для оперативного вмешательства, так как у больных с терминальной печеночной недостаточностью хирургия неприемлема. Инвалидизирующая слабость, резистентный кожный зуд, тяжелый остеопороз могут явиться показанием для включения в лист ожидания на более ранних стадиях ПБЦ. Успешная трансплантация может полностью вернуть здоровье на десять лет и более, но иногда возможно возникновение ПБЦ в трансплантированной печени.
Прогноз зависит от стадии болезни. По данным различных авторов, средняя выживаемость больных при бессимптомном течении заболевания составляет 10-20 лет, при наличии клинических проявлений — 7,5-10 лет. Летальный исход связан чаще всего с кровотечением из расширенных варикозных вен, печеночной комой, септицемией.
С какими заболеваниями может быть связано
Первичный билиарный синдром в ходе своего развития сопровождается рядом заболеваний, преимущественно хронических форм и аутоиммунной природы:
- склеродермия,
- системная красна волчанка,
- ревматоидный артрит,
- тиреоидит Хашимото
- миастении,
- целиакия,
- поперечный миелит,
- инсулинзависимый сахарный диабет,
- аутоиммунная тромбоцитопения,
- фиброзирующий альвеолит,
- пернициозная анемия,
- саркоидоз,
- почечный канальцевый ацидоз.
Из кожных поражений с предположительно иммунным патогенезом с ПБЦ наиболее часто ассоциируется красный плоский лишай. Кроме того, с аутоиммунной патологией печени могут сочетаться псориаз, дискоидная красная волчанка, пемфигоид, узловатая эритема, геморрагический васкулит.
С развитием иммунодефицитного состояния, особенно в случаях иммуносупрессивной терапии, связывают высокую частоту возникновения злокачественных опухолей внепеченочной локализации у больных ПБЦ (рак молочной железы, аденокарцинома желудка, плоскоклеточная карцинома шейки матки, рак мочевого пузыря, высокодифференцированная карцинома бронхов, лимфома Ходжкина, карцинома толстой кишки и низкодифференцированная плоскоклеточная карцинома бронхов).
Смерть может наступить как в результате осложнений поражения печени (печеночная кожа, кровотечение из варикозно-расширенных вен пищевода), так и системной патологии (сердечнососудистая, почечная недостаточность).
Лечение билиарного цирроза в домашних условиях
Лечение билиарного цирроза продолжительно во времени, а потому на различных этапах терапии больной может находиться как в домашних условиях, так и госпитализироваться. В условиях стационара рекомендуется проводить диагностику заболевания, курсы интенсивной терапии, хирургические вмешательства.
Какими препаратами лечить билиарный цирроз?
- витамин А (ретинол) — в дозе 100000 ME 1 раз в месяц внутримышечно;
- витамин D (эргокальциферол) — по 3000 МЕ/сутки перорально (6 капель масляного раствора при содержании в 1 мл 25000 ME);
- витамин Е (токоферол) — внутрь в дозе 300 мг/сутки в течение 10-20 дней;
- витамин К (викасол) — внутримышечно по 10 мг 1 раз в сутки в течение 5-10 дней до ликвидации геморрагий, а затем по 1 инъекции в месяц;
- глюконат кальция (в комплексе с витамином D) — в дозе 2-3 г/сутки;
- холестирамин — 10-16 г/сутки (по 1 чайной ложке на стакан воды или сока 3 раза в день) за 40 минут до завтрака, через 40 минут после завтрака и за 40 мин до обеда; длительность курса подбирается индивидуально (от 1 мес до нескольких лет);
- билигнин — доза 5-10 г за один прием, назначают 3 раза в сутки за 30-40 минут до еды; длительность курса 1-3 месяца;
- рифампицин — в дозе 10 мг/кг, принимается длительно (месяцами);
- метронидазол — пульс-терапия по 250 мг 3 раза в день в течение недели;
- преднизолон — в дозе 30 мг/день в течение 8 недель с постепенным уменьшением дозы до 10 мг/день;
- метотрексат — в дозе 15 мг внутрь 1 раз в неделю;
- колхицин — в дозе 0,6 мг 2 раза в день;
- урсодезоксихолевая кислота — в дозе 10-15 мг/кг длительностью от 10 месяцев до 2 лет и более;
- гептрал (адеметионин) — 16 внутривенных медленных вливаний по 800 мг адеметионина ежедневно и 16 дней перорального приема адеметионина по 1600 мг (2 таблетки 2 раза в день);
- аделив — 1 капсула содержит: адеметионин 400 мг; форма выпуска: капсулы №30; способ применения: взрослым по 1-2 капсулы 2 р/д за 1 час до или через 2 часа после еды.
Лечение билиарного цирроза народными методами
Лечение билиарного цирроза народными средствами рекомендуется обсудить со своим лечащим врачом, а не предпринимать на собственное рассуждение. К обсуждению можно принять следующие рецепты:
- варенье из одуванчиков — несколько сотен цветков одуванчика порезать и залить литром воды, добавить нарубленный лимон, настоять в течение 6 часов, процедить; добавить килограмм сахара и выварить в течение 1-2 часов на медленном огне; принимать на регулярной основе;
- отвар овса — соединить по 3 ст.л. овса и березовых почек, 2 ст.л листьев брусники, залить 4 литрами холодной воды, оставить настаиваться в течение суток; в другой посуде истолочь 1 ст.л. плодов шиповника, залить литром кипятка и проварить 10 минут, снять с огня и настоять в течение тех же суток; на следующий день овсяный отвар прогреть на медленном огне 15 минут, добавить 3 ст.л. спорыша и 2 ст.л. кукурузных рылец, проварить еще 15 минут, снять с огня и настоять 45 минут; процедить сквозь марлю, следом в ту же емкость процедить настой шиповника; в общей сложности должно получиться 3-3,5 литра отвара, который нужно хранить в темной посуде в холодильнике не более 5 дней; принимать в теплом виде по 150 грамм 4 раза в день за полчаса до еды;
- лимонно-медовая паста — пропустить через мясорубку или перемолоть в блендере 2 лимона, 100 мл оливкового масла, 500 грамм цветочного меда, 1,5 головки очищенного чеснока; все тщательно перемешать и хранить в холодильнике; принимать за полчаса до еды по 1 ст.л. 3 раза в день.
Лечение билиарного цирроза во время беременности
Лечение билиарного цирроза в период беременности во многом повторяет лечение холестаза беременных. Заболевание в период беременности развивается нечасто, поскольку распространено в большей мере в старшей возрастной группе.
К каким докторам обращаться, если у Вас билиарный цирроз
- Гастроэнтеролог
- Гепатолог
При постановке диагноза необходимо учитывать пол, возраст, наследственность. Примечательно, что в трети случаев заболевание диагностируется у женщин старше 60 лет.
Важнейший клинический симптом — кожный зуд. На ранних стадиях заболевания повышена активность ферментов холестаза, отмечается увеличение СОЭ.
Диагностические критерии ПБЦ:
- интенсивный кожный зуд,
- клиническое подозрение на основании наличия внепеченочных проявлений (сухой синдром, ревматоидный артрит и др.),
- повышение уровня ферментов холестаза в 2-3 раза по сравнению с нормой,
- нормальные внепеченочные желчные ходы при УЗИ,
- обнаружение антимитохондриальных антител в титре выше 1:40,
- повышение уровня IgM в сыворотке крови,
- характерные изменения в пунктате печени.
Диагноз ПБЦ ставят при наличии 4-го и 6-го критериев или трех—четырех указанных признаков.
Анализ на антимитохондриальные антитела класса М2 — специфичный и ценный диагностический тест.
При УЗИ, КТ выявляют неизмененные внепеченочные желчные протоки.
Подтверждает диагноз гистологическое исследование биоптата печени, с помощью которого выявляют негнойный деструктивный холангит на ранних стадиях заболевания, позже — формирование билиарного цирроза печени.
Лечение других заболеваний на букву — б
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Источник


