Что такое цирроз печени неуточненной этиологии
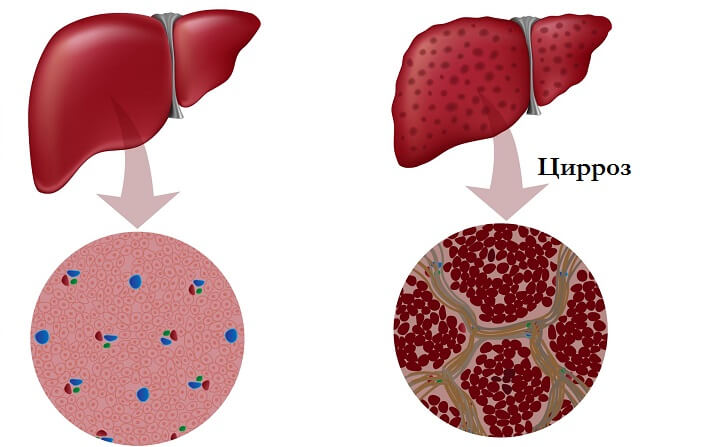
Что такое цирроз печени
Это хроническое патологическое состояние, характеризующееся необратимой заменой гепатоцитов рубцовой соединительной тканью. Как выглядит поврежденный орган? Печень, пораженная циррозом, изменяется в размерах, становится очень плотной, шероховатой, местами бугристой.
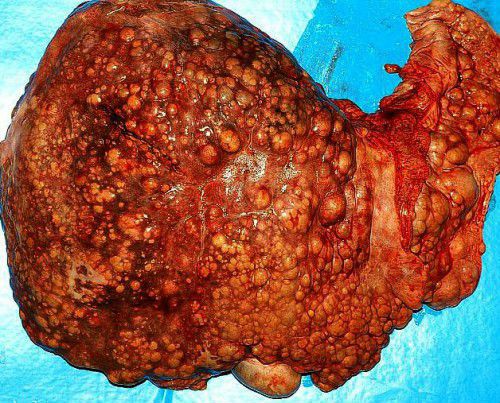
Цирроз – серьезное заболевание, приносящее кучу неприятных последствий на любой стадии возникновения, как в начальной, так и на последней стадии. Цирроз печени с трудом поддается терапии, поэтому правильнее осуществлять профилактику его развития.
По Международной классификации болезней 10-й версии (МКБ-10) циррозу печени присвоены коды, исходя из причины его возникновения:
- Алкогольный цирроз (К70.3). Заболевание печени, обусловленное избыточным приемом алкоголя, специально рассматривается отдельно. Цирроз возникает под деструктивным влиянием этилового спирта, и не имеет значения, с каким видом спиртосодержащего напитка этанол проникает в организм человека. Печеночные клетки отмирают, появляется фиброзная ткань с формированием небольших узелков. При возникновении патологии структура органа целиком изменяется. Исходом становится полное прекращение работы печени.
- Первичный билиарный цирроз (К74.3). Является следствием проявления аутоиммунного процесса. Иммунная система начинает функционировать против организма человека и повреждает желчные протоки. В результате образуется застой желчи, из-за чего гепатоциты утрачивают свою активность. Описанный вид цирроза печени, как правило, определяют у взрослых женщин старше 50 лет.
- Вторичный билиарный цирроз (К74.4). Его возникновение обусловлено агрессивным влиянием желчи, не способной выйти из забитых желчных протоков. Отчего бывает этот цирроз? Патогенез основан на повреждении протоков неудачным оперативным вмешательством или камнями. Причины устраняются операцией, иначе деструкция приведет к тяжелым осложнениям.
- Билиарный неуточненный цирроз (К74.5). Данная формулировка объединяет заболевания печени вирусной или другой инфекционной этиологии, не относящиеся к предыдущим двум группам.
- Неуточненный цирроз печени (К74.6). Если причины и признаки цирроза печени нельзя отнести ни к одной из описанных групп, больному ставится диагноз – неуточненный цирроз.
Классификация
В настоящее время не имеется единой классификации печеночного цирроза. Это объясняется необходимостью выявить этиологию, патогенез, степень активности болезни и присутствие осложнений.
- По этиологии различают такие циррозы:
- вирусный;
- алкогольный;
- токсический;
- обусловленный врожденными нарушениями обмена веществ;
- развивающийся вследствие повреждения желчевыводящих протоков (первичный, а также вторичный билиарный);
- криптогенный.
- Исходя из степени активности патологии:
- подострый;
- быстро развивающийся (активный);
- медленно развивающийся (активный);
- вялотекущий;
- скрытый.
- В соответствии с морфологической картиной:
- Мелкоузловой цирроз. Появляются атипичные узлы диаметром до 3-х мм. Данный вид цирроза можно распознать у хронических алкоголиков, выявить при обструкции желчных путей, продолжительном печеночном венозном застое, гемохроматозе.
- Крупноузловой. Проявляется атипичными узлами диаметром свыше 3-х мм. Наблюдают при вирусных инфекциях, нехватке α1–антитрипсина, аутоиммунных реакциях, заболевании Вильсона-Коновалова.
- Смешанный цирроз печени с узлами различного диаметра. Как правило, является промежуточным между мелкоузловым и крупноузловым циррозом.
- Неполный септальный. Характеризуется присутствием соединительнотканных септ, зачастую слепо заканчивающихся. Патология диффузного характера, а не мелкоузлового.
- В зависимости от осложнений, которые вызывает цирроз:
- кровотечения из пищевода и желудка;
- недостаточность печени (как следствие, энцефалопатия, кома);
- гепаторенальный синдром;
- внезапный бактериальный асцит-перитонит;
- закупорка воротной вены тромбом;
- гепатоцеллюлярная карцинома.
- По стадиям болезни, исходя из функциональных нарушений (по показателям Чайльда-Пью). Это снижение содержания белка и увеличение концентрации билирубина в крови, уменьшение протромбинового индекса, энцефалопатия, асцит:
- А (1 стадия) — компенсированная.
- В (2 стадия)— субкомпенсированная.
- С (3 стадия) — декомпенсированная.
Для начальной стадии характерна минимальная тяжесть и лучшая продолжительность жизни, около 15-20 лет. При 2 стадии болезни продолжительность жизни — не более 10 лет. Сколько составляет срок жизни при 3 стадии? Прогноз заболевания – не больше 3 лет.
Послеоперационная смертность высока при 3 стадии — около 82%. 30% — во 2 стадии, 10% — в 1 стадии.
Больше всего нуждаются в пересадке печени больные в 3 стадии заболевания.
Симптомы цирроза печени
Первыми признаками болезни могут стать:
- Непостоянная болезненность в животе, в основном, в правом подреберье. Боль увеличивается после приема жирных, жареных, маринованных продуктов, алкоголя, а также во время избыточных физических нагрузок.
- Горечь и сухость в рту, особенно по утрам.
- Выраженная утомляемость и раздражительность.
- Диспепсические расстройства со стороны желудочно-кишечного тракта.
- Желтушность кожи, слизистых и белков глаз.
Возникновение этих симптомов еще не свидетельствует об образовании цирроза печени, но является предпосылкой для обращения к специалисту с целью проверить свое здоровье.
Терминальные стадии можно узнать по следующим признакам:
- Увеличение болей в животе, ноющего или колющего характера, с чувством тяжести.
- Быстрая потеря массы, отекают ноги, растет живот.
- Тошнота и рвота беспокоят больного чаще. В содержимом рвотных масс можно выявить кровь, что говорит о кровотечении в желудочно-кишечном тракте.
- Возникает мышечная атрофия, у человека просто нет сил.
- Отмечают боль и припухлость суставов, отеки кончиков пальцев, изменение цвета кожи вокруг ногтей.
- Лицо, ладони, ступни – красноватого оттенка.
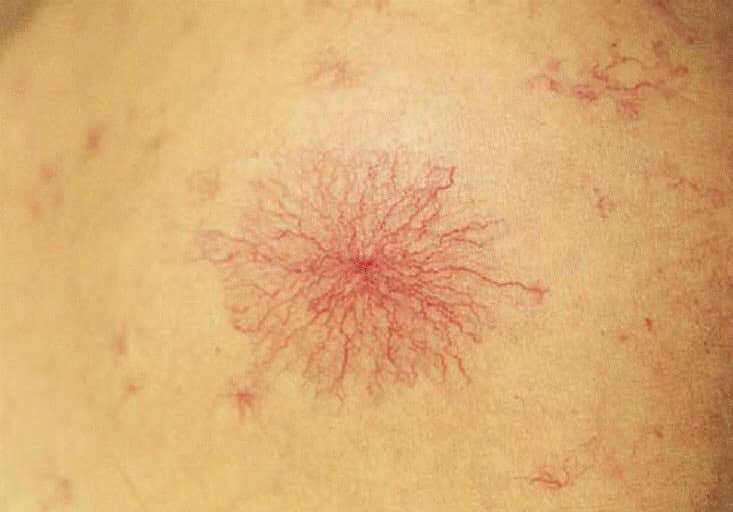
- Верхняя часть тела больного покрыта сосудистыми звездочками, их число и яркость увеличиваются по мере прогрессирования цирроза.
- У мужчин начинают расти молочные железы, исчезают волосы в подмышках и лобковой зоне. Возникает атрофия половых органов.
- Кожные покровы, слизистые и склеры становятся желтушными, поскольку печень при циррозе не способна перерабатывать билирубин.
- Наблюдают отеки нижних конечностей и языка, жжение кожи, носовые кровотечения, отмечают появление ксантелазм около век.
- У больного выявляют отсутствие настроения, плохой сон, изменение сознания, ухудшение памяти.
- Отмечается гипертермия.
- Селезенка увеличивается в размерах, появляется асцит, портальная гипертензия.
Кожа при циррозе
Для получения клинических рекомендаций следует обратиться к специалисту. Какой врач лечит цирроз печени? В этой ситуации поможет гастроэнтеролог или, лучше, гепатолог.
Как определить цирроз
Для рациональной терапии важно точно поставить диагноз. С этой целью специалист подробно заполняет историю болезни, проводит осмотр, назначает лабораторные анализы и функциональные пробы. Гепатолог рекомендует проверить состояние печени с помощью инструментальной диагностики.
Детализации этиологии заболевания помогут следующие аспекты:
- Образ жизни человека.
- Профессиональная деятельность. Следует учитывать постоянное контактирование с промышленными ядами, занятость в сельском хозяйстве, инфекционный контакт — эхинококкоз, лептоспироз.
- Пищевые предпочтения, вегетарианство.
- Избыточный прием спиртосодержащей продукции.
- Употребление лекарственных средств, обладающих токсическим влиянием на печень.
- Возникновение заболеваний печени у близких родственников.
- Хронические сердечные патологии (способствуют развитию кардиального цирроза)
Все сказанное важно для дифференциальной диагностики болезни.
Общий анализ крови при циррозе печени позволяет выявить анемию, лейкоцито- и тромбоцитопению. При анализе коагулограммы обнаруживают изменение времени свертываемости крови.
Биохимически в крови определяют увеличение активности ферментов печени, изменение состава крови. Серологическое исследование помогает выявить антитела к возбудителю гепатита. Иногда необходимо определить концентрацию альфа-фетопротеина.
Если прибегают к инструментальной диагностике, проводят ультразвуковое исследование печени, назначают КТ брюшной полости, иногда МРТ и допплерометрию.
Для окончательной диагностики цирроза следует выполнить биопсию печени.
Терапия
В лечении цирроза первоначально следует ликвидировать причину болезни. Терапевтический курс заключается в следующем:
- Лекарственная терапия.
- Диета.
- Физиотерапевтические процедуры.
- Контролируемая физическая нагрузка.
- Оперативное лечение (трансплантация печени).
Излечим или нет цирроз печени? Как правило, сформировавшаяся патология становится необратимой и окончательно выздороветь у человека не получается.
Диета
При печеночной патологии больным рекомендуют стол № 5. Эта диета призвана нормализовать работу печени и улучшить желчеотделение.
- Продукты употребляют малыми порциями 5–6 раз в сутки, жареная и жирная пища запрещена.
- Лучше использовать отварные и приготовленные на пару продукты.
- Следует пить много жидкости — не меньше полутора литров в день.
- Исключен прием любых видов алкогольных напитков.
- Белков в рационе должно быть не более 100 граммов в сутки, соли —не больше 10 граммов. При асците показана бессолевая диета.
Продукты, не разрешенные к приему:
- всякие химические пищевые добавки;
- подвергшиеся жарке, маринованию, копчению, солению;
- кондитерские изделия, мороженое;
- жиры животного происхождения;
- молочные продукты большой жирности;
- бобовые, чеснок, редька, редис, шпинат, лук, щавель;
- фрукты и ягоды с кислым вкусом;
- газированные напитки с повышенным содержанием сахара, чай и кофе.
Лекарственная терапия цирроза печени
При компенсированном и частично компенсированном заболевании рекомендуют придерживаться обязательной диеты, в качестве компенсирующей терапии используют гепатопротекторные средства.
Цирроз вирусной этиологии является показанием к назначению противовирусных препаратов. Если причина болезни — отнюдь не вирусы, специалисты советуют отечественное средство, производное глициризиновой кислоты. Этот же препарат назначают при невозможности провести противовирусную терапию.
Стоит сказать, что специфической терапии цирроза не существует.
Оперативное лечение
Заболевание в стадии декомпенсации не поддается лекарственной терапии. Необходимо решать вопрос с трансплантацией печени.
Таким образом, терапия цирроза – трудная задача, лучше стараться заболевание предупредить.
Последствия цирроза печени
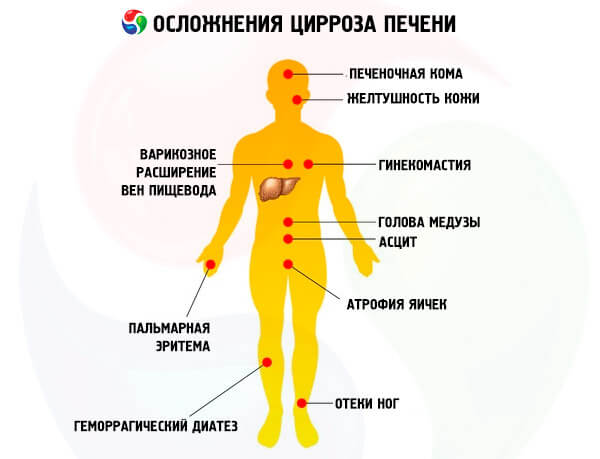
Главными осложнениями цирроза становятся:
- Асцит – накопление жидкости в животе, дополнительно именуют водянкой. Больной крайне быстро прибавляет в весе, у него растет живот, кожа на нем растягивается, становится блестящей. Выпирает пупок, возникает пупочная грыжа. Осложнение развивается при накапливании жидкости в организме человека.
- Портальная гипертензия – увеличенное давление расширяет венозные сосуды: варикозные, около пупка, геморроидальные и прочие. Вследствие этого возникают кровотечения, которые могут привести к летальному исходу. Расширение вен обнаруживают при рентгенографическом и ультразвуковом исследовании. Самым серьезным считается расширение варикозных вен.
- Кровотечения из ЖКТ – наряду с комой их называют самыми опасными последствиями. К их возникновению приводят расширения и разрывы вен в зоне желудка или пищевода. Могут являться следствием язвы и прочих патологий желудочно-кишечного тракта.
- Печеночная кома – изменения появляются на нервно-мышечном и психическом уровнях. При циррозе печени токсические продукты депонируются в организме человека, из-за чего развивается энцефалопатия и даже кома.
- Рак печени – вследствие цирроза может возникнуть и злокачественное новообразование. На его образование не влияет стадия болезни и прочие осложнения.
Грамотная терапия позволит исключить возникновение осложнений. Летальный исход становится следствием одного из данных осложнений.
Заключение
Цирроз печени – серьезная патология, плохо поддающаяся терапии. Заболевание влияет на работу всех систем организма человека. Болезнь входит в шестерку патологий, которые являются причиной смерти взрослых людей развитых государств.
Любой человек способен уменьшить вероятность образования цирроза печени правильной профилактикой. Для этого необходимо исключить прием алкогольных напитков, вредные продукты, заниматься физическими упражнениями, придерживаться правил гигиены и не принимать наркотические препараты.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.
Источник
Цирро́з пе́чени (др.-греч. κίρρως — рыжий, янтарный) — хроническое заболевание печени, сопровождающееся необратимым замещением паренхиматозной ткани печени фиброзной соединительной тканью, или стромой. Цирротичная печень увеличена или уменьшена в размерах, необычно плотная, бугристая, шероховатая. Десятилетняя смертность от постановки диагноза составляет 34-66%, в зависимости от причин: алкогольный цирроз имеет худший прогноз, чем связанный с другими причинами. Первое известное описание заболевания было за авторством Гиппократа в 5-м веке до нашей эры[2]. Сам термин «цирроз» был изобретен в 1819 году из-за желтоватого цвета больной печени.[3]
Эпидемиология[править | править код]
Годы жизни, скорректированные по нетрудоспособности пациентов с циррозом печени на 100 000 населения в 2004 году.[4]
Нет данных Менее 50 50—100 100—200 200—300 300—400 400—500 500—600 600—700 700—800 800—900 900—1000 Более 1000
В экономически развитых странах цирроз входит в число шести основных причин смерти пациентов от 35 до 60 лет, составляя 14—30 случаев на 100 тыс. населения. Ежегодно в мире умирают 40 млн человек[5] от вирусного цирроза печени и гепатоцеллюлярной карциномы, развивающейся на фоне носительства вируса гепатита B. В странах СНГ цирроз встречается у 1 % населения.
Чаще наблюдается у мужчин: соотношение мужчин и женщин составляет в среднем 3:1. Заболевание может развиться во всех возрастных группах, но чаще после 40 лет[6].
Этиология[править | править код]
Чаще цирроз развивается при длительной интоксикации алкоголем (по разным данным, от 40—50 % до 70—80 %) и на фоне вирусных гепатитов B, С и D (30—40 %) и паразитарных инфекций. Более редкие причины цирроза — болезни желчевыводящих путей (внутри- и внепечёночных), застойная сердечная недостаточность, различные химические (гепатотоксины) и лекарственные интоксикации. Цирроз может развиваться и при наследственных нарушениях обмена веществ (гемохроматоз, гепатолентикулярная дегенерация, недостаточность α1-антитрипсина) и окклюзионными процессами в системе воротной вены (флебопортальный цирроз). Среди инфекционных факторов: хронические вирусные гепатиты, особенно B и C и паразитарные инфекции, особенно грибковые и трематодозные (шистосомоз, описторхоз, кандидоз, аспергиллёз). Первичный билиарный цирроз печени возникает первично без видимой причины. Приблизительно у 10—35 % больных этиология остаётся неясной[6].
Патогенез[править | править код]
За многие месяцы и годы меняется геном гепатоцитов и создаются клоны патологически изменённых клеток. Вследствие этого развивается иммуновоспалительный процесс.
Выделяют следующие этапы патогенеза цирроза[7]:
- Действие этиологических факторов: цитопатогенное действие вирусов, иммунные механизмы, влияние гепатотоксичных цитокинов, хемокинов, прооксидантов, эйкозоноидов, ацетальдегида, железа, продуктов перекисного окисления липидов
- Активизация функции клеток Ито, что приводит к избыточному разрастанию соединительной ткани в пространствах Диссе и перицеллюлярному фиброзу печени
- Нарушение кровоснабжения паренхимы печени за счёт капилляризации синусоидов и уменьшения сосудистого русла с развитием ишемических некрозов гепатоцитов
- Активация иммунных механизмов цитолиза гепатоцитов
При мостовидном некрозе гепатоцитов в зону поражения стягиваются Т-лимфоциты, которые активизируют клетки Ито, приобретающие фибробластоподобные свойства: синтезируют коллаген I типа, что и ведёт в итоге к фиброзу. Кроме того, микроскопически в печёночной паренхиме образуются ложные дольки, не имеющие центральной вены.
Алкогольный цирроз печени. Этапы: острый алкогольный гепатит и жировая дистрофия печени с фиброзом и мезенхимальной реакцией. Важнейший фактор — некроз гепатоцитов, обусловленный прямым токсическим действием алкоголя, а также аутоиммунными процессами.
Вирусный цирроз печени. Важным фактором является сенсибилизация иммуноцитов к собственным тканям организма. Основной мишенью аутоиммунной реакции является печёночный липопротеид.
Застойный цирроз печени. Некроз гепатоцитов связан с гипоксией и венозным застоем.
Развивается портальная гипертензия — повышение давления в системе портальной вены, обусловленное обструкцией внутри- или внепечёночных портальных сосудов. Это приводит к появлению портокавального шунтирования крови, спленомегалии и асцита. Со спленомегалией связаны тромбоцитопения (усиленное депонирование тромбоцитов в селезёнке), лейкопения, а также анемия вследствие повышенного гемолиза эритроцитов. Асцит приводит к ограничению подвижности диафрагмы, гастроэзофагальному рефлюксу с пептическими эрозиями, язвами и кровотечениями из варикозно-расширенных вен пищевода, брюшным грыжам, бактериальному перитониту, гепаторенальному синдрому. У больных циррозом печени часто наблюдаются гепатогенные энцефалопатии.
Первичный билиарный цирроз печени. Основное место принадлежит генетическим нарушениям иммунорегуляции. Вначале происходит разрушение билиарного эпителия с последующим некрозом сегментов канальцев, а позднее — их пролиферация, что сопровождается нарушениями экскреции жёлчи. Стадии процесса следующие:
- хронический негнойный деструктивный холангит
- дуктулярная пролиферация с деструкцией жёлчных канальцев
- рубцевание и уменьшение жёлчных канальцев
- крупноузловой цирроз с холестазом
Патологоанатомическая картина первичного билиарного цирроза включает инфильтрацию эпителия лимфоцитами, плазматическими клетками, макрофагами[6].
Лабораторными исследованиями выявляются антимитохондриальные антитела (АМА), наиболее специфичны — М2-АМА, направленные против Е2-субъединицы пируватдегидрогеназы, повышение IgM в сыворотке. Помимо этого выявляются иммуноопосредованные внепечёночные проявления — тиреоидит Хашимото, синдром Шегрена, фиброзирующий альвеолит, тубулоинтерстициальный нефрит, целиакия, а также сочетание с заболеваниями ревматического круга — системной склеродермией, ревматоидным артритом, системной красной волчанкой[8].
Симптомы[править | править код]
Большинство внепечёночных симптомов обусловлено повышением давления в синусоидах, что ведёт к возрастанию давления в системе воротной вены. Портальная гипертензия. Также характерным симптомом является «голова медузы» — перенаполнение вен передней брюшной стенки.
Для цирроза характерны общие симптомы: слабость, пониженная трудоспособность, неприятные ощущения в животе, диспепсические расстройства, повышение температуры тела, боли в суставах, также отмечаются метеоризм, боль и чувство тяжести в верхней половине живота, похудение, астения. При осмотре выявляется увеличение печени, уплотнение и деформация её поверхности, заострение края. Сначала отмечается равномерное умеренное увеличение обеих долей печени, позднее как правило преобладает увеличение левой доли. Портальная гипертензия проявляется умеренным увеличением селезёнки.
Развёрнутая клиническая картина проявляется синдромами печёночно-клеточной недостаточности и портальной гипертензии. Имеют место вздутие живота, плохая переносимость жирной пищи и алкоголя, тошнота, рвота, диарея, чувство тяжести или боль в животе (преимущественно в правом подреберье). В 70 % случаев обнаруживается гепатомегалия, печень уплотнена, край заострён. У 30 % больных при пальпации выявляется узловатая поверхность печени. Спленомегалия у 50 % больных.
Субфебрильная температура, возможно, связана с прохождением через печень кишечных бактериальных пирогенов, которые она не в состоянии обезвредить. Лихорадка резистентна к антибиотикам и проходит только при улучшении функции печени.
Могут быть внешние признаки — пальмарная или плантарная эритема, сосудистые звёздочки, скудный волосяной покров в подмышечной области и на лобке, белые ногти, гинекомастия у мужчин вследствие гиперэстрогенемии. В ряде случаев пальцы приобретают вид «барабанных палочек».
В терминальной стадии болезни в 25 % случаев отмечается уменьшение размеров печени. Также возникают желтуха, асцит, периферические отёки из-за гипергидратации (прежде всего отёки ног), внешние венозные коллатерали (варикозно-расширенные вены пищевода, желудка, кишечника). Кровотечение из вен часто заканчивается летальным исходом. Реже возникают геморроидальные кровотечения, они менее интенсивны.
Энцефалопатия может быть следствием как печёночно-клеточной, так и портально-печёночной недостаточности[6].
Осложнения[править | править код]
- печёночная кома
- кровотечение из варикозно-расширенных вен пищевода
- тромбоз в системе воротной вены
- гепаторенальный синдром
- формирование рака печени — гепатоцеллюлярной карциномы
- инфекционные осложнения — пневмонии, «спонтанный» перитонит при асците, сепсис
Диагностика[править | править код]
Цирроз печени с уменьшением объёма органа. Компьютерная томография брюшной полости.
Характерно повышение активности АЛТ, АСТ, щелочной фосфатазы, лейкоцитоз. При гепатолиенальном синдроме может развиваться гиперспленизм, проявляющийся лейкопенией, тромбоцитопенией, анемией и увеличением клеточных элементов в костном мозге.
Расширенные и извитые венозные коллатерали выявляются при ангиографии, компьютерной томографии, ультразвуковом исследовании или в ходе оперативного вмешательства.
Классификация[править | править код]
Морфологическая классификация[править | править код]
Предложена Всемирной ассоциацией гепатологов (Акапулько, 1974) и ВОЗ (1978)[6].
- мелкоузловой, или мелконодулярный цирроз (диаметр узлов от 1 до 3 мм)
- крупноузловой, или макронодулярный цирроз (диаметр узлов более 3 мм)
- неполная септальная форма
- смешанная (при которой наблюдаются различные размеры узлов) форма
Этиологическая классификация[править | править код]
Различают следующие формы цирроза[6]:
- вирусный
- алкогольный
- лекарственный
- вторичный билиарный
- врождённый, при следующих заболеваниях:
- гепатолентикулярная дегенерация
- гемохроматоз
- дефицит α1-антитрипсина
- тирозиноз
- галактоземия
- гликогенозы
- застойный (недостаточность кровообращения)
- болезнь и синдром Бадда-Киари
- обменно-алиментарный, при следующих состояниях:
- наложение обходного тонкокишечного анастомоза
- ожирение
- тяжёлые формы сахарного диабета
- цирроз печени неясной этиологии
- криптогенный
- первичный билиарный
- индийский детский
Шкала оценки тяжести печёночной недостаточности по Чайлду — Пью[править | править код]
Функция печёночных клеток при циррозе печени оценивается по Чайльду — Пью[9][10].
| Параметр | Баллы | ||
|---|---|---|---|
| 1 | 2 | 3 | |
| Асцит | Нет | Мягкий, легко поддаётся лечению | Напряжённый, плохо поддаётся лечению |
| Энцефалопатия | Нет | Лёгкая (I—II) | Тяжёлая (III—IV) |
| Билирубин, мкмоль/л(мг%) | менее 34 (2,0) | 34—51 (2,0—3,0) | более 51 (3,0) |
| Альбумин, г/л | более 35 | 28—35 | менее 28 |
| ПТВ, (сек) или ПТИ (%) | 1—4 (более 60) | 4—6 (40—60) | более 6 (менее 40) |
Класс цирроза выставляется в зависимости от суммы баллов по всем параметрам. Сумма баллов 5—6 соответствует классу A, при сумме 7—9 — классу B, а при сумме в 10—15 баллов — классу C[6].
Ожидаемая продолжительность жизни у больных класса А составляет 15—20 лет, послеоперационная летальность при полостном хирургическом вмешательстве — 10 %. Класс В является показанием для рассмотрения вопроса о пересадке печени; при этом послеоперационная летальность при полостном хирургическом вмешательстве достигает 30 %. У больных класса С ожидаемая продолжительность жизни достигает 1—3 года, а послеоперационная летальность при полостном вмешательстве — 82 %. На основании критериев Чайлда — Пью предложено оценивать необходимость в трансплантации печени: высокая необходимость у больных, относящихся к классу С, умеренная — у больных класса В и низкая — у больных класса А[11].
Система критериев SAPS[править | править код]
В последние годы для определения прогноза у пациентов в момент развития желудочно-кишечного кровотечения, комы, сепсиса и других осложнений используется система критериев SAPS (Simplified Acute Physiology Score), включающая основные физиологические параметры[12]. В стратификации имеют значение: возраст, ЧСС, ЧДД, систолическое артериальное давление, температура тела, диурез, гематокрит, лейкоциты крови, мочевина, калий, натрий, и бикарбонаты плазмы, а также стадия печёночной комы[6].
Критерии оценки по системе SAPS
Критерий | Баллы | |||||||
4 | 3 | 2 | 1 | 1 | 2 | 3 | 4 | |
Возраст, годы | ≤45 | 46-55 | 56-65 | 66-75 | >75 | |||
ЧСС в минуту | ≥180 | 140—179 | 110—139 | 70-109 | 55-69 | 40-54 | <40 | |
Систолическое артериальное давление, мм рт. ст. | ≥190 | 150—189 | 80-149 | 55-79 | <55 | |||
Температура тела, ºС | ≥41 | 39,0-40,9 | 38,5-38,9 | 36,0-38,4 | 34,0-35,9 | 32,0-33,9 | 30,0-31,9 | <30 |
Частота дыхательных движений в минуту | ≥50 | 35-49 | 25-34 | 12-24 | 10-11 | 6-9 | ИВЛ или ППДВ | <6 |
Количество мочи, л/сут | ≥5,00 | 3,50-4,99 | 0,70-3,49 | 0,50-0,69 | 0,20-0,49 | <0,2 | ||
Мочевина крови, ммоль/л | ≥55 | 36 −54,9 | 29 −35,9 | 7,5 −28,9 | 3,5 −7,4 | <3,5 | ||
Гематокрит, % | ≥60,0 | 50,0-59,9 | 46,0-49,9 | 30,0-45,9 | 20,0-29,9 | <20,0 | ||
Количество лейкоцитов, ×109/л | ≥40 | 20,0-39,9 | 15,0-19,9 | 3,0-14,9 | 1,0-2,9 | <1 | ||
Глюкоза крови, ммоль/л | ≥44,4 | 27,8-44,3 | 13,9-27,7 | 3,9-13,8 | 2,8-3,8 | 1,6-2,7 | <1,6 | |
Калий крови, мэкв/л | ≥7,0 | 6,0-6,9 | 5,5-5,9 | 3,5-5,4 | 3,0-3,4 | 2,5-2,9 | <2,5 | |
Натрий крови, мэкв/л | ≥180 | 161—179 | 156—160 | 151—155 | 130—150 | 120—129 | 110—119 | <110 |
НСО3, мэкв/л | ≥40 | 30,0-39,9 | 20,0-29,9 | 10,0-19,9 | 5,0-9,9 | <5,0 | ||
Шкала Глазго, баллы | 13-15 | 10-12 | 7-9 | 4-6 | 3 |
ППДВ — постоянное положительное давление воздуха.
Формулировка диагноза[править | править код]
Диагноз выставляется по следующей схеме:[источник не указан 3334 дня]
- Основной:
- Цирроз печени,
- морфология (если есть), этиология,
- активность, класс по шкале Чайлда-Пью, стадия компенсации.
- Осложнения:
- Портальная гипертензия.
- Присутствующие синдромы (асцит, варикозно-расширенные вены пищевода (степень расширения)),
- гиперспленизм (степень),
- энцефалопатия (этиология, степень, стадия …)
Лечение[править | править код]
Лечение цирроза печени заключается в употреблении лекарственных препаратов и строгом соблюдении диеты, однако сформировавшийся цирроз печени необратим: печень в таком состоянии вылечить невозможно, единственный способ спасти жизнь пациенту — трансплантация печени.
Профилактические мероприятия[править | править код]
- предупреждение заражения острым вирусным гепатитом
- отказ от алкоголя
- защита от гепатотоксических препаратов
Диета[править | править код]
Диета при ЦП должна быть полноценной, содержащей 70—100 г белка (1—1,5 г на 1 кг массы тела), 80—90 г жиров (из них 50 % — растительного происхождения), 400—500 г углеводов. Необходимо учитывать привычки больного, переносимость продуктов и сопутствующие заболевания органов пищеварения. Исключаются химические добавки, консерванты и токсические ингредиенты. Диета модифицируется при наличии осложнений портальной гипертензии (отечно-асцитический, гепаторенальный синдром, печёночная энцефалопатия и др.)[7].
Урсодезоксихолевая кислота[править | править код]
Для восполнения дефицита жёлчных кислот в кишечнике, вызванного билиарной недостаточностью, целесообразно применять урсодезоксихолевую кислоту (УДХК). Дозировка — 10-15 мг на 1 кг веса пациента 1 раз в день на ночь — способствует восстановлению процессов пищеварения. Действие УДХК включает следующие моменты[7]:
- увеличение поступления жёлчи и панкреатического сока в кишку за счёт стимуляции их продукции
- разрешение внутрипечёночного холестаза
- усиление сокращения жёлчного пузыря
- омыление жиров и повышения активности липазы
- повышение моторики кишечника, улучшающей смешивание ферментов с химусом
- нормализация иммунного ответа
Гепатопротекторы[править | править код]
- Семена расторопши пятнистой и другие желчегонные препараты запрещены к использованию при циррозе[13].
Клеточная терапия[править | править код]
Традиционное лечение в основном заключается в применении фармацевтических средств для защиты печёночных клеток от повреждения, стимуляции выделения жёлчи, коррекции нарушений обмена веществ. Без сомнения, это улучшает состояние больного, но не в силах остановить развитие заболевания. Если вышеуказанные методы лечения не помогают, проводят трансплантацию (пересадку) печени.
Цирроз печени у животных[править | править код]
Болезнь развивается постепенно. Проходят недели и даже месяцы до наступления длительного и постоянного расстройства функций пищеварения с явлением атонии преджелудков, гастрита и энтерита. У животных извращается аппетит и появляются диспепсические явления, что приводит к истощению и общей слабости организма. Характерны для цирроза умеренная анемия и лейкопения. Нарушение обмена при циррозе печени влечёт за собой кахексию и анемию. Прогноз обычно неблагоприятный[14].
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Cohn, Stephen M. Cohn, Steven T. Brower. Surgery: Evidence-Based Practice. — PMPH-USA, 2012. — 1018 с. — ISBN 9781607951094.
- ↑ Ariel Roguin. Rene Theophile Hyacinthe Laënnec (1781–1826): The Man Behind the Stethoscope // Clinical Medicine and Research. — 2006-9. — Т. 4, вып. 3. — С. 230–235. — ISSN 1539-4182.
- ↑ WHO Disease and injury country estimates. World Health Organization (2009). Дата обращения 11 ноября 2009. Архивировано 19 августа 2011 года.
- ↑ Циррозы печени. Вопросы этиологии, патогенеза, клиники, диагностики, лечения (недоступная ссылка). Дата обращения 6 декабря 2008. Архивировано 5 ноября 2008 года.
- ↑ 1 2 3 4 5 6 7 8 Садовникова И. И. Циррозы печени. Вопросы этиологии, патогенеза, клиники, диагностики, лечения // РМЖ. — 2003. — Т. 5, № 2. Архивировано 5 ноября 2008 года.
- ↑ 1 2 3 А. В. Яковенко, Э. П. Яковенко. Цирроз печени: вопросы терапии // Consilium medicum. — 2006. — Т. 8, № 7. Архивировано 25 декабря 2008 года.
- ↑ Аутоиммунные поражения печени – первичный билиарный цирроз печени и первичный склерозирующий холангит (недоступная ссылка). Медицина Алтая. Дата обращения 5 августа 2011. Архивировано 7 апреля 2016 года.
- ↑ Child C.G., Turcotte J.G. Surgery and portal hypertension // The liver and portal hypertension. — Philadelphia: W.B.Saunders Co., 1964. — P. 50.
- ↑ Pugh R.N.Н., Murray-Lyon I.M., Danson J.L. et al. Transection of the oesophagus for bleeding oesophageal varices // Brit. J. Surg. — 1973. — Vol. 60. — № 8. — P. 646—648.
- ↑ Habib A., Bond W. M., Heuman D. M. Long-term management of cirrhosis: appropriate supportive care is both critical and difficult // Postgrad. Med. — 2001. — Vol. 109, № 3. — P. 101—113.
- ↑ Le Gall J.-R., Lourait PH., Alperoviych A. et al. A simplified acute physiology score for ICU patients // Crit. Care Med. — 1984. — Vol. 12. — P. 975—977.
- ↑ Баева В. М. Расторопши семена — Sylibi semen // Лечение растениями: Основы фитотерапии (учебное пособие для студентов медиков и практикующих врачей). — М.: Астрель; АСТ, 2004. — С. 115—116. — 202 с. — 5100 экз. — ISBN 5-17-023217-9.
- ↑ Б.В.Уша и др. Внутренние болезни животных. — М.: КолосС, 2010. — 311 с.
Литература[править | править код]
- Ивашкин В. Т., Маевская М. В., Павлов Ч. С., Федосьина Е. А., Бессонова Е. Н., Пирогова И. Ю., Гарбузенко Д. В. Клинические рекомендации Р?


