Что такое хронический агрессивный гепатит
Ведущие специалисты в области детской гастроэнтерологии:
проф. Круглов Сергей Владимирович (слева), Крючкова Оксана Александровна (справа)
Автор проекта: Круглов Сергей Владимирович, профессор, заслуженный врач России, доктор медицинских наук, врач высшей квалификационной категории
Подробнее
Редактор страницы: Крючкова Оксана Александровна — врач-травматолог-ортопед
Подробнее
Минасян Роберт Михайлович
Минасян Роберт Михайлович Хирург высшей квалификационной категории
Подробнее
Кацупеев Валерий Борисович
Кацупеев Валерий Борисович Кандидат медицинских наук. Заведующий детским хирургическим отделением, хирург, детский эндохирург высшей категории
Подробнее
Клиническая картина хронического активного (агрессивного) гепатита отличается необычайным полиморфизмом. Отдельные клинические симптомы могут сочетаться в самых различных вариантах в зависимости от стадии и активности патологического процесса, реактивности организма. Однако характерным является астеновегетативный синдром: слабость, повышенные утомляемость (когда больной ребенок в дневные часы самостоятельно укладывается в постель) и раздражительность, часто необоснованная плаксивость, нередко в острый период отмечается потеря массы тела от 2 до 3 кг. Эти симптомы отражают нарушения всех видов обмена веществ, свойственных данной форме хронического гепатита.
Непостоянный симптом заболевания — боли в области печени: ноющие, интенсивные (реже), кратковремен
ные, постоянные. По-видимому, они связаны с выраженной воспалительной инфильтрацией в соединительной ткани (богатой нервными окончаниями), портальной, перипортальной зонах и особенно в глиссоновой капсуле. У некоторых больных (чаще детей старшего возраста) при отсутствии болевого синдрома отмечается чувство тяжести в области правого подреберья, не зависящее от приема и характера пищи.
ХРОНИЧЕСКИЙ АКТИВНЫЙ (АГРЕССИВНЫЙ) ГЕПАТИТ
Диспепсический синдром (анорексия, тошнота, рвота, дисфункции кишечника) наблюдается редко. Наиболее постоянны анорексия и тошнота, особенно в острый период заболевания. Диспепсический синдром с большей вероятностью обусловлен нарушением дезинтоксикационной функции печени и наличием сочетанного повреждения поджелудочной железы, что, по современным данным, является результатом единого этиологического фактора.
Объективно на коже выявляются сосудистые звездочки, печеночные ладони. При клиническом улучшении количество сосудистых звездочек уменьшается или они исчезают полностью, а гиперемия ладоней держится долго, нередко до наступления биохимической ремиссии.
Характерным синдромом является гепатомегалия, которая выявляется почти во всех случаях заболевания. В период выраженного обострения печень может выступать из-под края реберной дуги на 4—5 см умеренно плотным заостренным болезненным краем. Во время ремиссии размеры ее заметно уменьшаются (может выступать на 2—3 см или определяется у реберного края). Значительного увеличения селезенки обычно не отмечается, но у некоторых больных она пальпируется.
У больных с тяжелыми дистрофическими изменениями гепатоцитов может отмечаться синдром малой печеночной недостаточности, проявляющейся сонливостью, выраженной кровоточивостью, преходящей желтухой и асцитом К резким проявлениям этой формы гепатита следует отнести холестатистический компонент, выражающийся преходящим кожным зудом, повышением уровней билирубина, холестерина, щелочной фосфатазы в сыворотке крови. В период обострений иногда имеют место такие внепеченочные проявления заболевания, как боли в суставах с подъемами температуры до субфеб-
рильных цифр, при этом припухлости и деформации их не наблюдается.
Различают активный гепатит с обострениями, сменяющимися отчетливыми клиническими, а иногда и биохимическими ремиссиями, и активный гепатит непрерывно рецидивирующего течения.
Для активного гепатита характерно более выраженное различие между ремиссиями и обострениями. Клиническая картина последних, особенно при некротизирующей морфологической форме, напоминает острый гепатит, протекает с выраженной гиперферментемией, гиперхолестеринемией, гипербилирубинемией, резкой дне- протеинемией и др.
Повышение уровней щелочной фосфатазы и холестерина в стадии обострения заболевания объясняется наличием холестатического компонента. Повышение активности АлАТ и АсАТ, характеризующее нарушение целостности мембран гепатоцитов, особенно выражено во время обострения заболевания и меньше — в стадии ремиссии. Для периода обострений характерны повышение уровня общего белка и тимоловой пробы, гипо- альбуминемия, гипергаммаглобулинемия. Во время ремиссий отмечается тенденция к нормализации указанных показателей и очень редко — их нормализация. О резком нарушении экскреторной функции печени свидетельствует бромсульфалеиновый показатель, сильно измененный в период обострения процесса и умеренно — в стадии ремиссии. Он указывает на различную степень функциональных расстройств в стадии обострения и ремиссии активного гепатита.
Морфологически активный гепатит характеризуется сочетанием дистрофических процессов (от резко до умеренно выраженных) в печеночных клетках и воспалительно-пролиферативных — в соединительной ткани печени. В большинстве случаев обнаруживаются зернистая и вакуольная дистрофии гепатоцитов и мелкие очаговые некрозы.
Наблюдаются патологические изменения ядер гепатоцитов — в некоторых из них выявляются крупные неокрашенные вакуоли, часть ядер раздута, они сильно увеличены в объеме, бедны хроматином. В небольшом количестве встречаются клетки в состоянии некробиоза с кариолизисом и кариопикнозом.
Жировая инфильтрация обнаруживается реже, чем белковая дистрофия. Частый признак этой формы гепатита — наличие регенерации: встречаются крупные гепатоциты с большими ядрами и ядрышками или двухъядерные, иногда отмечается утолщение печеночных балок.
Наибольшие изменения происходят в портальных трактах и перипортальной зоне. Первые заметно утолщены, склерозированы, с тяжами фибробластов и фиброцитов, умеренным разрастанием мелких желчных протоков. Во всех портальных полях обнаружены обширные гистиолимфоидные инфильтраты с примесью лейкоцитов; при этом нередко они резко выражены, диффузны. Воспалительная инфильтрация, как правило, распространяется за пределы портальных полей, внутрь долек, ярко выражена; целостность пограничной пластинки нарушена. В этом случае могут наблюдаться периферические ступенчатые некрозы паренхимы, характеризующиеся «замыканием» гепатоцитов лимфоцитами, плазматическими клетками и макрофагами. Полагают, что воспалительная реакция первична, а гепатоцеллюлярные повреждения возникают вторично. Внутри долек видны небольшие скопления лимфоидных элементов и моноцитов, сегментоядерных лейкоцитов.
Иногда клетки Купфера образуют небольшие скопления — пролифераты; между балками выявляются толстые фуксинофилъные, коллагеновые волокна и очажки склероза.
Следует подчеркнуть, что интенсивная воспалительная реакция указывает на активность процесса, в то время как развитие фибробластического компонента свидетельствует о возможном переходе хронического активного гепатита в цирроз печени, о чем говорит наблюдаемая в ряде случаев структурная перестройка печеночной ткани.
При гистохимическом исследовании последней выявлено неодинаковое содержание гликогена и РНК в различных печеночных клетках. Гепатоциты, находящиеся в состоянии баллонов, вакуольной дистрофии, содержат незначительное количество гликогена и РГК, в них заметно снижается активность сукцинат-, глинерофосфат- и лактатдегидрогеназ. Непораженные печеночные клетки по содержанию и распределению указанных реакций
обнаруживают примерно те же свойства, что и гепатоциты в норме.
Электронно-микроскопическое исследование позволяет выявить два типа повреждения гепатоцита в зависимости от характера течения патологического процесса. Первый тип обнаруживается у больных с непрерывно рецидивирующим клиническим течением заболевания и характеризуется тяжелой дистрофией вплоть до некробиоза. Другой тип изменений наблюдается тогда, когда удается добиться ремиссии. Он характеризуется глыбчатым распадом цитоплазмы на отдельные фрагменты (С. А. Подымова, 1975).
Лечение. Важнейшие факторы, позволяющие поддерживать компенсацию функций печени, — общий режим и режим питания.
При обострении хронического активного гепатита показан постельный режим, что создает наиболее благоприятные условия для функциональной деятельности печени за счет увеличения печеночного кровотока в горизонтальном положении больного и устранения физических напряжений. Постельный режим рекомендуется до улучшения клинико-лабораторных признаков. Вне обострения рекомендуется облегченный режим с обязательным дневным отдыхом, своевременным отхождением ко сну. Необходимо стремиться к ликвидации конфликтных ситуаций дома и в коллективе, избегать эмоциональных перегрузок (телепередачи, кинофильмы соответственно возрасту, дозированно). Ребенок должен максимально находиться на свежем воздухе в одежде по погоде (не переохлаждать в холодное время, не перегревать в жаркое время года!). Игры умеренно подвижные.
Диетотерапия — один из важных факторов в лечении этой группы больных. Пища принимается 4—5 раз в день. В случае обострения процесса, а также при сопутствующих заболеваниях желудочно-кишечного тракта назначают механически и химически щадящую диету № 5а (по схеме Певзнера) в протертом виде. Вне обострения — стол № 5 с обязательным включением растительных жиров, фруктов, ягод (в зависимости от возраста), вне их сезона — соков от 150 до 200 мл в день в несколько приемов. Следует постоянно помнить, что пища должна быть богата полноценными белками,
углеводами, жирами, насыщена естественными витаминами (за счет овощей, фруктов, ягод) однодневного приготовления.
Из лекарственных средств применяют в зависимости от возраста комплекс витаминов группы В, лучше внутримышечно, ввиду нарушенной функции печени, аскорбиновую кислоту, ретинол, эргокальциферол, викасол, липоевую кислоту.
Благоприятно влияет на обменные процессы кокар- боксилаза. В остром периоде и во время неполной ремиссии ее целесообразнее вводить внутривенно.
Глютаминовая кислота обладает способностью связывать аммиак, образуя с ним нетоксический продукт глютамин, усиливающий в свою очередь выделение аммиака с мочой.
Фенобарбитал натрия назначают в возрастной дозировке 2—3 нед при уровне билирубина больше 1,5 мг%.
Белковые гидролизаты показаны при гипопротеинемии. Они обладают противонекротическим, липотропным и стимулирующим регенерацию действием. Наиболее распространены отечественные препараты: гидролизин (Л-103), гидролизат казеина ЦОЛИПК, аминопептид, аминокровин; вводятся внутривенно, капельно. Противопоказаниями к их применению являются прекоматозное и коматозное состояния.
Экстракты и гидролизаты печени (антианемин, сирепар, прогепар) при хроническом активном гепатите не показаны.
При хроническом активном гепатите назначаются лекарственные средства, оказывающие противовоспалительное и иммунодепрессивное действия — глюкокортикоидные гормоны, некоторые производные хлорхинолинового ряда (делагил), иммунодепрессивные препараты (азатиоприн и др.).
Согласно современным представлениям, критериями для назначения глюкокортикоидных гормонов являются в первую очередь биохимические и морфологические признаки активности патологического процесса.
Суточные дозы преднизолона колеблются в. пределах 1—1,5 мг/кг. Дозу препарата надо снижать медленно; только через 2—3 мес в зависимости от особенностей течения патологического процесса можно переходить на
поддерживающие дозы (7г—7з начальной дозы). Глюкокортикостероиды (ГКС) могут оказывать побочное действие. С целью предупреждения последнего целесообразно препарат назначать с делагилом.
Абсолютные противопоказания к применению ГКС при заболеваниях печени отсутствуют. В случаях варикозного расширения вен желудка и пищевода, язвенной болезни, выраженной почечной недостаточности, сахарного диабета ГКС не применяются.
Делагил (и его аналоги) обладает выраженным неспецифическим противовоспалительным действием. В активной фазе заболевания его желательно назначать с ГКС. Длительность курса лечения в возрастной суточной дозировке от 2 72 до 6 мес, у отдельных больных — от 17г до 2 лет. После отмены ГКС лечение продолжают только делагилом. Сочетанная терапия ГКС с делагилом лучше действует на динамику клинических и биохимических показателей, часто способствует стабилизации процесса.
Неудовлетворенность результатами глюкокортикостероидной терапии и новые доказательства иммунных нарушений в патогенезе хронического активного гепатита послужили основанием к применению иммунодепрессивных препаратов. Последние целесообразно назначать на ранней стадии развития патологического процесса и в сочетании с ГКС. С терапевтической целью могут быть использованы 6-меркаптопурин, азотиоприн (имуран) и другие аналоги. Курс лечения в возрастной максимальной дозировке с последующим ее уменьшением до 7г—7з первоначальной дозы колеблется от 2 мес до 2 лет. Азотиоприн по сравнению с другими иммунодепрессантами дает наименьшее число осложнений.
При диспансерном наблюдении необходимо постоянно обращать внимание на режим, диетотерапию, санацию очагов инфекции. По-видимому, можно согласиться с McKay (1968), что медикаментозную поддерживающую терапию необходимо проводить постоянно. Лечение хронического активного гепатита глюкокортикоидными гормонами и иммунодепрессантами должно быть длительным (до 2 лет и более).
Для оценки прогноза хронического активного гепатита рационально использовать следующие критерии: стабилизация процесса, продолжающаяся активность,
переход в цирроз. Критерий «выздоровление» не рассматривается, так как стойкой нормализации клинической симптоматики и функции печени, как правило, не наблюдается.
Запись на прием к детскому гастроэнтерологу:
Уважаемые пациенты, Мы предоставляем возможность записаться напрямую на прием к доктору, к которому вы хотите попасть на консультацию. Позвоните по номеру ,указанному вверху сайта, вы получите ответы на все вопросы. Предварительно, рекомендуем Вам изучить раздел О Нас.
Как записаться на консультацию врача?
1) Позвонить по номеру 8-863-322-03-16.
2) Вам ответит дежурный врач.
3) Расскажите о том, что вас беспокоит. Будьте готовы, что доктор попросит Вас рассказать максимально подробно о своих жалобах с целью определения специалиста, требующегося для консультации. Под руками держите все имеющиеся анализы, особенно, недавно сделанные!
4) Вас свяжут с вашим будущим лечащим доктором (профессором, доктором, кандидатом медицинских наук). Далее, непосредственно с ним вы будете обговаривать место и дату консультации — с тем человеком, кто и будет Вас лечить.
ОК. 04.12.2016
Источник
Хронический гепатит – это воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
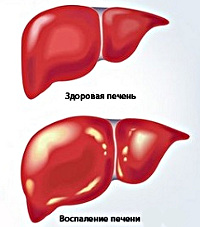
Хронический гепатит
Причины
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Факторы риска
Спровоцировать развитие патологии может:
- нерациональное питание;
- злоупотребление алкоголем;
- неправильный образ жизни;
- инфекционные заболевания;
- малярия;
- эндокардит;
- различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени.
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной — АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной — концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной — АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия — незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия — умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия — признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Симптомы хронического гепатита
Общие проявления
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронические вирусные гепатиты
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Хронические неинфекционные гепатиты
Аутоиммунный гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Лабораторные исследования
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа — anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С — Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
Инструментальная диагностика
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
Медикаментозная терапия
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены. Нередко применяют витамины в инъекциях: В1, В6, В12.
Интерферонотерапия
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Дезинтоксикационная терапия
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Терапия аутоиммунного гепатита
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены. Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Источник


