Цирроз печени и запах

Цирроз печени — заболевание, которое часто называют «болезнью алкоголиков». Действительно, регулярное употребление алкогольных напитков часто приводит к развитию этой болезни. Но не только от алкоголя возникает цирроз. Это может быть наследственное, результат отравления химикатами или еще по какой-либо причине. Один из симптомов цирроза печени — неприятный запах изо рта. Этот вопрос следует рассмотреть более подробно.
Почему появился запах изо рта при циррозе печени?
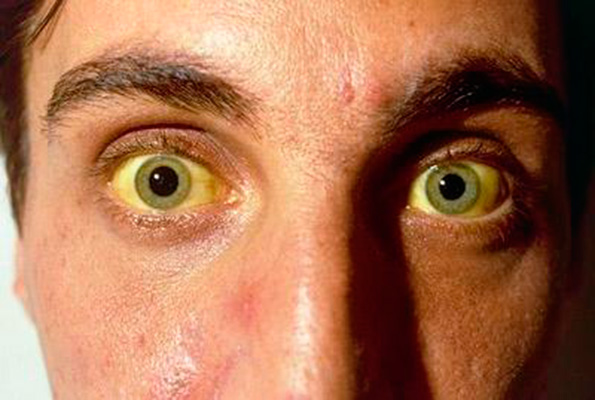
По какой причине возникает неприятный запах изо рта при циррозе печени и других болезнях печеночной недостаточности? Вариантов много. Один из них — печени требуется «переработать» слишком большое количество токсинов, и часть из них откладываются в организме, образуя настоящую биологическую свалку. В итоге — неприятный запах изо рта. Также, чрезмерное количество токсинов или генетическое нарушение может привести к некрозу клеток печени. И неприятный «аромат» изо рта в этом случае — наименьшая из проблем пациента.
Неприятный запах изо рта — не слишком редкое явление. Как определить, что причина — именно в циррозе печени, а не из-за другой болезни или съеденной пищи?
На цирроз печени указывает целый ряд симптомов:
- запах не проходит после чистки зубов и сохраняется в течение всего дня, вне зависимости от приемов пищи;
- запах сладковатый или тухлый;
- кожа начинает источать такой же печеночный запах.
Также следует обращать внимание на другие симптомы цирроза печени, включая:
- изменение цвета кожных покровов, языка (желтый налет из-за застоя желчи), ногтей;
- появление образований на теле — прыщей, сыпи;
- постоянный зуд.
При наличии этих симптомов, неприятный запах изо рта — только еще одно доказательство цирроза печени. После этого рекомендуется немедленно обратиться за врачебной помощью.
Что делать?

Чтобы избавиться от запаха изо рта при циррозе печени, необходимо пройти полный курс лечения этого заболевания. В особо запущенных случаях медикаментозные методы не приводят к желаемым результатам, поэтому врачи вынуждены прибегнуть к опасному хирургическому вмешательству.
Поэтому, при обнаружении даже слабого печеночного запаха изо рта и легкого пожелтения языка рекомендуется сразу обращаться за врачебной помощью.
Руководить терапевтическим лечением должен квалифицированный гепатолог. Печень — это орган, очень чувствительный к медикаментам, и неправильный курс лечения (который является следствием неправильного диагноза) может привести к катастрофическому развитию событий, до летального исхода для пациента.
Диагностика цирроза печени должна проводиться посредством следующих процедур (пациент имеет право потребовать их проведение):
- анализы:
- крови — биохимический и общий;
- кала, на предмет непереваренных остатков пищи;
- ФГДС;
- ультразвуковое обследование.
Народные рецепты

Главная рекомендация, если есть подозрение на наличие цирроза печени — обратиться за квалифицированной врачебной помощью. Но, если человек уже прошел курс лечения и прошел стадию острого развития болезни, и справился с ней — для профилактики можно использовать некоторые из народных рецептов.
Наиболее популярный из рецептов — овощные соки от Нормана Уокера, американского ученого, натуропата и долгожителя, прожившего, по разным источникам, от 99 до 119 лет.
Всего существует три варианта овощных соков, разработанных этим ученым:
- Морковь, огурец и свекла берутся в соотношении 10 к 3 к 3. Все ингредиенты пропускаются через соковыжималку;
- Морковь и шпинат берутся в соотношении 10 к 6. Все ингредиенты пропускаются через соковыжималку;
- Выдавливается стакан морковного сока, и в него добавляется одна-две столовые ложки сока черной редьки.
Также можно приготовить травяной чай из измельченных семян расторопши. Это растение обладает сильным регенеративным эффектом, эффективно помогающим при борьбе с заболеваниями печени (включая и цирроз).
Рецепт травяного чая из расторопши:
- 1 чайная ложка семян растения смешивается с 1 чайной ложкой стеблей, и все измельчается;
- смесь заливается стаканом горячей воды (но не крутого кипятка) и настаивается в течение четверти часа;
- настой процеживается.
Травяной чай пьется трижды в сутки — утром и в обед его нужно пить перед едой, а вечером — после ужина, непосредственно перед сном. Заваривать нужно по одной чашке. Если смешать заварку с перечной мятой, лечебные свойства расторопши значительно усиливаются.
Куркума тоже препятствует развитию воспалительных процессов в печени, за счет высокой концентрации в продукте полифенола и куркумина (антиоксидант). Эти средства препятствуют разрушению клеток печени и, как следствие, способствуют укреплению иммунитета. Также куркумин ускоряет отток желчи.
Рецепт лечебной смеси из куркумы:
- 1 чайная ложка куркумы, перетертой в порошок;
- мед по вкусу;
- все перемешивается в стакане с теплой водой и принимается дважды в день по полстакана.
При борьбе с циррозом печени можно использовать и корень девясила. Он измельчается, заливается половиной литра воды и постепенно нагревается на огне в течение получаса. Затем смесь настаивается четверть часа и процеживается. Настой принимать по стакану два-три раза в сутки за полчаса до приема пищи. Курс лечения — 10 дней.
Источник
Организм, вследствие переизбытка продуктов распада, может давать сбои в работе внутренних органов. Сладковатый печеночный запах изо рта выступает сигналом болезни. Положительная динамика недуга наблюдается при нормализации обмена веществ и очищении организма от токсических соединений.

Неприятный запах изо рта при больной печени
Чистое дыхание свидетельствует о настроенном механизме работы организма. Однако приторный запах сырого мяса практически всегда говорит о больной печени. Подтверждением является присутствие следующих симптомов:
- кожная сыпь по телу;
- зуд;
- запах печени от кожных покровов;
- желтушный цвет кожи, склер глаз, языка;
- боль в правом подреберье.
 Избыток токсинов разрушает печень.
Избыток токсинов разрушает печень.
Реактивные изменения в организме сопровождает сладкий запах изо рта из-за печени и является причиной интоксикации организма медикаментами, органическими соединениями или пищей. Тело может быть обсыпано бледно-розовыми пятнами, которые не приносят беспокойства. Приторный, слегка тухлый запах бывает при избытке билирубина. Кожные покровы и органы, покрытые слизистыми оболочками, меняют пигментацию, приобретая желтоватые оттенки. Резкий запах с горечью может быть вызван застоем желчи или сбоями в работе желчевыводящих путей. Язык окрашивается в желто-коричневый цвет, и присутствует горький вкус во рту. Появляются боли за правым ребром. При болезни печени в тяжелой стадии неприятно пахнет тухлым мясом от тела и изо рта, выступают прыщи ярко-красного или белого цвета, которые вызывают сильный зуд вплоть до счесов и кровоподтеков.
Вернуться к оглавлению
Причины неприятного запаха
Печень играет роль фильтра в организме и пропускает через себя все соединения и вещества, поступающие с едой, водой, медикаментами. Поражения печени, которым характерен неприятный запах следующие:
- отравления алкоголем, химией, ядами;
- реакция на прием медикаментов;
- гепатит;
- цирроз.
Вернуться к оглавлению
Общая интоксикация организма
 Болезнь разрушает орган на клеточном уровне.
Болезнь разрушает орган на клеточном уровне.
Токсины, попадая в организм, распадаются, приводя к гибели печеночных клеток. Болезнь может протекать в острой и хронической форме. Но в любом выражении недуг без должного лечения приводит к тяжелым последствиям. Действие аллергической реакции влияет на гепатопротектор, а симптомы распространяются на разные органы в зависимости от вида отравляющего вещества. К основным из них относятся:
- увеличение размеров печени;
- тошнота со рвотой;
- слабость;
- температура тела от 37 до 38 градусов;
- боль под ребром;
- светобоязнь;
- изменение цвета кала и мочи.
Язык при этом приобретает ярко-красный оттенок, появляется неприятный запах изо рта, возможны узелковые кровоподтеки на ногах, которые превращаются в трофические язвы или мокнущие раны. Их обработка малопродуктивна, так как выделяющиеся токсины действуют отравляюще и поддерживают аллергические проявления в фазе активности.
Вернуться к оглавлению
Медикаментозная аллергия
Зачастую терапевтические средства вызывают антиэффект, т. е. вместо лечебных действий возникает токсикоз. С осторожностью необходимо принимать антибиотики, противосудорожные, жаропонижающие и анальгетики. При заболеваниях печени препараты таких групп противопоказаны либо принимаются по схеме с уменьшенной дозировкой, учитывая при этом вид и степень печеночной болезни, а также невозможность больного органа выполнять свои функции в полной мере.
Вернуться к оглавлению
Печеночный гепатит
 Симптомы отличаются в зависимости от типа вируса.
Симптомы отличаются в зависимости от типа вируса.
Острое или хроническое заболевание печени, имеющее вирусную этиологию, называется гепатитом. Основные пути передачи: через переливание крови, от матери к плоду, фекально-оральным и половым путем. Вирусный гепатит подразделяется на 6 групп:
- A — напоминает грипп и сопровождается высокой температурой с присутствием ломоты, головной боли, запах изо рта отсутствует. При таком типе необходимо соблюдать постельный режим, придерживаться диеты и проводить дезинтоксикационную терапию.
- B — присутствует субфебрильная температура, боль в суставах, редко высыпания на коже. Выздоровление наступает в 80% случаев и зачастую перерастает в хроническую форму, что чревато развитием цирроза или онкологии. Если процесс хронизировался, излечение практически не наступает. Соблюдается режим дня, диета, что дополняется препаратами, действующими на улучшение обмена веществ в клетках печенки.
- C — характеризуется снижением аппетита, слабостью, тошнотой, рвотой, болями в правом ребре. Фиксируется увеличение размеров печени и селезенки, превышение показателей билирубина и печеночных проб в 8—10 раз. В лечении применяется интерферон-альфа, который предотвращает инфицирование гепатоцитов.
- D — протекает на фоне гепатита В, с такой же симптоматикой. Лечение противовирусное в стационаре.
- E — присутствует тошнота, головная боль. Этот вид лечится симптоматически, так как иммунная система организма способна уничтожить вирус самостоятельно. Период выздоровления достигается через 1—1,5 месяца.
- G — похож на гепатит С, но менее опасен. Пути передачи в основном через не стерильные иглы. Соблюдение диеты и иммуномодулирующая терапия быстро купируют все болезненные проявления.
Вернуться к оглавлению
Цирроз печени
 Симптомы усиливаются после приема пищи.
Симптомы усиливаются после приема пищи.
Заболевание, характеризующееся гибелью гепатопротекторных клеток главного «фильтра» организма с заменой его структуры. На месте пустот образуются фиброзные ткани и узлы, снижающие работу органа. Причинами цирроза могут быть: гепатит, наследственность, патологии желчных путей, алкоголь, отравления ядами, сбои в иммунной системе. Симптоматика болезни:
- горечь во рту;
- боли в ребре;
- дистрофия;
- тошнота и рвота;
- атрофия мышц;
- покраснение лица и ладоней.
Вернуться к оглавлению
Другие симптомы
При хроническом течении болезни происходят реактивные изменения в печени с последующим ее разрушением. Существуют 4 стадии заболевания, которым присущи следующие симптомы:
 Начало болезни сопровождается чувством слабости в мышцах и быстрой утомляемостью.
Начало болезни сопровождается чувством слабости в мышцах и быстрой утомляемостью.
- При недуге 1 степени признаки могут отсутствовать либо быть незначительными.
- На 2 стадии наблюдается:
- снижение трудоспособности;
- слабость во всем теле;
- диспепсия;
- желтушность покровов, отечность;
- асцит;
- кровотечения.
- На 3-м этапе наблюдаются глубокие нарушения в организме:
- дисбаланс обмена веществ;
- дистрофия органов;
- сильное истощение.
- Четвертая стадия. Появляются такие признаки приближающейся печеночной комы:
- уменьшение размеров печени;
- отсутствие аппетита;
- нервно-психические нарушения;
- тремор конечностей;
- возбуждение, сменяемое ступором;
- холодные конечности;
- потеря сознания.
Вернуться к оглавлению
Диагностика
 Аппаратная диагностика поможет вовремя диагностировать патологию.
Аппаратная диагностика поможет вовремя диагностировать патологию.
При появлении начальных симптомов заболевания необходим медицинский осмотр гепатолога, который назначит ряд исследований для определения вида и степени печеночной недостаточности. Они включают такие методы, как:
- УЗИ брюшины;
- печеночные пробы;
- биохимия крови.
Вернуться к оглавлению
Как избавиться?
Важно провести интенсивную терапию в период рецидива.
Лечение острой стадии болезни имеет благоприятный исход при устранении основной причины заболевания. Регенерация клеточной ткани восстанавливается за 10 дней. При хронической форме недуга проводится основная и симптоматическая терапии. В основном применяются антибиотики, гепатопротекторы, витамины группы В, липоевая кислота и иммуностимуляторы.
Источник
В большинстве случаев кожные высыпания, хрупкость ногтей и нездоровый цвет лица мы пытаемся вылечить у косметолога или дерматолога. Немногие из нас задумываются, что причиной данных симптомов могут быть заболевания печени. Запах изо рта из-за печени появляется вследствие нарушения дезинтоксикационной функции, что сопровождается повышением уровня продуктов распада в организме.

Галитоз (неприятный запах из ротовой полости) беспокоит пациента чаще на голодный желудок.
Иногда отмечается сладковатый, тухлый запах. Дополнительно может появляться желтоватый налет на языке, что указывает на застой желчи. Помимо этих признаков болезни человека беспокоят системные проявления, так как в патологический процесс вовлекаются многие внутренние органы.
Рассмотрим наиболее частые заболевания, при которых поражается печень, и появляется галитоз:
- токсический, алкогольный гепатит, когда печень подвергается негативному влиянию алкоголя и ядовитых веществ;
- лекарственный гепатит;
- цирроз;
- печеночная недостаточность.
Токсический гепатит
Поражение органа может протекать быстро или иметь хроническую форму, когда негативный фактор действует на протяжении длительного времени. Проникновение в организм токсических веществ сопровождается гибелью гепатоцитов (клеток печени), вследствие чего страдают физиологические функции.
Различают несколько групп токсических веществ:
- хлорированные углеводы, которые используются в машиностроении, при производстве огнетушителей, пошиве обуви, для дезинфекции. Проникают в организм через кожные покровы, респираторные пути или пищеварительный тракт, оказывают губительное действие на гепатоциты;
- дифенилы, хлорированные нафталины — необходимы для создания электроконденсаторов, электропроводов;
- производные бензола — входят в состав взрывчатых веществ, красок. В организм проникают через кожные покровы, пищеварительный тракт;
- металлы — используются редко;
- природные гепатотоксичные вещества (грибы), бытовая химия.
Механизм действия каждого вещества зависит от его строения и дозы. Поражение печени может быть истинным (когда вещество имеет гепатотоксичные свойства) или обусловленным аллергической реакцией на данное соединение.
Симптоматика
Полный симптомокомплекс состоит из признаков печеночной дисфункции, а также поражения других органов. Он может включать:
- желтушность кожных покровов, слизистых;
- гепатомегалию (увеличение печени);
- неприятный запах изо рта;
- тяжесть, болезненность в правом подреберье;
- тошноту, рвоту;
- потемнение мочи, обесцвечивание каловых масс;
- выраженную слабость;
- головокружение;
- диарею;
- субфебрилитет;
- одышку;
- зрительную дисфункцию;
- судороги.
В тяжелых случаях возможно расстройство сознания вплоть до комы, возникновение желудочно-кишечного кровотечения, асцита, почечной дисфункции, а также изменение состава крови и уровня глюкозы.
Длительное воздействие токсического вещества на печень чревато развитием цирроза.
Диагностика
Постановка диагноза осуществляется на основании анамнестических данных, клинической картины и результатов лабораторной, инструментальной диагностики.
Оценка тяжести проводится путем анализа уровня билирубина, трансаминаз, общего белка, щелочной фосфатазы в биохимическом исследовании крови. Обязательно проводится обследование на инфекционные гепатиты. Из инструментальных методов используется ультразвуковая диагностика, КТ, МРТ. Наиболее точным исследованием является пункция с гистологическим анализом.
Лечебные мероприятия
 Первым делом необходимо прекратить контакт организма с ядовитым веществом и ускорить его выведение. При наличии антидота необходимо его применение. Также в терапию могут включаться:
Первым делом необходимо прекратить контакт организма с ядовитым веществом и ускорить его выведение. При наличии антидота необходимо его применение. Также в терапию могут включаться:
- витамины В, С, фолиевая, никотиновая кислоты;
- дезинтоксикация растворами для инфузионного введения;
- плазмаферез;
- гемодиализ (при поражении почек).
Чтобы защитить печень, необходимо строго соблюдать технику безопасности на вредном производстве, не пренебрегать профилактическими осмотрами и нормализовать питание.
Лекарственный гепатит
Медикаментозное поражение печени наблюдается вследствие длительного приема гепатотоксичных лекарств, которые приводят к некрозу гепатоцитов. Метаболизм многих препаратов осуществляется посредством печеночных ферментов с последующим выведением из организма. В процессе утилизации образуются метаболиты, которые губительно действуют на печеночные клетки.
К числу гепатотоксичных медикаментов относятся:
- противотуберкулезные средства (Рифампицин);
- антибиотики (Тетрациклин, Эритромицин, Амоксициллин);
- стероиды (оральные контрацептивы);
-
 нестероидные противовоспалительные лекарства (Диклофенак);
нестероидные противовоспалительные лекарства (Диклофенак); - противосудорожные (Карбамазепин);
- антимикотические (Кетоконазол);
- мочегонные (Фуросемид);
- сульфаниламиды;
- цитостатики (Метотрексат);
- некоторые лекарственные средства, назначаемые при диабете, кардиальной аритмии, язвенном поражении пищеварительного тракта.
Токсичность препаратов усиливается при одновременном приеме нескольких лекарств, поражающих печень.
Клинические проявления
При длительном приеме гепатотоксичных медикаментов человек замечает, что неприятно пахнет изо рта. Также беспокоит тошнота, отрыжка горечью, кишечная дисфункция в виде запоров или диареи.
На фоне отсутствия аппетита быстро снижается вес. Пациента постоянно жалуется на тяжесть, болезненность в правом подреберье. При пальпации живота выявляется гепатомегалия. Иногда наблюдаются признаки желтушного синдрома и лихорадка.
Диагностика, лечение
При заболевании печени лекарственного происхождения важно правильно провести дифференциальную диагностику с опухолью, гепатитом иного генеза, а также желчнокаменной болезнью. Лабораторные анализы включают:
- биохимическое исследование (для определения уровня билирубина, белка, трансаминаз, щелочной фосфатазы);
- коагулограмму (для анализа состояния свертывающей системы);
- исследование мочи;
- копрограмму (исследование каловых масс);
- клинический анализ крови.
Среди инструментальных методов используется ультразвуковая диагностика, которая позволяет обнаружить структурные изменения в ткани.
Лечение начинается с отмены гепатотоксичного препарата. Для снижения концентрации лекарственного средства в крови проводится дезинтоксикационная терапия. В тяжелых случаях может потребоваться гемодиализ, плазмаферез.

Для восстановления структуры органа назначаются гепатопротекторы. Отдельное место занимает диетическое питание. Пациенту рекомендуется дробно питаться, ограничить употребление жирных, острых блюд, исключить алкоголь.
Профилактические советы
Чтобы печень подвергалась меньшему поражающему действию медикаментов, требуется прием гепатопротекторов на всем протяжении курса гепатотоксичных препаратов. Кроме того, не стоит забывать о регулярном обследовании, что позволяет оценить динамику лечения и контролировать печеночную функцию.
Цирроз печени
Возникновение соединительнотканных узлов в ткани печени сопровождается нарушением функции органа, появлением клинических признаков болезни. Причиной цирроза в большинстве случаев является злоупотребление алкоголем и инфекционные гепатиты. Кроме того, среди предрасполагающих факторов стоит выделить:
- аутоиммунный гепатит;
- слерозирующий холангит;
- застой желчи;
- сужение желчных протоков;
- патологию обмена веществ (муковисцидоз);
- болезнь Вильсона;
- прием гепатотоксичных лекарств;
- хирургические вмешательства на кишечнике;
- паразитарное поражение органов пищеварительного тракта.
Если причина цирроза не была установлена, его принято называть криптогенным. Цирротические изменения возникают на фоне нарушения питания клеток, что сопровождается разрастанием соединительной ткани. Сформированные узелки сдавливают кровеносные сосуды, что дополнительно ухудшает трофику ткани.
Расстройство кровотока приводит к переполнению вен пищевода, передней брюшной стенки, из-за чего они подвергаются варикозному расширению и утрачивают физиологические функции.
Клиническая картина
Выраженность симптоматики зависит от причины заболевания, активности патологического процесса и сопутствующей патологии. В 20% случаев наблюдается бессимптомное течение на начальной стадии. Человек изредка может указывать на метеоризм, небольшую усталость.
По мере прогрессирования болезни появляется тяжесть, болевой синдром в правом подреберье. Боль усиливается при злоупотреблении алкоголем, жирными блюдами. В последующем присоединяется:
- кожный зуд;
- гелитоз;
- субфебрилитет;
- желтушный синдром;
- признаки портальной гипертензии (асцит, расширение пищеводных вен, отеки нижних конечностей);
- деформация ногтевой пластины;
- утолщение фаланг;
- «сосудистые звездочки»;
- снижение массы тела;
- гинекомастия (увеличение молочных желез);
- атрофия яичек.
К числу тяжелых осложнений следует отнести:
- печеночную недостаточность, вследствие чего появляется дисфункция головного мозга (печеночная кома), а также неврологическая симптоматика;
- портальную гипертензию;
- массивные кровотечения из варикозно измененных вен;
- инфицирование;
- злокачественное перерождение тканей (гепатоцеллюлярная карцинома);
- почечную недостаточность.
Диагностические методы
При болезни печени требуется комплексная диагностика, которая включает анализ анамнестических данных, проведение объективного осмотра, лабораторного и инструментального обследования. В зависимости от стадии патологического процесса в ходе пальпации могут быть обнаружены уменьшенные размеры печени или, наоборот, гепатомегалия. Особое внимание следует уделить прощупыванию селезенки, которая также может быть увеличенной.
Лабораторная диагностика:
-
 в клиническом анализе крови — снижение уровня тромбоцитов, лейкоцитов, гемоглобина;
в клиническом анализе крови — снижение уровня тромбоцитов, лейкоцитов, гемоглобина; - в коагулограмме — признаки гипокоагуляции, снижение протромбинового индекса;
- в биохимии — повышение трансаминаз, щелочной фосфатазы, билирубина, мочевины, креатинина, недостаточное количество альбуминов;
- проводятся анализы на инфекционные гепатиты;
- исследуется альфа-фетопротеин.
К инструментальным методам относится:
- ультразвуковая диагностика, которая позволяет выявить патологию и оценить ее тяжесть. Врач устанавливает степень гипертензии, анализирует состояние селезенки;
- компьютерная, магнитно-резонансная томографии — дают возможность детально рассмотреть патологический очаг, сосудистую сетку, желчные протоки;
- допплерометрия сосудов;
- биопсия печени — необходима для оценки морфологии тканей, выявления причины патологии;
Лечебная тактика
В задачи терапии входит угнетение прогрессии патологического процесса, компенсация дисфункции, уменьшение нагрузки на вены пищевода, стабилизация общего состояния пациента и профилактика осложнений.
С этой целью назначается диетическое питание. Оно предусматривает:
- дробное частое питание;
- исключение жирных, острых, жареных блюд;
- ограничение жиров, углеводов;
- употребление свежих овощей, фруктов;
- строгий контроль потребления соли;
- отказ от алкоголя.
При риске развития энцефалопатии следует ограничить белковые продукты. В случае отеков и асцита рекомендуется отказаться от соли. Не стоит забывать о дозированной физической нагрузке. Это может быть плавание, лечебная физкультура.
 Со стороны врача ведется контроль над приемом лекарственных средств, которые оказывают гепатотоксичное действие на печень. Также ограничения касаются БАВ, лекарственных трав.
Со стороны врача ведется контроль над приемом лекарственных средств, которые оказывают гепатотоксичное действие на печень. Также ограничения касаются БАВ, лекарственных трав.
Что касается медикаментозной терапии, она включает гепатопротекторы, ферменты, энтеросептики, противовирусные, стероидные лекарства. При выраженном асците для удаления жидкости из брюшной полости проводится лапароцентез. В тяжелых случаях рассматривается вопрос о трансплантации печени.
Профилактика
Чтобы предупредить болезни печени, рекомендуется:
- контролировать употребление алкоголя;
- своевременно диагностировать гепатит;
- нормализовать питание;
- избегать тяжелой физической работы, стрессов;
- строго соблюдать дозы и длительность терапевтического курса гепатотоксичных препаратов.
Цирроз — неизлечима патология, однако при исключении провоцирующего фактора и эффективной терапии прогноз относительно благоприятный.
Печеночная недостаточность
Расстройство функционирования печени сопровождается нарушениями метаболизма, интоксикацией организма и другими осложнениями, связанными с внутренними органами. Дисфункция нервной системы проявляется энцефалопатией, судорогами и печеночной комой.
Причин заболевания довольно много, вот некоторые из них:
- алкогольный, инфекционный, аутоиммунный гепатит;
- цирроз;
- злокачественное поражение;
- туберкулез;
- жировой гепатоз;
- паразитарное поражение;
- желчекаменная болезнь, когда крупный конкремент обтурирует просвет желчного протока. Накопление желчи во внутрипеченочных путях сопровождается гибелью гепатоцитов, разрастанием соединительной ткани. Все этого приводит к билиарному циррозу;
- кардиальная недостаточность;
- тяжелые нарушения обмена веществ.
В основе развития печеночной недостаточности лежит медленно развивающийся некроз гепатоцитов с дальнейшей декомпенсацией функций органа. Что касается острой формы патологии, она может провоцироваться приемом больших доз ядов, гепатотоксичных веществ, массивным кровотечением, тяжелой алкогольной интоксикацией, быстрым удалением большого объема асцитической жидкости из организма.
Клинические признаки
К ранним проявлениям заболевания относим пищеварительную дисфункцию (тошноту, рвоту, диарею), снижение массы тела, слабость. Выраженность диспепсических расстройств увеличивается после употребления жирных, копченых блюд.
По мере прогрессирования печеночной недостаточности появляется гипертермия, желтушность кожных покровов, кожный зуд, неприятный запах изо рта, геморрагии, связанные с нарушением работы свертывающей системы.
желтушность кожных покровов, кожный зуд, неприятный запах изо рта, геморрагии, связанные с нарушением работы свертывающей системы.
Помимо этого, наблюдаются признаки эндокринных расстройств в виде бесплодия, снижения полового влечения, увеличения молочных желез, атрофии яичек, матки.
Человек замечает усиленное выпадение волос, его беспокоит дневная сонливость, плохой сон, депрессия, снижение памяти. Поражение нервной системы может сопровождаться угнетением сознания (оглушенность, неадекватность, кома).
Диагностика и терапия
Диагностические методы аналогичны тем, которые используются при циррозе, гепатите. Терапевтические направления заключаются в устранении провоцирующего фактора и улучшении качества жизни пациента.
Борьба с неприятным запахом
Что касается непосредственно гелитоза, помимо основного лечения заболевания, нейтрализовать неприятный запах изо рта можно с помощью:
- современных ополаскивателей для ротовой полости, например, Лакалут, Парадонтакс, Листерин, Лесной бальзам. Помимо готовых средств, можно воспользоваться народными методами — отваром ромашки, шалфея, эвкалипта;
- тщательной очистки зубов, языка, десен дважды в сутки;
- мяты. Небольшой листик мяты позволит маскировать запах, стимулировать работу печени.
При выборе ополаскивателя для ротовой полости не забывайте о наличии противопоказаний. Они касаются возрастных ограничений, беременности и аллергических реакций на компоненты препарата (антисептики, травы).
Помните, что неприятный запах изо рта — серьезный признак заболевания. Чтобы разобраться в причинах его появления, следует проконсультироваться с врачом. Ранее выявление болезни позволит своевременно начать терапию и избежать осложнений.
Источник


