Цирроз печени клинические рекомендации
1. Анисимов А.Ю., Верткин А.Л., Девятов А.В., Дзидзава И.И., Жигалова С.Б., Затевахин И.И., Ивашкин В.Т., Киценко Е.А., Котив Б.Н., Лебезев В.М., Лопаткина Т.Н., Маевская М.В., Манукьян Г.В., Монахов Д.В., Назыров Ф.Г., Огурцов П.П., Павлов Ч.С., Прудков М.И., Хоронько Ю.В., Цициашвили М.Ш., Чжао А.В., Шерцингер А.Г., Шиповский В.Н. Клинические рекомендации по лечению кровотечений из варикозно-расширенных вен пищевода и желудка. https:// общество-хирургов.рф/stranica-pravlenija/unkr/ urgentnaja-abdominalnaja-hirurgija/klinicheskierekomendaci-po-lecheniyu-krovotechenii-iz-varikoznorasshirenyh-ven-pischevoda-i-zheludka.html
2. Болезни печени и желчевыводящих путей. Руководство для врачей. Изд. 2-е. Под ред. В.Т. Ивашкина. М.: Изд. Дом «М-Вести», 2002.
3. Ивашкин В.Т. О состоянии организации медицинской помощи больным с заболеванием органов пищеварения в РФ: Доклад на коллегии в Министерстве здравоохранения РФ. Рос журн гастроэнтерол гепатол колопроктол 2004; 14(3): 4-9.
4. Ивашкин В.Т. Осложнения портальной гипертензии при циррозе печени. Рос физиол журн 2009; 95(10): 1074-92.
5. Ивашкин В.Т., Ющук Н.Д., Маевская М.В., Знойко О.О., Дудина К.Р., Кареткина Г.Н. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации и Российского общества по изучению печени по диагностике и лечению взрослых больных гепатитом В. Рос журн гастроэнтерол гепатол колопроктол 2014; 24(3):58-88.
6. Ивашкин В.Т., Ющук Н.Д., Маевская М.В. и др. Рекомендации по диагностике и лечению взрослых больных гепатитом С. Рос журн гастроэнтерол гепатол колопроктол 2013; 23(2): 41-70.
7. Маевская М.В. Влияние вируса гепатита С на продолжительность жизни больных алкогольным циррозом печени. Рос журн гастроэнтерол гепатол колопроктол 2004; 14(2): 22-9
8. Федосьина Е.А. Особенности течения заболевания и прогноз жизни больных циррозом печени с асцитом. Дис. … канд. мед. наук. М., 2006.
9. Федосьина Е.А., Маевская М.В., Ивашкин В.Т. Принципы терапии портальной гипертензии у больных циррозом печени. Рос журн гастроэнтерол гепатол колопроктол 2012; 22(5): 46-55.
10. Acevedo J., Silva A., Prado V., Fernández J. The new epidemiology of nosocomial bacterial infections in cirrhosis: therapeutical implications. Hepatol Int 2013; 7(1): 72-9.
11. Biggins S., Rodriguez H.J., Bass N.M., Robert J.P., Terrault N.A. Serum sodium predicts mortality in patients listed for liver transplantation. Hepatology 2005; 41(1): 32-9.
12. Bosch J., Berzigotti A., Garcia-Pagan J.C., Abraldes J.G. The management of portal hypertension: Rational basis, available treatment and future options. J Hepatol 2008; 48 (Suppl. 1): 68-92.
13. EASL clinical practice guidelines on the management of ascites, spontaneous bacterial peritonitis, and hepatorenal syndrome in cirrhosis. J Hepatol 2010; 53(3): 397-417.
14. Festi D. et al. Rifaximin in the treatment of chronic hepatic encephalopathy; results of a multicenter study of efficacy and safety. Curr Ther Res 1993; 54(5): 598-609.
15. Franchis R. Revising consensus in portal hypertension: report of the Baveno V consensus workshop on methodology of diagnosis and therapy in portal hypertension. J Hepatol 2010; 53(4): 762-68.
16. Garcia-Tsao G. Bacterial infections in cirrhosis: treatment and prophylaxis. J Hepatol 2005; (Suppl. 1): 85-92.
17. Garcia-Tsao G., Bosch J. Management of varices and variceal hemorrhage in cirrhosis. N Engl J Med 2010; 362(9): 823-32.
18. Gines P., Arroyo V., Rodes J., Schrier R.W. Ascites and renal disfunction in liver disease. Blackwell publishing, 2005.
19. Jiang Q., Xue-Hua J., Ming-Hua Z. L-ornithine-Laspartate in the management of hepatic encephalopathy: meta-analysis. J Gastroenterol Hepatol 2009; 24(1): 9-14.
20. Leevy C., Phillips J. Hospitalizations during the use of rifaximin versus lactulose for the treatment of hepatic encephalopathy. Dig Dis Sci 2007; 52(3): 737-41.
21. Runyo B. Management of adult patients with ascites due to cirrhosis: An update. Hepatology 2009; 49(6): 2087- 107.
22. Sanyal A., Mullen K., Bass N. The treatment of hepatic encephalopathy in the cirrhotic patient. Gastroenterol Hepatol (NY) 2010; 6(4 Suppl. 8):1-12.
23. Scarpignato C., Pelosini I. Rifaximin, poorly absorbed antibiotic: pharmacology and clinical potential. Chemotherapy 2005; 51 (Suppl. 1): 36-66.
24. Tandon P., et al. High prevalence of antibiotic-resistant bacterial infections among patients with cirrhosis at an US Liver Center. Clin Gastroenterol Hepatol 2012; 10(11): 1291-8.
Источник
Цирроз печени – терминальная стадия многих печеночных патологий. Особое место среди них занимают вирусные гепатиты и алкогольное поражение печени.
 Цирроз печени – это заключительная стадия многих хронических заболеваний этого органа.
Цирроз печени – это заключительная стадия многих хронических заболеваний этого органа.
Патология представляет собой диффузный процесс, проявляющийся фиброзом и изменением нормальной структуры печени с образованием узлов.
Прогноз жизни при циррозе печени главным образом зависит от его осложнений, основные из которых – это:
- печеночная энцефалопатия;
- кровотечение из варикозно расширенных вен желудка и пищевода;
- асцит (иногда – с инфицированием асцитической жидкости);
- гепаторенальный синдром;
- гипонатриемия разведения.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Рассмотрим подробно цирроз печени, клинические рекомендации по его диагностике, лечению и профилактике.
Цирроз печени: клинические рекомендации
Лечением цирроза печени на начальном этапе занимается участковый врач-терапевт. Его обязанность – опираясь на достижения современной доказательной медицины, подобрать адекватную тактику лечения заболевания и его осложнений.
Это позволит больному дождаться пересадки печени и продлить жизнь.
Клинические рекомендации по циррозу печени 2019 года предполагают, что тактика ведения больного при данном заболевании складывается из двух компонентов:
- Лечение основной патологии, приведшей к расстройству функции печени.
- Своевременное выявление и коррекцию осложнений.
Кроме того, нужно помнить, что поражение печени (особенно это касается лиц с алкогольной зависимостью) часто связано с поражением многих других органов и систем организма -сердца, сосудов, почек, поджелудочной железы, головного мозга, вегетативной нервной системы.
Это необходимо учитывать при проведении диагностики и назначении лечения.
Пациентам с циррозом вирусного происхождения при компенсации печеночных функций может быть показана противовирусная терапия, но при этом важно учесть все потенциальные риски и побочные эффекты, а также ожидаемую пользу такого лечения.
✔ Диагностика цирроза печени, список мероприятий в Системе Консилиум
 Скачать документ
Скачать документ
Лечение ЦП вирусной этиологии
Клинические рекомендации по лечению цирроза печени вирусной этиологии гласят, что повышенный уровень фермента АЛТ не должен влиять на принятие решения о назначении пациенту противовирусных средств, так как он даже при декомпенсации заболевания может оставаться нормальным.
Больным циррозом печени класса А по школе Чайлд-Пью могут быть назначены препараты интерферонов, однако нужно учитывать риски развития у них осложнений инфекционного характера и декомпенсации печеночной функции.
Рекомендуется назначать пациентам аналогинуклеоти-(зи)-дов:
- тенофавир;
- энтекавир;
- ламивудин;
- телбивудин.
Людям с нарушением печеночной функции (цирроз печени класса В и С по шкале Чайлд-Пью) также назначаются аналогинуклеоти-(зи)-дов.
Также, как и у больных хроническим гепатитом В, проводится мониторинг состояния больного, контролируются лабораторные показатели (клинический и биохимический анализы крови, спектр вирусных маркеров).
При развитии лекарственной резистентности лечение корректируется на основании алгоритмов, разработанных для терапии вирусного гепатита В.
Исследование уровня ДНК вируса в первый год лечения проводится не реже одного раза в 3 месяца.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лечение цирроза печени – очень долгий процесс, требующий от врача тщательного контроля состояния больного для того, чтобы вовремя выявить развитие осложнений, обострения патологии или лекарственной устойчивости.
Клинические исследования показывают, что длительное и адекватное подавление ДНК вируса гепатита В способно стабилизировать состояние пациента, предупредить прогрессирование процесса и развитие декомпенсации печеночной функции, а также может послужить толчком к обратному развитию фиброза или даже цирроза печени.
И все же, несмотря на ремиссию на фоне приема аналоговнуклеоти-(зи)-дов, больные с ЦП должны наблюдаться на предмет развития у них гепатоцеллюлярной карциномы.
Прекращение противовирусной терапии показано в следующих случаях:
- HBeAg-негативным пациентам — в случае клиренса HBsAg и образования анти-HBs и проведения после этого консолидирующей терапии в течение 1 года.
- HBeAg-позитивным пациентам при достижении сероконверсии по Е-антигену (образование анти-НВе) или клиренса HBsAg и образования анти-HBs, и проведения после этого консолидирующей терапии в течение 1 года.
Пациентам с декомпенсацией печеночной функции показана пересадка печени. Таким больным проводится противовирусное лечение (энтекавир, тенофавир), а препараты интерферона им противопоказаны.
Последние клинические исследования показали безопасность энтекавира и тенофавира для пациентов с декомпенсацией.
Более того, печеночная функция у них способна улучшиться через 3-6 месяцев приема препарата, что в ряде случаев позволяет отказаться от трансплантации. Терапия при этом носит пожизненный характер.
У таких больных по-прежнему велик риск развития гепатоцеллюлярной карциномы, что требует постоянного наблюдения.
Если функции печени не восстанавливаются, необходима операция по пересадке этого органа. ДНК вируса гепатита В на момент вмешательства не должна определяться, а лечение аналогами нуклеоти-(зи)-дов необходимо продолжать – это существенно снижает риск инфицирования трансплантата.
! Лечение цирроза печени из расчета 120 дней в Системе Консилиум
 Скачать документ
Скачать документ
Пациенты с циррозом в исходе гепатитов D и C
Противовирусная терапия у больных с циррозом печени в исходе хронического гепатита D проводится при определяемом уровне HDVRNA.
Больным с циррозом класса А по школе Чайлд-Пью назначается пегилированный или стандартный интерферон по схемам, разработанным для лечения хронического гепатита D при условии тщательного контроля побочных реакций.
Пациентам с циррозом класса В и С интерфероны запрещены. Больные циррозом С-класса по школе Чайлд-Пью включаются в листы ожидания на трансплантацию печени.
Согласно клиническим рекомендациям по циррозу, оценка эффективности лечения проводится не раньше чем через 24-48 недель и основывается на наличии или отсутствии РНК вируса гепатита D в крови или ее уровня в крови.
Терапия проводится как минимум 1 год, но есть данные, что при более длительном лечении (2 года и более) возрастает шанс достижения устойчивого вирусологического ответа. Оптимальная длительность лечения не установлена.
Примерно у 40% пациентов наступает стойкий вирусологический ответ и одновременно улучшается гистологическая картина печени.
Однако нельзя точно сказать, как долго должно регистрироваться отсутствие РНК вируса в крови после отмены лечения, чтобы можно было подтвердить устойчивый вирусологический ответ.
Аналогинуклеоти-(зи)-дов не оказывают никакого влияния на вирус гепатита D, однако они могут быть назначены пациентам с активной репликацией вируса гепатита В — с постоянным или флюктуирующим уровнем вирусной нагрузки выше 2000 ME/мл.
Противовирусная терапия пациентам с циррозом в исходе вирусного гепатита С показана при наличии определяемого уровня HCV RNA в сыворотке крови. У больных с циррозом печени класса А по шкале Чайлд-Пью проводится лечение тройной схемой, разработанной для терапии хронического гепатита С.
Устойчивый вирусологический ответ в этом случае сопровождается достоверным снижением риска развития декомпенсации функции печени и гепатоцеллюлярной карциномы, а также ростом вероятности обратного развития фиброза.
При проведении противовирусной терапии такие пациенты должны подвергаться более тщательному наблюдению.
✫ Питательные смеси для больного ЦП, перечень в Системе Консилиум
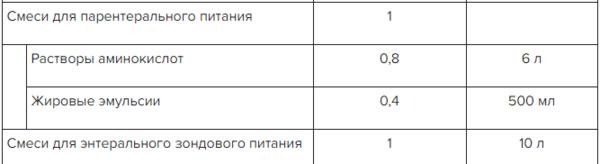 Скачать документ
Скачать документ
В случае риска развития цитопений по индивидуальным показаниям у них могут быть использованы факторы роста — гранулоцитарный колониестимулирующий фактор роста для увеличения числа нейтрофилов, эритропоэтин в случае развития анемии, тромбоцитарный фактор роста в случае развития тромбоцитопении.
Скрининг гепатоцеллюлярной карциномы у лиц с циррозом печени проводится 1 раз в полгода и включает в себя анализ уровня АФП и ультразвуковое исследование печени.
Данное исследование проводится даже в тех случаях, когда противовирусная терапия оказалась успешной и стойкий вирусологический ответ получен.
Противовирусное лечение с использованием пегилированного интерферона запрещена больным циррозом с количеством баллов 7 и более по шкале Чайлд-Пью в связи с риском развития декомпенсации печеночной функции.
Пациентам с циррозом класса В по шкале Чайлд-Пью препараты интерферона назначаются исключительно по индивидуальным показаниям, с учетом всех рисков побочных реакций.
Таким больным рекомендовано назначать противовирусное лечение в безинтерфероновом режиме.
Алкогольное поражение печени
Согласно клиническим рекомендациям по циррозу, больным с алкогольным поражением печени назначается S-аденозилметионин.
Доказано, что его применение при алкогольном циррозе класса А и В по шкале Чайлд-Пью в течение 2 лет обусловливает достоверно более низкую летальность или потребность в трансплантации печени.
Можно предположить, что положительное действие S-аденозилметионина связано с его мембранопротективным и антиоксидантным действием, а также с подавлением продукции провоспалительных цитокинов.
Дополнительно он оказывает антидепрессивное действие, кроме того, у него отсутствуют серьезные побочные эффекты.
У лиц с алкогольным ЦП преобладают симптомы хронического панкреатита (боль в животе, вздутие, стеаторея и др.).
В этих случаях рекомендуется назначать препараты панкреатина в капсулах, покрытых кислотоустойчивой оболочкой. Это позволяет в достаточно короткие сроки снять симптомы панкреатита и существенно повысить качество жизни больного.
Терапия первичного билиарного цирроза и первичного склерозирующего холангита предполагает длительный прием препаратов на основе урсодезоксихолевой кислоты, что улучшает биохимические показатели и снижает выраженность симптомов заболевания, однако никак не влияет на длительность жизни данной категории пациентов.

Печеночная энцефалопатия
Печеночная энцефалопатия представляет собой комплекс потенциально обратимых нервнопсихических расстройств, развивающихся в результате печеночной недостаточности и/или портосистемного шунтирования крови.
Выделяют два механизма ее развития:
- Выраженное снижение детоксицирующей функции печени.
- Формирование функциональных или органических шунтов между системами портального и общего кровообращения, что ведет к попаданию кишечных токсинов в головной мозг.
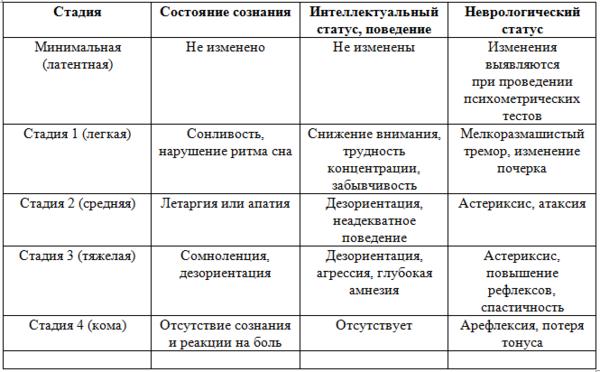
Минимальная печеночная энцефалопатия занимает особое место во врачебной практике- она сложна для диагностики, отличается отсутствием субъективных и объективных симптомов, а также отсутствием изменений при регистрации спонтанной ЭЭГ.
Однако своевременное выявление этой формы крайне важно по следующим причинам:
- Частота минимальной ПЭ достигает 32-85 % независимо от причины печеночной патологии.
- Минимальная ПЭ опасна неадекватной реакцией пациента в экстремальных условиях, например, при вождении автомобиля или на тяжелом производстве, что связано с высоким риском аварийных ситуаций.
Хроническая персистирующая печеночная энцефалопатия – довольно редкое явление, наблюдается, как правило, у лиц с выраженными портосистемными коллатералями, в том числе созданными в результате оперативного лечения.
Помимо типичной психоневрологической симптоматики, у таких больных наблюдаются постепенно проявляющиеся симптомы миелопатии. Эти нарушения неизлечимы и ведут к церебральной атрофии и слабоумию.
Клинические рекомендации по циррозу печени требуют, чтобы пациенты с этим заболеванием и хронической рецидивирующей печеночной энцефалопатией помещались в стационар.
Оценка прогноза их жизни требует верного определения стадии ПЭ, поскольку данный показатель входит в систему оценки тяжести цирроза – классификацию Чайлд-Пью.
Важный момент — после появления клинической симптоматики ПЭ в течение года выживает 42% больных, а в течение 3 лет — всего 23%.
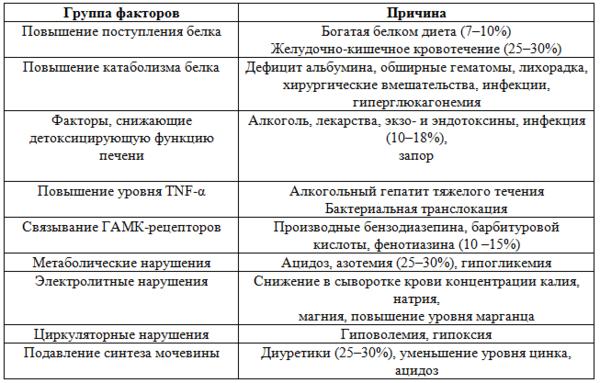
Триггерные факторы печеночной энцефалопатии
Стадии печеночной энцефалопатии
Материал проверен экспертами Актион Медицина
Источник
1. WHO. Global status report: Alcohol and health, 2014. https://www.who.int/substance_abuse/publications/ global_alcohol_report/en/
2. EASL Clinical Practical Guidelines: Management of Alcoholic Liver Disease. J Hepatol 2012; 57:399-420.
3. Ивашкин В.Т., Маевская М.В., Жаркова М.С., Тихонов И.Н., Федосьина Е.А., Павлов Ч.С. Алгоритмы диагностики и лечения в гепатологии: Справочные материалы. М.: МЕДпресс-информ; 2016. С. 43-54.
4. Маевская М.В., Морозова М.А., Ивашкин В.Т. Алгоритм ведения пациентов с алкогольной болезнью печени. Рос журн гастроэнтерол гепатол колопроктол 2011;1:4-10.
5. Lucey M., Mathurin Ph., Morgan T. Alcoholic Hepatitis. N Engl J Med 2009; 360: 2758-69.
6. Trabut J.B., Plat A., Thepot V. et al. Influence of liver biopsy on abstinence in alcohol-dependent patients. Alcohol Alcohol 2008;43:559-63.
7. Loomba R., Bettencourt R., Barrett-Connor E. et al. Synergistic association between alcohol intake and body mass index with serum alanine and aspartate aminotransferase levels in older adults: the Rancho Bernardo Study. Aliment Pharmacol Ther 2009; 30:113749.
8. Ивашкин В.Т., Маевская М.В. Алкогольно-вирусные заболевания печени. М.: Литтера; 2007:85-118.
9. Salameh H., Raff E., Ervin A., Seth D., Nischalke H.D., Falleti E., Burza M.A., Leathert J., Romeo S., Molinaro A., Corradini S.G., Toniutto P., Spengler U., Daly A., Day C.P., Kuo Y.F., Singal A.K. PNPLA3 Gene polymorfism is assosiated with predisposition to and severity of alcoholic liver disease. Am J Gastroenterol 2015 Jun;110(6):846-56.
10. Louvert A., Peck-Radosavljevic M. Evidence for a role of genetics in alcoholic hepatitis: Data from the STOPAN randomozed controlle of trial. J Hepatol 67(1):2-14.
11. Zaridze D., Lewington S., Boroda A., Scélo G., Karpov R., Lazarev A., Konobeevskaya I., Igitov V., Terechova T., Boffetta P., Sherliker P., Kong X., Whitlock G., Boreham J., Brennan P., Peto R. Alcohol and mortality in Russia: prospective observational study of 151000 adults. Lancet 2014 Apr 26;383(9927):1465-73.
12. Komova A., Maevskaya M., Ivashkin V. Prevalence of Liver Disease in Russia’s Largest City: A Populationbased Study. Am J Clin Med Res 2014;2(5): 99-102.
13. Маевская М.В., Бакулин И.Г., Чирков А.А., Люсина Е.О, Луньков В.Д. Злоупотребление алкоголем среди пациентов гастроэнтерологического профиля. Рос журн гастроэнтерол гепатол колопроктол 2016;26(4):24-35.
14. Кошкина Е.А., Киржанова В.В., Гусева О.И., Григорова Н.И., Муганцева Л.А. Оказание наркологическои помощи населению Российской Федерации в 2012 г. Вопр наркол 2013;4:3-18.
15. Егоров А.Ю., Крупицкий Е.М., Софронов А.Г. и др. Злоупотребление алкоголем у больных, экстренно госпитализированных в больницу скорой помощи. Обозр психиатр мед психол 2013;1:36-43.
16. Концепция государственной политики по снижению масштабов злоупотребления алкоголем и профилактике алкоголизма среди населения Российской Федерации на период до 2020 года // Распоряжение Правительства Российской Федерации от 30 декабря 2009 г. No 2128р. https://www.fsrar.ru.
17. Кошкина Е.А., Вышинский К.В., Гусева О.И., Павловская Н.И., Волков А.В. Изучение особенностей употребления алкоголя населением г. Ярославля. Вопр наркол 2014;3:106-18.
18. Kennedy O.J., Roderick P., Buchanan R., Fallowfield J.A., Hayes P.C., Parkes J. Systematic review with meta-analysis: coffee consumption and the risk of cirrhosis. Aliment Pharmacol Ther 2016 Mar; 43(5):56274.
19. https://www.talkingalcohol.com/files/pdfs/WHO_ audit.pdf
20. https://www.oup.com.au/books/higher-education/ medicine/9780198714750-addiction-medicine
21. Маевская М.В. Алкоголь, алкоголизм и связанные с ними последствия. Рос журн гастроэнтерол гепатол колопроктол 2013; 23(6):43-8.
22. https://www.keepeek.com/Digital-Asset-Management/ oecd/social-issues-migration-health/tackling-harmfulalcohol-use/summary/english_acc5aeb2-en#page2
23. Болезни печени и желчевыводящих путеи: Руководство для врачеи / Под ред. В.Т. Ивашкина. М.: Изд. Дом «М-Вести»; 2002. С. 84-5.
24. McClain C., Hill D., Song Z. et al. S-adenosylmethionine, cytokines, and alcoholic liver disease. Alcohol 2002; 27:185-92.
25. Кишкун А.А. Лабораторные маркеры алкоголизма (обзор литературы). Клин лабор диагн 2008;11:3-8.
26. Хазанов А.И. Углеводно-дефицитный трансферрин в диагностике хронической алкогольной интоксикации. Клин перспект гастроэнтерол гепатол 2012;1:16-22.
27. Огурцов П.П. и др. Диагностика, мониторинг хронического злоупотребления алкоголем и скрининг наиболее распространенных патологических состояний, обусловленных злоупотреблением. https://www.lib.knigi-x. ru/23metodichka/34828-1-diagnostika-monitoringhronicheskogo-zloupotrebleniya-alkogolem-skriningnaibolee-raspros.php.
28. Rudler M., Mouri S., Charlotte F., Cluzel Ph., Ngo Y., Munteanu M., Lebray P., Ratziu V., Thabut D., Poynard Th. Validation of AshTest as a Non-Invasive Alternative to Transjugular Liver Biopsy in Patients with Suspected Severe Acute Alcoholic Hepatitis. PLoS One 2015; 10(8): e0134302, doi: 10.1371/journal. pone.0134302
29. Pavlov C.S., Casazza G., Nikolova D., Tsochatzis E., Burroughs A.K., Ivashkin V.T., Gluud C.Transient elastography for diagnosis of stages of hepatic fibrosis and cirrhosis in people with alcoholic liver disease. Cochrane Database System Rev 2015; Issue 1. Art. No.: CD010542. DOI: 10.1002/14651858.CD010542.pub2.
30. Pavlov C.S., Casazza G., Semenistaia M., Nikolova D., Tsochatzis E., Liusina E., Ivashkin V.T., Gluud C. Ultrasonography for diagnosis of alcoholic cirrhosis in people with alcoholic liver disease. Cochrane Database System Rev 2016, Issue 3. Art. No.: CD011602.DOI: 10.1002/14651858.CD011602.pub2.
31. Alcohol & Digestive Cancers: Time for Change, 04 July, 2017 https://www.ueg.eu/news/news/news-details/ article/alcohol-digestive-cancers-time-for-change/
32. Thomson A.D., Cook C.C., Touquet R., Henry J.A. The Royal College of Physicians report on alcohol: guidelines for managing Wernicke’s encephalopathy in the accident and Emergency Department. Alcohol Alcohol 2002; 37(6):513-21 (ISSN: 0735-0414).
33. Thursz M.R., Richardson P., Allison M., Austin A., Bowers M., Day C.P., Downs N., Gleeson D., MacGilchrist A., Grant A., Hood S., Masson S., McCune A., Mellor J., O’Grady J., Patch D., Ratcliffe I., Roderick P., Stanton L., Vergis N., Wright M., Ryder S., Forrest E.H. STOPAH Trial, Prednisolone or pentoxifylline for alcoholic hepatitis. N Engl J Med 2015 Apr 23;372(17):1619-28. doi: 10.1056/ NEJMoa1412278.
34. Тарасова О.И., Мазурчик Н.В., Огурцов П.П., Моисеев В.С. Пентоксифиллин в лечении острого алкогольного гепатита тяжёлого течения. Клин фармакол тер 2008;17(1):16-20 [Tarasova O.I., Mazurchik N.B., Ogurtcov P.P., Moiseev B.C.].
35. Mathurin P., Louvet A., Duhamel A., Nahon P., Carbonell N. et al. Prednisolone with vs without pentoxifylline and survival of patients with severe alcoholic hepatitis: a randomized clinical trial. JAMA 2013; 310:1033-41.
36. Komkova I.I., Tkachenko P.E., Maevskaya M.V., Ivashkin V.T. Budesonide in Severe Alcoholic Hepatitis: Results of the Original Research. Am J Clin Med Res 2016; 4(1):7-10.
37. Tkachenko P., Maevskaya M., Pavlov A. Prednisolone plus S-adenosil-L-methionine in severe alcoholic hepatitis. Hepatol Int 2016 June; DOI 10.1007/s12072-016-9751-4.
38. Arsene D., Farooq O., Bataller R. New therapeutic Targets in Alcoholic Hepatitis. Hepatol Int 2016 Jul; 10(4):538-52.
39. Donckier V., Lucidi V., Gustot T., Moreno C. Ethical considerations regarding early liver transplantation in patients with severe alcoholic hepatitis not responding to medical therapy. Hepatology 2014 Apr; 60(4):866-71. doi: 10.1016/j.jhep.2013.11.015.
40. Guo T., Chang L., Xiao Y., Liu Q. S-Adenosyl-LMethionine for the Treatment of Chronic Liver Disease: A Systematic Review and Meta-Analysis. PLoS ONE 2015;10(3):e0122124.
41. Medici V., Virata M.C., Peerson J.M., Stabler S.P., French S.W., Gregory J.F. III, Albanese A., Bowlus C.L., Devaraj S., Panacek E. et al. S-adenosylmethionine treatment of alcoholic liver disease: a doubleblind, randomized, placebo-controlled trial. Alcohol Clin Exp Res 2011 Nov;35(11):1960-5.
42. Panos M.Z., Polson R., Johnson R., Portmann B., Williams R. Polyunsaturated phosphatidyl choline for acute alcoholic hepatitis: a double-blind, randomized, placebo-controlled trial. Eur J Gastroenterol Hepatol 1990;2(5):351-5.
43. Gundermann K.-J., Gundermann S., Drozdzik M., Mohan Prasad V. Essential phospholipids in fatty liver: a scientific update. Clin Exp Gastroenterol 2016;9:10517. doi:10.2147/CEG.S96362.
44. Lieber C.S., Weiss D.G., Grozmann R., Paronetto F., Schenker S. Veterans Affairs Cooperative Study 391 Group II. Veterans affairs cooperative study of polyenylphosphatidylcholine in alcoholic liver disease. Alcohol Clin Exp Res 2003;27(11):1765-72.
45. Kharbanda K.K. Alcoholic liver disease and methionine. Semin Liver Dis 2009 May;29(2):155-65.
46. Halsted C.H., Medici V. Vitamin-Dependent Methionine Metabolism and Alcoholic Liver Disease. Advances in Nutrition 2011;2(5):421-7. doi:10.3945/an.111.000661. https://www.rlsnet.ru/tn_index_id_39886.htm#sostav
47. Ивашкин В.Т., Маевская М.В., Широкова Е.Н., Морозова М.А. Опыт применения препарата Эслидин® у пациентов с неалкогольной жировои болезнью печени в практике врача амбулаторного звена (Global Observationof Liver Disease treatment with Eslidin®, «GOLD»). Рос мед журн 2015; 21:1272-6
48. Mato J.M., Camara J., Fernandez de Paz J. et al. S-adenosylmethionine in alcoholic liver cirrhosis: a randomized, placebo-controlled, double-blind, multicenter clinical trial. J Hepatol 1999; 30:1081-9.
49. McClain C., Hill D., Song Z. et al. S-adenosylmethionine, cytokines, and alcoholic liver disease. Alcohol 2002; 27:185-92.
50. Клинические рекомендации Российского общества по изучению печени «Лечение осложнений цирроза печени» https://rsls.ru/files/recomend_cirrosis7.01.15-5. pdf
Источник