Цирроз печени руководство по
Цирроз
— это диффузный процесс, характеризующийся
фиброзом и трансформацией нормальной
структуры печени с образованием узлов.
Цирроз печени является конечной стадией
ряда хронических заболеваний печени.
Эпидемиология.
Цирроз
печени занимает первое место среди
причин смертности от болезней органов
пищеварения (исключая опухоли).
Распространенность составляет 2-3% (на
основании данных аутопсий); наблюдают
в два раза чаще у мужчин старше 40 лет по
сравнению с общей популяцией.
Этиология
и патогенез.
Наиболее частыми причинами развития
цирроза печени выступают следующие
заболевания и состояния:
— Вирусные гепатиты (В, С, D).
— Алкоголь.
Иммунные нарушения:аутоиммунный
гепатит, первичный билиарный цирроз.
Заболевания желчных путей: внепеченачная
обструкция желчных путей, внутрипеченочная
обструкция желчных путей (первичный
склерозирующий холангит).
Болезни обмена веществ:гемохроматоз,
недостаточность альфа1-антитрипсина,
болезнь Вильсона-Коновалова, муковисцидоз,
галактоземия, порфирии, наследственная
непереносимость фруктозы.
Нарушение венозного оттока из печени:синдром Бадда-Киари, веноокклюзионная
болезнь, тяжелая правожелудочковая
сердечная недостаточность.
Токсины, химикаты.
Инфекции:шистосомоз, бруцеллез,
сифилис.
Разные причины:саркоидоз, неалкогольный
стеатогепатит, гиперавитаминоз А.
Время, необходимое для развития фиброза
печени, в значительной степени зависит
от этиологического фактора. Часто цирроз
развивается медленно: алкогольный
цирроз формируется за 10-12 лет злоупотребления
алкоголем, вирусные циррозы печени
формируются через 20-25 лет после
инфицирования.
Классификация.
Циррозы печени разделяются по этиологии
и степени тяжести, для чего применяют
классификацию печеночно-клеточной
функции при циррозе печени по Чайлду-Пью
(табл. 30-3).
Таблица 30-3
Определение степени тяжести цирроза печени по Чайлду-Пью
Показатель | баллы | баллы | баллы |
1 | 2 | 3 | |
Энцефалопатия | I | III | |
Асцит | нет | мягкий, поддается лечению | напряженный, |
Концентрация | менее (<2,0) | 34-51(2,0-3,0) | более 51 (>3,0) |
Уровень сыворотки | более 35 | 28-35 | менее 28 |
Протромбиновое | 1-3 (>60) | 4-6 (40-60) | более 6 (<40) |
Каждый из показателей оценивают в баллах
(соответственно 1, 2 или 3 балла).
Критерии:
-класс А (компенсированный) – 5-6 баллов;
-класс В (субкомпенсированный) – 7-9
баллов;
-класс С (декомпенсированный) – 10-15
баллов.
Примечание.
Гастроэнтерология. Национальное
руководство / Под ред. академика РАМН
В.Т. Ивашкина, к.м.н. Т.Л. Лапиной, 2008).
Клиническая диагностика.
Характерны следующие симптомы и
синдромы.
Общая
симптоматика:сонливость, слабость,
повышенная утомляемость и зуд кожи. При
выраженной сонливости, равно как и при
раздражительности и агрессивном
поведении, необходимо исключать
печеночную энцефалопатию.
Изменения
печени и селезенки:печень уплотнена
и увеличена, однако иногда может быть
небольших размеров.
У
большинства больных пальпируется
умеренно увеличенная селезенка: край
выступает из-под реберной дуги на 2-3 см
(проявления портальной гипертензии).
Желтуха:начальные признаки желтухи незаметны
для больного и характеризуются
иктеричностью склер и слизистых оболочек,
уздечки языка, легким потемнением мочи.
Затруднения
дыхания(дыхание поверхностное,
учащенное) могут быть обусловлены
асцитом и повышением внутрибрюшного
давления и ограничениями подвижности
диафрагмы; хронической сердечной
недостаточностью (ХСН), гидротораксом
на фоне отечно-асцитического синдрома.
Геморрагический
синдром(вследствие нарушения синтеза
факторов свертывания крови в печени,
тромбоцитопении при гиперспленизме):
характерны кровоточивость десен, носовые
кровотечения. Синяки и кровоподтеки
образуются даже при незначительных
механических воздействиях.
Асцит
(проявление портальной гипертензии):
увеличение живота в объеме за счет
скопившейся жидкости (может скапливаться
более 10-15 л жидкости, типичен «лягушачий
живот»), при большом ее количестве
создается картина «напряженного асцита»,
выбухание пупка, иногда с его разрывами,
перкуторные признаки жидкости в брюшной
полости, положительный симптом флюктуации.
Портальная
гипертензия:асцит, варикозное
расширение вен пищевода и желудка,
расширение вен передней брюшной стенки
в виде «головы медузы», спленомегалия
и расширение диаметра печеночных вен
при УЗИ, печеночная энцефалопатия.
Прочие
признаки, характерные для цирроза
печени:телеангиоэктазии на верхней
половине туловища и лице; ладонная
эритема; гинекомастия; атрофия
яичек/аменорея; отеки ног (при асците);
шум Крювелье-Баумгартена – венозный
шум над животом, связанный с функционированием
венозных коллатералей; контрактура
Дюпюитрена, более типична для алкогольного
генеза цирроза печени; изменения концевых
фаланг пальцев по типу барабанных
палочек; атрофия скелетной мускулатуры,
отсутствие оволосения в подмышечных
впадинах; увеличение околоушных слюнных
желез; печеночный запах возникает при
декомпенсации функции печени, предшествует
развитию печеночной комы и сопровождает
ее; хлопающий тремор характерен для
компенсации печеночной функции.
Осложнения
цирроза печени.
Симптомы
желудочно-кишечных кровотечений:кровавая рвота, мелена;признаки
спонтанного бактериального перитонита:разлитая боль в брюшной полости различной
интенсивности, лихорадка, рвота, диарея;признаки пареза кишечника; спутанность
сознания, отражающая развитие печеночной
энцефалопатии;снижение суточного
диуреза– вероятный признак развития
печеночной недостаточности.
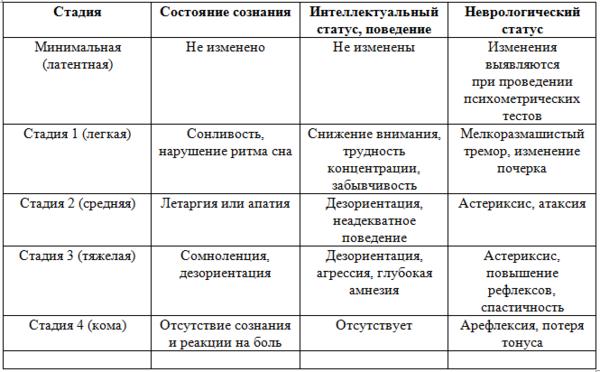
Печеночная
энцефалопатия.
Симптомы печеночной энцефалопатии
включают изменения сознания, интеллекта,
поведения и нейромышечные нарушения.
Выделяют четыре стадии печеночной
энцефалопатии (табл. 30-4).
Таблица 30-4
Соседние файлы в папке внутренние 1000
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Цирроз печени – терминальная стадия многих печеночных патологий. Особое место среди них занимают вирусные гепатиты и алкогольное поражение печени.
 Цирроз печени – это заключительная стадия многих хронических заболеваний этого органа.
Цирроз печени – это заключительная стадия многих хронических заболеваний этого органа.
Патология представляет собой диффузный процесс, проявляющийся фиброзом и изменением нормальной структуры печени с образованием узлов.
Прогноз жизни при циррозе печени главным образом зависит от его осложнений, основные из которых – это:
- печеночная энцефалопатия;
- кровотечение из варикозно расширенных вен желудка и пищевода;
- асцит (иногда – с инфицированием асцитической жидкости);
- гепаторенальный синдром;
- гипонатриемия разведения.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Рассмотрим подробно цирроз печени, клинические рекомендации по его диагностике, лечению и профилактике.
Цирроз печени: клинические рекомендации
Лечением цирроза печени на начальном этапе занимается участковый врач-терапевт. Его обязанность – опираясь на достижения современной доказательной медицины, подобрать адекватную тактику лечения заболевания и его осложнений.
Это позволит больному дождаться пересадки печени и продлить жизнь.
Клинические рекомендации по циррозу печени 2019 года предполагают, что тактика ведения больного при данном заболевании складывается из двух компонентов:
- Лечение основной патологии, приведшей к расстройству функции печени.
- Своевременное выявление и коррекцию осложнений.
Кроме того, нужно помнить, что поражение печени (особенно это касается лиц с алкогольной зависимостью) часто связано с поражением многих других органов и систем организма -сердца, сосудов, почек, поджелудочной железы, головного мозга, вегетативной нервной системы.
Это необходимо учитывать при проведении диагностики и назначении лечения.
Пациентам с циррозом вирусного происхождения при компенсации печеночных функций может быть показана противовирусная терапия, но при этом важно учесть все потенциальные риски и побочные эффекты, а также ожидаемую пользу такого лечения.
✔ Диагностика цирроза печени, список мероприятий в Системе Консилиум
 Скачать документ
Скачать документ
Лечение ЦП вирусной этиологии
Клинические рекомендации по лечению цирроза печени вирусной этиологии гласят, что повышенный уровень фермента АЛТ не должен влиять на принятие решения о назначении пациенту противовирусных средств, так как он даже при декомпенсации заболевания может оставаться нормальным.
Больным циррозом печени класса А по школе Чайлд-Пью могут быть назначены препараты интерферонов, однако нужно учитывать риски развития у них осложнений инфекционного характера и декомпенсации печеночной функции.
Рекомендуется назначать пациентам аналогинуклеоти-(зи)-дов:
- тенофавир;
- энтекавир;
- ламивудин;
- телбивудин.
Людям с нарушением печеночной функции (цирроз печени класса В и С по шкале Чайлд-Пью) также назначаются аналогинуклеоти-(зи)-дов.
Также, как и у больных хроническим гепатитом В, проводится мониторинг состояния больного, контролируются лабораторные показатели (клинический и биохимический анализы крови, спектр вирусных маркеров).
При развитии лекарственной резистентности лечение корректируется на основании алгоритмов, разработанных для терапии вирусного гепатита В.
Исследование уровня ДНК вируса в первый год лечения проводится не реже одного раза в 3 месяца.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лечение цирроза печени – очень долгий процесс, требующий от врача тщательного контроля состояния больного для того, чтобы вовремя выявить развитие осложнений, обострения патологии или лекарственной устойчивости.
Клинические исследования показывают, что длительное и адекватное подавление ДНК вируса гепатита В способно стабилизировать состояние пациента, предупредить прогрессирование процесса и развитие декомпенсации печеночной функции, а также может послужить толчком к обратному развитию фиброза или даже цирроза печени.
И все же, несмотря на ремиссию на фоне приема аналоговнуклеоти-(зи)-дов, больные с ЦП должны наблюдаться на предмет развития у них гепатоцеллюлярной карциномы.
Прекращение противовирусной терапии показано в следующих случаях:
- HBeAg-негативным пациентам — в случае клиренса HBsAg и образования анти-HBs и проведения после этого консолидирующей терапии в течение 1 года.
- HBeAg-позитивным пациентам при достижении сероконверсии по Е-антигену (образование анти-НВе) или клиренса HBsAg и образования анти-HBs, и проведения после этого консолидирующей терапии в течение 1 года.
Пациентам с декомпенсацией печеночной функции показана пересадка печени. Таким больным проводится противовирусное лечение (энтекавир, тенофавир), а препараты интерферона им противопоказаны.
Последние клинические исследования показали безопасность энтекавира и тенофавира для пациентов с декомпенсацией.
Более того, печеночная функция у них способна улучшиться через 3-6 месяцев приема препарата, что в ряде случаев позволяет отказаться от трансплантации. Терапия при этом носит пожизненный характер.
У таких больных по-прежнему велик риск развития гепатоцеллюлярной карциномы, что требует постоянного наблюдения.
Если функции печени не восстанавливаются, необходима операция по пересадке этого органа. ДНК вируса гепатита В на момент вмешательства не должна определяться, а лечение аналогами нуклеоти-(зи)-дов необходимо продолжать – это существенно снижает риск инфицирования трансплантата.
! Лечение цирроза печени из расчета 120 дней в Системе Консилиум
 Скачать документ
Скачать документ
Пациенты с циррозом в исходе гепатитов D и C
Противовирусная терапия у больных с циррозом печени в исходе хронического гепатита D проводится при определяемом уровне HDVRNA.
Больным с циррозом класса А по школе Чайлд-Пью назначается пегилированный или стандартный интерферон по схемам, разработанным для лечения хронического гепатита D при условии тщательного контроля побочных реакций.
Пациентам с циррозом класса В и С интерфероны запрещены. Больные циррозом С-класса по школе Чайлд-Пью включаются в листы ожидания на трансплантацию печени.
Согласно клиническим рекомендациям по циррозу, оценка эффективности лечения проводится не раньше чем через 24-48 недель и основывается на наличии или отсутствии РНК вируса гепатита D в крови или ее уровня в крови.
Терапия проводится как минимум 1 год, но есть данные, что при более длительном лечении (2 года и более) возрастает шанс достижения устойчивого вирусологического ответа. Оптимальная длительность лечения не установлена.
Примерно у 40% пациентов наступает стойкий вирусологический ответ и одновременно улучшается гистологическая картина печени.
Однако нельзя точно сказать, как долго должно регистрироваться отсутствие РНК вируса в крови после отмены лечения, чтобы можно было подтвердить устойчивый вирусологический ответ.
Аналогинуклеоти-(зи)-дов не оказывают никакого влияния на вирус гепатита D, однако они могут быть назначены пациентам с активной репликацией вируса гепатита В — с постоянным или флюктуирующим уровнем вирусной нагрузки выше 2000 ME/мл.
Противовирусная терапия пациентам с циррозом в исходе вирусного гепатита С показана при наличии определяемого уровня HCV RNA в сыворотке крови. У больных с циррозом печени класса А по шкале Чайлд-Пью проводится лечение тройной схемой, разработанной для терапии хронического гепатита С.
Устойчивый вирусологический ответ в этом случае сопровождается достоверным снижением риска развития декомпенсации функции печени и гепатоцеллюлярной карциномы, а также ростом вероятности обратного развития фиброза.
При проведении противовирусной терапии такие пациенты должны подвергаться более тщательному наблюдению.
✫ Питательные смеси для больного ЦП, перечень в Системе Консилиум
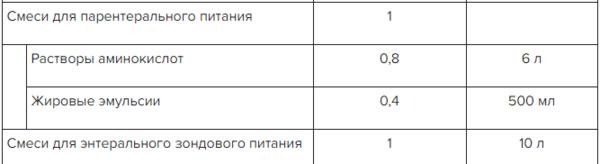 Скачать документ
Скачать документ
В случае риска развития цитопений по индивидуальным показаниям у них могут быть использованы факторы роста — гранулоцитарный колониестимулирующий фактор роста для увеличения числа нейтрофилов, эритропоэтин в случае развития анемии, тромбоцитарный фактор роста в случае развития тромбоцитопении.
Скрининг гепатоцеллюлярной карциномы у лиц с циррозом печени проводится 1 раз в полгода и включает в себя анализ уровня АФП и ультразвуковое исследование печени.
Данное исследование проводится даже в тех случаях, когда противовирусная терапия оказалась успешной и стойкий вирусологический ответ получен.
Противовирусное лечение с использованием пегилированного интерферона запрещена больным циррозом с количеством баллов 7 и более по шкале Чайлд-Пью в связи с риском развития декомпенсации печеночной функции.
Пациентам с циррозом класса В по шкале Чайлд-Пью препараты интерферона назначаются исключительно по индивидуальным показаниям, с учетом всех рисков побочных реакций.
Таким больным рекомендовано назначать противовирусное лечение в безинтерфероновом режиме.
Алкогольное поражение печени
Согласно клиническим рекомендациям по циррозу, больным с алкогольным поражением печени назначается S-аденозилметионин.
Доказано, что его применение при алкогольном циррозе класса А и В по шкале Чайлд-Пью в течение 2 лет обусловливает достоверно более низкую летальность или потребность в трансплантации печени.
Можно предположить, что положительное действие S-аденозилметионина связано с его мембранопротективным и антиоксидантным действием, а также с подавлением продукции провоспалительных цитокинов.
Дополнительно он оказывает антидепрессивное действие, кроме того, у него отсутствуют серьезные побочные эффекты.
У лиц с алкогольным ЦП преобладают симптомы хронического панкреатита (боль в животе, вздутие, стеаторея и др.).
В этих случаях рекомендуется назначать препараты панкреатина в капсулах, покрытых кислотоустойчивой оболочкой. Это позволяет в достаточно короткие сроки снять симптомы панкреатита и существенно повысить качество жизни больного.
Терапия первичного билиарного цирроза и первичного склерозирующего холангита предполагает длительный прием препаратов на основе урсодезоксихолевой кислоты, что улучшает биохимические показатели и снижает выраженность симптомов заболевания, однако никак не влияет на длительность жизни данной категории пациентов.

Печеночная энцефалопатия
Печеночная энцефалопатия представляет собой комплекс потенциально обратимых нервнопсихических расстройств, развивающихся в результате печеночной недостаточности и/или портосистемного шунтирования крови.
Выделяют два механизма ее развития:
- Выраженное снижение детоксицирующей функции печени.
- Формирование функциональных или органических шунтов между системами портального и общего кровообращения, что ведет к попаданию кишечных токсинов в головной мозг.
Минимальная печеночная энцефалопатия занимает особое место во врачебной практике- она сложна для диагностики, отличается отсутствием субъективных и объективных симптомов, а также отсутствием изменений при регистрации спонтанной ЭЭГ.
Однако своевременное выявление этой формы крайне важно по следующим причинам:
- Частота минимальной ПЭ достигает 32-85 % независимо от причины печеночной патологии.
- Минимальная ПЭ опасна неадекватной реакцией пациента в экстремальных условиях, например, при вождении автомобиля или на тяжелом производстве, что связано с высоким риском аварийных ситуаций.
Хроническая персистирующая печеночная энцефалопатия – довольно редкое явление, наблюдается, как правило, у лиц с выраженными портосистемными коллатералями, в том числе созданными в результате оперативного лечения.
Помимо типичной психоневрологической симптоматики, у таких больных наблюдаются постепенно проявляющиеся симптомы миелопатии. Эти нарушения неизлечимы и ведут к церебральной атрофии и слабоумию.
Клинические рекомендации по циррозу печени требуют, чтобы пациенты с этим заболеванием и хронической рецидивирующей печеночной энцефалопатией помещались в стационар.
Оценка прогноза их жизни требует верного определения стадии ПЭ, поскольку данный показатель входит в систему оценки тяжести цирроза – классификацию Чайлд-Пью.
Важный момент — после появления клинической симптоматики ПЭ в течение года выживает 42% больных, а в течение 3 лет — всего 23%.
Триггерные факторы печеночной энцефалопатии
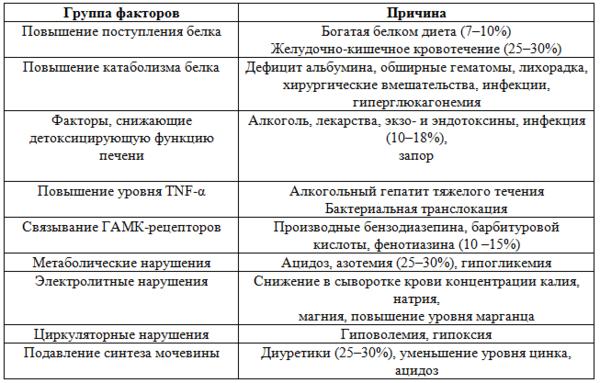
Стадии печеночной энцефалопатии
Материал проверен экспертами Актион Медицина
Источник


