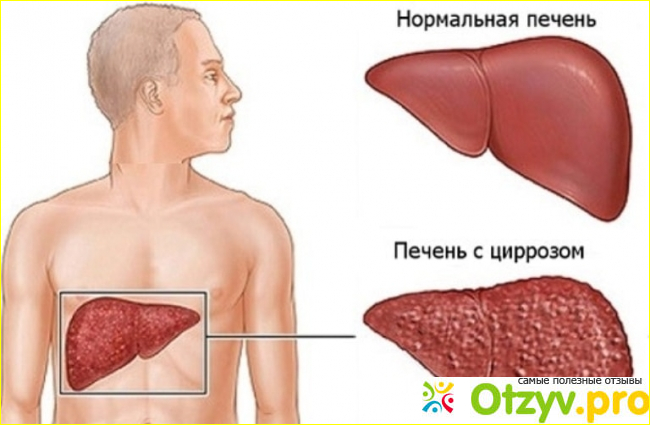
Цирроз печени узловая форма
Часто возникает мелкоузловой цирроз печени, который в дальнейшем может перейти в смешанный или крупноузловой вид. Патология характеризуется отмиранием здоровых гепатоцитов и заменой их тканями, приводящих к изменениям в структуре паренхимы органа. Определить морфологический вид заболевания можно только при помощи гистологических исследований.
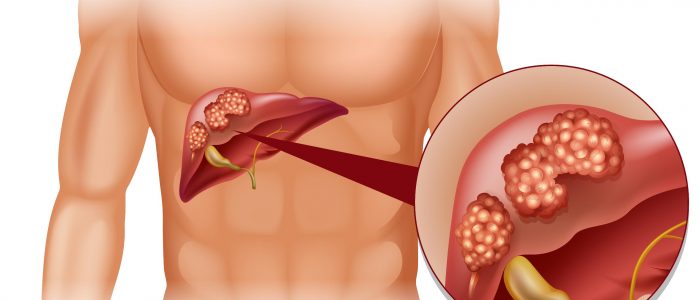
Причины явления недугов и стадии развития
В момент, когда отмирают здоровые печеночные клетки, рубцы, образованные на органе, заполняет соединительная ткань, которая устраняет только структурный дефект. Так образуются искаженные дольки печени, которые недееспособны и не могут реализовывать функции печени. Орган все больше подвергается фиброзированию клеточной структуры, а здоровые гепатоциты замещаются болезненными узлами.
В каком количестве здоровые структуры заменяются ложными, недееспособными образованиями соединительной ткани, зависит от природы повреждающего фактора.
Вернуться к оглавлению
Причины зарождения мелкоузлового цирроза
- Генетические заболевания обмена веществ.
- Недуги печени, приводящие к деструкции желчевыводящих путей.
- Осложнение после лекарственных, токсических и вирусных гепатитов.
- Постоянное употребление алкоголя в больших дозах.
Вернуться к оглавлению
Проблемы развития макронодулярного цирроза
Чаще всего, крупноузловой цирроз печени развивается, если есть вирусные гепатиты группы В и С. Болезнь развивается и при других видах патологии. Это может быть токсический или даже алкогольный гепатит, первичный билиарный цирроз. Иногда заболевание обнаруживается во время операции или пункционной биопсии печени.
Вернуться к оглавлению
Симптоматика и признаки цирроза печени любого морфологического вида
 Признаки цирроза характерны любому другому заболеванию печени.
Признаки цирроза характерны любому другому заболеванию печени.
Признаки проявления болезни являются общими. Разделение заболеваний по морфологии не влияет на первичные проявление циррозов микро- и макро- видов. Пациенты, страдающие циррозом органа, замечают:
- изнеможение, понижение работоспособности;
- потерю аппетита и резкое снижение веса;
- нарушения, связанные с работой желудочно-кишечного тракта;
- пожелтения кожных покровов и глазных склер;
- боли в области правого подреберья;
- повышение кровоточивости;
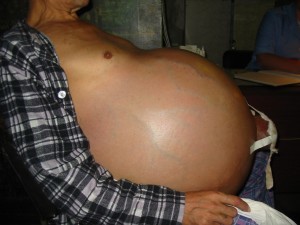
- увеличение размеров живота, появление грыж пупка, тяжелую одышку (асцит);
- нарушение режима сна и бодрствования;
- увеличение СОЭ, анемию и лейкоз;
- изменения в результатах биохимических исследований.
Вернуться к оглавлению
Диагностирование и выявление заболевания
Микронодулярный цирроз печени можно диагностировать следующими способами:
- ультразвуковая диагностика органа;
- компьютерная томография,
- биопсия печеночных тканей.
Перед отправлением пациента на обследования, медицинский работник обязан выявить у человека признаки заболевания, изучить историю болезни, возможные генетические склонности, способ жизни и вредные привычки. Если есть подозрения на цирроз печени, медики вынуждены взять биохимический анализ крови для выявления повышенного распада клеток, а также динамики воспалительных процессов. При необходимости могут проводиться дополнительные исследования на маркеры аутоиммунных заболеваний печени. А также необходимо сдать анализ на выявление избыточного содержания определенных веществ, исследуется уровень альфа-фетопротеина в крови из-за большого риска зарождения онкологии.
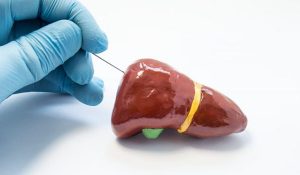 Биопсия расскроет о морфологических изменениях в печени.
Биопсия расскроет о морфологических изменениях в печени.
Макронодулярный цирроз печени требует проведение большого количества лабораторных тестов и инструментальных исследований, таких как:
- общеклинические анализы крови, мочи, кала;
- определение антител к вирусным гепатитам;
- биохимический анализ;
- биопсия печени;
- ультразвуковое исследование;
- компьютерная и магнитно-резонансная томографии.
Вернуться к оглавлению
Лечение цирроза
Каждое заболевание имеет свои причины развития, в том числе и цирроз. Основой лечения болезни является устранение причин ее развития. Пациенту придется отказаться от курения, алкоголя, приема наркотических веществ и придерживаться строгой диеты. Для помощи органу используют определенную группу аптечных препаратов — гепатопротекторов. Эти медикаменты не вылечивают больной орган, а только поддерживают его, улучшают работу печени и защищают от последующих разрушений в ее паренхиме.
Пациентам предписывают медсредства, которые представлены в таблице:
| Группа лекарств | Действие | Название |
|---|---|---|
| Эссенциальные фосфолипиды | Восстанавливают структурные элементы печени | «Эссенциале» |
| «Резалют» | ||
| Препараты L-орнитина-L-аспартата | Обезвреживают токсичные вещества, которые пагубно влияют на орган | «Гепа-Мерц» |
| «Орнитин» | ||
| Препараты S-аденозила-L-метионина | Замедляют процесс замены гепатоцитов соединительнотканными структурами | «Гептрал» |
 Лечение сложное и многоэтапное.
Лечение сложное и многоэтапное.
Также положительное воздействуют:
- антибиотики;
- препараты, снижающие давление в венах печени;
- лекарства, повышающие выведение жидкости;
- витаминотерапия.
Прием любых препаратов нужно согласовывать с лечащим врачом, курс лечения и дозировки могут варьироваться.
Вернуться к оглавлению
Неизбежные последствия
Если больной не обратился вовремя за помощью к врачу или лечение было начато несвоевременно, болезнь может потянуть за собой такие осложнения:
- печеночная кома;
- гепатоцеллюлярная карцинома (рак печени);
- асцит;
- варикозное расширение сосудов и кровотечения.
Вернуться к оглавлению
Что ждет при циррозе печени?
При выявлении заболевания на ранних стадиях, прогноз будет благоприятным, при условии, что пациент обратился к медикам до появления осложнений. Продолжительность жизни спрогнозировать невозможно, но можно отметить неблагоприятные прогностические факторы, в том числе пожилой возраст, значительное ухудшение печеночных проб, нарастание симптомов энцефалопатии, уменьшение органа с исчезновением боли и зуда эпидермиса. Нужно осознавать, что полностью вылечить заболевание медикаментами невозможно, и чем раньше выявлена болезнь, тем больше шанс на предотвращение осложнений.
Источник
Мелкоузловой цирроз печени (синоним «микронодулярный цирроз печени») – это одна из форм цирроза печени, как правило, встречается на начальных стадиях развития заболевания. Данную форму сложно отличить по клинической картине, и выявляется она только при проведении гистологического исследования пункционной биопсии печени.
Микронодулярный цирроз печени имеет ту же этиологию, что и любое цирротическое поражение печени:
- чрезмерное потребление алкоголя и его суррогатов;
- как осложнение гепатитов токсического, лекарственного, вирусного происхождения;
- осложнение от вторичного билиарного цирроза;
- аутоиммунное рубцовое перерождение печени.
Следует отметить, что развитие данной формы цирроза печени наиболее вероятно при наличии таких этиологических факторов в том случае, если у человека ослаблена иммунная система и есть сопутствующие заболевания.
Мелкоузловая форма имеет те же признаки болезни, что и крупноузловая или смешанная форма патологии. На первом этапе больные предъявляют неспецифические жалобы на:
- слабость, быструю утомляемость, значительно снижается трудоспособность;
- снижение аппетита вплоть до его отсутствия, а как следствие – снижение веса;
- возможно чувство тяжести в правой подрёберной области или болевые ощущения там же (боль возникает из-за того, что перерастягивается капсула печени, в которой и находятся болевые рецепторы);
- тошнота, очень редко – рвота;
- пожелтение кожных покровов, и сопровождающий его зуд. Но чаще этот симптом возникает в более позднем периоде.
По мере течения недуга появляются признаки повышения давления в воротной вене печени (давление возрастает из-за того, что рубцовая ткань по мере своего роста захватывает всё больший объём печени и тем самым «пережимает» сосуды). К таковым относят:
- незначительно выраженное, но прогрессирующее, варикозное расширение вен пищевода, желудка, кишечника;
- расширяется подкожная венозная сеть на передней стенке живота (образуется так называемая «голова медузы»);
- печень на ощупь плотная, бугристая, край может быть заострён;
- появление сосудистых звёздочек на теле пациента (телеангиоэктазий) – это видимое невооружённым глазом расширение капиллярной сети кожи.
В более сложных случаях возможно развитие асцита.

Цирроз печени
Также у человека появляются и признаки поражения головного мозга вследствие токсического влияния аммиака (он не обезвреживается печенью в нужной степени). Развивается печёночная энцефалопатия. В таком случае клиническая картина дополняется следующими признаками:
- снижение скорости и эффективности мыслительных процессов;
- ухудшение памяти;
- нарушение цикла сна – бодрствование: днём такие больные сонливы, а ночью мучаются от бессонницы.
По мере прогрессирования энцефалопатии возможно и наступление коматозного состояния – развивается печёночная кома (это осложнение очень опасно, так как выход из него крайне тяжёлый и в 99 случаях из 100 наступает летальный исход).
Когда рубцовая ткань охватывает большую часть органа, сжимая и уменьшая его, больного перестают беспокоить болевые ощущения, так как уходит перерастяжение капсулы. Но нарастают зуд и желтуха, появляются «печёночные ладони».
Из-за того, что печень больше не вырабатывает в нужной степени факторы свёртывания, развивается повышенная кровоточивость и невозможность быстрой остановки кровотечения. Ухудшается состояние кожи и слизистых оболочек, волос и ногтей из-за витамин-синтетических нарушений.
В терминальной стадии возможно кровотечение из варикозно расширенных сосудов.
Изначально проводится физикальный осмотр больного с выяснением общего анамнеза и пальпацией поражённого органа. После этого, для точной постановки диагноза проводятся лабораторно-диагностические процедуры.
Обязательно при подозрении на мелкоузловой цирроз печени проводится пункционная биопсия, которая позволяет определить морфологический вариант цирротического перерождения поражённого органа.
Кроме этого, проводятся стандартные анализы:
- клинический анализ крови (анемия, возможно, лейкоцитоз, ускорение СОЭ);
- клинический анализ мочи;
- печёночные пробы (повышен уровень печёночных ферментов АлАТ, АсАТ, ЩФ, уровень билирубина);
- протеинограмма (снижение уровня общего белка сыворотки крови с нарушением соотношения белков различных классов – диспротеинемия);
- коагулограмма (снижается способность крови к свёртыванию).
К инструментальной диагностике относят:
- УЗИ органов брюшной полости (изменение структуры печени с повышением её эхогенности);
- КТ печени.
Лечение предусматривает как медикаментозное, так и немедикаментозное направление. Медикаментозная терапия включает в себя приём таких препаратов:
- антифибротические;
- антиоксиданты;
- обезболивающие;
- общеукрепляющие.
В целом приём медикаментов следует свести к минимуму, так как многие из них метаболизируются печенью, что, в свою очередь, может только усугубить течение патологического процесса.
Обязательно при данном недуге соблюдение диетического питания:
- пища не должна быть тяжёлой для переваривания;
- следует отдавать предпочтение нежирной еде, приготовленной на пару либо запечённой в духовке;
- введение в рацион больше овощей, фруктов, каш;
- умеренное потребление свежевыжатых соков;
- из мяса предпочтение нужно отдавать курятине, говядине;
- разрешены нежирные сорта рыбы;
- желательно употребление кисломолочных продуктов с низким процентом жирности.

Диета при циррозе печени
Если развились осложнения цирроза, такие как кровотечение, из пищевода – используют хирургическую его остановку путём перевязывания кровоточащего сосуда. Также для этого могут использовать специальный зонд, который проводят в пищевод. Далее раздувают баллон, находящийся на его конце – сосуды механически пережимаются и кровотечение останавливается. При асците проводят лапароцентез (прокол передней брюшной стенки с откачиванием жидкости).
К сожалению, в настоящее время, вылечить цирроз сложно. Это необратимое заболевание и избавиться от него возможно, только пересадив донорский орган. Доказано, что если операцию провести своевременно (когда больной компенсирован и нет явных симптомов), то 1-летняя и пятилетняя выживаемость пациентов составляет 50 и 75% соответственно.
Если лечение не будет начато своевременно, то возможно развитие таких осложнений:
- асцит;
- кровотечения из варикозно расширенных сосудов;
- гепатоцеллюлярная карцинома (рак печени злокачественного течения);
- печёночная кома;
- перитонит при возникновении асцита.
Продолжительность жизни, в этом случае, спрогнозировать невозможно. К неблагоприятным прогностическим факторам можно отнести:
- уменьшение размеров печени с исчезновением боли и уменьшением зуда кожных покровов;
- значительное ухудшение печёночных проб;
- пожилой возраст;
- стремительное нарастание симптомов печёночной энцефалопатии (с момента их появления считают, что пациент проживёт ещё около года) и наступление печёночной комы.
В целом прогноз при циррозе любой формы и стадии нельзя назвать благоприятным.
Источник
Дистрофические или воспалительные процессы печени могут привести к грозной болезни – циррозу, то есть хроническому прогрессирующему заболеванию, проявляющемуся печеночной недостаточностью и портальной гипертензией.
Для цирроза характерны необратимые изменения органа с нарушением его архитектоники, под которым понимается избыточное развитие соединительной ткани, перерождение структуры печени, характеризующееся образованием ложных долек.
Крупноузловой цирроз является необратимым заболеванием, прогноз при котором, как правило, неблагоприятен.
Проявления этой болезни могут быть разнообразны, что зависит от этиологии, стадии и активности течения заболевания. Также это зависит от основного заболевания печени, внутри рамок которого развился цирроз. Чаще всего могут наблюдаться кровотечения из носа, слабость и утомляемость, снижение аппетита, нарушенная работоспособность, кожный зуд, тупая боль правой части живота, повышенная температура тела. Могут быть рвотные позывы или рвота. B терминальной стадии добавляются портальная гипертензия, асцит, волнообразная желтуха, гепатохроматоз, печеночная недостаточность.
Одним из видов этой тяжелой болезни является крупноузловой цирроз печени, для которого характерно, кроме того, снижение веса, сильная рвота, суставные боли. Сам по себе этот вид заболевания встречается значительно реже, чем мелкоузловой – всего лишь 20-25% случаев.
Классификация циррозов по размеру узлов
- Микронодулярный (мелкоузловой) – печень имеет узлы диаметром 1-3 мм;
- Макронодулярный (другие названия – крупноузловой, постнекротический, мультибульбарный) – узлы крупнее, чем 3 мм, по некоторым источникам, крупнее, чем 5 мм и достигающие нескольких сантиметров. Некоторые макропрепараты достигают трёх сантиметров в диаметре;
- Смешанный.
Причины крупноузлового цирроза
В более чем 10% случаев этиология макронодулярного цирроза не ясна, поэтому эти случаи считаются криптогенными. По последним исследованиям большинство случаев криптогенного крупноузлового цирроза обусловлено перенесенными гепатитами B и С. В Юго-Восточной Азии, Центральной или Южной Африке, где заболеваемость гепатитом B очень высокая, у четверти носителей вируса обнаруживается цирроз.
В Соединённых Штатах Америки гепатиты В, D, С распространяются среди групп риска – гомосексуалисты, инъекционные наркоманы, среди которых происходит основной рост заболеваемости крупноузловым циррозом печени.
Макронодулярный цирроз печени является следствием не только вирусного, но также токсического гепатита, а иногда развивается из первичного билиарного или алкогольного цирроза печени. Переход алкогольного цирроза в постнекротический стоит на одном из последних мест по частоте его причин.
Симптомы заболевания
Симптомы основного заболевания, приведшего к крупноузловому циррозу сочетаются с признаками портальной гипертензии:
- Асцит – боль в животе, метеоризм, отрыжка, изжога, отеки ног, затрудненное дыхание, увеличение живота, который принимает форму шара из-за скопления жидкости, его просторечное название “водянка живота”.
- Спленомегалия – увеличение размеров селезёнки – ноющая боль левого подреберья, возможны лихорадка, диарея, тошнота, рвота, слабость.
- Гиперсленизм – изменение состава крови в сторону уменьшения эритроцитов, лейкоцитов, тромбоцитов как результат их скопления в разрушенной селезёнке.
- По анализу крови также можно увидеть более высокую воспалительную активность в сравнении с мелкоузловым циррозом, сниженную до 1,0 мл или ниже сулемовую пробу, высокие показатели тимоловой пробы, гамма-глобулинов и, наоборот, низкие показатели альбуминов, протромбинового индекса и Т-супрессоров. Довольно-таки часто выявляются маркеры гепатитов B, С, D.
- Кровотечения из варикозных вен пищевода – кровь выделяется с рвотными массами, изменение цвета стула.
- Печень нормальных размеров с острым плотным краем.
- Данные сканирования и УЗИ сходны с аналогичными при микронодулярном циррозе.
- Резкое снижение веса.
- Суставные боли.
- Кожный зуд.
Диагностика
Любые перечисленные симптомы дают основание подозревать крупноузловой цирроз печени, он должен быть подтвержден результатами биопсии, которую можно провести чрескожно или открытым способом. Из-за неравномерности поражения печени возможны ошибки вследствие малой информативности вполученных биоптатов.
Иногда макронодулярный цирроз может оказаться случайной находкой при выполнении операции, аутопсии или биопсии с целью установления причин бессимптомной гепатомегалии.
Лечение макронодулярного цирроза печени
При данном заболевании лечение направлено на отдельные симптомы и коррекцию осложнений портальной гипертензии: уменьшение асцита, соблюдение строгой диеты, в случае алкогольного происхождения болезни – строгое воздержание от алкоголя.
При необходимости используется антимикробная терапия. Когда осложнения отсутствуют – ограничиваются наблюдением. В случае развития цирроза в рамках иного заболевания (например, болезни Вильсона или гемохроматоза), лечение основного заболевания замедляет динамику .
Трансплантация печени в сочетании с химиотерапией может быть рекомендована при небольших опухолях органа, развившихся на фоне болезни. При неоперабельных опухолях химиотерапия может повысить выживаемость пациентов, но при этом следует оценить необходимость и возможность трансплантации печени на терминальной стадии болезни.
Осложнения и прогноз
Прогноз неблагоприятный. Несмотря на получаемое лечение, в 75% случаев болезнь прогрессирует, пациенты умирают через 1-5 лет от осложнений: кровотечения, энцефалопатия, печеночноклеточный рак.
Адекватное лечение, строгое соблюдение диеты, полное воздержание от спиртных напитков существенно повышают шансы пациента на компенсацию болезни.
Развитие болезни обычно имеет три стадии: компенсации, субкомпенсации, декомпенсации.
Первая стадия может протекать бессимптомно, однако печень вынужденно работает с усиленной нагрузкой.
Клетки паренхимы значительно изменяются в результате возникшего воспаления. Они постепенно замещаются клетками соединительной ткани.
Оставшиеся здоровые клетки печени начинают ускоренно делиться, однако образование здоровой печеночной ткани происходит медленнее, чем развитие соединительной ткани.
На второй стадии, субкомпенсации, начинают появляться первые симптомы: слабость, снижение веса, дискомфорт, боли в правом подреберье, отсутствие аппетита.
Возможна тошнота, рвота, горечь во рту, отрыжка, отвращение к пище, особенно жирной, непереносимость спиртных напитков.
Во время второй стадии у больного обостряются боли и тяжесть в животе, особенно в области правого подреберья, эпигастрия. При пальпации обнаруживается увеличение печени.
Стадия декомпенсации. О ней свидетельствует появление печеночной недостаточности, синдром портальной гипертензии, желтуха. Самое тяжелое осложнение этой стадии – печеночная кома.
Источник