Данные фгдс при циррозе печени
Цирроз печени – хроническое заболевание, которое достаточно тяжело поддается любому из известных видов лечения.
В основном, способы его терапии определяются возрастом пациента, видом патологического процесса и стадией последнего. Перед началом терапии пациенты обязательно должны пройти полный курс диагностических исследований для определения оптимальной тактики ведения пациента.
к содержанию ↑
Диагностика патологического процесса
Цирроз печени, лечение которого является достаточно трудной и длительной процедурой, необходимо диагностировать при помощи многих методов исследования, каждый из которых дает информацию о состоянии той или иной функции печени.
Основные методы диагностики, с помощью которого можно выявить прямые или косвенные признаки цирроза печени:
- Обзорная рентгенография органов брюшной полости. На снимке брюшной полости можно выявить увеличенную тень печени в правом подреберье и селезенки в левом. На тяжелых стадиях заболевания орган может увеличиваться настолько, что его тень распространяется на полость малого таза, что необходимо учитывать для дифференциальной диагностики с другими патологическими состояниями.
- Ультразвуковое исследование. На сегодняшний день является наиболее распространенным методом верификации цирроза. Может быть, результаты УЗИ не настолько информативны как, скажем, томографии, но цена данного метода исследования позволяется использовать его достаточно широко. Чаще всего с помощью ультразвуковой диагностики удается определить увеличенную печень с наличие в ней больших или маленьких соединительнотканных узлов. Нередкими являются случаи уменьшения объема органа, при которых также нельзя исключать данное заболевание. Больше всего внимания необходимо уделять не объему, а консистенции печени, так как из-за образования излишнего количества фиброзной ткани, последняя изменяется в большей мере.
- Компьютерная и магнитно-резонансная томография. Современные методы рентгенологического исследования позволяют делать снимки человеческого тела во многих срезах. Это дает возможность детально исследовать все структуры органа. При томографии можно точно определить размер печени, ее консистенцию, наличие и точное количество узлов. Кроме этого, КТ и МРТ позволяют визуализировать другие органы брюшной полости, такие как селезенка, воротная и полая вена. Это имеет н
 емаловажное значение, так как позволяет диагностировать осложнения основного патологического процесса.
емаловажное значение, так как позволяет диагностировать осложнения основного патологического процесса. - Фиброгастродуоденоскопия. Эндоскопическое исследование при циррозе печени необходимо, в первую очередь, не для выявления самой болезни, а для диагностики ее осложнений. Известно, что при циррозе имеет место варикозное расширение вен пищевода, что очень легко можно диагностировать при помощи ФГДС. В некоторых случаях эндоскопия является не только диагностической, но и лечебной процедурой, ведь с помощью нее можно остановить артериальное или венозное кровотечение.
- Биохимическое исследование крови. При дистрофических изменениях паренхимы печени ферменты, которые содержаться в гепатоцитах, попадают в кровь, где их можно зарегистрировать при помощи лабораторных исследований. Для верификации конкретно цирроза необходимо обращать внимание, прежде всего, на уровень АЛТ, АСТ и щелочной фосфатазы. Именно они являются маркерами распада гепатоцитов.
- Биопсия печени. Единственным достоверным методом верификации диагноза цирроза печени можно считать только биопсию органа. При помощи последней берется образец ткани, который направляется на морфологическое исследование. Как правило, результаты морфологии дают картину излишнего образования соединительной ткани, что не характерно для данного анатомического участка.
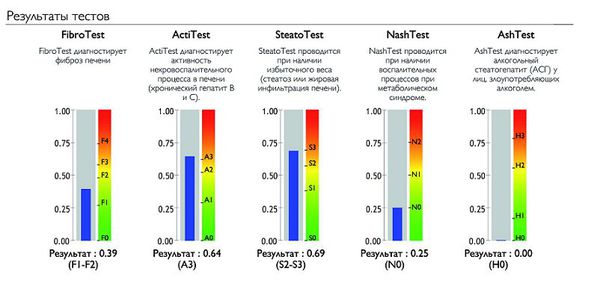
- Фибро-тест. На сегодняшний день разработано несколько альтернатив биопсии, которая является инвазивной процедурой. Одной из таких альтернатив можно считать фибро-тест – исследование, во время которого на основании большого количества лабораторных анализов проводится оценка морфологического состояния печени.
к содержанию ↑
Способы лечения заболевания
Окончание трудного этапа диагностики патологического процесса вовсе не является завершающей частью в ведении больных с данной патологией. Впереди им предстоит пройти не менее трудный период лечения заболевание, которое далеко не всегда обладает ожидаемой эффективностью. На сегодняшний день разработано большое количество видов терапии цирроза печени, которые используются, исходя из той или иной клинической ситуации.
Диетическое питание и образ жизни
На начальных стадиях заболевания основным в лечении цирроза являются не фармакологические средства, а диетическое питание и образ жизни. Что касается диеты, то таким пациентам назначается стол с ограниченным количеством белка. Дело в том, что именно белок выступает основным компонентом в азотистом обмене, в результате которого и образовываются патологические продукты. Именно поэтому больным строго лимитируется количество белка в употребляемой пище.
Что касается образа жизни, то здесь, в первую очередь, необходимо исключить все вредные привычки. Отказ от никотина и употребления спиртных напитков намного продлевает жизнь пациентам с циррозом печени.
к содержанию ↑
Консервативное медикаментозное лечение
При лечении заболевания используются препараты из следующих групп:
1 Дезинтоксикационные средства. Таким больным необходимо вводить физиологический раствор, глюкозу, раствор Рингера, реосорбилакт и прочие препараты. Они выводят из крови человека лишние токсины, таким образом, улучшая его общее состояние.
2 Гепатопротекторы. Для защиты клеток печени от дальнейшего разрушения целесообразно использовать гепатопротекторы, такие как гептрал, гепабене или карсил. Несмотря на то, что эффективность последних официально не доказана, гастроэнтерологи всего мира отдают предпочтение препаратам данной группы.
3 Растворы аминокислот. Поскольку посредством строгой диеты исключено введение в организм белка, ткани могут испытывать дефицит аминокислот. В этом случае необходимо использовать очищенные аминокислоты в растворе, лишенные патологических продуктов обмена. На сегодняшний день наиболее популярными средствами из данной группы являются амоносол и аминовен.
Противовирусная терапия
Отдельным пунктом в лечении цирроза стоит противовирусная терапия. Она выполняется только в тех случаях, когда причиной заболевания является вирусный гепатит. В этом случае в качестве основных препаратов используются ингибиторы протеазы, действие которых направлено именно на патогенный вирус.
Несмотря на то, что лечение ингибиторами протеаз не всегда дает положительные результаты, на сегодняшний день оно пока является единственным методом в терапии вирусных гепатитов, не имеющих аналогов во всем мире.
к содержанию ↑
Оперативные способы лечения
Хирургические методы лечения цирроза печени направлены на устранение основной проблемы и для коррекции осложнений. Если говорить об устранении самого цирроза, то здесь может быть эффективной только клеточная терапия, то есть, пересадка части органа. На сегодняшний день процент пересадок при циррозе печени является незначительный, профилактика
и объясняется высокая смертность при данной патологии.
Помимо юридических аспектов, пересадка печени является и очень сложной технически. Данную медицинскую манипуляцию могут выполнять только специалисты с огромным опытом работы в условиях специально подготовленной операционной. Во время подобной операции больной теряет очень большой объем крови, который необходимо постоянно возобновлять, что может грозить возникновением трансфузионных реакций.
к содержанию ↑
Оперативная коррекция осложнений
Большинство пациентов, страдающих циррозом, имеют такое осложнение как асцит, во время которого в брюшной полости пациента скапливается большое количество прозрачной жидкости, которая попадает туда посредством просачивания из сосудов кишечника.
Когда количество этой жидкости становится очень большим, она начинает давить на внутренние органы, вызывая нарушение функции последних. Этот момент является наиболее подходящим для выполнения лапароцентеза – прокола брюшной стенки, с целью удаления излишнего количества транссудата.
На сегодняшний день разработано большое количество методик выполнения лапароцентеза, одной из которых является постановка в живот катетера от подключичной артерии.
В отличие от традиционного прокола троакаром, катетер не вызывает такого сильного болевого синдрома, а также по нему жидкость оттекает не быстро, а постепенно, не вызывая возможно коллапса.
Еще одной серьёзной группой осложнений цирроза печени являются кровотечения из варикозно расширенных вен пищевода и прямой кишки. На сегодняшний день для коррекции этих патологических состояний используются, в основном, эндоскопические методики.
Специальными оптическими приборами хирург проницает в полость органа, где выполняется механический, физический или химический гемостаз. Правда, нередко после подобного лечения может возникнуть рецидив, поэтому при серьезных кровопотерях рекомендуется использовать не эндоскопические, а хирургические методики.
Для устранения портальной гипертензии используются сложные хирургические вмешательства на сосудах брюшной полости, во время которых налаживают соустье между аортой и воротной веной, что уменьшает давление в последней.
Загрузка…
Источник
Гастроскопия
ЭЗОФАГОГАСТРОДУОДЕНОСКОПИЯ (ЭГДС)
· Что такое эзофагогастродуоденоскопия?
Эзофагогастродуоденоскопия (или сокращенно гастроскопия, ЭГДС) это эндоскопическое исследование, которое позволяет осмотреть внутренний просвет и слизистую оболочку пищевода, желудка и двенадцатиперстной кишки (начальная часть тонкого кишечника, следующая за желудком). Она выполняется путем продвижения гастроскопа (гибкой трубки толщиной 8-9 мм) под постоянным контролем зрения через рот в пищевод, желудок и двенадцатиперстную кишку. Современные усовершенствованные модели эндоскопов оснащены встроенными видеокамерами, посредством которых удается получить на экране изображение высокой четкости, благодаря этой возможности удается рассмотреть мельчайшие структуры слизистой оболочки и определить проблемные участки. Это позволяет выявлять заболевания на ранних стадиях и своевременно проводить лечение и профилактику.
Исследование занимает в среднем от 5 до 15 минут. Для уменьшения неприятных ощущений в горле выполняется местная анестезия путем распыления 10% раствора лидокаина, которая проходит через 15-20 минут после исследования. Во время процедуры через эндоскоп вводится воздух, чтобы расправить просвет, что может создавать некоторый дискомфорт. Процедура не будет мешать вашему дыханию.
Для повышения информативности исследования, согласно современным требованиям, в большинстве случаев выполняется биопсия (взятие мелких образцов ткани), это безболезненно и абсолютно безопасно. Полученные фрагменты слизистой оболочки чаще всего используются для экспресс-теста на наличие инфекции Helicobacterpyloriили, при необходимости, направляются в морфологическую лабораторию для гистологического исследования.
После исследования возможны неприятные ощущения в горле, которые проходят в ближайшие несколько часов.
· Каковы риски при эзофагогастродуоденоскопии?
Как любое медицинское вмешательство, гастроскопия может иметь некоторые осложнения. Риск кровотечения или перфорации (разрыва) пищевода или желудка крайне мал (по мировой статистике 1 на 100000). Если это все же происходит, то может понадобиться операция. Риск кровотечения после биопсии увеличивается в случае приема препаратов, влияющих на свертывание крови (антикоагулянтов, дезагрегантов), при заболеваниях крови, сопровождающихся повышенной кровоточивостью. Об этом обязательно надо предупредить врача, выполняющего гастроскопию. Еще одним редким осложнением может стать аллергическая реакция на местный анестетик лидокаин.
Ограничения и противопоказания к гастроскопии, связанные с тяжелыми сопутствующими заболеваниями:
— заболевания сердечно-сосудистой системы:
— почек;
— печени.
В этих случаях для снижения риска необходимо предварительно проконсультироваться с врачом, у которого вы наблюдаетесь. Кроме того, обязательно сообщите об имеющихся у вас хронических заболеваниях врачу-эндоскописту перед исследованием.
· В каких случаях показано выполнение гастроскопии?
Наиболее распространенными показаниями для выполнения гастроскопии являются:
— боли или дискомфорт в верхних отделах живота, за грудиной
— признаки кровотечения из верхних отделов пищеварительного тракта
— изжога, тошнота, рвота, дискомфорт при глотании
— анемия (снижение гемоглобина в крови)
— необъяснимое снижение веса
— отягощенная онкологическая наследственность
— цирроз печени (для раннего выявления варикозного расширения вен пищевода)
— контроль после удаления полипов и опухолей
— длительный прием антикоагулянтов и дезагрегантов (для исключения эрозивно-язвенных поражений)
— перед хирургическими операциями
Кроме того, существуют более узкие показания, которые может выявить ваш лечащий врач.
· Можно ли продолжать прием своих постоянных таблеток?
Все ваши лекарства (особенно снижающие артериальное давление и влияющие на работу сердца) нужно принимать как обычно. Если Вы принимаете антикоагулянты или дезагреганты (варфарин, аспирин, плавикс или их аналоги), сообщите об этом врачу-эндоскописту, когда придете на прием.
· Как проходит гастроскопия?
Мы стараемся вести прием согласно назначенному времени. Но иногда процедура перед вами занимает больше времени, чем ожидается, задерживая начало проведения вашего исследования. Отнеситесь пожалуйста к этому с пониманием. В случае задержки мы предупредим вас и постараемся минимизировать время ожидания.
Когда вы придете, вас встретит медсестра, уточнит некоторые детали, при необходимости измерит артериальное давление. Врач-эндоскопист обсудит с вами процедуру и ответит на любые вопросы. Пожалуйста, не стесняйтесь спрашивать обо всем, что вас беспокоит относительно процедуры.
Если у вас имеются легко снимающиеся зубные протезы, их необходимо снять непосредственно перед процедурой.
Для уменьшения чувствительности горла вам выполнят местную анестезию путем распыления лидокаина. Онемение корня языка и ротоглотки начнет появляться через несколько секунд и будет держаться около 30 минут. В пищеводе и желудке продвижение аппарата уже не ощущается.
Во избежание прикусывания аппарата и свободного его продвижения, вам дадут пластиковый загубник, который вы должны зажать зубами.
Гастроскопия проводится в положении лежа на левом боку. Врач под визуальным контролем подводит эндоскоп ко входу в пищевод и попросит вас сделать глоток для более плавного введения. После этого глотательные движения делать не нужно, т.к. они могут провоцировать рвотные спазмы. Эндоскоп не мешает дышать, спокойное ровное дыхание способствует более плавному продвижению аппарата.
При необходимости в процессе исследования врач может выполнить биопсию (взятие фрагментов ткани) миниатюрными щипцами, проводимыми через специальный канал гастроскопа. Это абсолютно безболезненно и безопасно, по времени занимает обычно менее 1 минуты. Результаты биопсии при экспресс-тесте известны через 15-20 минут, при гистологическом исследовании – через 7-10 дней.
Протокол исследования будет выдан вам на руки или передан доктору, который назначил вам процедуру.
Принимать негорячую пищу можно через 20-30 минут после окончания исследования, когда закончится действие местной анестезии (если не будет особых указаний врача).
Если вам необходима дополнительная информация или совет касательно процедуры, пожалуйста свяжитесь с вашим врачом.
· Сочетание гастроскопии с другими исследованиями
— Ультразвуковое исследование органов брюшной полости необходимо проводить перед гастроскопией или не ранее, чем через день после нее, т.к. воздух в желудке и кишечнике снижает проникновение ультразвуковых волн и затрудняет визуализацию.
— эзофагогастродуоденоскопию и колоноскопию возможно провести в один день с кратковременным отдыхом между процедурами, в зависимости от вашего самочувствия.
· Подготовка к гастроскопии
Для полноценного осмотра необходимо чтобы желудок был абсолютно пустым.
Какой-либо специальной подготовки для гастроскопии не требуется. Для полного опорожнения желудка достаточно промежутка в 6-8 часов от последнего приема пищи. В ночное время эвакуация из желудка может быть замедлена, поэтому последний прием пищи желателен вечером накануне исследования до 19.00.
В случае если гастроскопия назначена на вторую половину дня, утром в день исследования возможен легкий завтрак (желательно без мяса, рыбы, яиц и сыра) за 7-8 часов до процедуры. Далее можно пить сладкий чай (или любую другую прозрачную жидкость). Последний прием жидкости не позднее, чем за 3 часа до исследования.
Все назначенные лечащим врачом лекарства необходимо принимать в обычном режиме, особенно гипотензивные и «сердечные» средства.
Незначительное количество прозрачной жидкости из желудка может быть аспирировано через канал эндоскопа, поэтому принимая необходимые таблетки или при выраженной сухости во рту можно сделать 2-3 небольших глотка воды.
Повышенное артериальное давление является относительным противопоказанием для плановой гастроскопии. Если после приема прописанных вам гипотензивных препаратов артериальное давление остается выше привычных для вас цифр, гастроскопию лучше перенести на другой день, при необходимости проконсультироваться с лечащим врачом.
Источник
Фиброгастродуоденоскопия (ФГДС) – это эндоскопический метод исследования, при котором специальный зонд вводится через рот в верхние отделы пищеварительной системы (пищевод, желудок, двенадцатиперстный кишечник) для визуальной оценки состояния внутренней слизистой оболочки.
Гастроскопия – это рутинное исследование, которое показывает что просходит с пищеводом. Его назначают при подозрении на воспалительные, дегенеративные и онкологические заболевания. Несомненным преимуществом ФГДС является то, что у специалиста существует возможность измерения кислотности, проведения экспресс-теста на наличие хеликобактерной инфекции и биопсии измененных тканей.
Справка
После окончания обследования пациенту выдается заключения с результатами. Обычно в нем описываются обнаруженные изменения слизистой оболочки. Учитывая эти ведомости, лечащий врач ставит окончательный диагноз или отравляет больного на дополнительные исследования.
Как выглядит протокол в норме?
В норме слизистая оболочка в верхних отделах пищеварительной системы должна быть розового цвета, ее поверхность покрыта умеренным количеством слизи.
В пищеводе при глотании отмечаются рефлекторные движения. Стенка не расширенная, слизистая содержит несколько продольных складок. Остатков еды или напитков в норме нет. Нижний пищеводный сфинктер при осмотре полностью закрытый. Нижние пищеводные вены не визуализируются.
В желудке слизистая образует многочисленные складки, которые легко расправляются при подаче воздуха через зонд. На стенках отсутствуют белые отложения фибрина или сгустки крови. Сосуды не визуализируются. Также отсутствуют дефекты внутренней стенки. Хорошо видны периодические перильстальтические движения. Желудочный сок у здорового пациента прозрачный. В месте перехода в двенадцатиперстную кишку находится привратник (гладкомышечный сфинктер), который периодически открывается.
Слизистая оболочка двенадцатиперстной кишки розовая, отмечаются поперечные складки Керкринга. В просвете часто находят примеси желчи желто-зеленого цвета. Большая луковица правильной формы, без деформаций.
Экспресс-тест на наличие хеликобактерной инфекции у здорового пациента отрицательный.
Нормативные показатели кислотности представлены в следующей таблице:
| Отдел пищеварительной системы | Показатель кислотности, рН |
| Нижние отделы пищевода | 5,5-7,2 |
| Полость тела желудка | 1,4-2,7 |
| Полость антрального отдела желудка | 1,5-4,5 |
| Поверхность слизистой оболочки желудка | 5,5-7,0 |
| Двенадцатиперстный кишечник | 5,7-7,9 |
Какие заболевания можно обнаружить во время исследования желудка?
При фиброгастродуоденоскопии можно обнаружить изменения, характерные для следующих патологий:
- Гастрита (воспаления слизистой оболочки желудка, бывает поверхностный и более глубокий):
- катарального (гиперемия стенки);
- эрозивного (дефекты слизистой с небольшими кровоизлияниями);
- атрофический (утончение оболочки с уменьшением количества слизистых желез);
- Болезни Менетрие (гипертрофической форме гастрита).
- Язвенной болезни (на фото язва желудка выглядит как локальный дефект слизистой с отечностью прилегающих тканей).
- Дуоденогастрального рефлюкса.
- Эзофагита.
- Пищевода Барретта (вместо плоского эпителия в нижних отделах появляется цилиндрический).
- Болезни Крона – специфического воспалительного процесса, который может поражать все отделы пищеварительной системы.
- Добро- или злокачественных новообразований пищевода, желудка, двенадцатиперстной кишки или метастазов опухолей с других локализаций.
- Химического или лучевого поражения.
- Кандидоза (преимущественно у пациентов с иммуносупрессией, как осложнение ВИЧ-инфекции или химиотерапии).
- Портальной гипертензии при хронической печеночной недостаточности (набухание и увеличение нижних пищеводных вен).
- Врожденных аномалий развития пищеварительной системы.
- Грыжи пищеводного отверстия диафрагмы.
- CREST-синдрома при системной склеродермии (аутоиммунного заболевание с поражением соединительной ткани).
- Врожденного синдрома Пейтца-Егерса (пигментации слизистой оболочки с полипозом).
- Целиакии (аутоиммунной непереносимости продуктов с содержанием белка глютена).
- Болезни Уиппла (инфекционное поражение кишечника, которое сопровождается отложением липидов в его стенке).
- Недостаточность кардии (недостаточно смыкание нижнего сфинктера пищевода).
- Тонус желудка (гипотония).
Как проходит гастроскопия пищевода?
В начале исследования зонд постепенно проходит через пищевод. Изображение с его камеры подается на специальный экран, где внутреннюю стенку пищеварительной системы тщательно изучает врач-эндоскопист.
Также выводится информация с датчика, который определяет кислотность.
Проходя через пищевод и желудок, зонд попадает в двенадцатиперстный кишечник. Здесь врач обращает свое внимание на состояние слизистой оболочки и ее целостность. Особо тщательно изучается область большого соска – именно тут наиболее часто находятся язвы или эрозии. На задней стенке существует риск обнаружения скрытых небольших кровоизлияний.
Далее эндоскопист осматривает содержимое полости двенадцатиперстной кишки. В ее полости обнаруживается некоторое число слизи и желчи. Проводится измерение кислотности.
Затем исследование переходит к желудку. Обращают внимание на функционирование привратника. У здоровых пациентов он должен плотно закрываться и не пропускать содержимое двенадцатиперстной кишки назад. В противном случае диагностируется дуоденогастральный рефлюкс.
В антральном отделе желудка проводят забор слизи на выявление хеликобактерной инфекции, которая наиболее часто колонизует именно этот отдел пищеварительной системы.
При осмотре слизистой оболочки желудка берут во внимание степень выраженности гаустр – ее складок. При обнаружении активного кровотечения необходимо оценить его активность и примерную потерю крови (в мл), а также риск рецидива.
Затем зонд опять попадает в просвет пищевода. В нижней его трети обращается внимание на наличие выпячивание вен, а также измеряется их размер.
При обнаружении язвы или новообразования обязательно проводят биопсию измененной ткани. С помощью манипулятора берется несколько небольших образцов ткани, которые потом отравляются на цитологическое исследование. Его результаты обычно приходят за несколько дней. В них указывается тип тканей образца, степень дифференциации и злокачественности.
Справка
Результаты обычно выдаются на руки пациенту через несколько минут после окончания обследования, или отправляются на указанный адрес электронной почты. Выводы цитологического исследования (при проведении биопсии) приходят приблизительно за 10 дней.
Расшифровка результатов при распространенных патологиях
Наиболее распространенные диагнозы и их признаки при фиброгастродуоденоскопии указаны в следующей таблице:
| Заболевание | Признаки при ФГДС |
| Ахалазия | Прохождение зонда через пищевод затруднено. В его просвете обнаруживают остатки пищи. Несколько выше перехода в желудок находится расширение полости пищевода. |
| Пищевод Барретта | В нижнем отделе пищевода наблюдают область стойкого покраснения слизистой, которая распространяется на 3 см выше края диафрагмы. |
| Кровотечение | В активной фазе – эндоскопист видит активное кровотечение в полость органа. В неактивной – сгустки крови, тромбы, большие отложения фибрина, или сосуды с эрозированной стенкой. |
| Катаральный (простой) гастрит, эзофагит или дуоденит | Гиперемия (покраснение) слизистой оболочки, увеличение количества слизи. |
| Атрофический гастрит | При осмотре слизистая оболочка утончена, бледная, складки слабо выраженные, количество слизи уменьшено, кислотность понижена. Наиболее часто локализуется в антральном отделе желудка. |
| Эрозивный гастрит | На поверхности слизистой оболочки обнаруживают многочисленные дефекты (эрозии). Их поверхность просекает кровью, которая со временем формирует корочки. |
| Гипертрофический гастрит (болезнь Менетрие) | Обнаруживают увеличенные складки слизистой оболочки желудка (ширина часто превышает 10 мм) яркого красного цвета, которые плотно прилегают одна к одной. Визуально они напоминают булыжную мостовую или мозговые извилины. Между складками происходит накопление слизи. |
| Увеличение нижних пищеводных вен | Перед переходом пищевода в желудок находятся увеличенные сосуды сине-фиолетового цвета, которые выпирают в просвет органа из-под слизистой оболочки и частично его сужают. |
| Язвенная болезнь | Обнаруживается дефект слизистой неправильной круглой или овальной формы. Вокруг находится зона отека тканей. Может быть покрыт свертками крови или фибрином (белок белого цвета). В результатах указывается локализация и размеры дефекта. |
| Злокачественное новообразование | Чаще всего плоское или полукруглое образование без четких границ. Может быть неоднородным, с разрастаниями в форме цветной капусты или областями вдавливания. Вокруг образования всегда обнаруживается зона реактивного воспаления слизистой. В поздних стадиях происходит также отмирание тканей и частые кровоизлияния. Обязательно указывается локализация и размеры опухоли, проводится биопсия образца тканей. |
| Доброкачественное образование (аденома, полип, киста) | Обнаруживается четкая граница между измененной и нормальной тканью. Возникновение воспаления вокруг опухоли нехарактерно. Часто выглядит как небольшое разрастание слизистой (полип) или круговидное образование (киста). |
| Целиакия | Наблюдается выраженная атрофия (до полного исчезновения) складок двенадцатиперстного кишечника. Слизистая гладкая, покрыта большим количеством слизи. |
| Дуоденогастральный рефлюкс | При ФГДС в просвете желудка находится желчь желто-зеленого цвета, на то, как лечить патологию влияет пониженный уровень кислотности. |
| Болезнь Крона | Наблюдают ограниченное поражение слизистой оболочки с выраженной гиперемией и образованием эрозий небольшого (по 1-2 мм) размера. |
Самое опасное заболевание, которое можно обнаружить во время ФГДС – это рак желудка. Подробнее об этом можно прочитать здесь.
Когда проводить повторное обследование?
Для молодого пациента необходимость профилактического эндоскопического обследования желудка низкая. Современные рекомендации по лечению хеликобактерной инфекции вообще советуют избегать ФГДС, если есть возможность повторного фекального теста на антиген к возбудителю.
Рационально провести новое исследование, только если антибактериальная терапия не дала ожидаемых результатов, и симптоматика болей и дискомфорта в животе сохраняется.
При обнаружении областей предракового перерождения слизистой оболочки (полипов, пищевода Барретта) и отказе от хирургического вмешательства рекомендовано проводит повторно ФГДС ежегодно.
После проведенных оперативных вмешательств повторное исследование проводится не ранее, чем через полгода. Оно показано пациентам, у которых сохранились боли в верхней половине живота и симптомы диспепсии, несмотря на адекватную медикаментозную терапию.
Легче перенести процедуру помогут советы из этой статьи.
Сколько действителен результат?
Срок действия результатов ФГДС для доктора – 3 месяца. Однако, этот термин может быть сокращен. Действие зависит от состояния пациента, например, при возникновении признаков желудочно-кишечного кровотечения, провести исследование нужно как можно быстрее.
Источник