Дифференциальный диагноз инфекционный мононуклеоз и гепатит а
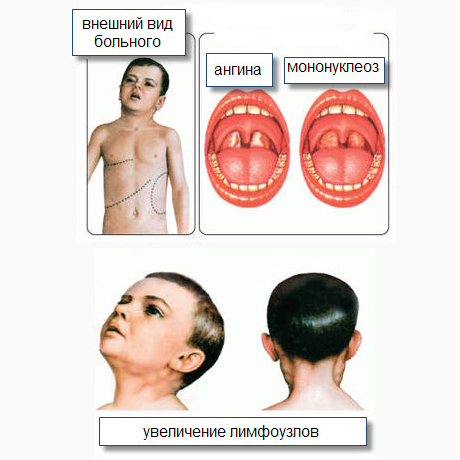
Дифференциальный диагноз инфекционного мононуклеоза следует проводить с такими заболеваниями, как ангина, дифтерия, скарлатина, аденовирусная инфекция, краснуха, псевдотуберкулез, вирусный гепатит , острый лейкоз, лимфогранулематоз.
1) Дифференциальный диагноз с дифтерией:
Общими признаками являются синдром интоксикации, повышение температуры тела , гиперемия слизистой оболочки зева, увеличением регионарных лимфатических узлов, боли про глотании, что также характерно для инфекционного мононуклеоза.
Однако для дифтерии характерно появление не снимающихся шпателем фиброзных налетов на миндалинах, сильного отека паротонзиллярной и шейной клетчатки, чего мы не наблюдаем у данной пациентки.
Так же ведущим признаком является гепатоспленомегалия, чего при дифтерии нет. В ОАК наблюдается лимфомоноцитоз, атипичные мононуклеары.
На основании проведенного дифференциального диагноза можно исключить диагноз: дифтерия
На основании проведенного дифференциального диагноза можно исключить диагноз абдоминальной формы острого инфаркта миокарда.
2) Дифференциальный диагноз со скарлатиной :
Общими признаками с инфекционным мононуклеозом являются лихорадка, боль в горле при глотании, гиперемия зева и слизистой оболочки, развитие ангины, и лимфоаденопатии.
Отличительными признаками инфекционного мононуклеоза от скарлатины в том, что кожные покровы пациента не покрыты сыпью или крупнопластинчатым шелушением (появляется на месте сыпи через 3-7 дней).
Кроме того, при скарлатине язык пациента должен быть обложен, либо становится «малиновым».
Так же явление гепатоспленомегалии не характерно для скарлатины.
На основании проведенного дифференциального диагноза можно исключить диагноз скарлатины.
3) Дифференциальный диагноз с лакунарной ангиной.
Общими признаками инфекционного мононуклеоза и лакунарной ангины является острое начало заболевания, слабость, боль в горле, повышение температуры тела, увеличение лимфатических узлов.
В отличие от инфекционного мононуклеоза у больных лакунарной ангиной ведущей жалобой будет боль в горле, воспалительные изменения небных миндалин наблюдаются с первого дня, развивается регионарный лимфаденит, а не распространенная лимфоденопатия.
На основании проведенного дифференциального диагноза можно исключить диагноз лакунарной ангины.
Окончательный диагноз.
На основании данных анамнеза, объективного осмотра, данных лабораторных методов исследования, проведенной дифференциальной диагностики, которые подробно описаны в соответствующих разделах, можно поставить окончательный диагноз:
Основной диагноз : Инфекционный мононуклеоз, средней степени тяжести .
ОБОСНОВАНИЕ ДИАГНОЗА
Диагноз поставлен на основании:
1.История настоящего заболевания: Со слов больной, заболела остро 18.09.17 когда появилась слабость, наличие симптомов интоксикации(повышение температуры тела до 37.7С, сопровождающееся ознобом), боль в горле.
2. Синдрома тонзиллита : при осмотре зева наблюдается яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойным налетом беловато-желтого цвета.
3. Синдрома лимфоаденопатии: отчетливо увеличены подчелюстные лимфатические узлы, болезненны, не спаяны.
4. Синдрома гепатоспленомегалии: печень выступает из-под края реберной дуги на 2см.
5. Данных эпиданамнеза: Накануне заболевания перенесла переохлаждение. Воду пьет кипяченную. Личную гигиену соблюдает .
6. Данных инструментальных и лабораторных исследований: в ОАК лимфомоноцитоз, атипичные мононуклеары.
ПЛАН ЛЕЧЕНИЯ
1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
Дневник:
23.09.2017
Жалобы: Слабость, боль в горле, повышение температуры тела до 37.5С, редкий сухой кашель, увеличение лимфатических узлов.
АД – 120/80 мм рт. ст.
ЧСС – 76 уд. мин
ЧД – 19/мин
Температура тела – 37.5 С.
Объективно: Состояние средней тяжести.
Сознание ясное, контактна , ориентирована в месте и времени.
Кожные покровы и склеры обычной окраски, сухие, горячие на ощупь, сыпи нет, цианоза , акроцианоза нет. Носовое дыхание затруднено, отделяемое серозно-слизистое, скудное.
Слизистые оболочки: В зеве яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойными налетами беловато-желтого цвета. Легко снимаются шпателем, слизистая не кровоточит. Лимфатические узлы увеличены (подчелюстные), 1,5 *1, 0 см, болезненные, не спаяны между собой.
Над легкими везикулярное дыхание, хрипов нет. Тоны сердца ритмичные, звучные.
Язык влажный. Живот не увеличен, не вздут, при пальпации мягкий безболезненный. Печень увеличена на 2см.
Лабораторно: ОАК гемоглобин 143г/л, тромб. 167тыс, лейк. 5,5 тыс, лимфомоноцитоз: л /61%, м/ 15%, СОЭ 6мм/ч. АЛТ-856 е/л, АСТ 438е/л, ЩФ 312е/л .
Лечение: 1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
26.09. 17г
Жалобы: Слабость, боль в горле уменьшилась, редкий сухой кашель, увеличение лимфатических узлов.
АД – 120/80 мм рт. ст.
ЧСС – 80 уд. мин
ЧД – 18/мин
Температура тела – 36.6С
Объективно: Состояние средней тяжести.
Сознание ясное, контактна , ориентирована в месте и времени.
Кожные покровы и склеры обычной окраски, сухие, горячие на ощупь, сыпи нет, цианоза , акроцианоза нет. Носовое дыхание затруднено, отделяемое серозно-слизистое, скудное.
Слизистые оболочки: В зеве яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойными налетами беловато-желтого цвета. Легко снимаются шпателем, слизистая не кровоточит. Лимфатические узлы увеличены (подчелюстные), 1,5 *1, 0 см, болезненные, не спаяны между собой.
Над легкими везикулярное дыхание, хрипов нет. Тоны сердца ритмичные, звучные.
Язык влажный. Живот не увеличен, не вздут, при пальпации мягкий безболезненный. Печень увеличена на 2см.
Лабораторно: ОАК гемоглобин 143г/л, тромб. 167тыс, лейк. 5,5 тыс, лимфомоноцитоз: л /61%, м/ 15%, СОЭ 6мм/ч. АЛТ-856 е/л, АСТ 438е/л, ЩФ 312е/л .
Лечение: 1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
27.09.2017
Жалобы: Слабость, боль в горле уменьшилась,редкий сухой кашель, увеличение лимфатических узлов.
АД – 120/80 мм рт. ст.
ЧСС – 77 уд. мин
ЧД – 19/мин
Температура тела – 36.6С
Объективно: Состояние средней тяжести.
Сознание ясное, контактна , ориентирована в месте и времени.
Кожные покровы и склеры обычной окраски, сухие, горячие на ощупь, сыпи нет, цианоза , акроцианоза нет. Носовое дыхание затруднено, отделяемое серозно-слизистое, скудное.
Слизистые оболочки: В зеве яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойными налетами беловато-желтого цвета. Легко снимаются шпателем, слизистая не кровоточит. Лимфатические узлы увеличены (подчелюстные), 1,5 *1, 0 см, болезненные, не спаяны между собой.
Над легкими везикулярное дыхание, хрипов нет. Тоны сердца ритмичные, звучные.
Язык влажный. Живот не увеличен, не вздут, при пальпации мягкий безболезненный. Печень увеличена на 2см.
Лабораторно: ОАК гемоглобин 143г/л, тромб. 167тыс, лейк. 5,5 тыс, лимфомоноцитоз: л /61%, м/ 15%, СОЭ 6мм/ч. АЛТ-856 е/л, АСТ 438е/л, ЩФ 312е/л .
Лечение: 1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
Эпикриз
Больная Х.А.А. 1998 года рождения поступила 21.09.2017 года в 18 инфекционное отделение ГУЗ «Саратовская городская клиническая больница №2 им. В.И. Разумовского» с жалобами на слабость, боль в горле при глотании, повышение температуры тела до 37.5С, увеличение подчелюстных лимфатических узлов, сухой кашель.
Было проведено исследование: Общий анализ крови
Общий анализ мочи, Биохимический анализ крови, УЗИ органов брюшной стенки, Рентгенография грудной клетки, Яйца гельминтов не обнаружены.
Поставлен диагноз: Инфекционный мононуклеоз, средней степени тяжести.
Эффект от проведенной терапии имеется и характеризуется снижением всех симптомов возникших на момент болезни пациента и улучшением общего состояния больного.
Дата добавления: 2017-11-01; просмотров: 952; Опубликованный материал нарушает авторские права? | Защита персональных данных
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 9297 — | 7866 — или читать все…
Источник
В диагностике инфекционного мононуклеоза учитываются данные анамнеза и эпиданамнеза, наличие характерных клинических признаков болезни (симптоматики), гематологические показатели, положительные результаты серологических и иммунологических исследований.
- Гемограмма
- Серологические методы диагностики ИМ
- Иммуногенетическая диагностика ИМ
- Вспомогательные методы диагностики
- Дифференциальный диагноз
- Лечение инфекционного мононуклеоза
Гемограмма
В типичных случаях ИМ характерен лейкоцитоз до 10-20 х 109/л, абсолютный лимфомоноцитоз до 90-95%, в том числе наличие не менее 12% широкоплазменных базофильных лимфоцитов с большим ядром (атипичных мононуклеаров). Атипичные мононуклеары у 95% больных острым ИМ обнаруживают с начала периода клинических проявлений инфекции. Их уровень в крови достигает пика на 2-3-й неделе болезни и может сохраняться до 1,5-2 мес.
Полное исчезновение атипичных мононуклеаров обычно происходит к началу 4-го месяца от начала заболевания. В небольшом количестве атипичные мононуклеары могут появляться при других инфекциях:
- цитомегаловирусной,
- герпетической 6 типа,
- острых респираторных вирусных инфекциях,
- ветряной оспе,
- кори,
- инфекционных гепатитах,
- токсоплазмозе и др.).
Диагностическим критерием для ИМ считается выявление атипичных мононуклеаров в количестве, превышающем 12% от общего числа лейкоцитов периферической крови.
Серологические методы диагностики ИМ
- Реакции гетерогемагглютинации Пауля-Буннеля и Хоффа- Бауэра направлены на обнаружение неспецифических гетерофильных антител, образующихся в результате поликлональной активации В- лимфоцитов. Реакция Пауля-Буннеля с эритроцитами барана (диагностический титр 1:32) и более чувствительная реакция Гоффа-Бауэра с эритроцитами лошади бывают положительными у 75 % молодых лиц через 2 недели и у 90 % — через 4 недели от начала клинических проявлений заболевания.
Уровень гетерофильных антител снижается по окончании острого периода заболевания и может сохраняться (в низких титрах) еще в течение 9 месяцев. Неспецифичность вышеуказанных реакций снижает их диагностическую ценность. В тоже время отсутствие гетерофильных антител при наличии у больного мононуклеозоподобного синдрома, позволяет предположить его иную этиологию (ЦМВ, ВИЧ, токсоплазмоз и др.).
- Метод ИФА является «золотым стандартом» для диагностики всех форм ВЭБ инфекции, в том числе и ИМ. Он позволяет определить антитела к вирусу Эпштейн Барр в различные периоды болезни.
Антитела к капсидному антигену вируса — анти-УСА 1дМ у больных ИМ появляются уже в конце инкубационного периода и определяются на протяжении всего заболевания. Их титр в периоде ранней реконвалесценции (4-6 недели) постепенно снижается до полного исчезновения к концу 6 месяца. Сохранение анти-УСА 1дМ в крови больного в высоких титрах дольше 3 месяцев свидетельствует о затяжном течении ИМ.
- Реакция непрямой иммунофлюоресценции (РНИФ) — для выявлению ядерного антигена (EBNA) вируса в тканях.
Иммуногенетическая диагностика ИМ
Для выявления ДНК вируса используется ПЦР. Для ПЦР диагностики могут быть использованы: кровь, моча, СМЖ, соскоб с ротоглотки. Выявление ДНК вируса подтверждает наличие его активной репликации ВЭБ, но не отображает фазу инфекционного процесса (для установления фазы инфекционного процесса необходимо исследование специфических антител).
Вспомогательные методы диагностики
Бактериологические исследования мазков из ротоглотки используют в первую очередь для проведения дифференциальной диагностики ИМ и дифтерии ротоглотки и диагностики вторичных бактериальных осложнений.
Биохимическое исследование крови с определением содержания билирубина и уровней активности аминотрансфераз, лактатдегидрогеназы используют для диагностики развития гепатита.
ИФА-диагностика ВИЧ-инфекции проводится всем больным с ИМ или при подозрении на него троекратно (в остром периоде, затем через 3 и 6 месяцев) для исключения острой ВИЧ-инфекции, протекающей с мононукпеозоподобным синдромом.
Дифференциальный диагноз
Инфекционный мононуклеоз характеризуется сочетанием основных пяти клинических синдромов:
- общетоксических явлений,
- двусторонней ангины и аденоидита,
- генерализованной лимфополиаденопатии,
- гепатолиенального синдрома,
- специфических изменений гемограммы.
В некоторых случаях возможны желтуха и/или экзантема пятнисто-папулезного характера.
В зависимости от периода заболевания, его клинических проявлений, длительности течения и наличия осложнений возможен довольно широкий круг диагностического поиска.
В начальном периоде ИМ может возникнуть необходимость дифференциальной диагностики с заболеваниями, протекающими с лихорадкой, катаральными изменениями в ротоглотке, лимфаденопатией (грипп и другие ОРВИ, корь, краснуха).
В периоде разгара при наличии некротических и гнойных изменений в ротоглотке ИМ дифференцируют с дифтерией ротоглотки, с бактериальной «вульгарной» ангиной.
Бактериальный (стрепто-стафилококковый) тонзиллит — “вульгарная ангина”
Характерно острое начало с выраженной интоксикации и явлений тонзиллофарингита. При этом наблюдается строгая корреляция между уровнем интоксикации и выраженностью морфологических изменений в ротоглотке и регионарных (преимущественно в подчелюстных) лимфоузлах.
При этом лимфаденит может сопровождаться периаденитом: лимфатические узлы плотной консистенции, резко болезненны при пальпации, кожа над ними гиперемирована. Полимфаденопатия и гепатолиенальный синдром, а тем более гепатит не характерны. Гемограмма характеризуется нейтрофильным лейкоцитозом с палочко-ядерным сдвигом, значительным увеличением СОЭ.
Антибактериальная терапия препаратами пенициллиновой группы высоко эффективна.
При появлении экзантемы дифференциальный диагноз может проводиться с:
- корью,
- краснухой,
- псевдотуберкулезом,
- скарлатиной,
- токсико-аллергическим дерматитом.
Желтушный синдром при ИМ требует проведения дифференциального диагноза с вирусными гепатитами.
Острый мононуклеозоподобный синдром (интоксикация, тонзиллит, аденоидит, генерализованная лимфополиаденопатия, гепатолиенальный синдром, экзантема, типичные изменения гемограммы) может возникать также при острой ВИЧ-инфекции, ЦМВ-инфекции, токсоплазмозе и др.). При этих заболеваниях наличие атипичных мононуклеаров в гемограмме не превышает 12%, реакции гетероагглютинации отрицательны. Наиболее информативным для верификации соответствующих диагнозов является использование серологических и иммуногенетических методов исследования.
Выраженная и стойкая генерализованная лимфаденопатия, увеличение селезенки при ИМ могут потребовать проведения дифференциального диагноза с лимфопролиферативными заболеваниями.
Лимфогранулематоз
Первым симптомом лимфогранулематоза обычно является значительное увеличение размеров лимфатических узлов на шее, в подмышечных впадинах или в паху. При этом поражение лимфатических узлов может быть изначально односторонним, с последующим распространением процесса на другую сторону. Увеличенные лимфатические узлы безболезненны, их размеры не уменьшаются со временем и при лечении антибиотиками.
Характерно увеличение медиастинальных лимфоузлов, что проявляется затруднением дыхания, одышкой, сухим кашлем вследствие их давления на трахею и бронхи. Лимфопролиферативный процесс сопровождается высокой длительной лихорадкой неправильного или волнообразного типов, проливными потами, кожным зудом, спленомегалией и прогрессирующим снижением массы тела.
Гемограмма не имеет выраженной специфичности. Подтверждением диагноза служит обнаружение специфических для лимфогранулематоза гигантских клеток Березовского-Штернберга при гистологическое исследование биоптатата лимфоузлов.
Лечение инфекционного мононуклеоза
Лечение ИМ проводят с учетом клинических проявлений, тяжести и периода заболевания.
Лечение легких форм мононуклеоза проводится на дому. Пациенты со среднетяжелыми и тяжелыми формами госпитализируются в инфекционный стационар. Всем больным необходим постельный режим на весь острый период, ограничение физической нагрузки в периоде реконвалесценции.
Диета — стол №13 (общий стол для лихорадящих больных). В случаях развития гепатита рекомендуют стол №5.
Проводят дезинтоксикационную терапию, десенсибилизирующее, симптоматическое и общеукрепляющее лечение. Показаны частые полоскания ротоглотки растворами неспиртовых антисептиков (растворы фурацилина, йодинола, хлоргексидина). По показаниям возможно назначение нестероидных противовоспалительных препаратов.
Антибиотики при отсутствии бактериальных осложнений не назначают.
При наличии бактериальных осложнений назначается антибиотикотерапия. Предпочтение отдается цефалоспоринам, макролидам. Противопоказано
назначение аминопенициллинов (ампициллин, ампиокс, амоксициллин) из-за опасности возникновения токсикоаллергических реакций, обусловленных поликлональной активацией иммунной системы. Противопоказаны также левомицетин и сульфаниламиды в виду их токсического действия на процессы кроветворения.
Кортикостероиды (преднизолон или дексаметазон) в виду их имммуносупрессивного действия назначают парентерально, коротким курсом — только при угрозе или развитии грозных осложнений (в первую очередь асфиксии, нейтропении, тромбоцитопении, гемолитической анемии). Проводят дезинтоксикационную терапию, десенсибилизирующее,
симптоматическое и общеукрепляющее лечение. Показаны частые полоскания ротоглотки растворами неспиртовых антисептиков (растворы фурацилина, йодинола, хлоргексидина). По показаниям возможно назначение нестероидных противовоспалительных препаратов.
Категорически запрещается назначение физиопроцедур, а также местного лечения лимфоаденопатий в виде компрессов и мазевых апликаций.
Этиотропная (противовирусная) терапия на сегодняшний день не разработана. Широко обсуждаемое и рекламируемое использование нуклеотидных аналогов в лечении Эпштейн-Барр вирусной инфекции не имеет достоверного подтверждения их эффективности. Обсуждается целесообразность назначения ацикловира при ЭБВИ лицам, страдающим злокачественными заболевания крови.
Выписка больных из стационара производится после их клинического выздоровления.
После перенесенного ИМ пациенты подлежат диспансерному наблюдению в течение 6 месяцев, с контролем гемограммы, биохимическим исследованием крови (определение активности аминотрансфераз), серологическим обследованием на ВИЧ-инфекцию с периодичностью 1, 3 и 6 месяцев. Реконвалесценты с длительно сохраняющимися лимфоаденопатией и изменениями гемограммы должны быть консультированы гематологом для исключения острого лейкоза, лимфогранулематоза.
Рекомендуется ограничение физической нагрузки в течение до 3 месяцев после перенесенного острого ИМ (из за угрозы разрыва капсулы селезенки).
Меры специфической профилактики не разработаны. Неспецифическую профилактику осуществляют повышением общей и иммунологической резистентности организма (закаливание, витаминотерапия, полоскание носоглотки и ротоглотки, проветривание рабочих и жилых помещений).
Источник


