Гемодиализ при циррозе печени
Течение очень многих заболеваний связано с повышением в крови концентрации продуктов распада или промежуточных продуктов той или иной физиологической реакции. Так, например, при почечной недостаточности возрастает концентрация продуктов распада белка — мочевины, креатинина и др, а при печеночной недостаточности, в частности обусловленной первичным или метастатическим опухолевым поражением — резко возрастает концентрация билирубина (продукта распада гемоглобина), который в норме выводится с желчью через печень.
В онкологии также возникают явления опухолевой интоксикации, сопровождающиеся повышением концентрации патологических белков — продуктов жизнедеятельности опухоли. Такое повышение концентрации токсичных веществ может оказывать резко негативное воздействие на работу различных органов и систем, вплоть до их полного нарушения и гибели пациента.
Для удаления из крови вредных веществ применяется гемофильтрация (гемодиализ).
Что такое гемодиализ?
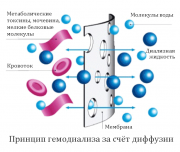
Гемодиализ — это процедура очищения крови от токсичных веществ и избытка воды при помощи аппарата «искусственная почка». Принцип действия гемодиализа следующий: через мембрану «искусственной почки» малые и средние молекулы токсинов переходят из крови пациента в специальный раствор, близкий по составу к плазме, по градиенту концентрации (из области большей в область меньшей концентрации). Мембрана эта имеет очень маленькие отверстия, не пропускающие белки в раствор. Избыток воды и токсины с более крупными молекулами удаляются данным аппаратом путем ультрафильтрации.
Гемодиализ проводят в отделении интенсивной терапии в условиях стерильности. Аппарат «искусственной почки» соединяют с кровеносной системой пациента при помощи искусственной трубочки. На артериальной линии устанавливают насос, который под давлением прогоняет кровь через фильтр аппарата. Очищенная кровь поступает обратно в организм пациента через другие трубки.
Длительность одного сеанса гемодиализа в среднем 5–6 часов, обычно их требуется проводить через день. Пациент в это время находится в сознании, он может заниматься спокойными видами деятельности, например, смотреть телевизор или читать.
Цели проведения гемодиализа

Гемодиализ проводят с целью удаления из крови вредных веществ, которые образовались в организме в процессе обмена веществ (мочевина, креатинин и др.) или попали извне (яды, токсины). При некоторых состояниях (отек легкого, сердечные отеки) с помощью данной процедуры из крови удаляют избыток жидкости. Проведение гемодиализа пациентам, находящимся на поздних стадиях онкологических заболеваний, позволяет уменьшить выраженность интоксикации и улучшить общее состояние.
Показания и противопоказания
Гемодиализ применяют при острой и хронической почечной недостаточности, когда почки не справляются со своей основной функцией, а также при отравлениях, в том числе — токсинами, вырабатываемыми злокачественными опухолями. Это может продлить жизнь пациента или повысить ее качество.
Гемодиализ абсолютно противопоказан при циррозе печени и хроническом гепатите, серьезных поражениях нервной системы, внутренних органов и крови, в пожилом возрасте (старше 70 — 80 лет). Относительными противопоказаниями являются риск кровотечений (например, постоянный прием антикоагулянтов) и активный туберкулез.
В Европейской клинике для гемодиализа мы применяем новейший гемофильтрационный комплекс — Fresenius 5008 (на фото). Его использование наиболее целесообразно у пациентов с выраженной опухолевой интоксикацией, при подготовке к химиотерапии, а также с целью коррекции печеночной и почечной недостаточности.
Запись
на консультацию
круглосуточно
Источник
Гепаторенальный синдром — это нарушение работы почек, которое развивается на фоне тяжелой патологии печени с портальной гипертензией и связано с уменьшением эффективной фильтрации в клубочковом аппарате. Основными этиологическими факторами являются цирроз, острые вирусные гепатиты, опухолевое поражение печени. Симптомы неспецифичны: олигурия, слабость, тошнота в сочетании с признаками основного заболевания. Диагностика основана на определении лабораторных маркеров повреждения почек на фоне тяжелого заболевания печени. Лечение включает коррекцию гиповолемии, дисбаланса электролитов, повышение давления в почечных артериях, эффективна трансплантация печени.
Общие сведения
Гепаторенальный синдром – острое быстропрогрессирующее нарушение ренального кровотока и фильтрации в клубочковом аппарате функционального характера, развивающееся на фоне декомпенсированных заболеваний печени. Частота достигает 10% среди пациентов с тяжелыми печеночными заболеваниями, причем через 5 лет от возникновения основной патологии этот показатель достигает уже 40%.
Сложность заключается в малой эффективности консервативного лечения, единственным методом, позволяющим полностью восстановить функции почек, является трансплантация печени. Заболевание характеризуется крайне неблагоприятным прогнозом с высокой летальностью в течение первых недель без оказания эффективной помощи (восстановления печеночных функций).
Гепаторенальный синдром
Причины
Этиология и механизмы развития гепаторенального синдрома изучены недостаточно. Наиболее частая причина патологии у пациентов детского возраста — вирусные гепатиты, болезнь Вильсона, атрезия желчных путей, аутоиммунные и онкологические заболевания. У взрослых гепаторенальный синдром возникает при декомпенсированном циррозе печени с асцитом, его осложнении бактериальным перитонитом, неадекватном восполнении дефицита белка при лапароцентезе (удалении асцитической жидкости), кровотечениях из варикозно расширенных вен пищевода и прямой кишки.
Патогенез
Доказано, что признаки поражения почек возникают при нормальной работе их канальцевого аппарата вследствие нарушения ренального артериального кровотока. Происходит расширение внепочечных артерий, снижение системного кровяного давления, повышение сосудистого сопротивления и как следствие – снижение скорости клубочковой фильтрации. На фоне общего расширения сосудов (вазодилатации) наблюдается выраженное сужение почечных артерий (констрикция). При этом сердце обеспечивает достаточный выброс крови в общее русло, но эффективный ренальный кровоток невозможен по причине перераспределения крови в центральную нервную систему, селезенку и другие внутренние органы.
Вследствие снижения скорости клубочковой фильтрации увеличивается плазменный уровень ренина. Важная роль в возникновении гепаторенального синдрома принадлежит гиповолемии. Ее восполнение кратковременно улучшает ренальный кровоток, однако в дальнейшем повышается риск ЖК-кровотечения из варикозно расширенных вен желудочно-кишечного тракта. В патогенезе синдрома важное место отводится портальной перфузии, повышенной продукции вазоконстрикторов: лейкотриенов, эндотелина-1, эндотелина-2, а также уменьшению выработки почками оксида азота, калликреина и простогландинов.
Симптомы гепаторенального синдрома
Признаки данной патологии на начальной стадии включают малое выделение мочи при проведении водной нагрузки и снижение натрия крови. В случае прогрессирования нарастает азотемия, печеночная недостаточность, артериальная гипотензия, формируется резистентный асцит. При этом пациенты отмечают выраженную общую слабость, утомляемость и снижение аппетита, специфических жалоб нет. Повышается осмолярность мочи, развивается гипонатриемия.
Основные жалобы больных обусловлены тяжелой печеночной патологией: возможна желтушность склер и кожных покровов, пальмарная эритема, асцит (увеличение живота, расширение поверхностных вен, пупочные грыжи), периферические отеки, увеличение печени (гепатомегалия) и селезенки и другие. Данные симптомы появляются еще до поражения почек, при присоединении гепаторенального синдрома признаки нарушения работы клубочкового аппарата прогрессируют быстро.
Выделяют два типа течения гепаторенального синдрома. Первый определяется быстропрогрессирующим ухудшением работы почек (менее 2-х недель), увеличением уровня креатинина крови в 2 и более раза и азота мочевины до 120 мг/дл, олигурией или анурией. При втором типе недостаточность ренальных функций развивается постепенно. Азот мочевины повышается до 80 мг/дл, снижается натрий крови. Данный тип прогностически более благоприятный.
Диагностика
Высокий риск развития гепаторенального синдрома имеется у пациентов с тяжелым гепатологическим заболеванием, сопровождающимся спленомегалией, асцитом, варикозным расширением вен и желтухой, прогрессирующим повышением уровня креатитина и мочевины в биохимическом анализе крови и уменьшением количества выделяемой мочи. Важная роль в диагностике принадлежит допплерографии сосудов почек, которая дает возможность оценить повышение сопротивления артерий. В случае цирроза печени без асцита и азотемии данный признак свидетельствует о высоком риске ренальной недостаточности.
При верификации диагноза специалисты в области клинической гастроэнтерологии и нефрологии опираются на следующие признаки: наличие декомпенсированной печеночной патологии; уменьшение эффективной фильтрации в клубочковом аппарате почек (СКФ менее 40 мл/мин, креатинин крови до 1,5 мг/дл), если нет иных факторов ренальной недостаточности; отсутствие клинических и лабораторных признаков улучшения после устранения гиповолемии и отмены мочегонных средств; уровень белка в анализе мочи не более 500 мг/дл и отсутствие на УЗИ почек признаков повреждения ренальной паренхимы.
Вспомогательными диагностическими критериями являются олигурия (объем выделяемой в сутки мочи менее 0,5 л), уровень натрия в моче меньше 10 мэкв/л, в крови – меньше 130 мэкв/л, уровень осмолярности мочи выше плазменного, содержание эритроцитов в моче не более 50 в поле зрения. Дифференциальная диагностика должна проводиться с ятрогенной (вызванной лекарственными препаратами) ренальной недостаточностью, причиной которой может быть использование диуретиков, НПВП, циклоспорина и других средств.
Лечение гепаторенального синдрома
Терапия осуществляется врачом-гепатологом, нефрологом и реаниматологом, пациенты должны находиться в отделении интенсивной терапии. Главные направления лечения — устранение нарушений гемодинамики, печеночной патологии и нормализация давления в сосудах почек. Диетотерапия заключается в ограничении объема потребляемой жидкости (до 1,5 л), белка, соли (до 2 г в сутки). Отменяются нефротоксические лекарственные средства. Положительный эффект дает применение аналогов соматостатина, ангиотензина II, орнитин-вазопрессина, ведутся исследования по использованию препаратов оксида азота. С целью предотвращения гиповолемии внутривенно капельно вводится альбумин.
Гемодиализ применяется крайне редко, поскольку на фоне тяжелой печеночной недостаточности значительно повышен риск кровотечений из варикозно расширенных вен желудочно-кишечного тракта. Наиболее результативный метод, позволяющий полностью устранить гепаторенальный синдром – трансплантация печени. В условиях прекращения действия этиологического фактора функция почек полностью восстанавливается. При подготовке к планируемой операции возможно применение трансъюгулярного портокавального шунтирования, но как самостоятельный метод лечения данная операция неэффективна.
Прогноз и профилактика
Прогноз при данной патологии крайне неблагоприятный. Без проведения адекватного лечения пациенты с первым типом гепаторенального синдрома погибают в течение двух недель, при втором типе – в сроки от трех до шести месяцев. После пересадки печени показатель трехлетней выживаемости достигает 60%. Улучшение работы почек без трансплантации отмечается лишь у 4-10% пациентов, преимущественно при нарушении функции почек, развившемся на фоне вирусных гепатитов.
Профилактика заключается в предупреждении заболеваний печени, своевременном и эффективном их лечении, адекватном возмещении белков плазмы при проведении лапароцентеза. Соблюдение осторожности в назначении диуретиков при асците, раннее выявление электролитных нарушений и инфекционных осложнений при печеночной недостаточности позволяет предотвратить развитие патологии.
Источник
Гепаторенальный синдром — относится к тяжелым смешанным патологиям, когда первичное поражение печени приводит к почечной недостаточности. Важно, что на биопсии ткани почек в таких случаях изменений не обнаруживают или находят минимальные нарушения в виде умеренного повреждения канальцев, фибринозных отложений внутри клубочкового аппарата и в сосудах, мелких тромбов.
Наличие повреждения почек при печеночной патологии впервые описано в 1863 году Остином Флинтом, а термин предложен рядом авторов в 1916 и 1939 году. Проблема лечения пока разрешается слабо. Поскольку для восстановления функции почек необходима трансплантация печени, консервативная терапия малоэффективна. Поэтому прогноз заболевания неблагоприятный, летальность остается высокой.
Распространенность
Не выявлено зависимости патологии от пола человека. Чаще всего поражаются люди от 40 до 80 лет. Среди пациентов с органическими последствиями гепатитов, циррозом печени гепаторенальный синдром встречается у каждого десятого уже в начальной стадии заболевания и проявляется функциональным снижением фильтрации.
Если цирроз протекает с асцитом, то синдром ежегодно выявляется у 20% пациентов. На фоне портальной гипертензии он выявляется у каждого пятого больного. Спустя срок в 5 лет, он обнаруживается у более 40% и быстро прогрессирует.
Причины и механизмы развития
Изучение причин и механизмов патогенеза гепаторенального синдрома продолжается. Современные данные позволяют установить связь:
- с нарушенным кровообращением в почках за счет спазмирования капиллярной сети;
- токсическим воздействием на клетки эпителия продуктами метаболизма, которые печень не в состоянии обезвредить;
- изменением усвоения продуктов распада арахидоновой кислоты, особое внимание придается нарушенному соотношению в крови простагландинов и тромбоксана.
В детском возрасте основными причинами патологии считаются:
- вирусные гепатиты;
- болезнь Вильсона-Коновалова (дистрофия печеночных клеток и нейронов мозга под воздействием накопления меди, считается генетической);
- нарушение проходимости желчных путей (часто врожденного характера);
- системные аутоиммунные болезни (ревматоидный полиартрит, красная волчанка, васкулит);
- злокачественные заболевания крови;
- опухоли.
Один из признаков болезни Вильсона-Коновалова — кольцо из отложений меди вокруг радужной оболочки
У взрослых развитие гепаторенального синдрома связано:
- с циррозом печени в стадии декомпенсации;
- кровотечениями из расширенных вен пищевода и кишечника.
- осложнениями после удаления асцитической жидкости из живота (перитонит, потеря белка при недостатке восполнения).
Что происходит в почках?
Главным механизмом почечного поражения является нарушение кровоснабжения ткани. Канальцевый аппарат не изменяет своей работы. Первоначально происходит общее расширение сосудов (вазодилатация) на внепочечном уровне. Падает артериальное давление. Нарушения не зависят от работы сердца. Выброс крови в общее русло и сила миокарда достаточна. В расширении сосудов принимают участие:
- глюкагон;
- гормоны кишечника.
Потери жидкости с кровотечениями и при лапароцентезе (выпускание накопленной асцитической жидкости) вызывают резкое снижение объема циркулирующей крови (гиповолемию).
В ответ происходит перераспределение кровоснабжения для обеспечения работы мозга, селезенки и других органов. В почки не попадает необходимый объем кровотока. Рефлекторно спазмируются почечные артерии и сокращается фильтрация.
По схеме почечного кровоснабжения видно, что наиболее выраженные нарушения возникают в корковом слое, где находится максимальное число капилляров
Нарушается нейрогуморальная регуляция почечного кровотока. Сужение сосудов дополняется повышенной выработкой биологических веществ, обладающих этим свойством:
- лейкотриенов;
- эндотелина-1;
- эндотелина-2;
- антидиуретического гормона.
Кроме того, почки в ответ на ишемию повышают выработку ренина, уменьшают — производство природных вазодилататоров:
- оксида азота (солей нитритов и нитратов),
- простагландинов,
- калликреина.
Изменения баланса активных вазоконстрикторов усугубляет нарушенный кровоток. В результате сокращается фильтрация и выработка мочи вплоть до полной анурии. В крови накапливаются азотистые вещества, обладающие токсическими свойствами, нарушается состав электролитов.
Классификация
Гепаторенальный синдром проявляется в двух вариантах.
I тип (острый)
Характерен для пациентов с алкогольным циррозом, возникновением острой печеночной недостаточности. Выявляется:
- в ¼ случаев бактериального перитонита;
- у 10% пациентов с кровотечениями из желудочно-кишечного тракта;
- у 15% – после лапароцентеза без компенсаторного введения альбумина.
Выраженный асцит лечат удалением жидкости специальным проколом
Почечная недостаточность формируется за 2 недели. Прогноз крайне неблагоприятный. Смертельный исход без лечения у 80% пациентов наступает в течение 10 дней. В крови уровень креатинина повышается до 221 мкмоль/л, а скорость фильтрации в клубочках составляет половину от нормальной. Возможны нарушения состава электролитов.
II тип (хронический)
Отличается медленным прогрессированием и менее тяжелым течением. Чаще связан с гиповолемией при устойчивом асците. У больных менее выражена желтуха, но значительнее признаки портальной гипертензии. Прогностически более благоприятен. Пациенты живут до полугода. Не наблюдается значительного роста уровня креатинина. Возможна гипонатриемия.
Симптомы
У больного преобладают проявления заболевания печени:
- желтушность склер и кожи;
- покраснение ладоней (пальмарная эритема);
- увеличение живота из-за накопления жидкости внутри брюшины, вызванное гипертензией в воротной вене печени, сниженным синтезом белка альбумина;
- вокруг пупка расширенные поверхностные вены, могут напоминать «голову медузы»;
- возникают пупочные грыжи из-за постоянного напряжения брюшной стенки;
- отеки на ногах;
- при пальпации печень значительно увеличена, плотная, бугристая (гепатомегалия);
- одновременно увеличивается селезенка.
Небольшая желтушность склер говорит о нарушении обмена билирубина
На этом фоне симптомы нарушения функции почечных клубочков быстро прогрессируют, но выглядят неспецифично. Пациенты жалуются:
- на нарастание общей слабости;
- малое выделение мочи;
- тошноту;
- потерю аппетита.
При осмотре больного отмечается сухость кожи и слизистых, пониженное артериальное давление. Учет диуреза показывает его снижение менее 500 мл за сутки (олигурия) или полное отсутствие мочи (анурия). Выявление патологии зависит от проведения диагностических исследований.
Диагностика
Для правильной постановки диагноза гепаторенального синдрома необходима трактовка определенных результатов лабораторных анализов, говорящих о почечных нарушениях на фоне тяжелых изменений печени. Установлено, что специфических маркеров синдрома не существует, а диагноз ставится путем исключения других факторов почечной недостаточности. Приходится учитывать:
- преренальные;
- ренальные;
- постренальные причины;
- псевдогепаторенальный синдром, появляющийся при некоторых заболеваниях с одновременным поражением печени и почек.
При обследовании пациента значительную роль играют выявленные изменения:
- повышенный удельный вес мочи на фоне олигурии-анурии;
- снижение в крови содержания натрия;
- рост концентрации в плазме азотистых веществ.
Проведение допплерографического исследования сосудов почек позволяет обнаружить сужение артерий и повышенное сопротивление.
При биопсии почечной ткани не выявляют каких-либо тяжелых типичных изменений. Могут под микроскопом увидеть утолщения и уплотнения стенок капилляров клубочков за счет отложения иммунных комплексов. Более характерным считается тубулярно-гломерулярный заброс (рефлюкс) из проксимальных канальцев в пространство Боуменовой капсулы.
По каким признакам ставится диагноз?
Достоверными признаками диагноза, согласно утвержденному международным сообществом врачей в 1996 году перечню, считаются:
- наличие у пациента заболевания печени в стадии декомпенсации;
- снижение скорости фильтрации в почках до 40 мл/мин и ниже;
- значительный рост уровня креатинина крови до 135 мкмоль/л и выше (при этом следует отвергнуть подозрения на заболевания почек с развивающейся недостаточностью при воспалении, шоке, приеме токсичных лекарств);
- отсутствие таких причин для потери жидкости, как рвота, диарея;
- нормальная картина почек при ультразвуковом исследовании (нет признаков задержки мочи и поражения паренхимы);
- отсутствие динамики в состоянии больного и лабораторных показателях после отмены мочегонных, компенсации потери жидкости введением 1,5 л физраствора;
- уровень протеинурии не более 500 мг/сут.
Возбудитель туберкулеза имеет свойства бактерий и грибов, поэтому называется «микобактерией», способен вызвать ложный гепаторенальный синдром
Дополнительными критериями считаются:
- олигоанурия при диурезе менее 500 мл в сутки;
- плотность мочи выше, чем крови;
- выделение натрия с мочой менее 10 ммоль/л, содержание его в крови ниже 130 ммоль/л;
- количество эритроцитов в моче до 50 в поле зрения.
В 2005 году внесены изменения в трактовку признаков. Наиболее важными в диагностике гепаторенального синдрома считаются:
- наличие цирроза печени с асцитом;
- повышение креатинина крови до 133 ммоль/л и отсутствие улучшения после отмены диуретиков и введения Альбумина;
- отрицание связи с шоком и различной патологией почек.
Дифференциальная диагностика с псевдогепаторенальным синдромом представлена в таблице
| Вероятные причины | Поражение канальцев и интерстиция | Поражение клубочкового аппарата |
| инфекционные возбудители | туберкулез, бруцеллез, лептоспироз, бактериальный сепсис, гепатит А, вирус Эпштейн-Барр | вирусы СПИДа, гепатитов В, С, абсцедирование печени |
| лекарственные препараты | Рифампицин, группа Тетрациклина, Аллопуринол, Метотрексат, Сульфонамид, Флуроксен | |
| системные болезни | синдром Шегрена, саркоидоз | амилоидоз, красная волчанка, васкулиты, криоглобулинемия |
| отравление ядами | мышьяк, хлороформ, барий, медь, трихлорэтилен, четыреххлористый углерод | |
| снижение общей циркуляции крови | шок гиповолемический и кардиогенный | |
| болезни со злокачественным течением | лейкемия, лимфома | |
| генетическая патология, врожденные изменения | фиброз печени, поликистоз почек и печени |
Всем пациентам с предполагаемым диагнозом алгоритмом обследования рекомендуется проведение нагрузочных проб с внутривенным введением:
- 1,5 л физиологического раствора;
- 100 г альбумина, предварительно растворенного на 500 мл физраствора.
Нельзя вводить гипертонические растворы. Улучшение показателей почечной недостаточности после теста является признаком, подтверждающим гепаторенальный синдром.
Лечение гепаторенального синдрома
Задачи терапии гепаторенального синдрома:
- провести компенсацию потери жидкости;
- восстановить нарушенный баланс электролитов;
- повысить давление в почечных артериях;
- остановить патологию в печеночных клетках.
Обычно пациенты находятся в отделении интенсивной терапии или реанимации. За состоянием наблюдают, кроме реаниматолога, врачи гастроэнтеролог и нефролог. Они совместными усилиями вырабатывают решение о применении различных средств.
В диете:
- объем выпиваемой жидкости ограничивают до 1–1,5 л;
- запрещается белковая пища (мясо, яйца, творог, молоко);
- соль ограничивается до 2 г в сутки (блюда готовят несолеными).
Исключаются продукты, раздражающие почки и печень:
- жареные и копченые изделия из мяса;
- жирная кондитерская выпечка с кремом;
- маринованные и соленые овощи;
- острые приправы, майонез;
- кофе, крепкий чай;
- газированные напитки;
- шоколад.
Разрешаются:
- каши на воде с минимальным количеством масла;
- свежие фруктовые соки;
- овощные тушеные солянки;
- нежирный рыбный и куриный суп;
- отвар шиповника, компот из сухофруктов;
- мясо в отварном или тушеном виде.
В лекарственной терапии необходимо осторожно относиться к средствам с возможными токсическими последствиями.
В качестве сосудорасширяющих средств внутривенно применяются:
- Орнипрессин;
- Вазопрессин;
- Терлипрессин;
- Норадреналин.
Назначают комбинацию таблеток Мидодрина с внутривенными или подкожными инъекциями Октреатида (аналога соматотропина). Курсовое лечение потребует до трех недель.
Гормональный препарат спазмирует сосуды пищевода и кишечника при кровотечении, вызванном портальной гипертензией
Сочетанное применение Альбумина с Терлипрессином дает подтвержденный эффект в виде обратного развития синдрома у 44% пациентов. Внутривенно капельно вводится Альбумин. Если его не комбинировать с вазодилататорами, то результативность достигается только в 9% случаев. Научные исследования пытаются получить лекарство из оксида азота.
Гемодиализ мало используется при гепаторенальном синдроме. Более тяжелой является печеночная недостаточность. Диализ может спровоцировать кровотечения из вен пищевода, желудка, кишечника. Наиболее результативной является трансплантация печени. После пересадки исчезает механизм патологии, и почечная фильтрация восстанавливается самостоятельно в течение месяца. Иногда с целью подготовки к операции проводят установку портокавального шунта для снятия портальной гипертензии.
В случае использования медикаментозного лечения с шунтирующей операцией выживаемость пациентов с гепаторенальным синдромом I типа повышается:
- до трех месяцев – у 64%;
- до полугода – 50%;
- до года – 20%.
Показатель трехлетней выживаемости с помощью трансплантации печени доходит до 60%. В то время как без нее удается добиться небольшого улучшения только для 4–10% больных. Это более относится к пациентам с вирусными гепатитами.
Можно ли предсказать развитие синдрома?
Наблюдение в динамике за пациентами с циррозом печени разной этиологии показали, что можно прогнозировать последствие в виде гепаторенального синдрома в случае наличия одного из четырех признаков:
- отсутствия значительного увеличения печени (гепатомегалии);
- стойкого низкого уровня натрия в плазме крови;
- высокого содержания ренина;
- повышенного индекса резистенции при дуплексном сканировании сосудов почек (если цирроз протекает без асцита он выше 7).
При наличии одного из перечисленных признаков вероятность развития гепаторенального синдрома:
- в течении года составляет – 18%;
- в ближайшие 5 лет – 39%.
Профилактика
Предупреждение такой тяжелой патологии заключается в профилактике:
- заражения вирусными гепатитами, СПИДом, другими инфекциями;
- борьбе с алкоголизмом;
- в предотвращении интоксикации на работах, связанных с ядовитыми веществами;
- осторожном выборе лекарственных средств;
- индивидуальном подходе к терапии диуретиками.
Для врачей важно заметить электролитные изменения у пациента с болезнью печени и предотвратить присоединение почечной недостаточности. Поэтому необходимо проходить обследование, сдавать анализы. О перенесенном ранее гепатите следует всегда сообщать врачу при обращении по поводу разных заболеваний. Это вызвано необходимостью подбора лекарственных препаратов с минимальным токсическим действием на печень и почки.
Источник