Гепатит цирроз или стеатоз печени
Здравствуйте. Сегодня мы с вами поговорим о неалкогольной жировой болезни печени. А также обратим внимание на то, при каких заболеваниях наиболее часто встречается жировой гепатоз.
Ко мне часто обращаются мои знакомые, которые просят оценить их результаты ультразвукового обследования печени. Обычно это бывают тетеньки значительных размеров, которые имеют уже в запасе гипертонию, сахарный диабет и т.д.
Почти у каждой я вижу в заключении фразу «признаки жирового гепатоза».
Как относится к такому состоянию многие не понимают и считают это обычным возрастным изменением.. Однако, это не так.
Отложение жира в печени запускает каскад изменений, которые могут привести к плачевным последствиям. Его вы можете увидеть на рисунке.
Жир в паренхиме органа изменяет межклеточные взаимодействия и приводит к нарушению функционирования печени. Когда развивается воспаление (стеатогепатит), печеночные клетки начинают погибать, а на их месте постепенно формируется рубец, не смотря на колоссальные регенераторные возможности этого органа.
Наиболее часто неалкогольная жировая болезнь печени встречается при заболеваниях, которые в своей основе имеют обменные нарушения.
Давайте коротко о них поговорим.
Метаболический синдром
Говорить о метаболическом синдроме можно лишь тогда, когда есть 3 из 5 критериев:
- Висцеральное ожирение
- Артериальная гипертензия
- Высокий уровень триглицеридов в крови
- Высокий уровень глюкозы в крови
- Низкий уровень липопротеидов высокой плотности в крови (хорошего холестерина)
Выяснено, что 57% человек с метаболическим синдромом имеет жировую болезнь печени.
Висцеральное ожирение
Висцеральный жир — это тот жир, который скапливается вокруг внутренних органов. Заподозрить его можно тогда, если окружность живота превышает 80 см у женщин и 94 см у мужчин.
30-50% людей с выраженным висцеральным ожирением имеют уже стеатогепатит, а 5% цирроз печени.
Сахарный диабет 2 типа
Диабет и неалкогольная жировая болезнь печени имеют единые пути развития, поэтому эти 2 заболевания практически неразрывно следуют друг за другом.
В то же время сочетание жирового гепатоза и диабета увеличивают риск смерти в 2,2 раза по сравнению с изолированным диабетом.
Сердечно-сосудистые заболевания
Сердечно-сосудистая патология является ведущей причиной смерти при неалкогольной жировой болезни печени. Это связано с тем, что они имеют общие факторы риска.
По данным исследования, в котором приняло участие 17350 пациентов с жировым гепатозом, был выявлен повышенный 10-летний риск сердечно-сосудистых заболеваний.
Гипотиреоз
Гормоны щитовидной железы играют огромную роль в обмене веществ. Если их в организме недостаточно, то это приводит к повышенному отложению жира.
Поперечно исследование с участием 2324 человек с гипотиреозом показало, что в этой группе пациентов значительно распространен жировой гепатоз.
Синдром поликистозных яичников
Синдром поликистозных яичников характеризуется повышенной продукцией мужских половых гормонов, поликистозом яичников и олиго- или аменореей.
В то же время нарушения в гормональном обмене приводит к тому, что жировой гепатоз встречается 2,2 — 3,9 раз чаще, чем в остальной популяции.
Таким образом, мы еще раз убедились, что жировая болезнь печени крайне распространенное заболевание, которое не такое уж и безобидное, как многие думают.
Мнение Патолога о «чистке печени». Собственный метод
Источник
Нужно ли лечить стеатоз печени?
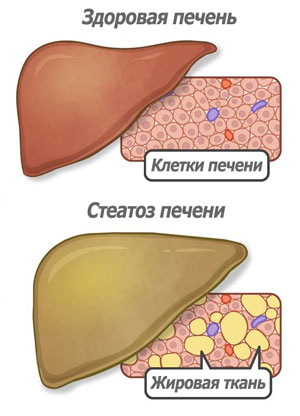
Очень часто при обычной УЗИ диагностике печени обнаруживаются диффузные изменения печени по типу стеатоза (жирового гепатоза, жировой инфильтрации печени). Стеатоз печени это обычное явление для людей пожилого возраста, чаще всего сопровождающее процессы старения, однако, в последнее время стеатоз печени характерен и для молодых людей и даже возможно без сопутствующего лишнего веса?
Безусловно, стеатоз это болезнь, которая выражается в том, что внутри печени формируется жировая ткань вместо тканей печени, не выполняющаяя функцию печени и отличается от ткани печени по своей структуре высокой плотностью. При стеатозе постепенно количество здоровой печени уменьшается и со временем оставшаяся здоровая часть не сможет обеспечить жизнедеятельность организма. Эта стадия заболевания называется цирроз печени и трудно поддается лечению.
Проблема осложняется тем, что печень не болит, и даже при серьезном ее поражении у пациента не возникает никаких жалоб, за исключением возможного чувства тяжести в правом подреберье. Чаще всего, тяжесть и дискомфорт в правом подреберье при стеатозе, как и при и других патологиях печени, обусловлены увеличением её размеров.
Причины стеатоза печени
Что является причиной стеатоза печени, почему по статистике Европейской ассоциации гепатологов эта болезнь распространена как эпидемия? Самое распространенное мнение – это неправильное питание и малоподвижный образ жизни. И это большая ошибка. Причина стеатоза – не в неправильном образе жизни, а в гормональных и метаболических изменениях, это болезнь, которая, помимо коррекции образа жизни, питания и физических нагрузок, также требует наблюдения у гепатолога и эндокринолога!
Лечение стеатоза печени
Как и любое заболевание печени, при котором идет ее разрушение с возможным исходом в цирроз, лечение стеатоза возможно только медикаментозное, действующее на причину болезни. В случае стеатоза причиной заболевания являются обменные и гормональные нарушения, которые и вызывают изменение структуры печеночной ткани. Внутреннее ожирение печени сопровождается всегда патологическим поступлением жира также в поджелудочную железу, сердце и сосуды, почки. Это системное заболевание, угрожающее жизни, называется метаболический синдром.
Метаболический синдром лечит врач гепатолог совместно с эндокринологом, воздействуя как на причины заболевания, так и на следствие – стеатоз. Результатом лечения всегда является выздоровление, если лечение назначено вовремя. Кроме медикаментозной коррекции обменных нарушений, в комплекс лечения входят рекомендации по правильному питанию и физическим нагрузкам, которые сами по себе, без лечения, не дают результатов. Трудность лечения обусловлена тем, что доля успеха в лечении зависит от поведения пациентов, поэтому так важна серьезная информированность пациента и его желание получить результат.
Необходимые обследования для назначения и контроля лечения стеатоза печени
Для назначения лечения стеатоза ппнчени необходимо пройти обследование, выявляющее степень поражения печени и выраженность показателей метаболического синдрома. Современное оборудование нашего центра позволяет не только обнаружить жировую ткань в печени, но и посчитать сколько в процентном отношении в печени нормальной здоровой ткани и сколько неработающей жировой! Это важно для тактики лечения и прогнозов на выздоровление.
Аппарат Фиброскан с дополнительным датчиком оценки стеатоза позволяет не только оценить количественно жировую ткань в печени по степени стеатоза от 0 до 3, но и позволяет измерить результат лечения, который в большинстве случаев приводит к полной нормализации структуры печени (стеатоз 0). Лечение назначается индивидуально в зависимости от результатов обследования. Общей для всех схемы лечения нет, так как обменные и гормональные нарушения могут быть по-разному выражены.
Опыт лечения стеатоза печени
За более чем десять лет успешного лечения метаболического синдрома и стеатоза мы вылечили несколько тысяч пациентом, которые не только получили в результате лечения здоровую печень без стеатоза, но и расстались с лишним весом, иногда доходящим до 140 кг!
Результаты лечения стеатоза печени
Отзыв пациента:
Результат:

После лечения стеатоза печени снижение веса на 25 кг и полное удаление жира из печени — по данным Фиброскана степень стеатоза после лечения — s0
Источник
I. Этиология и патогенез
1.1. Что такое стеатоз печени?
Стеатоз (гепатоз) — это накопление жиров, преимущественно триглециридов, в клетках печени.
1.2. Какие различают формы стеатоза?

1.3. Причины возникновения ЖБП?
Первичная форма развивается при различных метаболических расстройствах, объединенных в метаболический синдром, в основе которого лежит инсулинорезистентность (сахарный диабет II типа, висцеральное ожирение, гиперлипидемия).
Вторичная форма формируется:
а) Алиментарными нарушениями (переедание, голодание, парентеральное питание);
б) Воздействием лекарств;
в) Гепатотропными ядами, в первую очередь алкоголем;
г) Синдромом избыточного бактериального роста кишечника;
г) Синдромом избыточного бактериального роста кишечника;
е) Функциональной недостаточностью поджелудочной железы (хронический панкреатит) и др.
1.4. Какие заболевания связаны со стеатозом?
Если не лечить, жировая болезнь печени в 12–14% перейдет в стеатогепатит, в 5–10% случаев – в фиброз. 5% фиброза переходит в цирроз печени. В 13% случаев стеатогепатит сразу переходит в цирроз печени. Взаимосвязь жировой болезни печени и метаболического синдрома лежит в основе развития сердечно-сосудистых заболеваний, таких как артериальная гипертония, ишемическая болезнь сердца (ИБС), инфаркт миокарда, сердечная недостаточность. Нарушение обмена веществ при стеатозе приводит к инфекционным и онкологическим заболеваниям.
1.5. Что такое стеатогепатит?
Это одна из форм стеатоза печени, которая характеризуется воспалительно-некротическими процессами в ткани печени.
1.6. Что такое фиброз печени?
Увеличение количества соединительной ткани во внеклеточном пространстве без нарушения печеночных долей (элементов печени, отвечающих за выполнение ее функций).
1.7. Что такое цирроз печени?
Это последняя стадия фиброза печени. Тяжелое смертельное заболевание, в основе которого лежит гибель гепатоцитов и замещение паренхиматозной ткани печени фиброзной соединительной тканью.
1.8. Какие заболевания поддаются лечению?
Стеатоз, стеатогепатит, фиброз печени считаются обратимыми процессами при соответствующей диете и лечении.
Цирроз печени — процесс необратимый. Лечение направлено на то, чтобы остановить прогрессирование заболевания.
1.9. Кто находится в группе повышенного риска при развитии фиброза и цирроза печени?
Лица, страдающие:
- стеатозом 3-й степени,
- cтеатогепатитом (причины этих заболеваний перечислены выше),
- вирусными гепатитами В, С, D,
- первичным билиарным циррозом,
- аутоиммунным гепатитом,
- первичным склерозирующим холангитом,
- желчнокаменной болезнью,
- наследственными заболеваниями (болезнь Вильсона-Коновалова) и др.
II. Диагностика стеатоза (ЖБП)
2.1. На что жалуется пациент при первичном обращении к врачу?
Заболевание не имеет ярко выраженной симптоматики. Обнаруживается, как правило, случайно при обследовании пациента совсем по другому поводу. Может наблюдаться дискомфорт в брюшной полости, преимущественно в правом подреберье. Нередко первым проявлением болезни является синдром хронической усталости.
2.2. Какие лабораторные изменения характерны для стеатоза и фиброза?
Повышенная активность АсАТ, АлАТ, щелочной фосфатазы. Может повышаться уровень холестерина, триглицеридов и билирубина.
В клинической практике иногда используются различные маркеры фиброза (по анализу крови).
а) прямые (биомаркеры), отражающие количество фиброзных волокон;
б) непрямые — ферменты печени, свидетельствующие о нарушении функции печени при выраженном фиброзе и циррозе (АСТ, АЛТ).
Для диагностической точности разработано несколько индексов, основанных на комбинации непрямых маркеров фиброза. Наиболее распространенные: FibroTest — ActiTest (BioPredictive, Франция) и FibroMetr (Echosens).
ФиброТест включает 5 биохимических показателей:
- Альфа 2-макроглобулин,
- Гаптоглоблин,
- Аполипопротеин А1,
- Гамма-глутамилтранспептидаза,
- Общий билирубин.
АктиТест включает перечисленные выше 5 компонентов и дополнительно АЛТ.
Диагностическая точность метода в начальной стадии фиброза — 70%, при выраженном циррозе — 96%.
ФиброМетр включает 7 биохимических показателей:
- Тромбоциты,
- АСТ,
- АЛТ,
- Мочевина,
- Протромбин по Квику;
- Альфа-2 макроглобулин;
- Гамма ГТ.
Диагностическая точность метода 87%.
Клиническая практика показала, что лабораторные методики лучше комбинировать с транзиентной эластографией (эластометрией) или фибросканированием на аппарате FibroScan 502. Комбинированная диагностика дает наиболее достоверные результаты.
2.3. В каких случаях можно предположить стеатоз?
- Возраст старше 45 лет;
- Сахарный диабет II типа;
- Патологическое ожирение;
- Гепатит;
- Женский пол;
- Наличие у пациента любой перечисленной выше причины возникновения ЖБП (пункт 1.3.)
2.4. Значение методов визуализации в диагностике стеатоза и цирроза печени
Такие способы визуализации как УЗИ, КТ и МРТ играют важную роль в диагностике заболеваний печени в силу их доступности и безопасности. Они позволяют оценить размеры, структуру органа, наличие объемных образований, провести исследования сосудов печени.
Аппараты УЗИ с функцией эластографии позволяют судить о жесткости печеночной ткани. Однако описательные характеристики УЗИ подвержены большому разбросу и не позволяют различить стадии заболевания, особенно начальные. В связи с чем совершенно необходимо определять плотность и эластичность печеночной ткани с помощью прямых методов.
К прямым методам оценки стеатоза и фиброза печени относят эластометрию печени с помощью аппарата FibroScan 502 компании Echosens (Франция), определяемой в килоПаскалях (kPi). Метод позволяет оценить наличие стеатоза и фиброза печени, генерируя низкочастотные импульсы и по результатам компьютерного анализа судить о степени процессов.
2.5. Необходима ли биопсия печени для подтверждения диагноза?
Биопсия печени позволяет уточнить причину заболевания, оценить стадии фиброза, индекс гистологической активности, эффективность проведенного лечения. Однако процедура является инвазивным методом, с определенным процентом осложнений вплоть до смертельных исходов. При биопсии берется малый объем биоптата (обычно это 1/50 000 часть ткани органа, для сравнения при фибросканировании исследуется 1/500 часть печени). В ситуациях неравномерного поражения печени это приводит к неверным результатам. Качество анализа зависит, в том числе от квалификации гепатолога.
Динамическое наблюдение в связи с инвазивностью и описанными ограничениями затруднено (10% пациентов категорически отказываются от повторных биопсий). При возможности пройти процедуру фибросканирования (транзиентную эластографию или эластометрию) биопсия печени потеряла свое былое значение как «золотой стандарт» диагностики.
2.6. Какие дополнительные исследования требуются для диагностики стеатоза и фиброза печени?
Программа обследования пациентов должна быть направлена на исключение других заболеваний печени:
- Вирусной инфекции (гепатит В, С, D);
- Первичного билиарного цирроза печени (оценить титры антинуклеарных антител и антител к гладкой мускулатуре);
- Идиопатического гемохроматоза (исследование обмена железа);
- Болезни Коновалова-Вильсона (исследование церулоплазмина крови).
III. Лечебная тактика
3.1. Общие вопросы
До настоящего времени не разработано четких схем ведения пациентов с жировой болезнью, фиброзом и циррозом печени. Современное лечение направлено на устранение факторов, ведущих к развитию перечисленных выше заболеваний. Диета, похудание, коррекция гипергликемии, гиперхолестеринемии и гиперлипидемии, запрет на употребление алкоголя, отмена гепатоксичных препаратов, противовирусная терапия — главные принципы лечения.
3.2. Имеет ли смысл соблюдать диету?
Да, имеет. Показан стол №5 с ограничением животных жиров и углеводов. Необходимо повышенное количество белка и витаминов. Алкоголь запрещен. Показана умеренная физическая нагрузка.
3.3. Необходимо ли снижать вес?
Поскольку жировой болезни печени часто сопутствует ожирение, необходимо снижать вес тела.
Важно! Похудание должно быть постепенным умеренным и проводиться под контролем врача. Резкое снижение веса, голодание только ухудшат течение болезни.
3.4. Какие препараты могут быть эффективны?
В настоящее время лекарственных препаратов большое количество. Остановимся на основных, клиническая эффективность которых исследована врачами поликлиники «Доктор Алекс».
1. Урсодезоксихолевая кислота (УДХК) — гидрофильная, не обладающая цитотоксичностью желчная кислота. Является естественным компонентом желчи человека. В настоящее время УДХК считается стандартом терапии холестатических заболеваний печени с аутоиммунным компонентом, таких, например, как первичный билиарный цирроз, первичный склерозирующий холангит и др. Гепатопротекторное средство, оказывает желчегонное действие, уменьшает синтез холестерина в печени, всасывание его в кишечнике и концентрацию в желчи, повышает растворимость холестерина в желчновыводящей системе, стимулирует образование и выделение желчи, вызывает усиление желудочной и панкреатической секреции, усиливает активность липазы, оказывает гипокликемическое действие.
Защита печени. С помощью УДХК в организме вырабатываются специальные частицы с токсичными желчными кислотами (смешанные мицеллы), нейтрализующие их вредное воздействие на клеточные мембраны. Встраивание УДХК в мембраны клеток печени предохраняет их от дальнейшего вредоносного воздействия других токсичных мицелл.
Восстановление желчеоттока. УДХК уменьшает количество токсичных желчных кислот не только в печени, но и в самом кишечнике. Поэтому пропадает необходимость сдерживать образование желчи при помощи искусственных мер. Благодаря УДХК желчь без препятствий выходит из печени в желчный пузырь и оттуда попадает в кишечник. Правильно работающий желчеотток уменьшает размер печени и способствует нормальному пищеварению.
Антиоксидантный эффект. Благодаря УДХК клетки печени не погибают из-за окисления.
Понижение уровня холестерина. Количество холестерина в желчи уменьшается, так как он меньше синтезируется. Это способствует уменьшению существующих желчных камней и препятствует их дальнейшему появлению.
Улучшение иммунитета. При гепатите УХДК нормализует иммунные реакции, из-за чего снижается вероятность того, что иммунная система начнет действовать против своих собственных клеток.
2. Гептрал — S-аденозил-L-метионина (SAM, адеметионин) — фермент, принимающий участие во многих анаболических реакциях, в том числе в реакциях метилирования фосфолипидов клеточных мембран, которые повреждаются при жировой болезни печени и фиброзе, защищает мембраны клеток печени от токсического действия несульфатированных желчных кислот. Обладает умеренным антидепрессивным, стимулирующим и гепатопротекторным свойством. Эффективность препарата при депрессии доказана в ряде исследований. В литературе имеются противоречивые данные об эффективности применения препарата при заболеваниях печени, в связи с чем, как лекарственное средство зарегистрирован только в России, Италии, Германии. В США и других странах продается как пищевая добавка. Следует отметить высокую биодоступность препарата при парентеральном введении и низкую при приеме таблеток — всего 5%.
3. Гепа-Мерц — оказывает на организм человека гепатопротективное фармакологическое воздействие. Гепа-Мерц относится к гипоазотемической фармако-терапевтической группе препаратов. Обладает детоксикационными и гепатопротекторными свойствами. В состав препарата Гепа-Мерц входит две аминокислоты: аспартат(L-аспартат) и орнитин(L-орнитин), с помощью которых происходит превращение аммиака в мочевину и глутамин. Орнитин выступает в качестве катализатора для ферментов карбамоилфосфатсинтетазы и орнитина карбамоилтрансферазы, а также является основой для синтеза мочевины. Кроме того, Гепа-Мерц активирует орнитиновый цикл образования мочевины, что также способствует снижению уровня аммиака. Также Гепа-Мерц оптимизирует белковый обмен и участвует в выработке СТГ и инсулина.
4. Бициклол — снижает повышенный уровень трансаминаз при гепатитах, токсическом поражении печени хлороформом, D-галактозамином и ацетаминофеном и восстанавливает поврежденную структуру печеночной ткани различной степени тяжести. Бициклол значительно тормозит экспрессию HВsAg и HВeAg и существенно снижает содержание ДНК вируса гепатита B и РНК вируса гепатита C в крови при хроническом вирусном гепатите В и С. А также подавляет продукцию фактора некроза опухоли (ФНО) активными нейтрофилами, макрофагами, выводит из клеток свободные радикалы. Таким образом, Бициклол подавляет окислительные процессы, вызванные нарушением функции печеночных митохондрий, предупреждает некроз и апоптоз в гепатоцитах. Кроме того, препарат задерживает апоптоз гепатоцитов, стимулированный фактором некроза опухоли и цитотоксическими Т-клетками (ЦТЛ). В свою очередь, это приводит к восстановлению гепатоцитов.
5. Препараты на основе расторопши пятнистой: Силимарин, Карсил, Легалон, Гепабене и др.
Основное действующее вещество — флавоноиды — мощный антиоксидант. Применяются для лечения болезней печени (гепатит, стеатоз, фиброз, цирроз).
3.5. Как выраженная сопутствующая гиперхолестеринемия влияет на терапию?
При назначении препаратов УДХК можно ожидать снижения холестерина. Доза статинов может быть снижена почти в 2 раза без потери эффективности, при одновременном применении УДХК и статинов.
3.6. Как можно контролировать эффективность терапии у пациентов со стеатозом, фиброзом и циррозом печени?
Самый простой, быстрый, эффективный и безопасный метод — фибросканирование (транзиентная эластография) на аппарате FibroScan 502. Для уточнения диагностики возможно применение лабораторных тестов ФиброМетр и ФиброТест.
3.7. Как часто нужно проводить исследование?
- При стеатозе 1-2 степени — 1 раз в 3–6 месяцев;
- При стеатозе 3 степени — 1 раз в 1–2 мес;
- При фиброзе 1-2 степени — 1 раз в 3–6 мес;
- При циррозе — 1 раз в 1–2 мес.
3.8. Когда возникает необходимость в трансплантации печени?
При повышении уровня билирубина в крови, снижении протромбинового времени, развитии асцита и варикозного расширения вен пищевода возникают показания для трансплантации печени.
Источник


