Хирург во время операции заразился гепатитом с
Кроме постоянного чувства ответственности за свои поступки и действия, врачам приходится контактировать с биологическими жидкостями, которые могут быть заражены (кровь, гной, раневое отделяемое). Речь идет о таких социально-опасных болезнях, как гепатит В, С и ВИЧ-инфекция. Прежде всего это касается врачей хирургических специальностей. Однако, другие специалисты, в том числе перевязочные и процедурные медицинские сестры, также сталкиваются с кровью.
Еще со студенческой скамьи преподаватели и старшие коллеги беспрестанно твердили: «расценивайте каждого пациента как потенциально зараженного ВИЧ инфекцией. Не перевязывайте без перчаток. Одевайте защитные очки».
Некоторые люди сами не знают, что больны. Вспоминается случай 61-летнего сельского жителя. Более месяца лечился в нашем отделении по поводу гнойного процесса в легком и плевральной полости, оперирован. Но выздоровление протекало крайне медленно. Был взят анализ на ВИЧ — положительный! Как мог заболеть пожилой деревенский мужчина — до сих пор для меня загадка. Кстати, у его жены, санитарки центральной районной больницы, ВИЧ статус — отрицательный.
Некоторые люди намеренно скрывают свой диагноз, боясь за возможно худшее отношение к себе со стороны медицинского персонала в этом случае. И ничего не говорят. В каких то случаях они обосновано опасаются, в каких то – нет. Но факт остается фактом.
В последнее время стало проще. Я работаю в отделении, где практически все операции проводятся в плановом порядке, и сейчас заранее берется анализ крови на сифилис, гепатиты В и С. На ВИЧ исследование не проводится, т.к. это нарушает права пациента. Почему это так — не понятно, но это так.
Совсем не приятно идти на операцию, когда точно известно, что пациент ВИЧ-положительный. Когда малейшее неверное движение может привести к уколу иглой, небольшому порезу или струе крови в глаз. От этого никак не застрахуешься. Остается лишь быть максимально сосредоточенном на этом всю операцию.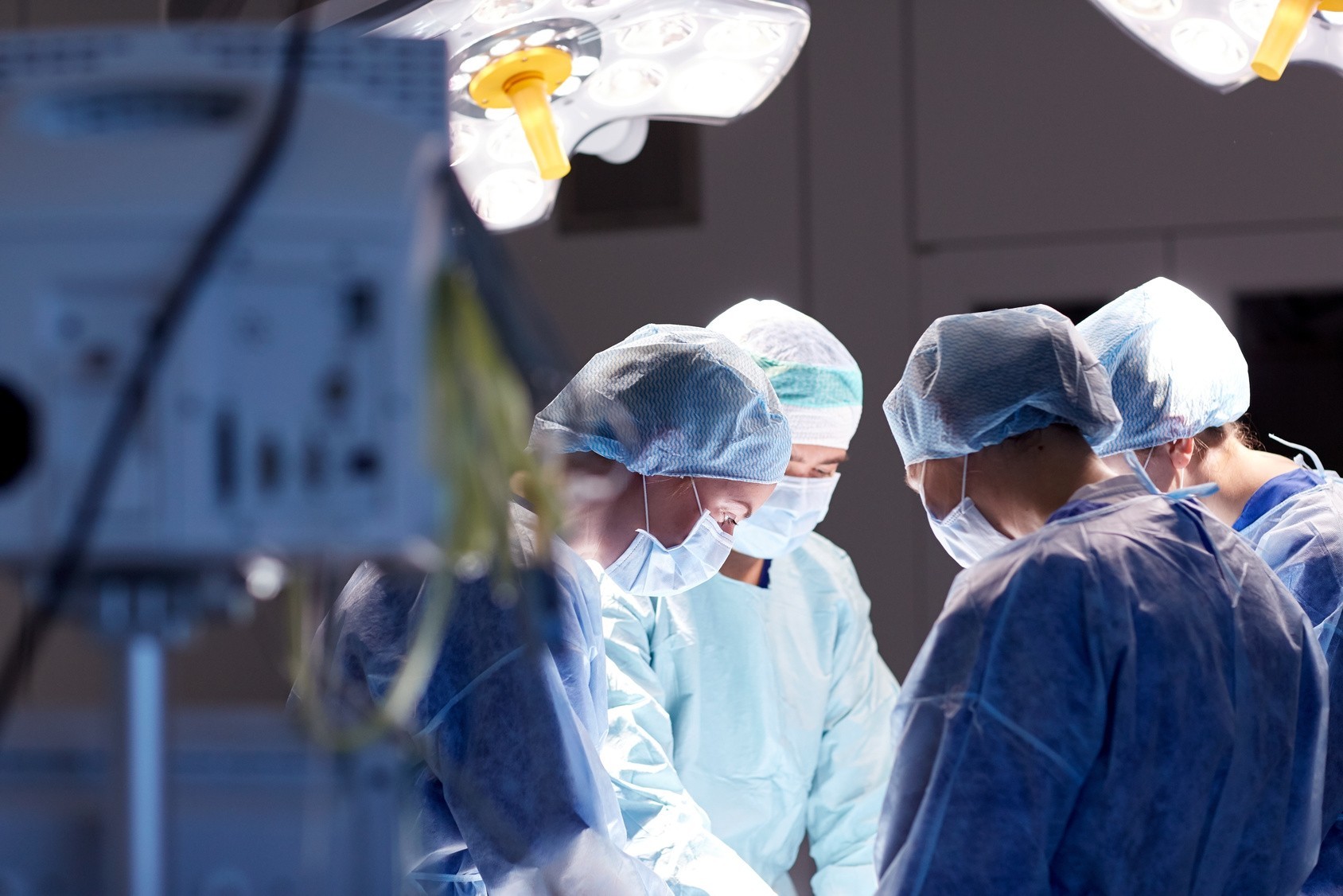
Ниже история про то, как я порезался во время оперирования молодого человека с гепатитом С. Чем это закончилось и как я бросил курить.
2012 год, первый год аспирантуры. Работал я в то время в экстренном отделении. Поступает молодой человек, 17 лет, с диагнозом: прободная язва. Это значит, что в желудке образовалась язва и постепенно увеличивалась в размерах, в том числе и в глубину. Пока не достигла таких размеров, что насквозь «проела» его стенку и желудочное содержимое (желудочный сок с соляной кислотой) стало поступать в брюшную полость. Состояние относится к экстренной хирургии, и если не прооперировать пациента, то у него разовьется перитонит и в последующем он попросту погибнет. Суть операции заключается в санации брюшной полости и ушивании стенки желудка.
И вот в какой-то момент после разреза кожи и подкожной клетчатки я передаю скальпель операционной сестре, она у меня его берет, да так неловко, что в этот момент немного режет мой палец вместе с перчаткой.
Ситуация в хирургии не частая, но и не единичная. Проводим стандартный набор действий при аварийной ситуации: снимаю перчатки, обрабатываю место пореза спиртом и йодом, одеваю новые перчатки. Находим отверстие в желудке, ушиваем его, заводим в желудок через нос зонд для декомпрессии и снижения нагрузки на наши швы, выполняем санацию и дренирование брюшной полости. Заканчиваем операцию.
Этой ситуации я не придал особого значения. Однако на следующий день для своего спокойствия всё же взял анализы на ВИЧ, сифилис, гепатиты В и С. Первый делается в течение нескольких дней в СПИД-центре, остальные в нашей клинике за несколько часов. И представьте себе мое состояние, когда приходит положительный анализ на гепатит С!
Откуда он взялся у него? И что теперь будет со мной? Правду говорят — меньше знаешь — крепче спишь. И наоборот. В моей голове возникает картина цирроза печени через десяток лет и другие сопутствующие страшные картины. Ведь у нас периодически лежат пациенты с хроническим вирусным гепатитом С — точнее, с его поздними осложнениями. Цирроз печени, асцит, портальная гипертензия, кровотечение из варикозно-расширенных вен пищевода! Загуглите, что значат эти слова, и примерно поймете, что было в моей голове. Хотя вряд ли, это нужно испытать на своей шкуре. Шкуре 25 летнего паренька, только закончившего институт и делавшего первые робкие шаги в хирургии. А может у него еще есть сопутствующая ВИЧ-инфекция? Ведь анализ будет готов через несколько дней, а это все время. Время, играющее против меня.
Бросаю все дела и еду в СПИД-центр. Дело в том, что пути передачи гепатита С и ВИЧ инфекции во многом схожи, и далеко не факт, что через несколько дней не придет положительный анализ крови на ВИЧ. А экстренную профилактику этой болезни возможно начать только в первые трое суток после момента возможного заражения — далее вирус распространится и лечение будет не эффективно. А прошли уже сутки! Поэтому инфекционист выписывает мне таблетки, которые нужно принимать в течение месяца дважды в день через равные промежутки времени.
Я выбираю себе 7:50 и 19:50 как самое удобное время — утром я могу выпить таблетки перед уходом на работу, вечером я уже дома. И в течение целого месяца я их принимал без единого пропуска. Был один забавный эпизод, когда пришло время выпить таблетки, а я ассистировал на операции. Благо, дежурил в тот день мой близкий товарищ, который был в теме — он принес мне таблетку и стакан воды, и я выпил ее, немного отойдя от операционного стола.
Диагноз ВИЧ инфекции у парня не был подтвержден. Но в этой истории есть один положительный момент — я пообещал себе, что брошу курить, если не подхвачу гепатит. Как раз в то время я начинал покуривать, и эта привычка все более и более затягивала меня. И бросил. Раз и навсегда, жестко и бесповоротно. Вот такая история.
К сожалению, от этого никак не уберечься. Есть специальные кольчужные перчатки, которые защищают от порезов, но их у нас нет. А закупать самостоятельно очень дорого. Да и говорят, в них не удобно оперировать. Все таки руки хирурга – главный инструмент.
Всё же мы стараемся себя максимально защищать. Кроме обычного халата, на «большие» и кровавые операции мы одеваем фартук, нарукавники, очки. Один доктор с моего отделения одевает две пары перчаток. Как то приучил себя к этому. Но мне так очень не удобно. Как говорится – дело привычки.
Всё таки хорошо, когла всё хорошо кончается. Со своей стороны, пожелаю не попадать в подобные ситуации, по какую бы сторону вы не находились. Дайте обратную связь в комментариях и подписывайтесь на мой канал в Telegram.
Источник
Советы хирургам по защите от инфекций передающихся через кровь
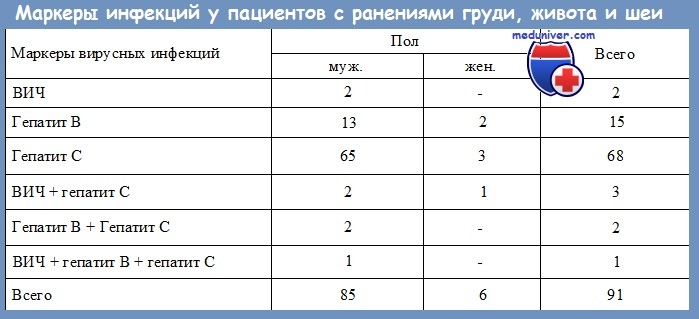
1. Какие заболевания, передающиеся с кровью, имеют наибольшее значение для хирурга?
Обычно среди возбудителей, передающихся при контакте с зараженной кровыо, основное внимание уделялось вирусу иммунодефицита человека (ВИЧ), однако рост заболеваемости гепатитом С в Северной Америке привел к тому, что именно гепатит сейчас является наиболее частым среди заболеваний, передающихся таким путем.
В настоящее время инфицирование вирусом гепатита В, который уже почти 50 лет считается профессиональной патологией хирургов, реже приводит к развитию заболевания, что связано с распространением прививок и разработкой сравнительно эффективной схемы лечения в случае контакта с вирусом.
2. Каков сравнительный риск заражения ВИЧ, HBV и HCV?
а) ВИЧ. На данный момент приблизительно 1 миллион жителей США инфицированы ВИЧ. Последние наблюдения показывают, что передача ВИЧ в больничных условиях происходит редко. Медработники составляют только 5% от всех больных СПИДом, и у большинства из них есть другие факторы, помимо профессиональных, вероятно, и вызвавшие заболевание. Наибольший профессиональный риск отмечен у медицинских сестер и работников лабораторий.
С 1 января 1998 года не отмечено ни одного документированного случая передачи ВИЧ от больного к врачу в результате профессионального контакта.
б) HBV. Нет сомнений, что все хирурги за время нормальной трудовой карьеры контактируют с HBV. Считается, что 1,25 миллиона жителей США болеют хроническим гепатитом В. Чрескожная инъекция инфицированной иглой приблизительно в 30% случаев приводит к развитию острого заболевания. В 75% гепатит В протекает клинически скрыто, а 10% инфицированных на всю жизнь остаются носителями вируса.
У многих носителей, потенциально заразных для окружающих, заболевание протекает бессимптомно, с минимальным прогрессированием или без прогрессирования. Примерно в 40% болезнь постоянно прогрессирует, приводя к циррозу, печеночной недостаточности или даже к генатоцеллюлярному раку.
в) HCV. Гепатит С стал для хирургов самой главной проблемой. Считается, что хроническим гепатитом С страдают приблизительно 4 миллиона жителей США. Риск сероконверсии при чрескожной инъекции инфицированной иглой составляет около 10%, однако в 50% острое заболевание приводит к хроническому носительству инфекции. О течении гепатита С до сих пор существуют различные мнения, однако почти у 40% больных хроническая HCV-инфекция приводит к развитию цирроза.
В последнем случае высок риск развития рака печени, вероятность которого достигает 50% в течение 15 лет.
3. Обеспечивает ли вакцинация против гепатита В полную защиту от заболевания?
В настоящее время для всех хирургов и лиц, работающих в операционной, доступна эффективная вакцинация против гепатита В. Вакцину против гепатита В получают с помощью рекомбинантной технологии; она не является разрушенными частицами вируса, полученными от инфицированных людей. Вводят три дозы вакцины, после чего следует определить титр поверхностных антител, чтобы убедиться в успешности вакцинации.
Приблизительно у 5% вакцинированных людей выработки антител не происходит и требуется повторная вакцинация. Некоторые люди остаются рефрактерными к вакцинации, для них сохраняется риск острого гепатита В. Вакцинация не гарантирует иммунизацию.
Согласно некоторым исследованиям, 50% практикующих хирургов не обладают достаточным иммунитетом к HBV из-за различных причин: отсутствия вакинации у старых хирургов, более чем 5-летнего срока после вакцинации, недостаточного количества рекомбинантной вакцины или неправильной вакцинации и, наконец, неспособности выработать соответствующий иммунный ответ.
4. Существует ли риск заражения больных от хирургов, инфицированных HBV?
Передача вируса гепатита В от хирурга к больному документирована. Анализ крови хирургов, которые могут заразить больных, как правило, положителен на е-антиген вируса гепатита В. Е-антиген является продуктом распада вирусного нуклеокапсида и говорит об активной репликации вируса в печени. Обнаружение е-антигена свидетельствует о высоких титрах вируса и сравнительно высокой заразности больного.
Большое количество документированных случаев передачи гепатита В больным от лиц, занятых в хирургии, может вызвать особенные проблемы и ограничение клинической деятельности для клиницистов, передавших эту инфекцию. В одном из последних отчетов из Англии сообщается о передаче вируса гепатита В больному даже от хирурга с отрицательным анализом па е-антиген HBV.
В последнее время одна национальная организация призывает ограничить деятельность е-антиген-положительных хирургов. Вопрос, можно ли хирургу с хроническим гепатитом В продолжать практику, будет обсуждаться в будущем.
5. Какова правильная тактика при чрескожном контакте с кровью больного, у которого есть гепатит В?
Тактика зависит от вакцинированности медработника. Если он вакцинирован и имеет положительный титр антител, то ничего предпринимать не надо. Если медработник не вакцинирован и не имеет антител к HBV, то ему или ей следует ввести дозу анти-HBV иммуноглобулина и начать серию вакцинации против гепатита В.
Медработникам, которые ранее были успешно вакцинированы от гепатита В, однако не имеют или имеют незначительный титр антител, следует ввести дозу анти-HBV иммуноглобулина и повторную дозу вакцины против гепатита В. Поскольку в большинстве случаев таких контактов с больным неизвестно, инфицирован он или нет, то, в общем, хирургам необходимо знать, есть ли у них антитела, и периодически повторять иммунизацию против гепатита В через каждые 7 лет.
6. Чем HCV отличается от HBV? Кто из них опаснее?
а) Заболеваемость в США:
— HBV: примерно 1,25 миллиона больных.
— HCV: примерно 4 миллиона больных.
б) Путь и последствия заражения:
— HBV: ДНК-вирус, передающийся с кровью; острая форма переходит в хроническую в 10% случаев.
— HCV: РНК-вирус, передающийся с кровью; острая форма переходит в хроническую в 50% случаев.
в) Профилактика:
— HBV: эффективная рекомбинантная вакцина.
— HCV: в настоящее время вакцины не существует.
г) Защита после контакта:
— HBV: людям, которые не были вакцинированы и не имеют антител к HBV, целесообразно введение анти-HBV иммуноглобулина.
— HCV: клиническая эффективность анти-HCV иммуноглобулина не доказана. Среди больных, с которыми имеют дело хирурги в США, больше лиц с хроническим гепатитом С, чем с хроническим гепатитом В, а вакцины против HCV-инфекции нет. Риск сероконверсии для гепатита С составляет 10% против 30% для гепатита В, однако HCV-инфекция гораздо чаще переходит в хроническую форму (50% против 10%). Поэтому HCV-инфекция представляет для хирургов гораздо большую угрозу.
7. Насколько высок риск для медработника заразиться ВИЧ?
Первый случай заражения ВИЧ медработника отмечен в 1984 году. К декабрю 1997 года эпидемиологические центры получили около 200 сообщений о профессиональном заражении. Изучение этих случаев показало, что 132 медработника имели факторы риска, не связанные с профессией, и только у 54 человек произошла документированная передача инфекции.
Передача инфекции подтверждалось, если был зафиксирован контакт медработника с кровью или биологическими жидкостями инфицированного больного, после чего была отмечена сероконверсия ВИЧ. Профессиональный риск безусловно выше у медицинских сестер и работников лабораторий. Общее число заражений несравнимо с большим количеством контактов с вирусом, которые, по всей видимости, имели место с начала эпидемии (начало 1980-х годов).
8. Меньше ли риск заражения ВИЧ при выполнении операций лапароскопическим способом?
В последнее время лапароскопическую хирургию у ВИЧ-инфицированных больных считают хорошей заменой открытым вмешательствам. Данный метод уменьшает вероятность контакта с кровью и острыми инструментами, однако за счет некоторых его особенностей возможно заражение хирургов иными путями, чем при обычной операции. При десуфляции пневмонеритонеума во время лапароскопических вмешательств происходит разбрызгивание капелек ВИЧ-инфицированной крови в операционной. Риск заражения можно уменьшить, направляя воздух в закрытую систему и принимая соответствующие меры предосторожности при смене инструментов.
9. Является ли эффективным методом защиты использование двойных перчаток?
Вследствие возможности контакта поврежденной кожи с кровыо риск заражения людей, работающих в операционной, вирусом гепатита или ВИЧ повышен. Хотя двойные перчатки могут не предотвратить повреждения кожи, показано, что они явно уменьшают вероятность контакта с кровыо. Исследования, посвященные контакту с кровыо в операционной, показали, что в 90% такой контакт происходит па коже рук хирурга дистальнее локтя, включая область, защищенную перчатками. Согласно одному исследованию, если хирург надевает две пары перчаток, то вероятность контакта его кожи с кровыо уменьшается па 70%. Прокол наружной пары перчаток наблюдали в 25% случаев, в то время как прокол внутренней пары — только в 10% (в 8,7% у хирургов и в 3,7% у ассистентов). Прокол внутренней пары перчаток отмечался при операциях, длившихся более 3 часов; он всегда сопровождался проколом наружной пары. Наибольшее повреждение происходило па указательном пальце неведущей руки.
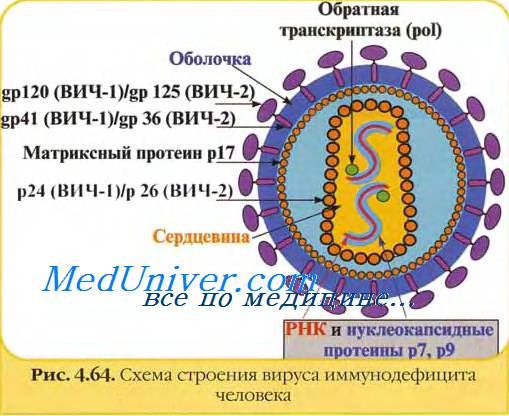
10. Представляет ли большую угрозу для хирургов попадание капелек в глаза?
Исследование эпидемиологических центров показало, что приблизительно в 13% случаев документированной передачи ВИЧ имел место контакт со слизистой и кожей. Попадание капелек в глаза часто недооценивают, хотя этот вид контакта легче всего предотвратить. В недавно проведенном исследовании изучали 160 пар защитных экранов для глаз, используемых хирургами и ассистентами. Все операции длились 30 минут и более. На экранах подсчитывали количество капелек, вначале макроскопических, потом микроскопических. Кровь была обнаружена на 44% из исследуемых экранов. Хирурги замечали брызги всего в 8% случаев. Лишь 16% капелек были видны макроскопически. Риск попадания капелек в глаза был выше для хирурга, чем для ассистента, и увеличивался с увеличением времени операции. Доказано, что важным является также тип вмешательства: риск выше при сосудистых и ортопедических операциях. Защита глаз должна быть обязательной для всех работающих в операционной, особенно для непосредственно оперирующих лиц.
11. Как часто кровь хирурга контактирует с кровью и биологическими жидкостями больного?
Контакт с кровью возможен при повреждениях кожи (уколы, порезы) и соприкосновении с кожей и слизистыми (прокол перчатки, царапины на коже, попадание капелек в глаза). Контакт вследствие повреждения кожи наблюдают в 1,2-5,6% хирургических процедур, а контакт вследствие соприкосновения с кожей и слизистыми — в 6,4-50,4%. Разница в приводимых цифрах обусловлена различиями в сборе данных, выполняемых процедурах, хирургической технике и мерах предосторожности. Например, хирурги в San Francisco General Hospital принимают крайние меры предосторожности, надевая водонепроницаемую форму и две пары перчаток. Случаев передачи инфекции какому-нибудь медработнику при контакте его неповрежденной кожи с инфицированными кровью и биологическими жидкостями не отмечено. Однако сообщалось о заражении ВИЧ медработников, не имеющие других факторов риска, вследствие контакта с их слизистыми и кожей ВИЧ-инфицированной крови. Вероятность передачи инфекции при таком контакте остается неизвестной, поскольку в проспективных исследованиях у медработников после контакта их слизистой и кожи с ВИЧ-инфицированной кровью сероконверсии отмечено не было.
Риск заражения существует для всех работающих в операционной, однако он намного выше для хирургов и первых ассистентов, поскольку 80% случаев загрязнения кожи и 65% случаев повреждений приходится именно на них.
12. Только ли хирургической техникой объясняется загрязнение кожи?
Кожа с царапинами может контактировать с кровью или биологическими жидкостями даже при соблюдении всех мер предосторожности. К сожалению, далеко не вся защитная одежда защищает в равной степени. В одном исследовании отмечены дефекты у 2% стерильных хирургических перчаток сразу после их распаковки.
13. Какова вероятность сероконверсии после контакта крови медработника с кровью больного для ВИЧ и HBV?
Вероятность сероконверсии после укола иглой составляет 0,3% для ВИЧ и 30% для HBV.
14. Какова вероятность для хирурга заразиться ВИЧ на рабочем месте за все время его карьеры?
Риск передачи ВИЧ хирургу можно вычислить, зная частоту обнаружения ВИЧ у хирургических больных (0,32-50%), вероятность повреждения кожи (1,2-6%) и вероятность сероконверсии (0,29-0,50%). Таким образом, риск заразиться ВИЧ от конкретного больного находится в интервале от 0,11 на миллион до 66 на миллион. Если хирург выполняет 350 операций в год в течение 30 лет, то риск заражения на протяжении всей карьеры для него составляет от 0,12% до 50,0%, в зависимости от переменных величии. В этом подсчете допущено несколько предположений:
а) Мы допустили, что заболеваемость ВИЧ является величиной постоянной, однако считается, что в Соединенных Штатах за год она увеличивается на 4,0-8,6%.
б) Учитывается только контакт с зараженной кровью при повреждении кожи; возможность контакта со слизистыми и кожей (без ее повреждения) не принимается во внимание.
в) Риск считается одинаковым для всех операций, однако известно, что он зависит от длительности и срочности операции, а также от объема кровопотери.
Очевидно, что эти предположения не способствуют точности вычислений, поэтому подсчитанная вероятность — всего лишь грубая оценка на основании имеющихся данных.
15. Знают ли хирурги о своем профессиональном риске?
Большинство — нет.
16. Есть ли эффективные методы уменьшить риск заражения хирургов инфекциями, передающимися с кровью?
Профилактике заражения HBV, помимо общих мер предосторожности, способствует высокоэффективная вакцина, которая, однако, не используется так часто, как следовало бы. Большинство хирургов в возрасте 45 лет и старше не вакцинированы. Также отработан протокол лечения после контакта. Наиболее прагматичный подход для профилактики передачи HCV и ВИЧ — уменьшить вероятность повреждения кожи и контакта с кожей и слизистыми за счет применения оптимальных методик и мер предосторожнсти.
Наконец, при попадании крови необходимо быстро ее удалить. При загрязнении кистей или рук следует их немедленно обработать. Если это невыполнимо, то область контакта надо смочить раствором повидон-йода, а когда это будет возможно — обработать.
— Также рекомендуем «Советы по этике в отделении интенсивной терапии»
Оглавление темы «Советы молодым хирургам»:
- Советы при раке предстательной железы
- Советы при нарушении мочеиспускания
- Советы детским урологам
- Что надо знать хирургам об организации современной медицины в США?
- Советы хирургам по защите от инфекций передающихся через кровь
- Советы по этике в отделении интенсивной терапии
- Общие требования к хирургическим вмешательствам (операциям)
- Как правильно держать и использовать скальпель?
- Как правильно держать, использовать зажим и иглодержатель?
- Техника перевязывания и перевязывания с прошиванием в хирургии
Источник


