Холестатический гепатит как отличается от гепатита а
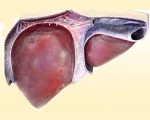
Холестатический гепатит – это заболевание, в развитии которого ключевое значение имеет затруднение тока желчи, а также накопление составляющих ее компонентов в печени. Клинически болезнь проявляется зудом, дискомфортом в зоне правого подреберья, интенсивной желтухой, диспепсией, увеличением печени и появлением ксантелазм на коже. В диагностике основное значение имеют общеклиническое и биохимическое исследования крови с определением печеночных проб, УЗИ печени и желчного пузыря, сонография поджелудочной железы, МРТ органов брюшной полости. Терапия направлена на улучшение оттока желчи и нормализацию функции органа.
МКБ-10
K73 Хронический гепатит, не классифицированный в других рубриках
Общие сведения
Холестатический гепатит представляет собой достаточно редкую патологию, в основе патогенеза которой лежит внутрипеченочный холестаз с ухудшением экскреторной функции клеток и повреждением протоков. Частота выявления заболевания не превышает 10% среди всех гепатитов с хроническим течением. Холестатический гепатит преимущественно встречается у людей пожилого возраста.
Несмотря на свою относительно низкую распространенность, заболевание плохо поддается лечению в связи с тем, что не всегда возможно четко установить его причину. Изучением этиологии и патогенеза, а также разработкой новых методов терапии холестатического гепатита занимается клиническая гастроэнтерология.

Холестатический гепатит
Причины
Данная патология может быть обусловлена внутрипеченочным или внепеченочным застоем желчи. В первом случае нарушение оттока желчи возможно как на уровне клеток печени, так и на уровне внутрипеченочных протоков. Причинами внутрипеченочного холестаза с последующим развитием гепатита может выступать:
- переход острого вирусного гепатита В, С или других типов в хроническую форму;
- поражение печени вирусами Эбштейна-Барра, герпеса, цитомегаловирусом, микоплазменная инфекция;
- прием различных препаратов, таких как аминазин, некоторые диуретики, антибиотики, анаболические стероиды, контрацептивы;
- воздействие токсинов, алкоголя, ядов;
- эндокринные заболевания.
Внепеченочный холестаз является следствием обструкции крупных протоков. В этом случае его возможными причинами служат:
- закупорка камнем общего желчного протока;
- хронический калькулезный холецистит;
- хронический панкреатит;
- рак головки поджелудочной железы и опухоли других органов гепатобилиарной системы.
На фоне холестаза в печени происходит деструкция гепатоцитов с последующим нарушением функции органа. В некоторых случаях установить причину развития заболевания не удается, что трактуется как идиопатический холестатический гепатит.
Симптомы холестатического гепатита
Симптоматика холестатического гепатита похожа на проявления других хронических заболеваний печени. Отличительными особенностями являются более выраженная желтуха и кожный зуд, который часто выступает первым проявлением болезни. Зуд в данном случае обусловлен попаданием в кровь желчных кислот вследствие застоя желчи в печени. Также у больных холестатической формой гепатита часто возникают ксантомы, которые имеют вид желтых пятен.
Цвет кала, как правило, становится более светлым, а моча темнеет. Пальпаторно определяется увеличение размеров и повышение плотности печени без спленомегалии. В период обострения возможно повышение температуры и неяркие симптомы интоксикации. Тяжесть клинической картины зависит от выраженности холестаза.
Диагностика
В диагностике заболевания важную роль играют лабораторные и инструментальные методы исследования. Из лабораторных методик основным для постановки диагноза холестаза считают биохимический анализ крови.
- Печеночные пробы. При биохимическом исследовании отмечается увеличение уровня билирубина за счет прямой фракции, повышение уровня трансаминаз, щелочной фосфатазы (более чем в 5 раз), гамма-глутаминтрансферазы и холестерина. Также можно определить повышенное количество в крови фосфолипидов, В-липопротеидов и желчных кислот.
- Серологическая и ПЦР-диагностика. Для подтверждения вирусной этиологии заболевания проводится исследование специфических маркеров методами ИФА и ПЦР. Характерным серологическим маркером внутрипеченочного холестаза является определение антимитохондриальных антител.
Из инструментальных методов используется эхографическая, рентгеновская, магнитно-резонансная, инвазивная диагностика:
- УЗИ печени и желчного пузыря. При ультразвуковом исследовании выявляются признаки хронического гепатита. УЗИ желчных путей, желчного пузыря и поджелудочной железы позволяет подтвердить или исключить внепеченочный холестаз.
- Рентгенография. При наличии сложностей в диагностике холестаза проводится ретроградная холангиопанкреатография, чрескожная чреспеченочная холангиография или холецистография, которые позволяют обнаружить камни в желчных путях в тех случаях, когда они не видны на УЗИ.
- МРТ. Современными неинвазивными методами выявления причин холестатического гепатита являются МР-панкреатохолангиография и МРТ гепатобилиарной зоны.
- Биопсия с гистологией. Для изучения морфологических изменений может проводиться пункционная биопсия печени, хотя она и не играет решающей роли в диагностике холестаза.
Лечение холестатического гепатита
Лечение хронического гепатита с холестатическим синдромом должно быть основано на устранении причины, которая привела к холестазу. Если причиной заболевания является воздействие токсических факторов или медикаментозных препаратов, то необходимо прекратить их поступление в организм. Всем больным рекомендуется придерживаться диеты №5, которая предусматривает исключение острой, жирной и жареной пищи. Обязательно минимизировать употребление алкоголя, который негативно влияет на клетки печени. Также рекомендовано полноценное питание с достаточным содержанием белка.
Медикаментозная терапия
На любой стадии заболевания желателен прием жирорастворимых витаминов А, Е, а также В12. Для улучшения функции гепатоцитов могут назначаться гепатопротекторы, эссенциальные фосфолипиды и липоевая кислота. При наличии внутрипеченочного холестаза с высокой активностью воспалительного процесса показано назначение небольших доз преднизолона для уменьшения выраженности патологических изменений.
Если больного беспокоит сильный зуд, необходимо применение препаратов для нейтрализации желчных кислот, таких как холестирамин или лигнин. Самым эффективным средством для лечения внутрипеченочного холестаза считается урсодезоксихолевая кислота, которая улучшает отток желчи. Препарат рекомендован всем больным с холестатическим гепатитом.
Хирургическое лечение
Если гепатит вызван внепеченочным холестазом, необходимо устранить его причину. Для этого используются различные оперативные методы:
- лапароскопическая или открытая холецистэктомия;
- резекция головки поджелудочной железы;
- экстракция конкрементов желчных протоков при РПХГ;
- эндоскопическая баллонная дилатация сфинктера Одди и др.
Прогноз и профилактика
При правильном лечении и устранении причины холестаза прогноз при холестатическом гепатите в целом благоприятный. Профилактика заболевания сводится к прекращению поступления в организм алкоголя и других гепатотоксических веществ, а также своевременному лечению патологии печени.
Холестатический гепатит — лечение в Москве
Источник
Гепатиты видов А и Е во многом схожи. И тот, и другой считаются вирусными заболеваниями. Патогены проникают в кровь через стенки кишечника, затем внедряются в гепатоциты – железистые клетки печени, вызывают их гибель, запуская воспалительный процесс паренхимы. Причины, диагностика и лечение гепатитов А и Е различаются незначительно, но при всей схожести, вирус формы А распространяется быстро, эпидемии носят взрывной характер, но большинство зараженных переносят болезнь легко, а вирус Е выявляется гораздо реже, но смертность от него выше. Гепатит А и гепатит Е организмом переносятся по-разному, последствия присутствия вируса Е намного серьезнее, особенно у беременных.
Как передаются гепатиты А и Е?
Обе формы называют болезнью грязных рук, потому что вирус в основном высевается больным через фекальные массы. Возможные пути заражения вирусом формы А:
- вода (питье, купание, мытье продуктов и посуды);
- предметы быта, к которым прикасался больной, не соблюдающий санитарные правила;
- продукты питания;
- непосредственный контакт с больным, пребывание с ним в общественных местах, транспорте;
- через кровь вирус передается крайне редко.
Заражение формой Е возможно этими же путями, плюс гематогенный путь (через кровь):
- любые инструментальные вмешательства;
- употребление недоваренного инфицированного мяса;
- от инфицированной мамы плоду.
Особенности течения заболеваний
Гепатит А бывает трех видов: безжелтушный, желтушный, бессимптомный. Чаще возникает легкая форма болезни Боткина. Характерные признаки заболевания появляются после инкубационного периода, через 7–28 дней: изменяется цвет мочи – она становится темной, кал, наоборот, светлеет. До желтушного периода гепатит А схож с ОРВИ, пищевыми отравлениями. Острая форма заболевания встречается у детей до 5 лет и людей, старше 55 лет. У этой группы больных желтушность возникает в 7 случаях их 10. У ослабленных людей с букетом хронических заболеваний возможна кома на фоне интенсивного поражения клеток печени.
Основные причины возникновения желтухи:
- уменьшение выработки желчи паренхимой;
- перекрывание желчных протоков увеличенной воспалившейся печенью.
Люди среднего возраста могут не подозревать о заболевании, среди них на 10 заразившихся пожелтение кожи бывает у одного. Заболевание длится до двух месяцев. Хроническая форма для болезни Боткина не характерна.
Вирусоносителем больной становится на 5 дней до окончания инкубационного периода, затем 10 дней активно выделяет вирус. После этого периода организм подавляет рост популяции вируса.
Процессы, возникающие в инфицированной печени после присутствия вируса А, носят обратимый характер, поскольку воспалительный процесс возникает не от вируса, а после отмирания пораженных клеток на фоне интоксикации. После выработки иммунитета происходит регенерация функциональных тканей.
У инфицированных вирусом Е инкубационный период носит затяжной характер, он может длиться от 14 до 70 дней. Опасным для окружающих зараженный человек становится на 3-4 недели. Чаще вирус диагностируется у людей от 15 до 40 лет. У детей и пожилых людей заболевание протекает легко, выявляют его случайно. Острая форма опасна скоротечностью, развитием печеночной недостаточности, поражением почек. Велик риск смертности среди беременных, из 100 случаев заболевания 25 заканчиваются летальным исходом, особенно после I триместра вынашивания плода.
Гепатит Е переходит в хроническую форму только у людей с ослабленным иммунитетом и больных после трансплантации, потому что они принимают специальные препараты, подавляющие защитные функции организма.
Симптомы гепатитов А и Е
Первые признаки заболевания появляются только после инкубационного периода, когда в организме начинают накапливаться токсины. Для гепатита А характерны:
- слабость;
- раздражительность;
- чихание;
- на 3 дня повышается температура, которую невозможно сбить жаропонижающими препаратами;
- расстройства пищеварения;
- возникает ощущение дискомфорта в правой стороне живота;
- снижается аппетит;
- возможно появление чувства горечи во рту;
- учащается сердцебиение.
На следующей фазе развития заболевания меняется цвет кала и мочи, при желтушной форме меняется цвет глазных яблок, кожи, возможны высыпания, зуд. Снижается давление, периодически возникают назальные кровотечения, язык покрывается белым плотным налетом. Печень заметно увеличивается, появляется чувство сдавливания.
Гепатит Е почти сразу проявляется небольшой гипертермией, расстройством пищеварения, которое постепенно усиливается: появляется частая рвота, диарея. Боль в правом подреберье появляется в единичных случаях. Возникают боли в суставах, темнеет моча, светлеет кал. Через пару недель, максимум месяц, больной выздоравливает.
Чем отличается гепатит А от гепатита Е?
Основные различия двух форм заболевания
Характерные признаки, проявления | Гепатит А | Гепатит Е |
| Пути передачи | орально-фекальный, предметы, поверхности, с которыми контактирует больной | орально-фекальный, гематогенный |
| Длительность инкубационного периода | от 7 до 50 дней | от 14 до 50 дней |
| Длительность продромального периода | от 5 до 7 дней | от 1 до 10 дней |
| Гипертермия | в течение трех дней температура тела повышается до 38 градусов | небольшое повышение температуры в течение двух недель |
| Патологические изменения | воспаление селезенки | поражение почек |
| Группы риска | дети до 5 лет, люди после 50-ти | люди в возрасте от 15 до 40 лет, беременные |
| Желтушный период | бывает не у всех | длится от 7 до 21 дня |
| Хроническая форма | не бывает | бывает |
| Тяжелая форма | единичные случаи | до 2%, у беременных до 25% |
Осложнения гепатитов А и Е
При гепатите А возможны следующие осложнения:
- дискинезия желчных протоков и пузыря;
- холангит (воспалительный процесс, возникающий в желчных каналах при застое печеночного секрета);
- холецистит (воспаление стенок желчного пузыря);
- печеночная недостаточность.
Переболевшие люди чаще страдают болезнями, связанными с нарушением липидного обмена: гепатоз, диабет. Пораженная паренхима подвержена заболеваниям.
Возможные осложнения после гепатита Е:
- печеночная недостаточность;
- цирроз (диагностируется у 5% переболевших);
- жировое перерождение клеток паренхимы;
- гемолиз (разрушение белых кровяных телец);
- почечная недостаточность.
Прививки от гепатитов А и Е
Вакцинация против гепатита А проводится с годовалого возраста. Детям делают две инъекции с определённым временным интервалом, который зависит от типа прививочного материала. Повторно детей прививают после достижения ими 10-летнего возраста.
Людям старше 60 тоже проводят двойную вакцинацию, эффект сохраняется до 25 лет. Всем остальным делают три прививки для выработки устойчивого пожизненного иммунитета.
Для экстренной защиты людей, попадающих в очаг заражения, предусмотрены прививки краткосрочного действия, им вводят иммуноглобулин. Он существенно снижает риск заражения.
Вакцина от вируса формы Е промышленными масштабами не проводится, хотя есть разработки прививочного материала на основе крови переболевших людей. Но пока нет официальных данных исследований действенности препарата. Всемирная организация здравоохранения на одном из заседаний приняла решение о разработке вакцины на основе генно-инженерных антител.
Источник


