История болезни цирроз печени кровотечение из расширенных вен пищевода
Библиографическое описание:
Плаченова Т. С., Халявина В. А., Зибаев С. О. Распространенность кровотечений из варикозно расширенных вен пищевода // Молодой ученый. 2017. №10. С. 154-158. URL https://moluch.ru/archive/144/40507/ (дата обращения: 23.03.2020).
Кровотечение из вен пищевода является опасным и во многих случаях жизнеугрожающим осложнением различных заболеваний. Причиной данного осложнения в основном служат два серьезных заболевания: варикозно расширенные вены пищевода (далее: ВРВП) и повреждение стенки пищевода при синдроме Мэллори-Вейса. Более подробно мы остановимся на ВРВП, так как данная патология стоит на первом месте по встречаемости среди двух перечисленных. Наиболее частым предрасполагающим фактором в обоих случаях является хронический алкоголизм. Алкогольный рынок в России занимает лидирующие позиции среди других рынков продовольственных товаров и по продажам, и по темпам развития. Россия занимает уже 4 место среди стран мира по уровню употребления алкоголя, что ведет к увеличению показателей алкогольного цирроза печени. Именно поэтому данная проблема является очень актуальной.
Целью нашего исследования явилось изучение распространенности данного осложнения в хирургическом отделении 1 Республиканской больницы и выявление контингента наиболее подверженного данной патологии.
Нашими задачами являлись:
1) Обработка историй болезни пациентов за период с 2014 по начало 2017 года хирургического отделения 1 Республиканской больницы.
2) Сортировка историй болезни, удовлетворяющих критериям поиска.
3) Анализ полученных результатов
4) И обоснование заключения.
Теоретическая часть
Флебэктазия, или варикозное расширение вен пищевода — это патология эзофагеальных вен, характеризующаяся их извитостью и мешотчатым расширением за счет формирования флебоэктазов.
Эндоскопическая классификация варикозного расширения вен пищевода:
1 степень: Единичные эктазии вен (рентгенологически не определяются).
2 степень: Единичные хорошо отграниченные стволы вен (чаще в нижней трети пищевода). Сужение пищевода отсутствует. Истончения эпителия на венах не наблюдается.
3 степень: Отчетливое сужение пищевода стволами варикозно расширенных вен, расположенных в нижней и средней трети пищевода. На верхушках вариксов выявляются единичные красные маркеры или ангиоэктазии.
4 степень: Просвет пищевода полностью закрыт варикозными узлами. Эпителий над венами истончен. На верхушках вариксов определяются множественные эрозии и/или ангиоэктазии.
Этиология ипатогенез: Наиболее часто причина варикоза пищевода связана с повышением давления в системе портальной вены, что происходит в связи с заболеваниями печени (цирроз, хронический гепатит, опухоли, туберкулез, эхинококкоз и др.).
Портальная гипертензия и варикозные поражения пищевода обусловлены внутрипеченочной блокадой. Выраженное изменение морфологического строения печени вызывает перестройку ее ангиоархитектоники, что приводит к повышению сопротивления оттоку крови из воротной вены и повышению давления в ее системе, из-за чего начинают функционировать естественные портокавальные анастомозы. При затрудненном оттоке, вены пищевода, имеющие слабую опору в виде рыхлого подслизистого слоя, начинают расширяться, извиваться и удлиняться, образуя узлы — вариксы. Чаще всего они локализуются в дистальных сегментах пищевода (в отличие от вариксов при сердечно-сосудистой патологии, располагающихся равномерно на всем протяжении органа). Если в норме портальное давление колеблется в пределах 5 -14 см вод. ст., то при варикозе пищевода давление обычно превышает норму в 2–4 раза. Давление 25–27 см вод. ст. является критическим, поэтому выше этих цифр во всех случаях развиваются флебэктазии пищевода с реальной угрозой разрыва.
Клинические проявления: Первым симптомом болезни зачастую и бывает само кровотечение из вариксов пищевода. В виду того, что вены начинают располагаться близко к слизистой оболочке, она также становится рыхлой, легко повреждается твердой пищей и воспаляется, что в ряде случаев способствует развитию эзофагита. При этом пациента может беспокоить чувство жжения, изжога и отрыжка кислым, затруднения при глотании плотной пищи.
В зависимости от величины давления в эзофагеальных венах можно выделить незначительное и массивное кровотечения из ВРВП.
Незначительные кровотечения чаще всего возникают после физической нагрузки, переедания и во сне из-за колебаний системного давления. Постоянные незначительные кровопотери могут не проявляться выраженной симптоматикой, но приводить к истощению и железодефицитной анемии. Такие кровотечения сопровождаются тошнотой, рвотой с прожилками крови, меленой, слабостью, головокружением, снижением веса, жаждой и сухостью во рту, холодным липким потом. Артериальное же давление может оставаться без изменений, либо незначительно понижаться.
Если же кровотечение массивное, а оно встречается примерно у 60 %, то у пациента возникает обильная кровавая рвота, сильная слабость, потливость, головокружение, возможна кратковременная потеря сознания, артериальное давление понижается одновременно с повышением частоты сердечных сокращений. Падение артериального давления указывает на наличие значительной кровопотери и требует немедленного восполнения объема циркулирующей крови
Практическая часть.
В ходе исследования было обработано 100 историй болезни пациентов хирургического отделения 1 Республиканской больницы города Ижевска. Результаты исследований показали, что за период 2014-начала 2017 гг. с диагнозом «Цирроз печени. ВРВП» на лечении в 1 РКБ находилось 55 больных. 33 (60 %) случая были осложнены кровотечением из варикозно-расширенных вен пищевода, остальные 22 (40 %) не сопровождались этим осложнением.
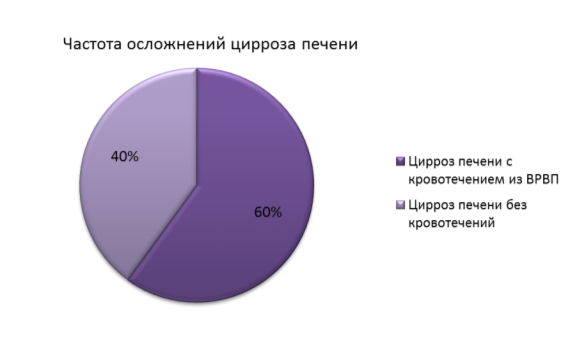
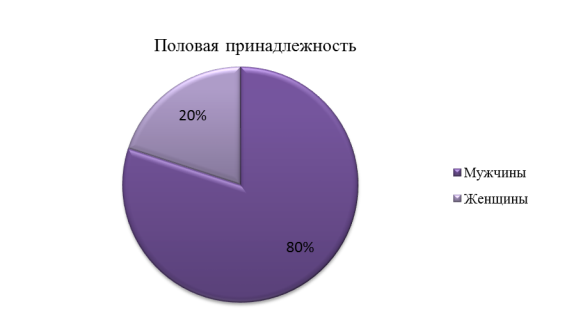
Важно отметить, что из всех случаев подавляющую часть- 80 % составляют мужчины и всего лишь 20 %- пациентки женского пола.
Проанализировав возраст больных с диагнозом «Цирроз печени. ВРВП. Состоявшееся кровотечение» мы пришли к следующим результатам:
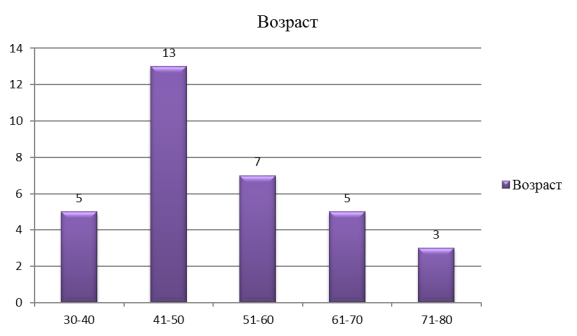
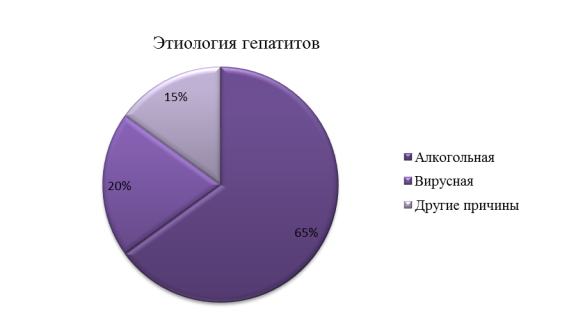
Как видно из диаграммы, большее количество случаев заболевания приходится на людей трудоспособного возраста. Проведя более детальный разбор случаев данного осложнения за 2014–2017 гг, мы пришли к выводу, что с каждым годом заболевание возникает у более молодой группы лиц и имеет тенденцию к «молодению». Это объясняется главными этиологическими факторами, способствующими развитию хронического воспалительного процесса в тканях печени: гепатита, который в последствии может привести к циррозу печени. По данным исследований, проводимых на кафедре «Факультетской хирургии» Ижевской государственной медицинской академии, главной причиной развития гепатитов является злоупотребление алкоголем (65 %), второе место отводится вирусной этиологии (20 %) и другие причинные факторы занимают 15 % всех случаев регистрации гепатитов.
Заключение: вконце нашего исследования мы пришли к нескольким выводам:
1) Основной причиной возникновения ВРПВ является злоупотребление алкоголем (65 %)
2) Чаще данная патология возникает у лиц мужского пола (80 %), трудоспособного возраста (75,8 %)
3) Осложнения варикозно расширенных вен пищевода в виде кровотечений возникают в 60 % случаев.
На основе проведенных исследований на базе кафедры под руководством Стяжкиной С. Н., было выявлено, что в структуре летальности в хирургическом отделении 1 Республиканской больницы г. Ижевска на первом месте находятся циррозы печени с осложнениями в виде кровотечения из варикозно расширенных вен пищевода. В связи с тяжестью этого осложнения крайне важна ранняя диагностика и профилактика, которая заключается в социально-гигиеническом воспитании населения в виде пропаганды здорового образа жизни, проведении лекций о вреде алкоголя и целесообразности ведения адекватной половой жизни. Что касается лечения, следует упомянуть новые перспективные препараты, такие как: ронколейкин, гепатопротекторы, транексамовая кислота.
Литература:
- Кровотечение из варикозно расширенных вен пищевода при портальной гипертензии — учебно-методическое пособие. Автор: М. В. Варганов. Ижевск, 2008 год.
- Хирургические болезни. М. И. Кузин, О. С. Шкроб, Н. М. Кузин. — издательство «Медицина», 2002 год.
- Гастроэнтерология: Справочник. Под ред. Барановский А. Ю. Санкт-Петербург, 2011 год.
- Инфекционные болезни. Авторы: Е. П. Шувалова, Е. С. Белозеров, Т. В. Беляева, Е. И. Змушко. Санкт-Петербург, 2015 год.
- Хирургия печени и желчевыводящих путей. Авторы: А. А. Шалимов, С. А. Шалимов, М. Е. Ничитайло, Б. В. Доманский. Москва, 1993 год.
Основные термины (генерируются автоматически): хирургическое отделение, цирроз печени, Республиканская больница, расширенная вена пищевода, осложнение, россия, варикозное расширение вен пищевода, трудоспособный возраст, артериальное давление, вена пищевода.
Источник
Скачать бесплатно историю болезни:
«Цирроз печени неуточненной этиологии. Синдром портальной гипертензии, декомпенсация. Кровотечение из расширенных вен пищевода ФОРАСА 2Б, асцит»
Паспортная часть
Ф.И.О: ___________
Дата поступления: 12.03.2013
Возраст: 56 лет
Профессия: Областная экологическая экспертиза, водитель.
Домашний адрес: _____________
Кем направлен: СП
Диагноз при поступлении: Желудочно-кишечное кровотечение. Цирроз печени.
Клинический диагноз: Цирроз печени неуточненной этиологии. Синдром портальной гипертензии, декомпенсация. Кровотечение из расширенных вен пищевода ФОРАСА 2Б, асцит.
Жалобы
Больной предъявляет жалобы на выделение алой крови из прямой кишки (обильно). Вздутие живота, отрыжка.
Anamnesis morbi
Обильное выделение алой крови из прямой кишки появилось 11.03.2013, когда пациент вернулся с работы. Обратился в скорую медицинскую помощь, которой был доставлен в _____________.
Anamnesis vitae
Родился 2.01.1957 г. в г. Витебске. В детстве в развитии не отставал от сверстников. Особенностей дошкольного и школьного периода жизни больной не отмечает. Рос и развивался нормально. Жилищные условия оценивает как удовлетворительные. Качество и характер питания удовлетворительные. Вредных привычек не имеет. Аллергические реакции на лекарственные препараты и пищевые продукты не отмечает. Наличие болезни Боткина, венерических заболеваний, туберкулеза, онкозаболеваний у себя и ближайших родственников отрицает. Перенесенные заболевания: простудные. Переливаний крови не было.
Status presens communis
Сознание ясное, положение активное, состояние средней тяжести, настроение спокойное, телосложение правильное.
Кожные покровы.
Кожа: Бледная. Наличие сосудистых звездочек на передней брюшной стенке. Патологических изменений, пигментации, сыпи, шелушения, кровоизлияния не найдены. Кожа средней эластичности, пальпаторно безболезненная. Конъюнктивы желтоватого цвета, слизистые оболочки полости рта розовые и чистые.
Лимфатическая система.
При исследовании подчелюстные лимфоузлы подвижные, мелкие, мягкие, эластичные, безболезненные; подмышечные лимфоузлы подвижные, мелкие, мягкие, эластичные, безболезненные; паховые лимфоузлы подвижные, мелкие, мягкие, эластичные, безболезненные.
Костно-мышечная система
Мышцы развиты симметрично, тонус достаточный.
Уплотнений не обнаружено. Ощупывание и покалачивание болезненности не вызывает.
Суставы конечностей не утолщены. Имеют свойственную ему конфигурацию. Большой палец может образовывать кольцо поочереди со II-V пальцами и прочно его удерживать. Выпремленная кисть с предплечьем составляет одну прямую линию. Хорошо выражен тенар и гипотенар. Тыл пястья не западает.
Дыхательная система.
Дыхание через нос свободное, носовых кровотечений нет, голос ясный, громкий. Слизистые оболочки рта, носа чистые и розовые.
Частота дыхательных движений 14 в мин. Грудная клетка имеет нормальную форму, грубых деформаций костей при осмотре не выявлено. Ключицы и лопатки симметрично расположены. Ритм правильный, глубина дыхания в пределах нормы. Западений межреберных мышц отсутствует.
При пальпации грудная клетка безболезненна. При сравнительной перкуссии легких выявляется ясный легочной звук.
Топографическая перкуссия:
Выстояние верхушек легких над грудиной — слева и справа по 3 см.
Верхняя граница легких сзади по отношению их положения к остистому отростку VII шейного позвонка справа и слева — на уровне остистого отростка С VII.
Ширина полей Кренига 6 см.
Нижняя граница легких:
Правое легкое:
Окологрудинная -V междеберье
Среднеключичная — VI ребро
Перед. подмышеч. — VII ребро
Средн. подмышеч. — VIII ребро
Задняя подмышеч. — IX ребро
Лопаточная — X ребро
Околопозвоночн. — оститс. отросток XI груд.позвонка
Левое легкое:
Передняя подмышеч. — VII ребро
Cредняя подмышеч. — VIII ребро
Задняя подмышеч. — IX ребро
Лопаточная линия — X ребро
Околопозвоночная — остистый отросток XI грудного позвонка
Подвижность нижнего края легких:
среднеключичная: правое — 5, левое —
среднеподмышечная: правое — 7, левое — 7
лопаточная: правое-6, левое — 6
Данные аускультации:
Дыхание везикулярное, патологических шумов нет. Бронхофония одинаковая на симметричных участках.
Сердечно–сосудистая система.
Границы сердца без изменений. Сердечного горба нет. Верхушечный толчек пальпируется в V межреберье на 1,5 см. от среднеключичной линии кнутри.
Границы относительной сердечной тупости:
правая — 1 см кнаружи от правого края грудины;
левая — 2 см кнутри от левой средне-ключичной линии (совпадают с верхушечным
толчком);
верхняя — III межреберье
Границы сосудистого пучка не выходят за края грудины
Границы абсолютной сердечной тупости:
— правая — по левому краю грудины
— верхняя — IV межреберье
— левая — 1см кнутри от левой границы относительно сердечной тупости.
Аускультация сердца:
Тоны сердца звучные. II тон на аорте и легочной артерии одинаковой громкости.
Ритм тонов правильный. Число сердечных сокращений – 88уд/мин, хорошего наполнения, ритмичные.
Артериальное давление 130/80 мм.рт.ст., одинаковое на обеих
руках.
Исследование сосудов.
Осмотр сосудов шеи: сосуды не изменены, пульсации сонных артерий нет, вены не набухшие.
Осмотр периферических сосудов: видимых пульсаций артерий, надчревной пульсации нет.
Пальпаторно: пульс одинаково прощупывается на лучевой, сонной. Пульс ритмичный, напряженный, равномерный. Частота пульса 88 ударов/мин. АД – 130/80 мм рт.ст., одинаковое на обеих руках. При повторном измерении через 5 мин АД не изменилось.
Осмотр и ощупывание вен: пульсации вен нет, расширения вен грудной клетки, брюшной стенки, конечностей нет. Уплотнения и болезненности при пальпации не выявляются.
Система пищеварения.
Органы брюшной полости:
Язык суховат, обложен у корня. Сосочки сохранены. Зубы здоровые, зев чистый розовый. Живот увеличен за счет подкожно- жировой клетчатки и метиаризма, симметричен. При пальпации отмечено напряженность мышц, передней брюшной стенки справо болезненность в правом подреберье и правой подвздошной области. Симптом Щеткина-Блюмберга отрицательный. Симптом Ситковского слабоположительный.
Нижний край печени закругленный, плотный, безболезненный, поверхность гладкая.
Селезенка не пальпируется. Перкуторный звук над областью живота приглушенный.
Размеры печени по Курлову М.Г. 11*8*7. Длинник селезенки 14 см, поперечник 6см.
Мочеполовая система.
Поясничная область не изменена. Симптом Пастернацкого отрицательный. Пальпация почек безболезнена. Пальпация мочеточниковых точек безболезненна.
Нервная система.
Острота зрения: двоения в глазах нет, реакция зрачков на свет прямая и содружественная не изменена, носогубные складки симметричны. Дисфагии нет. Роговичный, глоточный рефлексы положительны, сухожильные рефлексы (коленный, ахиллов) положительны. Патологических знаков нет. Речь членораздельная, дизартрии нет. В позе Ромберга устойчив. Пальце-носовую пробу выполняет точно обеими руками.
План обследования:
1. ОАК
2. Анализ кала
3.ОАМ
4.ЭКГ
5.ФГДС
6.УЗИ брюшной полости
Дополнительные методы обследования.
ОАК от 12.03.2013:
эритроциты 3,22*1012/л, гемоглобин 101 г/л , лейкоциты 10,0 *109 г/л (Э-6, П-7, С-84, Л-8, М-1), СОЭ 25 мм/ч, ЦП=0.94.
ОАМ от 12.03.2013.
цвет желтый, прозрачность полная, рН 1016, белок нет, сахар нет, эпителий 1-2, эритроциты-1 изм, слизь ++.
Анализ кала 12.03.2013
Реакция Грегерсена — положительная.
Инструментальные.
ЭКГ: (заключение) ритм синусовый правильный, аритмий, экстрасистолий нет.
ФГС: варикозное расширение вен пищевода 3 ст. сопровождающиеся кровотечением. Атрофический гастродуоденит.
УЗИ: В брюшной полости незначительное количество свободной жидкости. Печень, умеренно увеличена, за счет левой доли (66 мм), контур фестончатый, структура печени неоднородная, уплотнена по портальным трактам с зонами повышенной эхогенности. Воротная вена16-17 мм., ход ее извитой. Желчный пузырь средних размеров, с перегибом в верхней трети, стенки уплотнены, утолщены, имеют двойной контур.
Pancreas с размытыми контурами, паренхима гиперэхогенна, неоднородна; селезеночная вена в теле pancreas 9,1 мм.
Селезенка: 135 Х 54 мм, стенки сосудов уплотнены, селезеночная вена в воротах 11 мм, ход ее извитой.
Левая почка расположена низко, 101 Х 40 мм, правая почка расположена обычно 112,6 Х 41 мм. Мочевой пузырь пуст.
Пальцевое исследование прямой кишки:
переанальная область спокойная, сфинктер в норме, тоничен. Геморроидальный узел увеличен. На перчатке алая кровь.
Заключительный клинический диагноз:
На основании жалоб больного (на выделение обильной алой крови из прямой кишки, вздутие живота, отрыжка), anamnesis morbid (обильное выделение алой крови из прямой кишки появилось 11.03.2013, когда пациент вернулся с работы. Обратился в скорую медицинскую помощь, которой был доставлен в ___________), перкуссии, пальпации (напряжение мышц передней брюшной стенки в области правого подреберья, болезненность при пальпации, положительные пузырные симптомы), из дополнительных методов: УЗИ — Печень, умеренно увеличена, за счет левой доли (66 мм), контур фестончатый, структура печени неоднородная, уплотнена по портальным трактам с зонами повышенной эхогенности. Воротная вена16-17 мм., ход ее извитой. ФГС: варикозное расширение вен пищевода 3 ст. сопровождающиеся кровотечением. Атрофический гастродуоденит. Пальцевое исследование прямой кишки:
переанальная область спокойная, сфинктер в норме, тоничен. Геморроидальный узел увеличен. На перчатке алая кровь.
Окончательный клинический диагноз:
Цирроз печени неуточненной этиологии. Синдром портальной гипертензии, декомпенсация. Кровотечение из расширенных вен пищевода ФОРАСА 2Б, асцит.
Лечение
Традиционно для остановки пищеводно-желудочного кровотечения используют зонд Блекмора, эндоскопическое склерозирование вен пищевода, прошиванием и перевязка варикозно-расширенных вен дистального отдела пищевода и проксимального отдела желудка путем гастротомии, эндоваскулярную эмболизацию.
Однако с накоплением опыта выявились недостатки перечисленных методов остановки пищеводно-желудочного кровотечения: при установке зонда Блекмора удается достичь лишь временной остановки пищеводно-желудочного кровотечения (временный гемостаз).
После эндоскопического склерозирования вен пищевода/эндоваскулярной эмболизации коронарных и коротких вен желудка рецидив кровотечения возникает в 30-61% случаев (рецидив кровотечения в течение 6 месяцев после эмболизации возникает в 55% случаев, аналогичная цифра за двухлетний период составляет 81%.), что связано с расширением или реканализацией ранее склерозированных/эмболизированных вен. Во-вторых, в 16-20% после эндоскопического склерозирования или эндоваскулярное эмболизации коронарных и коротких вен желудка возникает тромбоз воротной вены, что связано с резким увеличением притока крови в системе воротной вены, приводящему к резкому снижению скорости кровотока и тромбозу последней.
На данный момент эмболизация варикозно расширенных вен самостоятельно практически не применяется, за исключением тех случаев когда эмболизация применяется совместно с ТИПС, или для предотвращения остаточного кровотечения после хирургического портосистемного шунтирования.
Хирургия пищеводно-желудочных кровотечений при портальной гипертензии
Относительно открытой хирургической профилактики кровотечения из варикозно-расширенных вен пищевода и желудка — частичная эзофагогастрэктомия (резекция проксимального отдела желудка и дистального отдела пищевода) сопровождается у подавляющего большинства больных развитием диспептических расстройств, которые в 42% случаев сочетаются с симптомами агастральной астении в виде значительной потери массы тела и с анемией. Кроме того, серьезным осложнением частичной эзофагогастроэктомии стали эрозивно-язвенные поражения культи желудка, остаюшейся в условиях нарушенного оттока крови, и в связи с этим — рецидивы кровотечений.
Сюда же нужно отнести значительную хирургическую травматичность открытой операции и необходимость использования эндотрахеального наркоза, что является слишким агрессивным подходом для лечения больных с циррозом печени, осложненным портальной гипертензией. Помимо частичной эзофагогастрэктомии существует операция Таннера в модификации М.Д. Пациора — прошиванием и перевязкой ВРВ дистального отдела пищевода и проксимального отдела желудка путем гастротомии, выполняемой как из абдоминального доступа, так и из торакального. Однако, общая послеоперационная летельность данной операции составляет 27,5%. При операциях по срочным показаниям, то есть в период продолжающегося кровотечения, летальность при этой операции достигает 48,9%. Еще одним хирургическим способом профилактики кровотечения является наложение порто-системных анастамозов. Трнасъюгулярное Интрапеченочное Портосистемное Шунтирование — ТИПС (TIPS), что также подтверждается данными мировой литературы. Помимо этого, как правило, пищеводно-желудочные кровотечения являются не единственным проявлением портальной гипертензии у данной категории больных, среди которых огромную проблему составляет рефрактерный асцит. В случае сочетания рефрактерного асцита с пищеводно-жулудочным кровотечением более патогенетически оправданным методом коррекции является TIPS.
Для TIPS (ТИПС) существуют строго определенные показания:
1. Портальная гипертензия.
2. Острое кровотечение из варикозно-расширенных вен пищевода и желудка.
3. Повторное пищеводно-желудочное кровотечение.
4. Рефрактерный асцит (асцит неподдающийся медикаментозной терапии).
5. Печеночный гидроторакс (скопление асцитической жидкости в плевральной полости).
6. Синдром Бадда-Киари (сдавление нижней полой вены в инфраренальном отделе узлами регенератами).
Эндоваскулярное лечение, как и открытая хирургическая операция, направлено на снижение давления в воротной вене (портальная гипертензия). Портальная гипертензия возникает из-за цирроза печени и приводит к пищеводно-желудочному кровотечению, асцитическому синдрому. Опираясь на современные представления о портальной гипертензии и ее осложнения — асцитического синдрома, необходимо признать, что наиболее перспективным направлением хирургии портальной гипертензии является разработка и совершенствование малоинвазивных, патогенетически обоснованных вмешательств, сохраняющих портальную перфузию печени. Данным требованиям отвечает эндоваскулярный метод коррекции портальной гипертензии — TIPSS.
TIPSS выполняется под местной анестезией, через прокол на коже в области шеи, не требует широких разрезов, как при хирургической операции, и позволяет избежать использование эндотрахеального наркоза. Исходя из этого складываются преимущества данной операции перед хирургическими способами корекции портальной гипертензии, являющимися агрессивными по отношению к больным с циррозом печени. Сама операция направлена не на этиотропное лечение цирроза печени, а на устранение проявлений портальной гипертензии (кровотечение из варикозно-расширенных вен пищевода, асцитический синдром), являющейся основым патогенетическим звеном данной болезни. Положительные результаты лечения цирроза печени (больные класса B, C по Child-Paquet) достигаются только лишь при сочетании традиционных консервативных методов лечения с эндоваскулярными или хирургическими. Мы рекомендуем эндоваскулярный метод как менее травматичный и более патогенетически оправданный.
Назначения:
Стол 0.
Холод на переднюю брюшную стенку.
Аминокапронавая кислота 5%-200,0 + раствор Рингера 400,0
Sol. Papavereni 2% 2,0 3 раза в день
Этамзилат 12,5%-2,0 в/м 2 раза день.
Викасол 1%-1,0 в/м
Дневник
12.03.2013.г
Жалобы на наличие черного стула
Состояние средней тяжести, сознание ясное, положение активное.
Кожные покровы бледные чистые, влажные, без изменений.
АД: 130/80 мм. рт. ст.
PS : 88 в мин. Ритмичный.
Живот увеличен в объеме за счет асцита.
Мочеиспускание свободное, безболезненное.
Per. rectum — переанальная область спокойная, сфинктер в норме,
тоничен. Геморроидальный узел увеличен. На перчатке алая кровь.
13.03.2013г.
Состояние средней тяжести, сознание ясное, положение активное.
Кожные покровы бледные, чистые, влажные, без изменений.
Метиаризм, стул, диурез в норме.
АД: 125/80
PS : 74
14.03.2013г.
Состояние средней тяжести, сознание ясное, положение активное.
Кожные покровы бледные, чистые, влажные, без изменений.
Стул, диурез в норме.
АД: 120/80
PS : 70
Прогноз при циррозе печени
Продолжительность жизни при циррозе печени зависит от степени компенсации процесса. Примерно половина больных с компенсированным (в момент установления диагноза) циррозом печени живет более 7 лет. При декомпенсированном циррозе через 3 года остается в живых 11-41%. При развитии асцита лишь четвертая часть больных переживает 3 года. Еще более неблагоприятный прогноз имеет цирроз, сопровождающийся поражением нервной системы, при которой больные в большинстве случаев умирают в течение года. Основные причины смерти при циррозе печени — печеночная кома и кровотечение из верхних отделов желудочно-кишечного тракта. Больные циррозом печени ограниченно трудоспособны (инвалидность III группы), а при декомпенсированном циррозе печени, активных формах заболевания и при присоединении осложнений — нетрудоспособны (инвалидность II и I группы).
Профилактика цирроза печени
Профилактика заключается в предупреждении и своевременном лечении заболеваний, приводящих к циррозу печени (в первую очередь алкоголизма и вирусных гепатитов).
Эпикриз
Больной ______________, водитель областной экологической экспертизы госпитализирован в хирургическое отделение 12.03.13 ,с жалобами на выделение алой крови из прямой кишки (обильно). Вздутие живота, отрыжка. По поводу данной патологии ранее не обращался.
При помощи специальным методов исследования УЗИ — Печень, умеренно увеличена, за счет левой доли (66 мм), контур фестончатый, структура печени неоднородная, уплотнена по портальным трактам с зонами повышенной эхогенности. Воротная вена16-17 мм., ход ее извитой. ФГС: варикозное расширение вен пищевода 3 ст. сопровождающиеся кровотечением. Атрофический гастродуоденит. Пальцевое исследование прямой кишки:
переанальная область спокойная, сфинктер в норме, тоничен. Геморроидальный узел увеличен. На перчатке алая кровь.
Проводится лечение- Стол 0.
Холод на переднюю брюшную стенку.
Аминокапронавая кислота 5%-200,0 + раствор Рингера 400,0
Sol. Papavereni 2% 2,0 3 раза в день
Этамзилат 12,5%-2,0 в/м 2 раза день.
Викасол 1%-1,0 в/м
Отмечается положительная динамика.
Больной остается в стационаре.
Лечение продолжить.
Источник


