Как лечить метеоризм острые кишечные инфекции
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
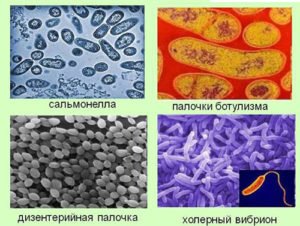
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
- бактериальные;
- вирусные;
- протозойные.
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
Общие симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Специфические симптомы
| Кишечная инфекция | Специфические симптомы |
| Ботулизм |
|
| Сальмонеллез |
|
| Дизентерия |
|
| Эшерихиоз |
|
| Брюшной тиф |
|
| Паратифозные инфекции |
|
| Ротавирусная инфекция |
|
| Аденовирусная инфекция |
|
| Энтеровирусная инфекция |
|
Пути передачи кишечных инфекций
-
 Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.
Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций. - Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:
-
 Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.
Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев. - Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.
Диета
 При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Препараты
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
-
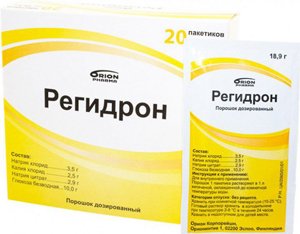 Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально. - Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
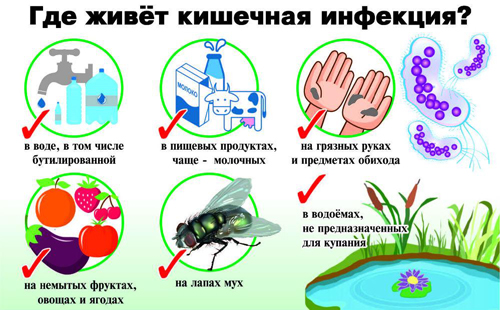
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Источник
Непроизвольное выпускание газов из кишечника, особенно с неприятным запахом, вызывает у человека дискомфорт. Проблема возникает и в здоровом организме, и как симптом болезней органов ЖКТ. Часто она проходит после изменений рациона, но хроническая форма требует серьезного лечения.
Что такое метеоризм
В ЖКТ здорового взрослого человека присутствует 1 л газов, которые выглядят как слизь или пена из мелких пузырьков воздуха. Большее их количество находится в желудке, меньшее – в тонкой и сигмовидной кишках. Около 0,5 л газов выводится в течение суток. Когда они скапливаются в избыточном количестве и выделяются через задний проход в объеме до 3-х л, врач ставит диагноз «метеоризм» (или «флатуленция»). Пути их формирования:
- До 70% газов образуется при заглатывании воздуха, во время разговора, поедании пищи на ходу. Явление называется «аэрофагия».
- Кишечное газообразование – происходит в результате метаболизма бактерий, реакции кислотной и щелочной среды в ЖКТ.
- Диффузия из общего кровотока, куда газы попадают путем аэрофагии.
Классификация
По характеру течения выделяют 2 вида метеоризма:
- хронический – наблюдается при аэрофагии, неврозах, неправильном питании;
- острый – связан с непроходимостью кишечника или является признаком перитонита (воспаление брюшной полости).
По механизму возникновения метеоризм делится на 8 видов:
- Алиментарный – возникает на фоне употребления пищи, при усвоении которой вырабатываются газы: продукты с грубой клетчаткой, пектином, целлюлозой.
- Высотный – к патологии приводит резкое понижение атмосферного давления (подъем на лифте в небоскребе, путешествие в самолете).
- Динамический – происходит сбой в работе ЖКТ, при котором газы по кишечным петлям продвигаются медленно.
- Дигестивный – метеоризм связан с нарушением процесса пищеварения: неправильное всасывание и циркуляция желчных кислот, непереносимость определенных продуктов.
- Дисбиотический – избыточное газовыделение развивается при изменениях микрофлоры кишечника.
- Механический – передвижение пищевых масс по ЖКТ нарушено из-за спаек, опухолей.
- Психогенный – происходит на фоне стресса, эмоционального перевозбуждения.
- Циркуляторный – метеоризм вызывают нарушение кровотока толстого кишечника, застой или повышенное давление в воротной вене.
Чем опасно газообразование в кишечнике
Угрозы жизни состояние не несет, но метеоризм может указывать на болезни органов ЖКТ (гастрит, панкреатит, холецистит и др.), опухоли. Частое газоиспускание вызывает дискомфорт, стресс.Хронический метеоризм ухудшает всасывание полезных веществ кишечными стенками, угнетает активность ферментов и нарушает процесс пищеварения.
Признаки вздутия живота
Грудные дети становятся беспокойными, поджимают ножки из-за резких болей, вечером сильно кричат и плачут. Их живот становится круглым и напряженным. Иногда краснеет лицо, стул становится слизистым, возникает запор. У ребенка старше года и взрослого симптомы метеоризма одинаковые:
- схваткообразная боль в животе с распиранием, чувством избыточной наполненности;
- тошнота, рвота;
- запах сероводорода у выходящих газов;
- отрыжка;
- понос или запор;
- флатус – резкий выброс газов через прямую кишку с характерным звуком (сфинктеральный резонанс).
Клиническая картина зависит от причины патологии.
Если метеоризм связан с неврозом, человек страдает от нарушений сна, тревожности, плохого аппетита. При болезнях ЖКТ, кроме вздутия живота, есть другие симптомы:
- чувство тяжести;
- урчание в животе;
- потеря аппетита;
- зловонный запах кала;
- слабость;
- нестабильность стула;
- головокружение, высокая температура (при кишечных инфекциях);
- металлический или горький привкус во рту;
- увеличение печени;
- желтушность кожи;
- ложные позывы к дефекации;
- налет на языке;
- изжога;
- икота;
- головные боли;
- неприятный запах изо рта.
Причины метеоризма
Патология часто возникает из-за неправильного питания: на ходу, при разговоре, от пищи с избытком углеводов, клетчатки.Метеоризм вызывают газированные напитки, квас, капуста, все бобовые.
У лиц с дефицитом лактазы такая реакция возникает на молоко, йогурт, сыры, творог. Другие причины вздутия живота и газообразования у мужчин и женщин:
- дисбактериоз;
- острые кишечные инфекции;
- возрастные изменения пищеварительного тракта (у пациентов старше 65-70 лет);
- нервные расстройства (чаще страдают женщины);
- операции на органах брюшной полости;
- геморрой;
- дефицит пищеварительных ферментов;
- заболевания органов ЖКТ – гастрит, холецистит, цирроз печени, панкреатит, гепатит;
- кишечная непроходимость, атония (ослабление перистальтики);
- илеоасцендоанастомоз (хирургическое соединение приводящей петли подвздошной кишки с концом восходящей ободочной и создание «слепого кармана»).
Постоянное вздутие живота
У беременных метеоризм наблюдается весь день, потому что матка давит на органы ЖКТ, тонус мышц снижен.Повышенное газообразование после родов сохраняется еще 2-3 месяца, пока работа кишечника не придет в норму.
У остальных людей причина такого состояния – болезни органов ЖКТ:
- цирроз печени;
- панкреатит;
- гепатит;
- дисбактериоз;
- начальная стадия перитонита.
Метеоризм после еды
При разговорах и поглощении пищи на бегу человек заглатывает воздух, который выходит с отрыжкой или газами через прямую кишку. В желудке возникают боли, появляется тошнота. Реже метеоризм вызывают отдельные продукты:
- молоко;
- сладкие свежие фрукты (особенно яблоки, виноград);
- ржаной хлеб;
- жирное мясо;
- капуста;
- жареные блюда.
Газы в кишечнике по вечерам
Главные причины вздутия живота в конце дня – плохая перистальтика кишечника или нарушения питания в течение суток. К метеоризму приводят такие ошибки в рационе:
- Продукты, которые не сочетаются друг с другом: свежие фрукты с йогуртом, молоко с мясом, дрожжевой хлеб с кефиром.
- Избыток блюд с нерастворимой клетчаткой – капуста, яблоки, черный хлеб, бобовые.
- Большие порции после долгого голодания, особенно с избытком соли.
- Обильный поздний ужин – после 19 часов работа ЖКТ замедляется, ферментывырабатываются хуже.
Диагностика
Врач собирает жалобы пациента, данные о пищевых привычках, проводит осмотр. Для определения локализации скопления газов выполняют пальпацию и перкуссию – простукивают и прощупывают живот. Диагноз уточняют такими методами:
- общий и биохимический анализы крови – при воспалении выявляются повышенный уровень лейкоцитов, при анемии наблюдается падение эритроцитов, гемоглобина;
- копрограмма (исследование кала) – выявляет воспаление, глистные инвазии, помогает оценить эвакуаторную функцию кишечника;
- рентгенография органов ЖКТ – проводится при подозрении на опухоли, аномалии строения пищеварительного тракта, воспалительные заболевания (гастрит, холецистит, дуоденит);
- эндоскопическое исследование – осмотр пищевода, желудка, толстой, сигмовидной или двенадцатиперстной кишки для выявления непроходимости, острых воспалений ЖКТ, опухолей;
- УЗИ органов брюшной полости – ультразвуковое исследование состояния органов и тканей. Процедура позволяет выявить аномалии органов брюшной полости.
Как лечить метеоризм
Первая помощь при сильных болях в животе – 2 капсулы Эспумизана или таблетка Но-Шпы.При выраженных кишечных коликах вызывайте врача и обеспечьте больному покой.
Лечение метеоризма в домашних условиях проводят такими методами:
- Медикаментозная терапия – симптоматическая и этиотропная (устраняет причину заболевания).
- Дыхательная гимнастика – помогает при метеоризме, в основе которого лежит психосоматика, расслабляет нервную систему и снимает спазмы в животе.
- Лечебная физкультура – упражнения улучшают моторную активность кишечника, повышают тонус глубоких мышц брюшной полости.
- Народная медицина – травяные отвары и настои улучшают пищеварение, снимают боль и спазм в животе.
Препараты для снижения газообразования в кишечнике
Для симптоматического лечения используют спазмолитики: Но-Шпа детям старше 6 лет и взрослым, Папаверин пациентам любого возраста в свечах ректально. Таблетки принимают 2-3 раза в сутки при сильных болях в животе. Газы устраняют такие лекарства:
- Сорбенты (Смекта, Полисорб) – выводят токсины и шлаки, защищают слизистую ЖКТ, восстанавливают микрофлору. Разрешены пациентам всех возрастов, применяются в форме порошка для разведения суспензии.
- Пеногасители (Эспумизан) – работают на симетиконе, используются разово, с едой или после приема пищи, дают кратковременный эффект. Применяются у лиц всех возрастов, но запрещены при кишечной непроходимости.
- Ферментные средства (Креон, Мезим форте) – улучшают пищеварение, уменьшают тяжесть в животе и вздутие. Таблетки принимают вместе с едой, дозу назначает врач.
- Ветрогонные препараты (Бейби калм) – капли и сиропы выводят газы, снимают спастические боли, подходят даже новорожденным.
Этиотропное лечение метеоризма зависит от причины патологии и проводится такими препаратами:
- Пробиотики, пребиотики (Линекс) – восстанавливают микрофлору кишечника, применяются при дисбактериозе у пациентов всех возрастов.
- Антибиотики (Стопдиар, Энтерофурил) – при кишечных инфекциях перорально в таблетках. Детям показаны суспензии и капсулы.
- Слабительные (Дюфалак) – облегчают выход пищи и газов, применяются при запорах. Назначаются детям и взрослым в форме сиропа, порошка для разведения суспензии.
- Прокинетики (Церукал, Мотилиум) – стимулируют перистальтику кишечника, устраняют диарею, тошноту, рвоту.
Диета при вздутии живота
При сильном метеоризме в первые сутки употребляйте вареный рис в объеме 200-250 г сухого продукта в день и пейте 2-2,5 л жидкости: вода, травяной чай. После назначается диета с исключением таких продуктов:
- выпечка дрожжевая, из ржаной муки;
- жирные рыба и мясо;
- сливки, молоко;
- консервы, копчености, соленья;
- яйца вкрутую;
- орехи, семечки (исключая фисташки);
- приправы;
- бобовые, кукуруза, редька, репа, лук, чеснок, капуста, редис, грибы;
- газированные напитки;
- кофе;
- бананы, яблоки, груши, виноград и изюм, чернослив, персики;
- пшенка, перловка;
- шоколад.
При диарее исключают источники клетчатки: свежие фрукты и овощи, а при запорах их объем в рационе увеличивают. Основные правила питания:
- пейте 2-2,5 л воды;
- не совмещайте фрукты с кисломолочными продуктами;
- не употребляйте сильно холодную или горячую пищу;
- медленно жуйте и не разговаривайте во время еды;
- не перекусывайте на ходу;
- делайте порции объемом 200-250 г;
- исключите молочные продукты при лактазной недостаточности;
- употребляйте нежирные сорта мяса: курица, телятина, индейка;
- растительную пищу тушите или запекайте;
- добавляйте в блюда тмин, укроп, фенхель, петрушку – эта зелень уменьшает метеоризм.
Упражнения при сильном газообразовании
Если проблема не связана с заболеваниями ЖКТ и опухолями, состояние улучшит легкая гимнастика:
- В положении сидя на вдохе сильно втягивайте живот, на выдохе максимально расслабляйте и округляйте. Сделайте упражнение 10-15 раз.
- Поставьте ноги по ширине бедер, руки параллельно полу. Наклоняйтесь влево и вправо, сохраняя корпус ровным. Выполните упражнение 10 раз на каждую сторону в умеренном темпе.
- На полу примите позу «стола» или «кошки»: колени под бедрами, ладони под плечами. Прогибайте спину и округляйте, втягивая живот. Дышите глубоко и медленно. Сделайте упражнение 8-10 раз.
- Лягте на спину, поднимите ноги, согните в коленях на 90 градусов и прижмите к туловищу по обе стороны. Голень перпендикулярна полу. Руками обхватите стопы, копчик тяните вперед. Глубоко дышите 10-15 секунд, расслабьтесь. Повторите эти действия 3-4 раза.
- Лежа на спине, оторвите лопатки от пола, поднимите согнутые в коленях ноги и имитируйте езду на велосипеде в течение минуты. Дыхание ровное.
- Встаньте на колени, соедините стопы. Опуститесь ягодицами на пятки, вытяните руки вперед и лягте грудью на пол, округлив спину. Дышите глубоко, считайте до 10, встаньте. Повторите упражнение 2-3 раза.
Лечение метеоризма народными средствами
В домашних условиях для лечения метеоризма можно использовать средства народной медицины.
- Чай с ромашкой – на 1 ч. л. сырья взять 200 мл кипятка, заваривать 5 минут. Принимать по стакану перед сном для предотвращения вздутия и улучшения пищеварения.
- 1 ст. л. укропных семян залить стаканом кипятка, отфильтровать через полчаса и давать малышам перед едой по чайной ложке 3 раза в сутки. Взрослые пьют настой по 75 мл. Это средство от газов в кишечнике применяют до полного устранения симптомов.
- Залить 2 ст. л. мяты кипятком (400 мл), через 20 минут процедить. Пить за полчаса до еды 3 раза в сутки по 100 мл, пока не пройдет ощущение вздутия живота.
- Заварить 2 ст. л. душицы стаканом кипятка. Разбавить 800 мл прохладной воды. Сделать клизму, если метеоризм сочетается с запором. Детям объем жидкости уменьшают до 400-500 мл. Чаще 2-х раз за сутки процедуру не проводят.
Профилактика повышенного газообразования в животе
Для предотвращения заглатывания лишнего воздуха не поглощайте пищу на бегу, не используйте жевательную резинку дольше 5 минут, не разговаривайте во время еды. Другие меры профилактики метеоризма:
- принимайте пищу в последний раз за 4 часа до сна;
- реже употребляйте продукты, которые стимулируют газообразование;
- избегайте стрессов;
- выполняйте гимнастику по утрам, больше ходите пешком;
- своевременно лечите заболевания ЖКТ.
Видео
Внимание! Иформация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Источник https://sovets.net
Поделиться ссылкой:
Источник