Как можно вылечиться от носительства гепатита в
Носительство гепатита В – атипичная форма течения заболевания, при которой в организме человека живет вирус, но признаки инфекции отсутствуют. Развитие такой разновидности патологического состояния связано с хорошим функционированием защитной системы – сильный иммунитет не дает вирусу активизироваться.
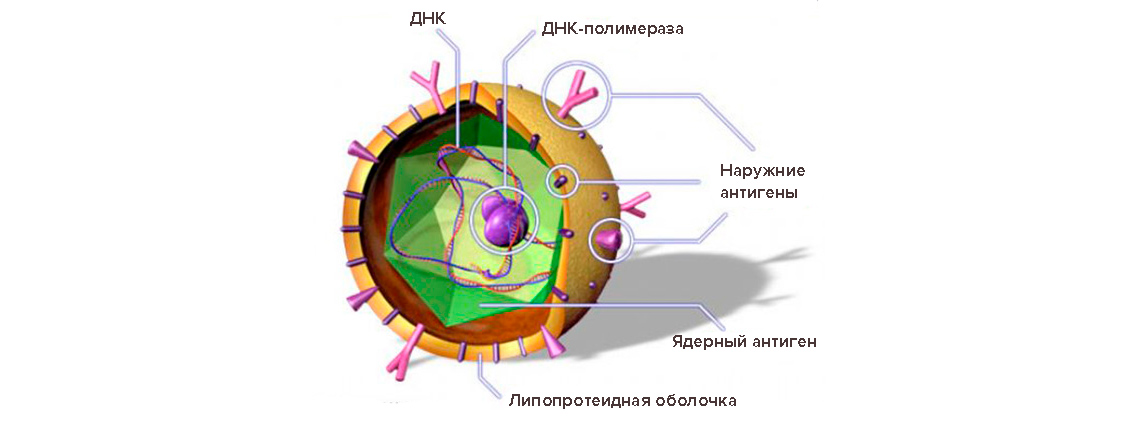
О присутствии в гепатоцитах неактивного инфекционного агента говорит наличие в крови поверхностного антигена HBsAg (элемента оболочки вируса) и антител к нему. Такое состояние может продолжаться не один год, не причиняя вреда носителю, но делая его опасным для окружающих.
Что значит носитель вируса
Носитель гепатита В – человек, в организме которого длительное время (не менее 6 месяцев) присутствует вирус HBV, но симптомов поражения печени не отмечается.
Инфекционный агент медленно размножается, а в печеночных тканях заразившегося человека происходит синтез отдельных его компонентов. Патологический процесс не приводит к разрушению гепатоцитов, но сопровождается выделением зрелых инфекционных агентов в кровь, слюну, сперму и вагинальный секрет, из-за чего носитель гепатита Б становится потенциально опасным для окружающих.
О вирусоносительстве (неактивной форме болезни) говорит ряд факторов:
- Клинические признаки заболевания отсутствуют.
- Результаты лабораторных исследований показывают наличие в крови австралийского антигена HbsAg и небольшое количество антител.
- Гистология не выявляет разрушения гепатоцитов, хотя у части носителей обнаруживаются минимальные повреждения печеночной паренхимы.
Вирусоносительством, бессимптомным носительством называют атипичную форму заболевания, развивающуюся после того, как вирус встраивается в геном гепатоцита, но остается в спящем состоянии. Это довольно опасная разновидность болезни, т. к. патологический процесс под влиянием негативных факторов в любой момент может перейти в активную форму. При сильном иммунитете и отсутствии патологического экзогенного или эндогенного воздействия человек может всю жизнь оставаться вирусоносителем гепатита Б.
Изредка, в 1-2% случаев, гематологи наблюдают самостоятельное исчезновение признаков вирусоносительства. Это явление называют спонтанной элиминацией HBV, но такой феномен пока необъясним с научной точки зрения, поэтому искусственно вызывать процесс самоуничтожения вируса врачи не могут.
Способы передачи вируса и причины носительства
Вирус HBV проникает в организм человека несколькими путями: артифициальным (медицинские манипуляции), контактным (половые контакты) и вертикальным, во время беременности и родов. Инфицирование может произойти:
- при проведении медицинских, стоматологических или косметических процедур зараженным и нестерильным инструментом;
- при использовании наркоманами одного шприца, нанесении татуировки в сомнительном салоне или на квартире;
- при частой смене сексуальных партнеров, незащищенном и анальном сексе;
- при прохождении ребенком родовых путей матери-носителя;
- при переливании крови от инфицированного донора.

Основной причиной развития гепатита B в форме носительства считается хорошо функционирующая иммунная система. Попавший в организм вирус первое время (несколько месяцев) никак себя не проявляет. Этот период называют инкубационным. Чем сильнее иммунитет у заразившегося человека, тем дольше вирус находится в неактивном состоянии. В некоторых случаях оно может продолжаться годами и диагностируется как здоровое носительство.
Читайте также: Анализ на гепатит В – расшифровка результата и норма показателей
Результаты анализов, свидетельствующие о вирусоносительстве
Неактивное носительство вирусного гепатита является лабораторным понятием. Патологическое состояние выявляется с помощью иммуноферментных и серологических исследований. Для постановки диагноза неактивный гепатит необходимо наличие ряда диагностических критериев, в числе которых:
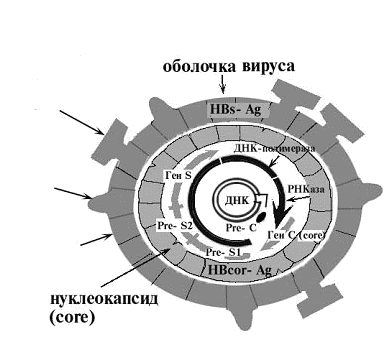
- Сероконверсия – наличие в сыворотке крови вместо HBeAg – ядерного белка возбудителя гепатита Б – специфических антител anti-HBe, свидетельствующих о снижении процесса размножения вируса.
- Присутствие в крови HBsAg – австралийского антигена, являющегося поверхностным белком вируса и основным маркером гепатита B.
- Нормальный уровень печеночных трансаминаз АЛТ и АСТ (40 МЕ/мл), что отражает отсутствие изменений в функционировании печени.
- Небольшое, не превышающее 2000 МЕ/мл, содержание в плазме ДНК инфекционного агента.
Показатели содержания трансаминаз и ДНК отличаются нестабильностью – их уровень со временем может изменяться. Этот фактор свидетельствует, что только длительное динамическое наблюдение позволяет поставить диагноз неактивный гепатит.
Дополнительно к лабораторным исследованиям выполняется гистологическая диагностика. Забор биопсийного материала для дальнейшего изучения проводится посредством пункции печени. Этот метод позволяет более качественно оценить функциональное состояние органа и определить степень воспалительных изменений, но применяют его нечасто, т. к. он доступен не в каждой клинике и имеет высокую травматичность.
Бывают ли симптомы?
Неактивный гепатит практически всегда протекает без специфических симптомов. Инфицированные люди длительное время не ощущают негативных изменений своего состояния, т. к. у них присутствуют только субъективные признаки, постоянное чувство усталости и подавленное настроение, которые трудно связать с неактивным гепатитом.
Среди первых объективных симптомов, появляющихся в случае активизации вируса или разрушения гепатоцитов собственной иммунной системой, можно выделить:
- незначительное увеличение печени;
- легкую желтушность кожных покровов.
Читайте также: Гепатит В – специфика, симптомы, диагностика и лечение
Чем опасен неактивный вирус?
Наличие в сыворотке крови австралийского антигена при отсутствии признаков гепатита свидетельствует, что воспалительного процесса в печеночной паренхиме нет или он слабо выражен. Такого человека принято считать клинически здоровым, т. к. отсутствует прямая угроза его жизни. Но стадия неактивного носительства гепатита является обратимой. Под влиянием негативных факторов, снижающих иммунную защиту, происходит реактивация вируса:
- в сыворотке крови появляется ядерный антиген и увеличивается количество фрагментов ДНК инфекционного агента;
- выявляются лабораторные признаки разрушения гепатоцитов и активации воспалительного процесса в печени.
Вероятность перехода неактивного вирусного гепатита в активную форму сложно предугадать, т. к. у одних пациентов реактивация начинается через 1-2 года, а у других никогда не возникает. В большинстве случаев у вируса отмечается минимальная активность и человек остается вирусоносителем на протяжении многих лет, но полностью здоровым его назвать нельзя по следующим причинам:
- Наличие в гепатоцитах чужеродного белка запускает в организме носителя аутоимунные реакции, направленные на их уничтожение.
- Разрушение печеночных клеток, принимаемых иммунной системой за чужеродных агентов, может привести к развитию цирроза печени.

Но в основном у носителей австралийского антигена благоприятный прогноз, т. к. до момента активизации вируса их жизни ничего не угрожает. Большинство инфицированных, имеющих хорошо функционирующую иммунную систему, навсегда остаются бессимптомными вируносителями, а в редких случаях может наступить полное выздоровление.
Требуется ли лечение и наблюдение у врача?
Лечить неактивный гепатит Б нецелесообразно, т. к. медленно развивающееся патологическое состояние не сопровождается тяжелой клинической симптоматикой и разрушениями печеночной паренхимы. Но носительство – обратимый процесс, который при воздействии негативных факторов и снижении иммунной защиты может с течением времени реактивировать, поэтому полностью здоровым вирусоносителя назвать нельзя.
Для того чтобы предотвратить реактивацию заболевания, пациентам с неактивным гепатитом назначают:
- поддерживающую терапию гепатопротекторами, препятствующими разрушению гепатоцитов;
- регулярное диспансерное наблюдение, позволяющее своевременно выявить начало активации вируса и начать лечение противовирусными препаратами.

Особое внимание в динамическом наблюдении уделяют вирусной нагрузке (определение количества ДНК инфекционного агента в 1 мл сыворотки). Для контроля этого критерия вирусоносители 2 раза в год проходят количественный тест. Проводить его необходимо в течение всей жизни. Увеличение показателей количественного теста является прямым доказательством перехода заболевания в активную форму, которую необходимо срочно начинать лечить.
Является ли носительство хроническим гепатитом?
В гепатологии неактивный гепатит относят к бессимптомному, вялотекущему инфекционному процессу, поэтому большинство врачей считают его хронической формой заболевания. Подтверждением того, что наличие в крови австралийского антигена является вариантом хронического течения болезни, служит ряд факторов:
- У 88% вирусоносителей с течением времени патологический процесс активизируется и приводит к циррозу печени.
- Хотя носительство не сопровождается специфическими симптомами, а изменения гепатоцитов минимальны, инфицированный человек может заражать окружающих.

Читайте также: Как лечить хронический вирусный гепатит Б и что изменить в образе жизни?
Образ жизни и питание
Вирусоноситель всегда должен помнить, что он является угрозой для окружающих, т. к. может заразить их. Чтобы не допустить передачи инфекции, носитель вируса гепатита Б должен соблюдать ряд несложных правил:
- Раз в полгода проходить полное обследование, позволяющее выявить возникновение структурных и функциональных изменений в печени.
- Соблюдать основные правила гигиены и пользоваться только индивидуальными гигиеническими принадлежностями.
- Устранить из жизни факторы, снижающие иммунитет, длительное воздействие ультрафиолета, вредные привычки.
- Поддерживать оптимальную физическую активность, делать зарядку, совершать пешие прогулки, плавать.
 Людям, у которых выявили здоровое носительство гепатита Б, показана диета, позволяющая поддерживать нормальное функционирование органов. При наличии лишнего веса рекомендуется ограничить употребление калорийной пищи, т. к. отложение в печеночной паренхиме жира способствует развитию цирроза.
Людям, у которых выявили здоровое носительство гепатита Б, показана диета, позволяющая поддерживать нормальное функционирование органов. При наличии лишнего веса рекомендуется ограничить употребление калорийной пищи, т. к. отложение в печеночной паренхиме жира способствует развитию цирроза.
Принципы составления диеты для носителей гепатита заключаются в следующем:
- исключение из рациона пищи, оказывающей раздражающее действие на печень (приправы, специи, пищевые добавки);
- сведение к минимуму жирных сортов рыбы и мяса, колбасных изделий, копченостей, консервов;
- уменьшение употребления грибов, щавеля, шпината, редьки, чеснока.
Большое значение отводится и питьевому режиму – вирусоносителям рекомендуется употреблять не менее 2 л воды в день, что позволит эффективно выводить из организма токсины. При выборе напитков следует отказаться от кофе, крепкого черного чая и покупных соков, содержащих большое количество консервантов.
Режим питания при неактивном гепатите должен быть дробным – пищу употребляют часто, но маленькими порциями. Категорически недопустимы поздние ужины, ночные перекусы и переедание, способные привести к активизации патологического процесса. Блюда, входящие в рацион носителя, готовят на пару, отваривают, тушат или запекают. Жареную пищу, содержащую большое количество канцерогенов, следует полностью исключить. При соблюдении этих рекомендаций здоровые носители гепатита Б могут защитить себя от активизации болезни.

Можно ли заразиться от носителя?
Австралийский антиген, находящийся в крови носителей, достаточно контагиозен. Этим объясняется высокая степень опасности проникновения инфекции от вирусоносителей к окружающим. Но риск заражения существует только в том случае, если вирусоноситель не знает о развитии патологического процесса и ведет привычный образ жизни.
При соблюдении основных мер профилактики шансы случайного заражения в быту сводятся к нулю, хотя они достаточно высоки у следующих категорий людей, относящихся к группе риска:
- Медицинские работники, часто контактирующие с кровью.
- Люди, ведущие беспорядочную половую жизнь.
- Представители сексуальных меньшинств.
- Инъекционные наркоманы.
Только у этих категорий людей имеются высокие шансы инфицирования гепатитом Б от вирусоносителя. В остальных случаях носители австралийского антигена, соблюдающие меры профилактики, не представляют угрозы и не способны заразить окружающих. Им не создают особых условий в учебе и работе, а также не ограничивают их от общества и семьи.
Источник
Гепатитом B называют вирусное воспаление печени, возбудителем которого является вирус гепатита B. В большинстве случаев заболевание имеет благоприятный прогноз. При адекватном ответе иммунной системы организма больного патология протекает в острой форме, характеризуется яркой симптоматикой. Уже через месяц симптомы процесса исчезают, далее происходит полное излечение.
В 10% случаев заболевание переходит в хроническую форму, изначально характеризуясь стертой клинической картиной. Именно такое состояние наиболее опасно для человека, требует ранней диагностики и подбора комплексной схемы терапии. Как лечить гепатит б и что нового могут предложить гепатологи для полного восстановления организма пациента, рассмотрено в статье.
Что делать после заражения?
Возбудитель гепатита B содержится в биологических жидкостях носителя вируса или больного человека. Наибольшее количество находится в крови, секрете слюнных желез и семенной жидкости. Если вдруг произошел контакт с зараженным человеком, необходимо немедленно обратиться в медицинское учреждение для предотвращения инфицирования.
Следует помнить, что вирус передается следующими путями:
- Парентеральным – во время переливания инфицированной крови или ее отдельных компонентов, при проведении манипуляций нестерильными инструментами, во время использования наркоманами одного шприца.
- Вертикальным – от матери к малышу во время последнего триместра беременности, в период прохождения ребенка по родовому каналу.
- Половым – при наличии мацераций и микротрещин в области гениталий, но при условии высокой агрессивности вируса.
Если человек вдруг осознал, что у него произошел контакт с больным человеком, следует обратиться в лечебно-профилактическое учреждение на протяжении первых 12 часов с момента укола или полового акта. В условиях больницы будет введен специфический иммуноглобулин, который укрепит защитную реакцию организма, а далее будет проведена вакцинация от гепатита В.

Первая вакцинация от гепатита В проводится в первый день жизни малыша
Обязательно следует наблюдать за собственным состоянием и контролировать появление симптомов гепатита на протяжении первых 4 месяцев после подобного случая. Обычно этого периода достаточно для того, чтобы воспаление печени дало о себе знать. В случае, если человек все же был инфицирован. У него появится слабость, головная боль, болевой синдром в мышцах и суставах, гипертермия. Позже появится желтушность кожных покровов и склер, сыпь на коже, зуд, болезненность и тяжесть в области правого подреберья.
Общие рекомендации по поводу лечения
Лечение гепатита Б зависит от следующих факторов:
- насколько агрессивен вирус в организме пациента;
- какое количество возбудителя проникло;
- стадия заболевания;
- степень поражения печени и других органов;
- течение болезни.
Легкая и среднетяжелая форма гепатита Б лечится в домашних условиях. В первую неделю терапии врачи рекомендуют соблюдать постельный режим. Дальнейшие ограничения по поводу двигательного режима зависят от общего состояния больного. Пациентам детского возраста рекомендуют соблюдать полупостельный режим даже после исчезновения признаков интоксикации.
Любые физические нагрузки в период лечения воспаления печени запрещены. Дети освобождаются от посещений уроков физкультуры на полгода, а при занятии профессиональным спортом – на год. Увеличение уровня физической активности должно быть дозированным и индивидуальным. Важно учитывать возраст пациента, его лабораторные показатели, скорость восстановления организма.
Специалисты утверждают, что проводимая терапия направлена на угнетение процессов выработки ДНК вируса, остановку прогрессирования заболевания, достижение ремиссии в отношении изменений, которые происходят в печени на клеточном уровне, а также профилактику развития онкологических процессов, цирроза и печеночной недостаточности.
Диета
Лечение гепатита В основывается на коррекции индивидуального меню пациента. Важно уменьшить нагрузку на гепатобилиарную систему и желудочно-кишечный тракт. Однако питание должно быть полноценным, калорийным и витаминизированным, чтобы поддержать состояние защитных сил организма на высоком уровне. Соотношение белков, липидов и углеводов характеризуется соотношением 1:1:4.
Белковая пища должна быть представлена:
- нежирными сортами мяса – курица, говядина, телятина, кролик;
- рыбой – щукой, треской, судаком;
- кисломолочными продуктами средней жирности;
- омлетом на пару.

Паровые куриные котлеты – отличный вариант блюда для человека с больной печенью
Липиды могут поступать в организм в составе различных видов растительных масел (кукурузы, оливы, подсолнуха), а также сливочного масла хорошего качества. Углеводные продукты представлены кашами (рис, гречка, овсянка, пшеничная), вчерашним хлебом и сухарями. Важно, чтобы в рационе питания пациента было достаточное количество овощей и фруктов. Они могут быть не только в сыром, но и в тушеном, отварном, запеченном в духовке виде.
Чтобы полностью вылечить гепатит Б, следует ограничить поступление в организм больного следующих продуктов питания:
- сала;
- маргарина и продуктов на его основе;
- пряностей;
- копченостей;
- консервов;
- алкоголя и газировки;
- мороженого и желе;
- жирных сортов мяса и рыбы;
- чеснока;
- орехов и т. д.
Важно! В меню больного должно быть не менее 5 приемов пищи в день. Важно употреблять большое количество жидкости (чистой воды, фиточая).
Как подобрать препараты?
Чтоб вылечиться от вирусного поражения печени, следует определить, какова стадия заболевания у пациента на данный момент. Дело в том, что действовать на вирус необходимо в момент его размножения. В таких условиях избавиться от заболевания можно будет навсегда. Чтобы уточнить стадию болезни, проводят ряд лабораторных и инструментальных исследований.
Обязательными являются биохимический анализ крови, определение наличия маркеров гепатита В, проведение анализа методом ПЦР для уточнения наличия ДНК возбудителя в организме больного, а также оценки вирусной нагрузки. Параллельно обследуется состояние печени при помощи ультразвукового исследования с допплерографией, уточняется степень фиброзных изменений при помощи проведения эластометрии. При необходимости назначается диагностика мутаций вируса и определение его устойчивости к ряду препаратов.
Большинство пациентов интересуется тем, сколько стоит комплексное обследование, которое назначается лечащим врачом для подбора правильной схемы терапии. Как правило, стоимость находится в пределах 20-25 тыс. руб., если анализы и инструментальная диагностика сделаны в частных лабораториях.
Лечение хронической формы
На вопрос о том, лечится гепатит В или нет, получен однозначный ответ. Да, гепатит излечим и достаточно успешно. Если сравнить прогнозы для пациентов с поражением печени вирусом В-типа, они намного утешительнее, чем для больных, которые встретились с С-типом возбудителя или комбинированным инфицированием.

Схема терапии подбирается только после получения результатов диагностики
Врачи выделили ряд критериев, по которым происходит оценка эффективности проводимой терапии:
- нормализация уровня трансаминаз в крови;
- отсутствие ДНК вирусных клеток, которое подтверждается методом ПЦР в режиме реального времени;
- исчезновение HBeAg;
- остановка прогрессирования ухудшения гистологической картины печени.
Снижение цифр трансаминаз до нормального уровня является биохимическим ответом на проводимое лечение. Уменьшение количества ДНК возбудителя и исчезновение HBeAg говорит о вирусологическом ответе. Нормализация показателей состояния печени на уровне гепатоцитов – гистологический ответ. Сочетание всех ответов называется полным ответом на терапию.
Важно! Стойким положительным результатом проводимого лечения называется нормализация всех вышеперечисленных показателей и удерживание их на таком уровне на протяжении 6-12 месяцев с момента окончания терапии.
На данном этапе с целью проведения противовирусной терапии чаще всего используются два препарата: Интерферон и Ламивудин.
Интерферон
Группа интерферонов характеризуется не только противовирусным действием. Эти препараты способны бороться с опухолевыми клетками и укреплять состояние иммунной системы организма. Ученые установили, что альфа-интерферон подавляет процесс размножения вируса гепатита В, что способствует развитию ремиссии заболевания. Однако препарат назначается не всем пациентам, поскольку существуют определенные ограничения по поводу критериев отбора для лечения.
Хороший вирусологический ответ на применение интерферона наблюдается у лечившихся людей с постоянно или периодически повышенными показателями АЛТ в сыворотке крови и наличием HBeAg. В случае если уровень АЛТ будет находиться на нормальных цифрах, ответ на проводимое лечение будет регистрироваться менее чем у 10% пациентов.
Эффективность терапии у пациентов детского возраста аналогична таковой у взрослых. Клинические данные доказали, что использование альфа-интерферона на фоне хронической формы заболевания, при которой отсутствует HBeAg, сопровождается положительным ответом на проводимое лечение, но чревато рецидивами заболевания на протяжении 5 лет с момента завершения лечения. Стойкое излечение достигается только у четверти пациентов.
Интерферон не рекомендуется использовать пациентам с циррозом печени, поскольку на фоне приема подобных препаратов уровень АЛТ в сыворотке крови резко увеличивается, что подтверждает появление цитолитического криза. Результатом может стать развитие печеночной недостаточности.

Противовирусный препарат назначается в виде инъекций под кожу, курс лечения – 3-4 месяца
Нежелательные реакции на проведение интерфероновой терапии:
- слабость;
- снижение аппетита;
- боль в суставах и мышцах;
- депрессивное состояние;
- снижение уровня лейкоцитов в крови;
- тревога;
- выпадение волос.
Ламивудин
Этот препарат останавливает процесс размножения вируса гепатита посредством встраивания активного вещества в растущие цепи ДНК. Рекомендован к назначению для пациентов, которые имеют HBeAg-положительный гепатит. Стойкий вирусологический и гистологический ответ наблюдается у половины больных. Детям, как правило, Ламивудин не назначают.
Препарат рекомендован и тем больным, которые не имеют HBeAg. В подобном случае эффективность терапии на протяжении 5 месяцев равна 63%. Ламивудин отлично подходит тем пациентам, которые устойчивы к действию альфа-интерферона. Также рядом исследований доказано, что медикамент можно использовать на фоне цирроза печени. Из нежелательных эффектов приема лекарства можно отметить незначительное повышение уровня трансаминаз в крови, однако это далеко не критично. В остальном препарат переносится довольно хорошо.
Другие препараты
Фамцикловир – клинические исследования доказали, что этот медикамент обладает противовирусным действием, но уступает в плане активности Ламивудину. Тем более что лекарство следует принимать трижды в сутки, поэтому маловероятно, что оно будет препаратом выбора.
Адефовир дипивоксил – препарат нельзя использовать в высоких дозах, поскольку он становится токсичным для почечного аппарата. Способен уменьшать количество ДНК вируса в организме больного. Тимозин – препарат хорошо переносится, стимулирует активность Т-клеточного иммунитета. В некоторых случаях комбинируется с другими лекарственными средствами.
При наличии выраженной интоксикации специалисты назначают проведение дезинтоксикационной терапии. Она включает введение в вену ряда растворов (натрия хлорид, реосорбилакта, гемодеза, реополиглюкина, глюкозы). Параллельно вводят гормональные средства. Начинают с высоких доз, постепенно их снижая.
Vemlidy – новый препарат, рекомендованный для использования в лечении гепатита В. Это средство европейского производства, которое назначают пациентам старше 12 лет и массой тела более 35 кг. В нашей стране лекарство пока недоступно.
Лечение злокачественной формы
Можно ли вылечить злокачественный гепатит? Злокачественная форма заболевания, которая чаще наблюдается у малышей, требует немедленной коррекции состояния организма. Более того, лекарственные препараты начинают вводить еще в момент угрозы ее развития.
Схема лечения:
- глюкокортикостероиды в вену;
- введение плазмы, альбумина, реополиглюкина;
- мочегонные средства с целью форсирования диуреза (Маннитол, Лазикс);
- гепарин в случае развития ДВС-синдрома;
- энтеросорбенты внутрь с целью ускорения выведения токсических веществ;
- антибактериальные препараты.

По показаниям проводят гипербарическую оксигенацию, плазмаферез, гемосорбцию
Диспансерный учет
В случае лечения в условиях стационара больного выписывают на 30-35 день от начала терапии. В это время функции организма восстановлены, показатели трансаминаз немного уменьшены. Больному врач выдает памятку. В ней описано, как правильно питаться, каков рекомендуемый режим.
Первый осмотр после выписки пациента проводится через 30 дней, далее – через 3, 4, 5 месяцев. Снимают с диспансерного учета в том случае, если дважды подряд показатели общих клинических анализов и биохимии в пределах нормы, а HBsAg отсутствует.
Пациенты интересуются о том, лечится ли гепатит народными средствами. На сайтах, посвященных терапии вирусного поражения печени, можно найти отзывы о том, что кто-то лечился/лечилась при помощи рецептов народной медицины. Однако следует помнить, что заменить полноценное медикаментозное лечение такими средствами не получится. Их можно использовать только в качестве дополнения с целью поддержки работы клеток печени и ускорения их регенерации.
Источник


