Как снизить сахар при гепатите а

Гепатит с диабетом диагностируется одновременно довольно часто. Гипергликемия ослабляет иммунитет, нарушает целостность кожных покровов, ухудшает работу печени. Это существенно повышает риск заражения вирусной инфекцией. Обе болезни требуют коррекции лечения, так как многие противовирусные средства повышают показатели глюкозы и вызывают ряд побочных реакций.
Взаимосвязь двух болезней
Выявлено, что распространенность гепатита С у людей с сахарным диабетом оказалась выше, чем в общем по популяции (5-33% против средних по планете 3%). Связано это с тем, что вирус гепатита С оказывает прямое действие на обмен глюкозы. Испанские ученые выяснили, что при инсулинорезистентности повышается активность антивоспалительных цитокинов. Гормоноподобные пептиды и белки способствуют появлению сахарного диабета.
Хронический гепатит С способствует образованию иммунных комплексов. Они расстраивают работу поджелудочной железы. В результате нарушается углеводный обмен, развивается диабет.
Риск заражения гепатитом увеличивается у всех диабетиков:
- Больные могут заразиться вирусом при многоразовом использовании глюкометров или шприцев, через которые вводится инсулин.
- Фактор, повышающий риск инфицирования, – это наличие ран на слизистых и коже у людей, страдающих от диабета. Через долго не заживающие язвы вирус с легкостью проникает в организм.
- Люди с диабетом вынуждены чаще посещать медицинские учреждения и проходить манипуляции, которые потенциально повышают риск инфицирования ВГС.
Вероятность заражения гепатитом на фоне сахарного диабета и наоборот повышается из-за того, что у больного очень ослаблен иммунитет.
Гепатит С не только способствует развитию диабета, но и в разы повышает вероятность появления рака или цирроза печени.
Клиническая картина
Сахарный диабет 2 типа и гепатит сопровождаются характерной симптоматикой. Это осветление каловых масс и изменение цвета мочи, ухудшение настроения, слабость, пожелтение белков глаз и лица.
Другие симптомы совместного протекания вирусной инфекции и эндокринного заболевания:
- ухудшение аппетита;
- постоянно повышенная температура (37-38,5°C);
- мышечная, суставная боль;
- увеличение печени (в зоне правого подреберья появляется выпирание).
Лечение гепатита С при сахарном диабете
При наличии характерных симптомов диабета и вирусного поражения печени нужно срочно обратиться к инфекционисту или гепатологу. Чтобы подтвердить диагноз, следует сдать общий и биохимический анализ крови, исследовать кровь на свертываемость. Также проводится ПЦР-диагностика, позволяющая определить присутствие возбудителя даже при его минимальной концентрации в крови.
Терапия вирусного поражения печени и диабета должна быть комплексной. Стоит отказаться от пагубных привычек, регулярно получать умеренную физическую нагрузку. Больному необходимо правильное питание, основанное на здоровых блюдах.
Особенности подбора лекарств
Лечение гепатита при диабете заключается в специфических препаратах, которые не вызывают гипергликемию. Пациенту назначаются противовирусные средства, гепатопротекторы, витамины группы В. Также рекомендован прием лекарств, снижающих уровень холестерина и нормализующих деятельность желчевыводящей системы.
Диабетики с гепатитом С не могут проходить традиционный курс терапии. Больным нельзя применять некоторые противовирусные препараты. Во время их приема увеличивается концентрация сахара в крови, ухудшается здоровье.
При тяжелом декомпенсированном нарушении углеводного обмена диабетикам противопоказано лечение интерфероном (часто назначаемое лекарство от гепатита С).
Интерферон увеличивает показатели глюкозы, нарушает обмен углеводов. Поэтому при диабете от применения препаратов, содержащих это вещество, стоит отказаться.
Значительно повысить вероятность выздоровления способны противовирусные средства, оказывающие прямое воздействие на возбудителя инфекции. Это Даклатасвир, Велпатасвир, Ледипасвир, Софосбувир и их дженерики из Индии или Египта. Подобные препараты не расстраивают углеводный обмен, практически не провоцируют негативных реакций.
Исследования показали, что при приеме противовирусных лекарств по назначенной врачом схеме у диабетиков нормализовался уровень глюкозы.
Диета при диабете и гепатите
При одновременном протекании заболеваний показано сбалансированное питание. Важно, чтобы количество калорий не было минимальным – для женщин около 1500 ккал, для мужчин – 1800 ккал в сутки.
Врачи рекомендуют ежедневно употреблять овощи и зелень. Эти продукты содержат компоненты, необходимые печени. Также они улучшают процессы переваривания в кишечнике.
Не менее полезно есть пищу, богатую белком. Мясо, рыба, орехи, бобовые, нежирная молочная продукция или семена нормализуют уровень сахара в крови.
Для энергии организму необходимы сложные углеводы, продукты, богатые клетчаткой, витаминами группы В, цинк, минералы. Все эти вещества содержит цельный овес, дикий или коричневый рис, гречка.
При хроническом гепатите С организм плохо перерабатывает железо. Переизбыток вещества перегружает печень. Поэтому продукты, содержащие железо, важно употреблять в умеренном количестве.
Чтобы не усугубить течение заболеваний, необходимо отказаться от употребления спиртного, вредной жирной пищи. Противопоказаны фаст-фуд, сладости, соленые продукты.
Так как диабет и вирусный гепатит часто протекают совместно, диабетикам необходимо сдавать анализы на ВГС каждые 3 года. Результаты исследований показали, что успешная терапия вирусной инфекции может предупредить опасные осложнения гипергликемии и облегчить течение хронического эндокринного заболевания.
Источник
Пациенты, страдающие от сахарного диабета, нередко страдают от воспалительных процессов в печени. Ведь повышенный уровень сахара способствует поражению этого органа, отвечающего за избавление организма от токсинов и продуктов переработки тяжелых жиров. Таким образом, диабетики гораздо чаще других страдают и от вирусного воспаления печени — гепатита С. Но каким образом происходит лечение гепатита С при наличии сахарного диабета? Об этом — наша следующая новость.
Особенности ВГС при сахарном диабете
Гепатит С и сахарный диабет являются тяжелыми заболеваниями, которые могут протекать как в острой, так и в хронической форме. При этом важно не давать хода развитию любого из этих заболеваний, так как в противном случае пациент может погибнуть.
Однако гепатит С не просто так назвали “ласковым убийцей” — нередко случается и так, что болезненное состояние пациента воспринимается как простудное, или же как банальное расстройство желудка. Поэтому, прежде чем начать подбирать идеально подходящую схему лечения гепатита С при сахарном диабете, следует внимательно изучить особенности этого тяжелого заболевания от момента заражения до появления первых симптомов и диагностики.
Заражение вирусным гепатитом С
Заразиться гепатовирусом страдающий от сахарного диабета пациент может точно так же, как и любой другой. Как известно, ВГС передается преимущественно через кровь, поэтому заражение может произойти:
- Во время хирургических операций;
- На приеме у стоматолога;
- В маникюрном или косметологическом кабинете;
- В процессе переливания крови или процедуры гемодиализа.
Следует помнить, что больные с повышенным содержанием сахара в крови гораздо восприимчивее к вирусу гепатита С, чем многие другие пациенты.
Поэтому в целях профилактики таким людям следует по возможности избегать медицинских или косметических процедур сомнительного качества.
Симптоматика ВГС при сахарном диабете
Однако при сахарном диабете гепатит С очень редко протекает в острой форме — гораздо реже, чем у изначально здоровых людей. Болезнь отличается стремительным развитием при очень скудной симптоматике. Обычно больной хронической формой гепатита С (ХГС) при повышенном уровне сахара в течение длительного времени не обнаруживает посторонних симптомов.
В более редких случаях могут наблюдаться подобные симптомы:
- Потемнение мочи. Она становится коричнево-бурого цвета;
- Обесцвечивание каловых масс;
- Приступы тошноты и рвоты;
- Общая подавленность и апатия;
- Тянущие боли в области печени;
- Расстройства сна;
- Незначительное повышение температуры.
Многие больные отмечают, что состояние при остром гепатите С при сахарном диабете очень напоминает гриппозное. Может даже появиться заметная отечность носоглотки и насморк. Также у диабетиков на наличие в крови требующего лечения вируса гепатита С могут указывать резко повысившийся уровень сахара в крови и постоянное чувство жажды.
Диагностика
Поставить диагноз гепатит Ц лечащий врач может только на основе анализов. Пациенту необходимо сдать кровь для проверки на наличие антигенов и антител вируса.
Гепатопробу следует сдавать натощак рано утром. В течение дня, предстоящего сдаче анализов, рекомендуется воздержаться от употребления пищи с повышенным содержанием жиров. Также не рекомендуется употреблять алкогольную продукцию.
В течение последующих суток результаты анализа будут готовы. Если они положительные, необходимо отправиться к гепатологу для составления подходящей схемы лечения гепатита С препаратами из Индии.
Схемы лечения гепатита С при сахарном диабете
В течение длительного периода лечение ВГС было недоступным для подавляющего числа диабетиков. Ведь лекарства от данного недуга были слишком дорогими. Однако с появлением недорогих индийских дженериков данная задача значительно упростилась.
В зависимости от генотипа вируса, который определяется дополнительным анализом, определяется одна из представленных ниже схем лечения гепатита С индийскими дженериками:
- Софосбувир в соотношении с ледипасвиром. Схема подходит для 1 и 4 генотипов ВГС. Терапия действенна в 97% случаев. Примеры препаратов — Ледихеп, Хепсинат ЛП;
- Софосбувир в совокупности с даклатасвиром. Подходит для абсолютно всех генотипов гепатовируса, действует в 97% случаев. Дженерики — Хепсинат+, Даклахеп+Совихеп;
- Софосбувир и велпатасвир. Подходит для всех, действует в 97% случаев. Медикаментозные препараты — Велпанат, Веласоф.
Также в процессе лечения индийскими дженериками диабетику следует принимать:
- Комплекс витаминов группы В;
- Гепатопротекторы для ускорения восстановления тканей печени;
- Лекарство Урсосан для снижения уровень холестерина в крови и нормализации выделения желчи.
Важно учесть! Прием препаратов следует согласовать с лечащим врачом.
Какие способы лечения гепатита С при диабете противопоказаны?
При диабете следует отказаться от лекарств от гепатита С на основе интерферонов. Причинами подобного запрета являются следствия подобной терапии:
- Повышение уровня сахара в крови пациента;
- Декомпенсация обмена углеводородного типа;
- Низкая действенность данного активного вещества на ВГС при диабете.
В свою очередь, рибавирин, применяющийся в терапевтических целях вместе с интерферонами, для монотерапии совершенно не пригоден. Поэтому лучшее лечение гепатовируса для диабетиков — терапия индийскими дженериками.
Диета при гепатите С и диабете
В процессе лечения ВГС при диабете ни в коем случае нельзя забывать о правильном питании. В противном случае все терапевтические действия теряют свою значимость. Итак, при сахарном диабете и гепатите С следует воздержаться от:
- Жирных продуктов;
- Жареной, консервированной и копченой пищи;
- Острых и пряных приправ, большого количества соли;
- Сладкого, мучного, сдобной выпечки и свежего хлеба;
- Кислых фруктов и овощей;
- Фаст-фуда;
- Газированных напитков;
- Алкогольной и табачной продукции.
При соблюдении указанных запретов лечение вируса гепатита С при помощи индийских дженериков принесет ожидаемые результаты уже после 12 недель терапевтического курса.
Источник
Гепатит С и сахарный диабет нередко диагностируются одновременно у одного человека. Диабетики подвергаются заражению в десять раз чаще остальных людей.
Сущность патологии
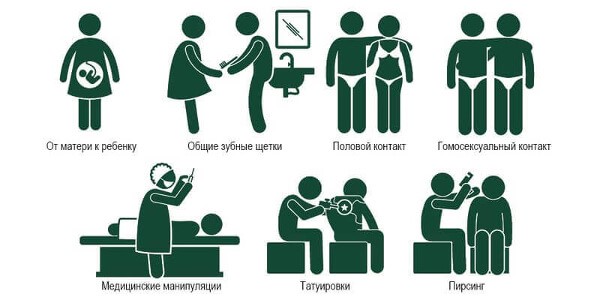
Гепатитом С называют заболевание печени, вызванное вирусом. Проникая в организм, он способен вызывать острый и хронический гепатит в легкой и тяжелой форме. Заболевание признается наиболее тяжелой формой вирусных гепатитов. Инкубационный период патологии может длиться 2–25 недель. Человек инфицируется при переливании донорской крови, многократного использования одного шприца, процедуре гемодиализа.
Заражение можно получить при нанесении татуировок, пирсинге, использовании маникюрных принадлежностей. Есть вероятность заражения половым путем, а также существует вертикальный путь заражения при родах, от больной матери к ребенку. При грудном вскармливании вирус не передается. Заражение может произойти при медицинских процедурах, в грубо нарушающих санитарные нормы учреждениях.
 Заболевание может протекать в острой, хронической форме и как вирусоносительство. Симптомы гепатита С сначала напоминают обычный грипп.
Заболевание может протекать в острой, хронической форме и как вирусоносительство. Симптомы гепатита С сначала напоминают обычный грипп.
У зараженного присутствует общее недомогание, ломота в костях, повышенная температура тела. Дальше проявляются признаки желтухи: боль в правом подреберье, тошнота, темная моча и светлый кал.
Инфицирование диабетиков
Инфицирование диабетиков гепатитом С происходит на фоне сниженного иммунитета. Частые инъекции увеличивают риск заражения патологией. Различают сахарный диабет первого и второго типа. Диабет первого типа является тяжелым хроническим заболеванием, характеризуется нарушением обмена глюкозы. При диабете первого типа у больного из-за дефицита инсулина обнаруживается повышение концентрации глюкозы в крови.
Диабет 1 типа называется инсулинозависимым, больные нуждаются в ежедневных инъекциях инсулина. Сахарный диабет 1 типа пока неизлечим. Опасность заключается в его осложнениях. Заболевание может спровоцировать болезни почек, глаз, сосудов ног, сердечно-сосудистой системы.
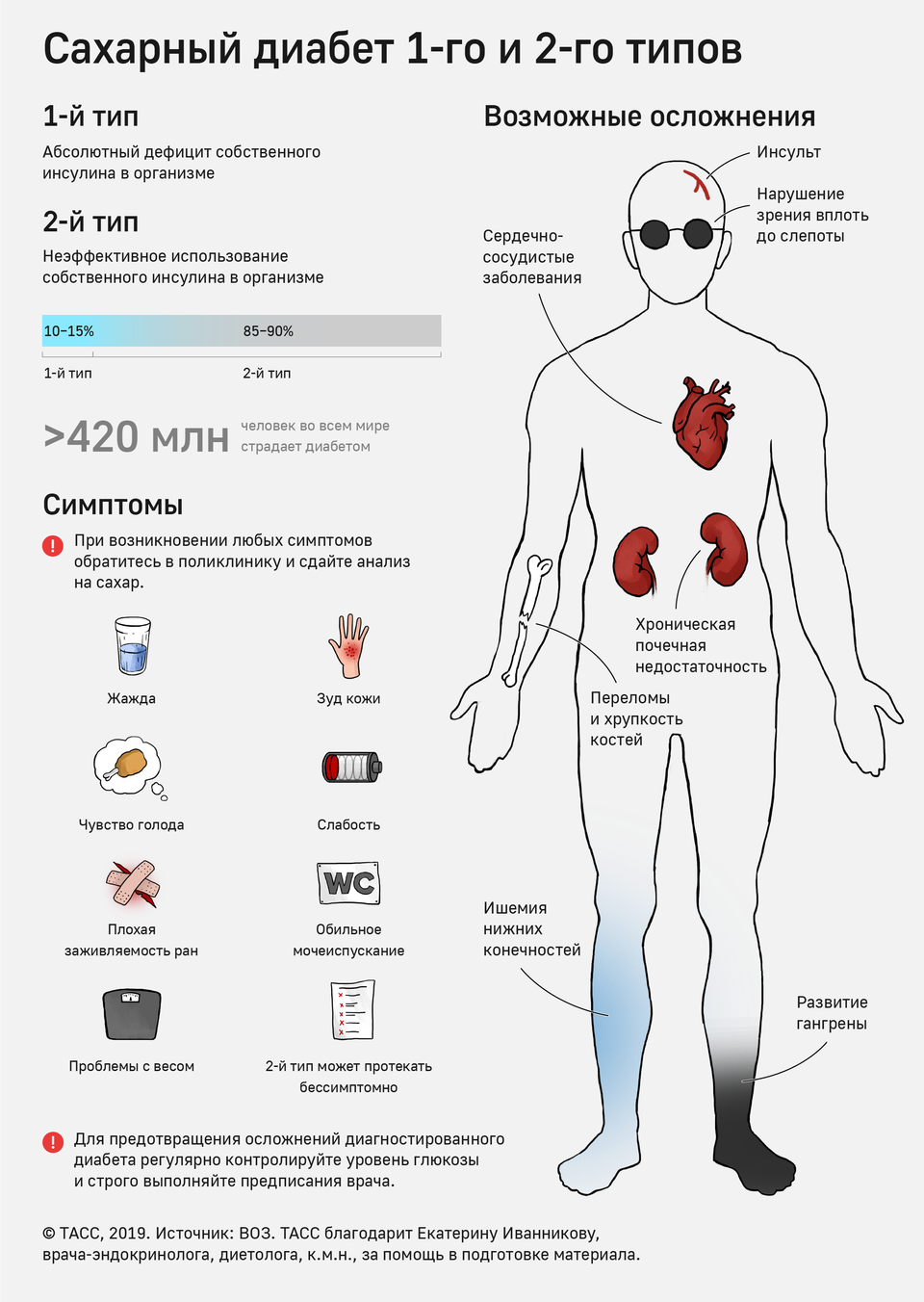 Люди, страдающие диабетом, подвергаются развитию слепоты и почечной недостаточности. Отмечается повышенное артериальное давление, нарушение потенции, у женщин могут возникнуть трудности с наступлением беременности. Заболевание диагностируют на основании:
Люди, страдающие диабетом, подвергаются развитию слепоты и почечной недостаточности. Отмечается повышенное артериальное давление, нарушение потенции, у женщин могут возникнуть трудности с наступлением беременности. Заболевание диагностируют на основании:
- анализа крови, взятого на голодный желудок;
- двухчасового теста на толерантность к глюкозе;
- анализа на гликированный гемоглобин.
Людям с сахарным диабетом первого типа следует избегать стрессов, эмоциональных нагрузок. Соблюдать правильный режим питания и заниматься спортом.
Сахарный диабет 2 типа чаще обнаруживается у взрослых, особенно в пожилом возрасте. Хроническая патология развивается вследствие нарушения углеводного обмена. Поджелудочная железа продуцирует недостаточное количество инсулина, что становится причиной большого содержания глюкозы в крови. Заболевание имеет наследственную предрасположенность. Чаще всего оно поражает людей с избыточной массой тела, излишний жир препятствует утилизации инсулина.
 Основные симптомы сахарного диабета могут проявляться в виде жажды, кожного зуда, слабости. У диабетиков второго типа могут развиться стенокардия, катаракта. Могут наблюдаться кожные поражения по типу фурункулов, карбункулов, и их медленный процесс заживления. При болезни требуется строгое соблюдение диеты. Больным категорически противопоказано сладкое и пища, богатая углеводами.
Основные симптомы сахарного диабета могут проявляться в виде жажды, кожного зуда, слабости. У диабетиков второго типа могут развиться стенокардия, катаракта. Могут наблюдаться кожные поражения по типу фурункулов, карбункулов, и их медленный процесс заживления. При болезни требуется строгое соблюдение диеты. Больным категорически противопоказано сладкое и пища, богатая углеводами.
Диабет 2 типа поддается лечению при условии длительного поддержания сахара в норме. Лекарственная терапия способствует снижению усвоения сахара, улучшает деятельность поджелудочной железы. Необходимым условием также является избавление от лишнего веса, отказ от курения и алкоголя. Рекомендуется уделить значительное время физическим упражнениям, занятиям спортом.
Особенности лечения
Сахарный диабет и гепатит — трудноизлечимые патологии, оставляющие после себя тяжелые последствия. Гепатит у пациентов с сахарным диабетом чаще протекает со стертыми симптомами.
У больного могут проявляться следующие признаки:
- темная моча;
- обесцвечивание каловой массы;
- желтушность кожных покровов и склер глаз;
- боли в правом подреберье;
- повышенная температура тела;
- апатия и депрессия;
- сниженный аппетит;
- мышечные и суставные боли.
Для подтверждения диагноза проводятся:
-
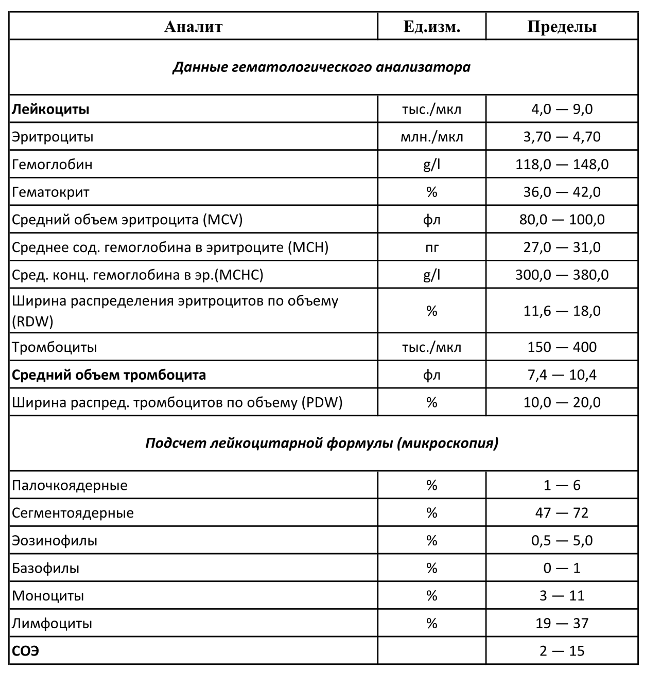 общий анализ крови;
общий анализ крови; - биохимический анализ;
- индикация HCV-PHK с помощью ПЦР;
- анализ системы свертываемости крови.
Гепатит С оказывает неблагоприятное влияние на течение сахарного диабета. Лечение гепатита при сахарном диабете сопровождается определенными проблемами. Трудность заключается в том, что лекарственные средства, используемые против гепатита, повышают уровень сахара в крови и декомпенсируют углеводный обмен. В связи с этим врач назначает вдвое уменьшенную дозу медикаментов и более продолжительный курс лечения.
На протяжении всего лечения необходим контроль уровня глюкозы в крови. Лечение гепатита с сахарным диабетом должно проходить под строгим контролем врача-инфекциониста.

Назначают прием:
- Противовирусного препарата — Рибаверина.
- Интерферон-альфа — требует осторожного применения при диабете. В случае возникновения декомпенсанции по углеводному обмену дозу препарата уменьшают либо отменяют совсем.
- Для улучшения работы печени необходим прием гепатопротекторов.
- Стимулировать иммунитет следует иммуномодулирующими препаратами.
- На протяжении курса лечения необходимо придерживаться строгой диеты с исключением алкоголя, жирной и жареной пищи. Запрещены продукты, усиливающие секрецию пищеварительных ферментов.
- Уросан — препарат, стабилизирующий клеточные мембраны, и препятствующий разрушению клеток печени. Оказывает желчегонное действие, выводит холестерин, улучшает состояние желчных протоков.
- Терапия Софосбувиром не имеет противопоказаний для диабетиков.
Лечение гепатита при диабете — процесс тяжелый и дорогостоящий, требующий индивидуальной схемы с учетом лабораторных анализов.
Профилактические мероприятия
Больные диабетом должны соблюдать меры предосторожности, используя расходные материалы для замера уровня глюкозы в крови и инъекций инсулина. Целесообразно проводить тесты индивидуальным прибором.
При сахарном диабете важно поддерживать иммунитет, принимать витаминно-минеральные комплексы, заниматься спортом и закаливанием организма. Так как у диабетиков гепатит протекает в бессимптомной форме, следует регулярно проводить исследование крови на наличие вируса гепатита в организме.
Необходимо избегать случайных половых контактов, пользоваться контрацептивами. Соблюдать элементарные нормы личной гигиены: не пользоваться чужими бритвенными приборами, маникюрными инструментами. При посещении тату-салонов следует убедиться о соблюдении стерилизации инструментария.
Источник
Сахарный диабет и жировая болезнь печени
 Сахарный диабет – это заболевание, связанное с нарушением одной из функций поджелудочной железе, а именно регулированием уровня сахара (глюкозы) в крови. Это та самая ситуация, когда поджелудочная железа и выделяемые ей регуляторные вещества не справляются с возложенной на них нагрузкой.
Сахарный диабет – это заболевание, связанное с нарушением одной из функций поджелудочной железе, а именно регулированием уровня сахара (глюкозы) в крови. Это та самая ситуация, когда поджелудочная железа и выделяемые ей регуляторные вещества не справляются с возложенной на них нагрузкой.
Автор статьи:
Вялов Сергей Сергеевич
- Кандидат медицинских наук
- гастроэнтеролог-гепатолог GMS Clinic
- член Американской гастроэнтерологической ассоциации (AGA)
- член Европейского общества изучения печени (EASL)
- член Российской гастроэнтерологической ассоциации (РГА)
- член Российского общества по изучению печени (РОПИП)
- Автор более 110 печатных работ, в периодической и центральной печати, книг, практических руководств, методических рекомендаций и учебных пособий.
Просмотров: 33755
Время на чтение: 8 мин.
Сахарный диабет – это заболевание, связанное с нарушением одной из функций поджелудочной железе, а именно регулированием уровня сахара (глюкозы) в крови. Это та самая ситуация, когда поджелудочная железа и выделяемые ей регуляторные вещества не справляются с возложенной на них нагрузкой.
Что делает в организме поджелудочная железа?
Поджелудочная железа состоит из 2-х частей, находящихся одна внутри другой. Одна из частей, нам более известная, выполняет пищеварительную функцию. Он выделяет различные вещества – ферменты, переваривающие преимущественно жиры и углеводы. Нарушение данной функции поджелудочной железы, связанное с ее воспалением и снижением выработки ферментов, называется панкреатит. Он бывает острый и хронический. Однако в рамках сахарного диабета нас это мало интересует.
Другая часть поджелудочной железы, расположенная в виде так называемых островков Лангерганса, выделяет большое количество регулирующих веществ – гормонов. Часть этих гормонов отвечает за рост и развитие организма и более значима в молодом возрасте. Другая часть гормонов, собственно, отвечает за регулирование уровня глюкозы в организме.
Зачем нам нужна глюкоза?
Глюкоза является основным источником энергии в организме, ей питаются все клетки, ткани и органы, в том числе и мозг. Поскольку значение глюкозы в организме чрезвычайно велико, то организм различными способами поддерживает ее постоянное количество в крови. Мы можем определить уровень глюкозы, в норме ее концентрация в крови составляет от 3,5 до 5,5 ммоль/л (данный диапазон может меняться в разных лабораториях в зависимости от используемых ими реактивов).
Таким образом, для нормальной работы в первую очередь мозга и остальных органов в крови должна поддерживаться постоянная концентрация глюкозы. Снижение ее количества называется гипогликемия и может привести к тяжелым осложнениям, вплоть до гипогликемической комы! Повышение количества глюкозы называется гипергликемия и также может привести развитию сахарного диабета, к тяжелым осложнениям со стороны сердца, мозга, сосудов, вплоть до гипергликемической или гиперосмолярной комы!
Уровень глюкозы (сахара) в организме можно сравнить с количеством бензина в машине. Например, когда водитель замечает низкий уровень бензина, на котором работает двигатель, он едет на заправочную станцию и пополняет запас топлива в баке. Точно также и организм, замечая низкий уровень глюкозы, с помощью мозга сообщает нам о том, что необходимо поесть. Водитель заправляет свою машину таким количеством топлива, которое необходимо ему, чтобы доехать до следующей автозаправочной станции или до места назначения. Так же и мозг дает сигнал о насыщении, когда отмечает уровень потребленной пищи, достаточный до следующего перекуса.
Как развивается сахарный диабет?
Это заболевание развивается, когда мы заправляем свой организм с избытком, таким количеством, которое ему не нужно. Но, если водитель заливает слишком много топлива в машину, то оно выливается из бензобака наружу, создавая опасность возгорания не только автомобиля, но и всей заправочной станции. Напротив, человек, заправляя свой организм избытком высокоэнергетической пищи, создает повышенную нагрузку на печень и поджелудочную железу. Если переедание, главным образом высокоэнергетической пищи, богатой углеводами и жирами, происходит на регулярной основе, в конце концов организм не выдерживает этой нагрузки… Тогда развивается панкреатит, диабет, жировая болезнь печени.
Как сахарный диабет связан с печенью?
Оказывается все достаточно просто. Наше кровообращение устроено таким образом, что все вещества, переваренные в желудке и кишечнике, всасываются в кишечнике в кровь, которая в дальнейшем поступает частично в печень. И кроме высокой нагрузки на пищеварительную часть поджелудочной железы, ведь она должна переварить весь этот объем пищи, создается высокая нагрузка на печень и регулирующую часть поджелудочной железы.
Печень должна пропустить через себя все жиры из пищи, а они оказывают на нее повреждающее воздействие. Поджелудочная железа, должна куда-то «пристроить» все полученные с пищей углеводы и глюкозу – ведь ее уровень должен быть стабильным. Так организм превращает излишек углеводов в жиры и опять появляется повреждающее действие жиров на печень! А поджелудочная железа истощается, вынужденная вырабатывать все больше и больше гомонов и ферментов. До определенного момента, когда в ней развивается воспаление. И печень, постоянно повреждаясь, до определенного момента не воспаляется.
Что такое метаболический синдром?
Когда оба органа повреждены и воспалены, развивается так называемый метаболический синдром. Он сочетает в себе 4 основных компонента: стеатоз печени и стеатогепатит, сахарный диабет или нарушение устойчивости к глюкозе, нарушение обмена жиров в организме, поражение сердца и сосудов.
 Стеатоз печени и стеатогепатит
Стеатоз печени и стеатогепатит
Все полученные жиры содержат холестерин, триглицериды и различные липопротеиды. Они накапливаются в печени в большом количестве, могут разрушать клетки печени и вызывать воспаление. Если избыток жиров не может полностью нейтрализоваться печенью, он разносится кровотоком к другим органам. Отложение жиров и холестерина на кровеносных сосудах приводит к развитию атеросклероза, в дальнейшем провоцирует развитие ишемической болезни сердца, инфарктов и инсультов. Отложение жиров и холестерина повреждает и поджелудочную железу, нарушая обмен глюкозы и сахара в организме, способствуя тем сама развитию сахарного диабета.
Накопленные в печени жиры подвергаются воздействию свободных радикалов, и начинается их перекисное окисление. В результате образуются измененные активные формы веществ, обладающие еще большим разрушающим действием в отношении печени. Они активируют определенные клетки печени (звездчатые клетки) и нормальная ткань печени начинает замещаться соединительной тканью. Развивается фиброз печени.
Таким образом, вся совокупность изменений, связанных с обменом жиров в организме повреждает печень, приводит к развитию:
— стеатоза (избыточного накопления жиров в печени),
— стеатогепатита (воспалительных изменений печени жировой природы),
— фиброза печени (образования в печени соединительной ткани),
— цирроза печени (нарушения всех функций печени).
Когда и как заподозрить эти изменения?
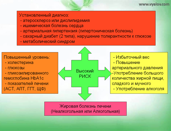
Раньше всего нужно начинать бить тревогу тем, у кого уже установлен диагноз. Это может быть один из перечисленных ниже диагнозов: атеросклероз, дислипидемия, ишемическая болезнь сердца, стенокардия, перенесенный инфаркт миокарда, постинфарктный атеросклероз, артериальная гипертензия, гипертоническая болезнь, сахарный диабет, нарушение толерантности к глюкозе, инсулинорезистентность, метаболический синдром, гипотиреоз.
Если у Вас установлен один из перечисленных диагнозов, обратитесь к врачу для проверки и контроля состояния печени, а также назначения лечения.
Если в результате обследования у Вас выявили отклонения одного или нескольких лабораторных показателей в анализе крови, например, повышенный уровень холестерина, триглицеридов, липопротеидов, изменения уровня глюкозы или гликозилированного гемоглобина, а также повышение показателей, характеризующих функцию печени – АСТ, АЛТ, ТТГ, ЩФ, в некоторых случаях Билирубин.
При повышенном уровне одного или нескольких параметров, также обратитесь к врачу для уточнения состояния здоровья, проведения дальнейшей диагностики и назначения лечения.
Если у Вас есть один или несколько симптомов или факторов риска развития заболеваний, Вам также нужно обратиться к врачу для более точной оценки риска, определения необходимости проведения обследования и назначения лечения. Факторами риска развития или симптомами метаболического синдрома являются избыточный вес, большой объем талии, периодическое или постоянное повышение артериального давления, употребление большого количества жирной или жареной пищи, сладкого, мучного, алкоголя.
 Что будет рекомендовать врач?
Что будет рекомендовать врач?
В любом случае, при наличии заболевания или наличии повышенных показателей в анализах или наличии симптомов и факторов риска, необходима консультация специалиста!
Нужно обратиться сразу к нескольким специалистам – терапевту, кардиологу, эндокринологу и гастроэнтерологу. Если в данной ситуации больше всего интересует состояние печени, можно обратиться к гастроэнтерологу или гепатологу.
Врач определит серьезность нарушений или степень тяжести заболевания, в зависимости от этого при реальной необходимости назначит обследование и подскажет, что именно в этом обследовании будет иметь значение для оценки рисков.
До, после или во время проведения обследования врач может назначить лечение, это будет завесить от выраженности обнаруженных симптомов и нарушений.
Чаще всего для лечения жировой болезни печени в сочетании с сахарным диабетом, то есть при наличии метаболического синдрома используется несколько лекарственных препаратов: для коррекции состояния печени, для снижения уровня холестерина, для восстановления чувствительности организма к глюкозе, для снижения артериального давления, для снижения риска инфарктов и инсультов, и некоторые другие.
Самостоятельно экспериментировать с модификацией лечения или подбором препаратов небезопасно! Обратитесь к врачу для назначения лечения!
Какие препараты используются для восстановления функции печени?
Важную роль в лечении занимает снижение избыточного веса, увеличение физической активности, специальная диета с пониженным уровнем холестерина и быстрых углеводов, в зависимости от ситуации, возможно, придется даже считать «хлебные единицы».
Для лечения заболеваний печени существует целая группа препаратов, которые называются гепатопротекторы. За рубежом эта группа препаратов называется цитопротекторы. Эти препараты имеют различную природу и химическую структуры – есть растительные препараты, препараты животного происхождения, синтетические лекарственные средства. Безусловно, свойства этих препаратов различны и используются они преимущественно при разных заболеваниях печени. В тяжелых ситуациях используется сразу несколько медикаментов.
Для лечения жировой болезни печени обычно назначаются препараты урсодезоксихолевой кислоты и эссенциальные фосфолипиды. Эти лекарственные средства уменьшают перекисное окисление жиров, стабилизируют и восстанавливают клетки печени. За счет этого повреждающее действие жиров и свободных радикалов уменьшается, также уменьшаются и воспалительные изменения в печени, процессы образования соединительной ткани, как следствие замедляется развитие фиброза и цирроза печени.
Препараты урсодезоксихолевой кислоты (Урсосан) оказывают в большей степени стабилизирующее действие на клеточные мембраны, препятствуя тем самым разрушению печеночных клеток и развитию воспаления в печени. Урсосан также обладает желчегонным действием и увеличивает выделение холестерина вместе с желчью. Именно поэтому предпочтительное его использование при метаболическом синдроме. Кроме этого, Урсосан стабилизирует желчевыводящие пути, общие у желчного пузыря и поджелудочной железы, оказывая на эти органы благоприятное воздействие, что особенно важно при панкреатитах.
Жировая болезнь печени, сочетающаяся с нарушением обмена сахара и глюкозы, требует использования в лечении дополнительных медикаментозных препаратов.
В данной статье приведена ограниченная информация о методах и способах лечения болезней печени. Благоразумие требует обращения к врачу для подбора правильной схемы лечения!
Источник


 Стеатоз печени и стеатогепатит
Стеатоз печени и стеатогепатит Что будет рекомендовать врач?
Что будет рекомендовать врач?
