Кишечные инфекции пониженная температура
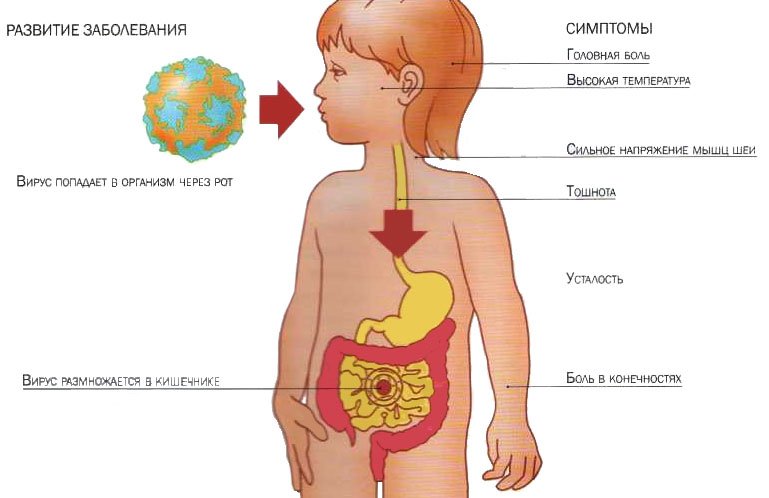
Существует более 35 видов инфекций, поражающих органы желудочно-кишечного тракта. Возникновение болезней провоцируют патогенные микроорганизмы – бактерии, вирусы, которые, попадая на любую слизистую, распространяются по организму за 2-3 часа. Начинается интоксикация – тошнота, вялость, дрожь в конечностях.
Температура при кишечной инфекции поднимается всегда и считается нормальным сопутствующим симптомом.
Особенности появления температуры
Заражение патогенными микробами происходит при попадании бактерии в желудок с водой, через предметы общего пользования, продукты питания, при рукопожатии. Даже при кратковременном контакте с больным инфицирование констатируется в 8 случаев из 10. Чем выше иммунитет, тем ниже риск заражения.
Причины
Температура может о себе дать при наличии следующих причин:
- попадания бактерии;
- интоксикации;
- активации защитных сил.
Именно иммунная система первой реагирует на проникновение бактерии, так как срабатывает сигнал о “включении” защитных ресурсов организма.
Внешнее проявление такой реакции – повышение температуры тела. В 90% случаев лихорадка при диагнозе «острая кишечная инфекция» – первый признак заболевания, симптом интоксикации.
Некоторые инфекции сопровождаются температурой всего несколько часов, затем показатель спадает. Это означает, что организм адаптировался к изменениям и готов справиться с заражением, без стресса, с минимальными потерями ресурсов.
При ряде сложных инфекций (стафилококке, остром сальмонеллезе) лихорадка продолжается до 4 дней, а цифры на термометре бывает доходят до 38.5 С°. Причем чаще первичный показатель держится до окончания лечения.
Если сбить температуру не удается, после приема жаропонижающих, значит, в кишечнике сильное воспаление, развиваются осложнения. Нужно вызывать скорую помощь.
Иногда у пациента при симптомах – понос, рвота, слабость, уже во время лечения поднимается столбик градусника. Это означает, что терапия неэффективна, необходима срочная госпитализация. Чаще встречается у больных, которые устраняют заболевание без осмотра и диагноза врача.
Низкая температура
Около 8% пациентов отмечают во время течения кишечной инфекции пониженную температуру, ниже 36,5 С°. Причины гипотермии обусловлены состоянием иммунитета.
Пониженная температура может быть вызвана:
- иммунодефицитом, когда организм не в силах распознать и побороть инфекцию (часто при ВИЧ);
- слабостью после отступления высокой температуры при положительной динамике;
- интоксикации препаратами (курс антибиотиков).
Гипотермия после инфекции – нормальное явление на фоне выздоровления. Часто по утрам температура тела у пациентов не поднимается выше отметки 36,0 С°. Через 2-4 дня состояние нормализуется. В это время нужно ограничить физические нагрузки, больше отдыхать, выпивать не менее 2-х литров жидкости в сутки.
Симптомы
Любая кишечная инфекция сопровождается воспалением слизистых оболочек органов ЖКТ, которые провоцируют расстройства функций системы. Отравление плазмы бактериями также вызывает автоматический иммунный ответ, начинаются действия по отторжению патогенных микробов.
Сопутствующие признаки
Признаками кишечной инфекции является:
- тошнота, рвота;
- жидкий стул;
- потеря аппетита;
- слабость;
- дрожь в конечностях;
- боль в животе;
- сухость во рту;
- налет на языке (серый на средней и задней части);
- тяга ко сну.
В норме первые признаки кишечной инфекции определяются при осмотре ротовой полости, опросе больного. На языке больного образуется плотный налет, желтого, коричневого, серого цвета, который не получается стереть щеткой.
Вначале, пока не появилась диарея, рвота, держится субфебрильная температура тела, составляющая до 37,3 С°. В этот период человек чувствует слабость, сонливость, тошноту. По статистике, лишь 2% пациентов начинают терапию на этом этапе.
На 3-4 день начинается реакция на интоксикацию – понос, рвота, воспаляются миндалины глотки.
Температура повышается до 38,5 С°. В этот период не рекомендуется останавливать рвоту и понос, таким образом организм избавляется от токсинов, выбрасывает содержимое кишечника наружу.
Моторика ЖКТ восстанавливается самостоятельно в течение 7 дней, но необходима медикаментозная поддержка. Микрофлора кишечника нарушается, воспаление разъедает стенки, естественный микробный биоценоз сбивается.
Если вирус всегда провоцирует диарею, то на фоне паразитарной кишечной инфекции у пациента иногда диагностируют запор. Причина – глистные инвазии.
Сопутствующие симптомы – раздраженный кишечник, вздутие, газообразование. Микробы скапливаются в вакууме кишечника, размножаются, препятствуют нормальной моторике. Интоксикация усиливается, поднимается высокая температура до 39 С°. В этом случае необходимо экстренное помещение больного в стационар.
Лечение
Жар – нормальное явление при инфекциях и воспалительных процессах. Это защитный механизм, который реагирует на инородные микроорганизмы.
Чем выше показатель температуры у взрослых, тем активнее вырабатывается интерферон (белок, оказывает противовирусное, иммуностимулирующее действие). Для того чтобы этот белок эффективно работал, не нужно его «подавлять», сбивая температуру, которая ниже 38,0 С°.
Если выпить жаропонижающее при субфебрильных показателях, устранится только симптом, но организм перестанет противодействовать инфекции.
Если показатель термометра превышает отметку 38С°, значит, естественные силы организма не справляются, подается сигнал тревоги. А раз так, то необходимо подключать медикаменты.
Медикаменты
Для снижения температуры используют:
- Парацетамол;
- Найз;
- Ацитаменофен;
- Тайленол;
- Цефекон.
Если принять парацетамол, температура спадет в течение 3-4 часов, действие препарата длится 8 часов. Против воспаления лекарство малоэффективно, но быстро снимает лихорадочный синдром.
Назначают медикамент детям (сироп, свечи) и взрослым (таблетки). Максимальный курс лечения – 7 дней.
Найз – относительно безопасный препарат при диарее. Снимает жар, обезболивает. Не назначают лекарство при эрозиях, язвах ЖКТ. Можно выпить медикамент однократно, нет накопительного эффекта. Прописывают средство в возрасте от 2-х лет.
Ацитоменофен, Тайленол, Цефекон – самые часто назначаемые препараты. Отсутствие побочных эффектов со стороны ЖКТ позволяет эффективно побороть гиперемию за 3-4 дня.
Не рекомендуется при диарее принимать Ибупрофен, Нурофен.
В составе препаратов есть вещества, которые увеличивают воспаление на слизистых тканях. Жар спадает, но усиливаются боли в животе, субфебрильная температура может сохраняться.
При выраженной диарее
Если понос выраженный, дефекация происходит больше 4 раз в день, назначается комплексное лечение. Жаропонижающие средства действуют в комплексе с антибактериальными лекарствами.
При диарее могут назначать такие препараты, как:
- Сорбенты – Де-нол, Смекту, Балигнин.
- Противовоспалительные – Диклофенак, Индометацин.
- Фитопрепараты – отвары ромашки, дуба, черемухи.
- Ферменты – Креол, Фестал, Мезим.
- Стабилизаторы кишечной моторики – Папаверин, Но-шпу.
Индивидуально, в зависимости от природы инфекции, назначают антисептические препараты, антибиотики, пробиотики. Не рекомендуется принимать Лоперамид, Имодиум, которые останавливают понос, так как токсины скапливаются в кишечнике, провоцируя развитие осложнений.
При выраженной рвоте
Рекомендуется пить воду комнатной температуры (можно сок, морс, компот), есть злаковые каши, овощные салаты с укропом. С промежутками в 3 часа можно употреблять куриный бульон, суп без поджарки.
При рвоте можно также обратить внимание на такие препараты:
- Церукал;
- Регидрон;
- Бускопан;
- Мотилиум;
- Домперон.
Если при патологии температура поднялась выше 38,5 С° и не помогают жаропонижающие, необходима госпитализация в стационар. Назначают в этом случае антибактериальные препараты, инъекционные, а также капельное введение жаропонижающих средств.
Температура у детей
Любые лекарства, снижающие температуру, имеют побочные эффекты, чаще воздействуют на почки, печень. Поэтому, когда болеет ребенок, назначать жаропонижающие в виде суспензии, таблеток рекомендуется, если традиционные методы не помогают.
Чтобы снизить температуру у малышей в домашних условиях можно:
- обтереть ребенка тряпкой, смоченной теплой водой;
- каждый час давать по 200 мл жидкости (воду, морс);
- не укрывать теплым одеялом;
- подобрать хлопковую тонкую одежду;
- обложить грелками, наполненными прохладной водой.
У ребенка температура тела восстанавливается самостоятельно, без препаратов, чаще, чем у взрослых. Обычно через 3 дня отметка на термометре снижается на 2-3 деления (например, с 38,5 С° до 38,2 С°). Но если показатель без приема жаропонижающего растет, экспериментировать недопустимо.
От температуры помогают такие лекарства:
- Суспензии, сироп Мексален, Дафалган.
- Свечи ректальные (если без поноса) – Цефекон Д, Вибуркол.
- Таблетки – Парацетамол, Найз.
Использовать медикаменты нужно, если наблюдается частое, тяжелое дыхание, конечности ребенка холоднее, чем голова, есть озноб, бледность. В такой ситуации температура не сбивается быстро, нужно 3-4 часа, плюс повышенная дозировка препарата.
Опасно, если столбик термометра держится на отметке выше 39,0 С° (у взрослых) или 38,5 С°(у детей) длительно и непрерывно. Результатом бездействия станет нарушение в работе нервной системы, спазмы сосудов. Недопустимо игнорировать показатели температуры у больного.
Источник
Опубликовано: 29 января 2016 в 15:58
 Когда у ребенка появляются одновременно понос и невысокая температура (до 37,5 градусов), подобные симптомы могут указывать на наличие целого ряда заболеваний. Опасна также и пониженная температура (до 35 градусов) в сочетании с диареей. Она может быть вызвана несколькими причинами. Какими, давайте разбираться вместе.
Когда у ребенка появляются одновременно понос и невысокая температура (до 37,5 градусов), подобные симптомы могут указывать на наличие целого ряда заболеваний. Опасна также и пониженная температура (до 35 градусов) в сочетании с диареей. Она может быть вызвана несколькими причинами. Какими, давайте разбираться вместе.
У ребенка маленькая температура при поносе может возникать по разным причинам. У малышей в первые два месяца жизни она указывает на несовершенство системы терморегуляции. Одновременно понос сопровождается упадком сил во время развития кишечной инфекции или сразу же после окончания инфекционного заболевания у более старших детей. Дело в том, что люба кишечная инфекция сопровождается жаром, поэтому больному ребенку дают специальные средства, способные его снизить. Прием жаропонижающих средств нередко становится причиной снижения температуры тела ниже уровня нормы.
Значительное понижение показателей может происходить сразу после лечения и выздоровления маленького ребенка. Подобное состояние медики называют «упадком сил». Детский организм очень быстро приходит в себя, поэтому состояние постепенно приходит в норму.
 Существуют факторы, которые могут спровоцировать появление одновременно диареи и низкой температуры тела. Их необходимо отдельно перечислить:
Существуют факторы, которые могут спровоцировать появление одновременно диареи и низкой температуры тела. Их необходимо отдельно перечислить:
- Нехватка витаминов и минералов. При развитии анемии, например, очень часто наблюдаются длительное понижение температуры и понос. Такая же реакция может возникнуть, когда неокрепший подростковый организм подвергается стрессам, вызванным использованием разных несбалансированных диет. Они вызывают стремительное истощение, а далее по цепочке: физиологические процессы замедляются, температура падает до 35 градусов, формируется расстройство желудка, появляется понос.
- Сбои работы иммунной системы, ее ослабление после перенесенных заболеваний, каких-либо воздействий на иммунитет. Подобные сбои очень часто сопровождаются невысокой температурой и затяжным поносом.
- Специфичные интоксикации. Обычное пищевое отравление вызывает резкий жар, но иногда детский организм по-особенному реагирует на какой-то один токсин, помимо описываемого симптома, сильным ознобом и тремором рук. Но самый типичный случай – передозировка тетраэтилсвинцом.
- Хронические стрессы. Организм ребенка очень чутко реагирует на излишнее психологическое перенапряжение. Очень опасен синдром хронической усталости в подростковом возрасте. Именно он и может спровоцировать длительное понижение параметров тела, а также расстройство работы желудочно-кишечного тракта, проявляющееся в виде поноса. Подобные состояния нельзя игнорировать, так как есть вероятность развития дисфункции других внутренних систем.
Можно еще обозначить несколько факторов, способных спровоцировать появление низкой температуры и поноса. Это аллергическая реакция, низкий уровень гемоглобина, эндокринные патологии, заболевания головного мозга.
Низкая температура и понос, что делать?
 Если температура при диарее упала меньше нормы, но очень быстро восстановилась, беспокоиться не стоит. Обратиться к врачу необходимо только тогда, когда такое состояние длится в течение двух дней. В первую очередь стоит показать ребенка педиатру. Он оценит общее состояние, проведет обследование больного, назначит анализы (общий анализ крови, ЭКГ, биохимия крови). Это поможет установить причину и назначить эффективное лечение.
Если температура при диарее упала меньше нормы, но очень быстро восстановилась, беспокоиться не стоит. Обратиться к врачу необходимо только тогда, когда такое состояние длится в течение двух дней. В первую очередь стоит показать ребенка педиатру. Он оценит общее состояние, проведет обследование больного, назначит анализы (общий анализ крови, ЭКГ, биохимия крови). Это поможет установить причину и назначить эффективное лечение.
Когда низкая температура и понос являются следствием переутомления или снижения иммунитета, врач откорректирует рацион, посоветует изменить режим для больного, увеличить физическую активность.
Когда существуют подозрения на скрытые хронические заболевания, возникает необходимость в дополнительных консультациях у других профильных врачей, у детского невролога, например, врача функциональной диагностики, гастроэнтеролога, эндокринолога. Они могут назначить дополнительные анализы и развернуть лечение в другое русло. Важно довести до нормы все показатели.
Источник
Все родители знают, когда у ребёнка повышается температура тела – это означает, что ребёнок начинает заболевать какой-то инфекцией. А при пониженной температуре, родители в растерянности, вроде бы ребёнок и не болен, но всё равно с ним что-то не так. Что делать при лихорадке мамы прекрасно знают, а что делать при низкой температуре тела у малыша, вызывает у родителей затруднения.
Понижение температуры тела называется гипотермией. Различают три степени гипотермии: лёгкая (35-33°С), умеренная (33-28°С), глубокая (ниже 28°С).
Причины
Самая частая причина понижения температуры – это наружное охлаждение. Новорожденный ребёнок и детки до года имеют несовершенную терморегуляцию, тонкий слой подкожно-жировой клетчатки, высокое соотношение поверхности тела и массы, они легко перегреваются и переохлаждаются. Обычно температура тела у новорожденных детей может колебаться от 35,5 до 37.5 градусов.
Инфекционные заболевания. При инфекционном заболевании, в большинстве случаев происходит повышение температуры тела. Организм ребёнка самостоятельно повышает температуру, чтобы оказать губительное действие на вирус или бактерии. При повышении температуры тела, теплоотдача также повышается.
После того, как организм избавляется от инфекции, температура тела начинает понижаться: центр терморегуляции выставляет температуру 36.6°С, понижается обмен веществ, начинается восстановление организма. А вот сосуды иногда, после перенесенных инфекций, остаются расширенными, вот именно через них ребёнок теряет тепло. Клинически это проявляется холодным потом, ребёнок легко мёрзнет.
Снижение аппетита, также может приводить к пониженной температуре тела у ребёнка. Больше всего энергии выделяется при расщеплении жиров, затем белков и углеводов. Поэтому если диета ребёнка содержит одни углеводы или ребёнок плохо ест, то энергетический баланс нарушится и организму придётся компенсировать потери, сниженным образованием тепла.
Кишечная инфекция. С обильным жидким стулом и рвотой, организм ребёнка теряет очень много тепла и энергии. После перенесенных кишечных инфекций возможно некоторое понижение температуры, но после восполнения потерянной жидкости, температура нормализуется (обычно 1-2 дня).
Эндокринные нарушения. Пониженная функция щитовидной железы и коры надпочечников, оказывают влияние на понижение температуры тела у ребёнка.
Лекарственные препараты, которые способствуют расширению сосудов (барбитураты, фенотиазины, анестетики) могут понизить температуру тела.
При черепно-мозговых травмах, когда поражается центр теплопродукции в таламусе, может произойти понижение температуры.
Понижение температуры тела может развиться при ожогах кожных покровов, объёмных образованиях головного мозга, вследствие употребления алкоголя, а также пониженная температура тела может быть заложена генетически и передаваться по наследству (семейная дизавтономия).
У ребёнка пониженная температура, что делать?
Если температура тела не понижается ниже 35-33°С, то необходимо предпринять согревающие процедуры. Стоит только переодеть во всё сухое и согреть, чтобы ребёнок не терял температуру ещё больше. Обильное тёплое питьё необходимо для более быстрого восстановления температуры тела. И соответственно найти и устранить причину, которая способствовала понижению температуры тела у ребёнка.
Если это был пониженный аппетит, то дать ребёнку легкоусвояемую пищу и в будущем постараться научить ребёнка кушать более энергоёмкую пищу. При пониженной температуре тела после инфекций (может быть ещё около недели) не пускать ребёнка в детский сад или школу. Таким образом, он легко переохладится и заболеет повторно. Для укрепления иммунитета при пониженной температуре тела, хорошо будет подавать поливитаминные комплексы.
При пониженной температуре тела ребёнка, нельзя растирать кожные покровы, это приведёт к расширению сосудов кожи и к ещё большей отдаче тепла. Следовательно, ребёнок потеряет температуру ещё больше.
При понижении температуры тела ниже 33°С, что бывает чаще при обморожениях, необходимо согреть ребёнка, дать тёплое питьё и обратиться за медицинской помощью.
Источник
Снижение температуры настораживает порой даже больше, чем развитие лихорадки. Пониженная температура при простуде связывается с уменьшением сопротивляемости организма, иммунодефицитами; сдвиг температурных значений ниже установленных норм в течение длительного времени говорит о хронических патологиях. Пониженная температура тела может сопровождать инфекционный процесс, свидетельствовать об эндокринных нарушениях.
Причины
Пониженная температура у человека, или гипотермия – состояние, связанное с воздействием факторов окружающей среды либо процессами, обусловленными внутренними нарушениями. Чаще всего под гипотермией понимают переохлаждение, но постоянно пониженная температура тела может объясняться рядом иных причин.
Пониженная температура при болезни – неспецифический признак; для того, чтобы предположить диагноз, недостаточно только регистрации температурных показателей.
Гипотермия – проявление, выраженность и длительность которого зависит от основного патологического процесса. Широкий спектр вероятных причин снижения температуры тела не позволяет однозначно сказать о наличии или отсутствии заболевания.
Среди них могут быть реакции на лекарственные вещества, влияние температуры окружающей среды, тяжёлое течение инфекционно-воспалительных процессов, интоксикаций или период реконвалесценции, то есть восстановительный этап, наступающий после выздоровления. Пациент, прошедший курс лечения, предъявляет жалобы на снижение температуры тела, слабость, усталость, которые приходят на смену ранее беспокоившим симптомам.
Требует ли такое состояние дополнительного обследования и лечения или может купироваться самостоятельно, решать необходимо, опираясь на объективные патологические признаки.
Причины пониженной температуры тела классифицируют как:
- экзогенные;
- эндогенные.
К группе экзогенных факторов можно отнести:
- воздействие холода;
- отравления при попадании токсинов в организм извне с продуктами питания, водой, ингаляционным путём;
-
 приём лекарственных препаратов;
приём лекарственных препаратов; - массивная инфузионная терапия;
- повреждение спинного мозга;
- употребление наркотических веществ, алкоголя;
- инфекционные заболевания;
- неправильный состав рациона, недостаточный объём питания.
Эндогенные причины пониженной температуры представлены в перечне:
- Обезвоживание.
- Иммунодефицит.
- Снижение функциональной активности щитовидной железы (гипотиреоз).
- Снижение функциональной активности надпочечников.
- Снижение уровня глюкозы крови (гипогликемия).
- Нарушение функции гипоталамуса (опухоль, воспалительный процесс).
- Нарушение функции печени.
- Синдром системного воспалительного ответа.
- Уремический синдром.
- Синдром Шапиро (спонтанная гипотермия).
Постоянно пониженная температура наблюдается у пожилых людей, а пониженная температура при месячных необязательно свидетельствует о нарушениях и может провоцироваться усталостью, перенесённым острым заболеванием.
Если человек чувствует себя хорошо, пониженная температура с утра не является патологическим признаком: колебания в течение суток могут достигать 1 °C, а тенденция к повышению температуры прослеживается в вечерние часы. Вегетативные нарушения у подростка могут проявляться пониженной температурой, слабостью, ощущением сердцебиения, нехватки воздуха.
Кружится голова, пониженная температура – вероятные жалобы при нормально протекающей беременности. Тем не менее, при появлении подобных симптомов нужно обратиться к врачу, чтобы исключить патологические причины гипотермии.
Пониженная температура после родов может быть признаком кратковременного дисбаланса терморегуляции или симптомом соматического заболевания.
Пониженная температура, слабость возникает при крайней степени напряжения после физической нагрузки, хотя непосредственно во время мышечной работы регистрируется усиление теплопродукции. Как благоприятный признак расценивается пониженная температура после антибиотиков по сравнению со значениями, наблюдаемыми во время лихорадки.
 Редкая реакция при проведении вакцинации – пониженная температура после прививки. Пациенту нельзя переохлаждаться, маленького ребёнка следует тепло одеть (согласно температуре окружающей среды и двигательной активности). Иногда родители жалуются на пониженную температуру после АКДС; в таком случае педиатры рекомендуют очный осмотр или наблюдение в течение нескольких дней, если ребёнок чувствует себя хорошо.
Редкая реакция при проведении вакцинации – пониженная температура после прививки. Пациенту нельзя переохлаждаться, маленького ребёнка следует тепло одеть (согласно температуре окружающей среды и двигательной активности). Иногда родители жалуются на пониженную температуру после АКДС; в таком случае педиатры рекомендуют очный осмотр или наблюдение в течение нескольких дней, если ребёнок чувствует себя хорошо.
При онкологии пониженная температурарегистрируется гораздо реже, чем лихорадка. Нарушения терморегуляции могут возникать при поражении опухолью гипоталамуса.
Переохлаждение
Переохлаждение, или замерзание обусловлено падением температуры тела под влиянием холода. В качестве факторов поражения выступают:
- низкая температура окружающей среды;
- высокий уровень влажности;
- ветер.
Человек может замёрзнуть, находясь на открытой местности в холодную погоду. Нарушение сознания (например, после приёма алкоголя, травмы), не связанное с холодом, но обусловливающее длительное пребывание на ветру, в снежном сугробе, ледяной воде, усугубляет тяжесть состояния. Постоянно пониженная температура тела замедляет обменные процессы; возрастает интенсивность теплоотдачи, значительно превышающей теплопродукцию.
К способствующим замерзанию факторам можно отнести отсутствие двигательной активности, наличие травм, сопровождающихся массивной кровопотерей, общее истощение организма, состояние после тяжёлой болезни. Пониженная температура, головокружение, слабость выражены сильнее, если одежда и обувь не соответствуют размеру, сковывают движения.
Стадии замерзания:
- Адинамическая (лёгкая степень).
Характеризуется сонливостью, вялостью движений, ознобом. Кожные покровы бледные, конечности приобретают синюшный или «мраморный» оттенок, наблюдается «гусиная кожа». Артериальное давление может незначительно повышаться. Дыхание остаётся нормальным, замедляется пульс. Отмечается снижение температуры тела до 35–34 °C.
-
 Ступорозная (средняя степень).
Ступорозная (средняя степень).
Пациент двигается с трудом, медленно, наблюдается выраженная сонливость, нарушение сознания, отсутствие активной мимики. Кожа становится «мраморной», синюшной, холодной на ощупь. Пульс редкий, снижается уровень артериального давления. Дыхание поверхностное, частота дыхательных движений ниже нормы (8–10 в минуту) Температура тела 32–31 °C, могут возникать судороги.
- Судорожная (тяжёлая степень).
Сознание отсутствует. Пульс слабый, редкий, определяется только на крупных сосудах (сонных или бедренных артериях). Дыхание прерывистое. Артериальное давление резко снижено. Наблюдаются продолжительные судороги, происходит непроизвольное мочеиспускание, рвота. Температура тела опускается до 30 °C.
Пониженная температура 36 °C не является признаком переохлаждения при нормальном самочувствии и может наблюдаться в утренние часы, после острого инфекционного заболевания.
Что делать при пониженной температуре тела? Первый шаг – устранить воздействие холода. Необходимо транспортировать пациента в тёплое, защищённое от ветра и дождя помещение.
Требуется снять мокрую одежду и обувь, мягкой тканью протереть пострадавшие от холода участки кожи (чаще всего это конечности), затем наложить теплоизолирующую повязку (из ваты и марли, шерстяную), накрыть пледом, одеялом, напоить тёплым безалкогольным напитком (например, чаем).
Растирать тело снегом, жёсткой тканью не рекомендуется – есть риск повреждения и присоединения инфекции.
Допустимо аккуратное растирание сухими руками кожи туловища; могут быть использованы грелки с водой (температура около 40 °C) на область правого подреберья, паховую область. Если состояние пациента тяжёлое, отмечаются признаки нарушения дыхания, сознания, требуется неотложная медицинская помощь.
До прибытия врача осуществляются мероприятия по согреванию. Неэффективное дыхание – слабое, поверхностное, редкое – показание для проведения искусственного дыхания. Пониженная температура тела человека – опасный повреждающий фактор, поэтому оказание своевременной помощи чрезвычайно важно.
Низкая температура при инфекциях
 Пониженная температура, насморк, кашель – возможная клиническая картина инфекционно-воспалительных заболеваний респираторной системы. У здорового человека с нормальной иммунной реактивностью проникновение бактериальных или вирусных болезнетворных агентов вызывает защитную реакцию – развитие лихорадки.
Пониженная температура, насморк, кашель – возможная клиническая картина инфекционно-воспалительных заболеваний респираторной системы. У здорового человека с нормальной иммунной реактивностью проникновение бактериальных или вирусных болезнетворных агентов вызывает защитную реакцию – развитие лихорадки.
В то же самое время ослабленный, истощённый организм отвечает на появление возбудителя иначе: вместо лихорадочного состояния наблюдается совершенно другой симптом – гипотермия. Пониженная температура при простуде – неблагоприятный прогностический признак, который с высокой вероятностью говорит об иммунодефиците.
При ангине пониженная температура не всегда указывает на наличие серьёзных нарушений, однако классическая форма тонзиллита сопровождается лихорадкой. Объяснить причину можно, выяснив сведения о случаях заболеваний, уже перенесённых пациентом, особенностях их течения. Снижение температуры иногда обусловлено бесконтрольным приёмом антипиретиков (жаропонижающих лекарств).
Пониженная температура и насморк наблюдаются у выздоравливающих пациентов и могут представлять собой остаточные явления инфекционного процесса. Если лечение было успешным и организм находится в благоприятных условиях – то есть присутствует сбалансированный рацион, правильный режим труда и отдыха, – температура тела вскоре нормализуется.
Что касается насморка, его следует оценивать объективно. Небольшая заложенность носа в сочетании с незначительным количеством секрета, не препятствующая эффективному дыханию, допустима в отличие от затруднённого носового дыхания, обильных выделений, пониженной температуры тела и головной боли.
Что делать в случае пониженной температуры при простуде? В этот период лучше отказаться от физических нагрузок; следует обеспечить полноценный отдых и достаточный сон, пить много тёплой жидкости (чай, компот, морс), одеваться в соответствии с условиями окружающей среды.
Пониженная температура при ОРВИ не способствует быстрому восстановлению организма и может говорить о наличии других патологий. Необходимо обратиться к врачу для выбора правильной терапии.
Пониженная температура при ВИЧ (болезнь, вызванная вирусом иммунодефицита человека) не относится к характерным признакам клинической картины, в большинстве случаев заболевание проявляется:
- лихорадкой;
- увеличением лимфоузлов;
- потерей веса;
- немотивированной диареей.
 Обезвоживание может стать причиной пониженной температуры. Тошнота, слабость при пищевых отравлениях, интоксикациях, сопровождающихся расстройством стула и массивной потерей жидкости при тяжёлом течении способны сочетаться с гипотермией. Пониженная температура и боль в животе при наличии у пациента тошноты, рвоты говорят о вероятной кишечной инфекции.
Обезвоживание может стать причиной пониженной температуры. Тошнота, слабость при пищевых отравлениях, интоксикациях, сопровождающихся расстройством стула и массивной потерей жидкости при тяжёлом течении способны сочетаться с гипотермией. Пониженная температура и боль в животе при наличии у пациента тошноты, рвоты говорят о вероятной кишечной инфекции.
Пониженная температура и понос в виде «рисового отвара» без боли в животе, рвота без тошноты – характерные симптомы холеры, острой кишечной инфекции, вызываемой холерным вибрионом. Стремительное обезвоживание приводит к сухости кожи, снижению массы тела, судорогам, дегидратационному шоку.
При отравлении, кишечной инфекции пониженная температура – только симптом, поэтому лечить необходимо основное заболевание. Детям дают пить подсоленный рисовый отвар, некрепкий чай без сахара, отвар из сухофруктов. Для ребёнка и взрослого может применяться Регидрон (растворимый порошок для оральной регидратации).
При тяжёлом течении используют парентеральную регидратацию с возмещением дефицита электролитов (Трисоль, Ацесоль).
Этиотропная терапия антибактериальными средствами необходима при уверенности в природе возбудителя. Лечение назначает врач после осмотра и оценки состояния пациента.
Эндокринные нарушения
Гипотиреоз – сложный поликомпонентный синдром, развитие которого обусловлено дефицитом гормонов щитовидной железы. У пациентов снижается активность метаболических процессов, нарушается водно-солевой обмен. Симптомы:
- Увеличение массы тела.
- Сонливость, слабость.
- Снижение памяти, внимания.
- Брадикардия, гипотония.
- Сухость и желтушный цвет кожи.
- Ломкость волос, ногтей.
- Отёки, запоры.
- Анемия.
 Пониженная температура и тошнота рассматриваются в качестве симптомов гипотиреоза при лабораторном подтверждении диагноза. Разнообразие признаков может маскировать истинную причину патологии: пациенты жалуются на затруднение дыхания, связанное с отёком слизистой оболочки носа, у женщин нарушается менструальный цикл.
Пониженная температура и тошнота рассматриваются в качестве симптомов гипотиреоза при лабораторном подтверждении диагноза. Разнообразие признаков может маскировать истинную причину патологии: пациенты жалуются на затруднение дыхания, связанное с отёком слизистой оболочки носа, у женщин нарушается менструальный цикл.
Лечение пониженной температуры телаподразумевает заместительную терапию гормонами щитовидной железы, то есть устранение причин основного заболевания.
Головокружение и пониженная температура отмечаются в клинической картине острой надпочечниковой недостаточности. Также присутствуют:
- слабость, нарушение сознания;
- тошнота, рвота, боль в животе;
- резкое снижение артериального давления;
- усиление пигментации кожи.
Неотложная помощь включает заместительную терапию препаратами минералокортикоидов и глюкокортикоидов (гидрокортизон, преднизолон).
Пониженная температура тела после болезни или как проявление патологического процесса не всегда является закономерным и ожидаемым симптомом. Она может сопровождать атипичное течение заболевания, нарушение эндокринной регуляции, свидетельствовать об усталости, истощении.
Пониженная температура тела у подростка часто связана с возрастными изменениями. Является ли гипотермия признаком патологии, можно понять только после комплексного обследования.
Источник