Лейкоциты в крови после кишечной инфекции
Кровь при кишечных инфекциях. Гемограмма при сальмонеллезе
Они вызываются преимущественно бактериями, и лишь небольшая группа диарей — вирусами. В связи с фекально-оральным путем передачи инфекции возбудитель локализуется в желудочно-кишечном тракте. В генезе гематологических сдвигов при кишечной инфекции играют роль не только вид и биологические свойства возбудителей, но прежде всего особенности действия их эндотоксинов, а также реакция на них лимфоидных образований кишечника, водно-солевые потери, сопровождающиеся гемоциркуляторными расстройствами.
У больных дизентерией в остром периоде болезни количество эритроцитов не изменено или снижено, особенно при выраженном гемоколитическом синдроме и ректальных кровотечениях. Может быть анемия как следствие тяжелых токсических поражений гемопоэтической системы. В зависимости от тяжести болезни и воспалительных изменений в кишечнике нарастает лейкоцитоз нейтрофильным сдвигом влево и увеличением палочкоядерных до 15-20% и более В периоде реконвалесценции появляется лимфомоноцитоз с эозинофилией; РОЭ обычно ускорена.
При амебиазе в периферической крови — лейкоцитоз, нередко эозинофилия, при хронических его формах на фоне умеренного лейкоцитоза возможны также эозинофилия, моноцитоз, лимфоцитоз, часто развивается гипохромная анемия.

Сальмонеллез, как правило, сопровождается выраженными гематологическими сдвигами, зависящими от клинической формы степени выраженности интоксикации и дегидратации Его проявления могут варьироваться от субклинической формы до клинически выраженных гастроинтестинальной, генерализованной и септической.
Лейкограмма имеет отчетливую тенденцию к увеличению количества лейкоцитов до 25-30×109/л и более со значительным палочкоядерным сдвигом (до 10-40%), РОЭ ускорена. При тифо-паратифозных заболеваниях, особенно при брюшном тифе, в периферической крови в отличие от сальмонеллеза наблюдается лейкопения с относительным лимфоцитозом, анэозинофилия и тромбоцитопения.
В первые дни болезни может быть небольшой лейкоцитоз, сменяющийся лейкопенией, число сегментоядерных нейтрофилов уменьшено, преобладают палочкоядерные; лимфоцитоз достигает 50-60%. При выздоровлении количество лейкоцитов возрастает. Незадолго до снижения температуры появляются эозинофилы. У привитых против брюшного тифа эозинофилия обнаруживается гораздо раньше Эозинофилию в разгар болезни принято считать благоприятным признаком скорого выздоровления. В случаях неосложненного течения брюшного тифа гемограмма довольно быстро становится нормальной.
При появлении осложнений лейкопения сменяется нейтрофильным лейкоцитозом. Преобладание нейтрофилов над лимфоцитами с самого начала болезни наблюдается при очень тяжелом течении брюшного тифа, а также в случаях, сопровождающихся поносом. Лейкоцитоз наблюдается, как правило, при брюшном тифе у детей; РОЭ в начале болезни нормальная или слегка ускорена, к концу болезни она увеличивается, но не так значительно, как при сепсисе и туберкулезе, на что обращал внимание А.Ф. Билибин при дифференциальной диагностике этих заболеваний. У тяжелых больных брюшным тифом возможна анемия.
— Также рекомендуем «Кровь при пищевых токсикоинфекциях. Гемограмма при вирусных кишечных инфекциях»
Оглавление темы «Лимфаденопатия. Кровь при инфекционной патологии»:
1. Лимфаденопатия при ВИЧ-инфекции. Аденовирусная лимфаденопатия
2. Лимфаденит при лимфоретикулезе. Лимфаденопатия при бруцеллезе
3. Лимфаденит при хламидиозе. Лимфаденопатия при сифилисе, роже
4. Висцеральный лимфаденит. Причины висцерального лимфаденита
5. Лимфаденопатии неясного генеза. Синдромы с лимфаденопатией
6. Диагностика причины лимфаденопатии. Поражение опорно-двигательного аппарата
7. Анализ крови. Гемограмма при болезнях дыхательных путей
8. Кровь при кори, микоплазменной пневмонии. Бактериальные инфекции дыхательных путей
9. Кровь при кишечных инфекциях. Гемограмма при сальмонеллезе
10. Кровь при пищевых токсикоинфекциях. Гемограмма при вирусных кишечных инфекциях
Источник
Анализ крови — вирусная или бактериальная инфекция
Чем бактерии отличаются от вирусов
Бактерии – это в подавляющем большинстве одноклеточные микроорганизмы с неоформленным ядром. То есть это настоящие клетки, которые имеют собственный обмен веществ и размножаются делением. По форме клеток бактерии могут иметь круглую форму – называются кокки (стафилококк, стрептококк, пневмококк, менингококк и т.д.), могут быть палочковидными (кишечная палочка, коклюшная, дизентерийная и т.д.), реже встречаются и другие формы бактерий.
Многие бактерии, которые в норме являются безопасными для человека и обитают на его коже, слизистых, в кишечнике, в случае общего ослабления организма или нарушения иммунитета могут выступать в качестве патогенов.
В отличие от бактерий, вирусы являются паразитами, которые не способны размножаться вне клетки. Они проникают в клетку и заставляют ее производить копии вируса. При заражении в клетке активируются специальные механизмы защиты от вирусов. Зараженные клетки начинают производить интерферон, который вступает в контакт с соседними здоровыми клетками и переводит их в противовирусное состояние, а также стимулирует иммунную систему для борьбы с вирусами.
Некоторые вирусы могут находиться в организм человека на протяжении всей жизни. Они переходят в латентное состояние и активируются лишь при определённых условиях. К таким вирусам относятся герпесвирусы, папилломавирусы и ВИЧ. В латентном состоянии вирус не может быть уничтожен ни иммунной системой, ни лекарственными препаратами.
Острые респираторные вирусные инфекции (ОРВИ)
ОРВИ – вирусные заболевания верхних дыхательных путей, передающиеся воздушно-капельным путем. Респираторные вирусные инфекции являются самым распространенным инфекционным заболеванием.
Все ОРВИ характеризуются очень коротким инкубационным периодом – от 1 до 5 дней. Это то время, за которое попавший в организм вирус успевает размножиться до того количества, когда начинают проявляться первые симптомы заболевания.
После инкубационного периода наступает продромальный период (продрома) – это период заболевания, когда вирус уже успел распространиться по всему организму, а иммунная система еще не успела среагировать на него. Начинают появляться первые симптомы: вялость, капризность, ринит, фарингит, характерный блеск в глазах. В этот период противовирусные препараты наиболее эффективны.
Следующим этапом является начало болезни. ОРВИ, как правило, начинаются остро – температура поднимается до 38-39 °С, могут появиться головная боль, озноб, насморк, кашель, боль в горле. Желательно вспомнить, когда могло произойти заражение, то есть когда был контакт с носителем вируса, так как если с этого момента до начала болезни прошло не более пяти суток, то это аргумент в пользу вирусной природы заболевания.
Вирусные инфекции, как правило, лечатся симптоматически, то есть жаропонижающими препаратами, отхаркивающими и т.д. Антибиотики на вирусы не действуют.
Наиболее известными вирусными инфекциями являются грипп, ОРВИ, герпетические инфекции, вирусные гепатиты, ВИЧ-инфекция, корь, краснуха, паротит, ветряная оспа, клещевой энцефалит, геморрагические лихорадки, полиомиелит, и др.
Картина крови при вирусных инфекциях
При вирусных инфекциях количество лейкоцитов в крови обычно остается в пределах нормы или немного ниже нормы, хотя иногда может наблюдаться небольшое увеличение количества лейкоцитов. Изменения в лейкоцитарной формуле происходят за счет увеличения содержания лимфоцитов и/или моноцитов, и соответственно понижения количества нейтрофилов. СОЭ может незначительно повышаться, хотя при тяжело протекающих ОРВИ скорость оседания эритроцитов может быть довольно высокой.
Бактериальные инфекции
Бактериальные инфекции могут возникать как сами по себе, так и присоединяться к вирусной инфекции, так как вирусы подавляют иммунитет.
Основным отличием бактериальных инфекций от вирусных является более длительный инкубационный период, который составляет от 2 до 14 суток. В отличие от вирусных инфекций, в данном случае следует обратить внимание не только на предполагаемое время контакта с носителем инфекции, но и учесть, были ли в последнее время стрессы, переохлаждения. Так как некоторые бактерии способны годами обитать в организме человека никак не проявляя себя и активизироваться в случае общего ослабления организма.
Продромальный период при бактериальных инфекциях часто отсутствует, например инфекция может начаться как осложнение ОРВИ. И если вирусные инфекции часто начинаются с общего ухудшения состояния, то бактериальные инфекции обычно имеют четкое локальное проявление (ангина, отит, синусит). Температура часто не поднимается выше 38 градусов.
Бактериальные инфекции лечат с помощью антибиотиков. Чтобы не допустить возможных осложнений болезни важно вовремя начать лечение. Использование антибиотиков без соответствующих показаний может привести к формированию устойчивых бактерий. Поэтому правильно подбирать и назначать антибиотики должен только врач.
Наиболее часто бактериальные инфекции проявляются гайморитами, отитами, пневмонией или менингитом (хотя пневмония и менингит могут также иметь и вирусную природу). Наиболее известными бактериальными инфекциями являются коклюш, дифтерия, столбняк, туберкулез, большинство кишечных инфекций, сифилис, гонорея и т.д.
Картина крови при бактериальных инфекциях
При бактериальных инфекциях обычно наблюдается повышение количества лейкоцитов в крови, которое происходит преимущественно за счет увеличения количества нейтрофилов. Наблюдается так называемый сдвиг лейкоцитарной формулы влево, то есть увеличивается количество палочкоядерных нейтрофилов, и могут появиться молодые формы – метамиелоциты (юные) и миелоциты. Вследствие этого может снижаться относительное (процентное) содержание лимфоцитов. СОЭ (скорость оседания эритроцитов) обычно довольно высокая.
Источник
Обычный анализ крови, который назначают всем пациентам, обращающимся в медицинские учреждения с симптомами инфекционных заболеваний, может дать врачу важную информацию о том, что именно стало причиной недомогания – вирус или бактерия. По каким признакам в анализе крови можно отличить вирусную инфекцию от бактериальной – разберемся в статье.
Общий анализ крови – одно из самых простых клинических исследований. Для его проведения человеку достаточно сдать кровь из пальца. Далее врач-лаборант проводит ряд манипуляций: рассматривает мазки крови под микроскопом, определяет концентрацию гемоглобина с помощью гемометра и скорость оседания эритроцитов с помощью СОЭ-метра. В современных лабораторных центрах кровь анализируют не люди, а специальные автоматические анализаторы. Однако такую важную составляющую анализа крови, как лейкоцитарная формула, может подсчитать только человек.
Оглавление:
Показатели анализа крови
Признаки бактериальной инфекции в анализе крови
Признаки вирусной инфекции в анализе крови
Показатели анализа крови
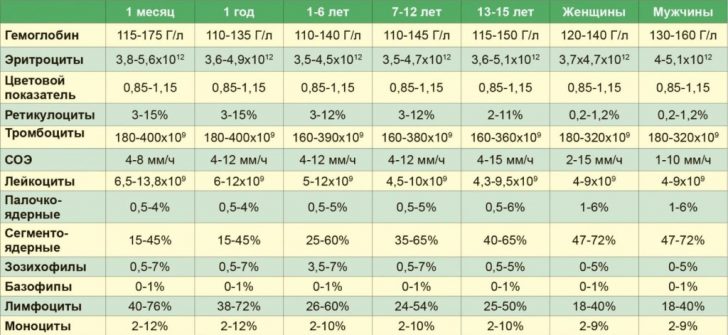
В ходе общего анализа крови обязательно определяются четыре показателя:
- Концентрация гемоглобина.
- Количество эритроцитов (красных кровяных телец).
- Количество лейкоцитов (белых кровяных клеток).
- СОЭ.
Развернутый анализ крови кроме указанных показателей предоставляет врачу информацию о среднем содержании гемоглобина в эритроците, о гематокрите, о количестве тромбоцитов и о процентном соотношении различных типов лейкоцитов (о так называемой лейкоцитарной формуле). Для дифференциации вирусных и бактериальных заболеваний наиболее важны показатели общего количества лейкоцитов, СОЭ и лейкоцитарная формула.
Лейкоциты – клетки белой крови, которые являются неотъемлемой частью иммунной системы. Выделяют несколько видов таких клеток (они разные не только по строению, но и функционально):
- Нейтрофилы – основной вид лейкоцитов, который способен проникать в ткани и убивать бактерии. В крови присутствуют нейтрофилы различной зрелости: самые зрелые – сегментоядерные, средней зрелости – палочкоядерные, «подростки» – юные и самые молодые – миелоциты. В норме больше всего должно быть зрелых клеток. Если появляются молодые экземпляры, говорят о сдвиге формулы влево. Такая картина характерна для острых бактериальных инфекций, разлитого гнойного воспаления.
- Эозинофилы – лейкоциты, появляющиеся в большом количестве при аллергии и глистной инвазии.
- Лимфоциты – клетки, нейтрализирующие вирусы. Лимфоциты также бывают разными (В-клетки, Т-клетки и киллеры), но обычный анализ крови этого не отображает.
- Моноциты – лейкоциты, обладающие фагоцитарной активностью (способностью захватывать и поглощать другие клетки и твердые частицы).
- Базофилы – самые крупные лейкоциты, в середине которых содержатся гранулы с медиаторами аллергии и воспаления, поэтому при остром воспалительном процессе и аллергии количество этих клеток резко увеличивается.
- Плазмоциты – важнейшие клетки иммунитета, основной функцией которых является продукция антител.
Основными лейкоцитарными клетками считаются нейтрофилы и лимфоциты. У здорового человека их всегда больше всего в лейкоцитарной формуле. Все остальные лейкоциты проявляют себя в каких-то определенных ситуациях – при аллергизации организма, при глистах и т.д.
СОЭ – скорость оседания эритроцитов. Этот показатель характеризует совсем не красные кровяные клетки, а белковый состав плазмы крови. Некоторые белки (фибриноген, церулоплазмин, иммуноглобулины и прочие белки, относящиеся к воспалительным) заставляют эритроциты склеиваться. В таком склеенном состоянии красные кровяные тельца оседают намного быстрее, поэтому увеличение СОЭ может быть признаком воспалительного процесса.
Важно
Для точной диагностики все перечисленные показатели необходимо оценивать в комплексе, а не по одному.
Признаки бактериальной инфекции в анализе крови
 Болезнетворные бактерии оседают в тканях и в норме в кровь не попадают. Поэтому бороться с ними могут только те клетки крови, которые способны выйти из кровяного русла, проникнуть в воспалительный очаг и захватить патоген. Именно к таким клеткам относятся нейтрофилы.
Болезнетворные бактерии оседают в тканях и в норме в кровь не попадают. Поэтому бороться с ними могут только те клетки крови, которые способны выйти из кровяного русла, проникнуть в воспалительный очаг и захватить патоген. Именно к таким клеткам относятся нейтрофилы.
При острых бактериальных инфекциях количество нейтрофилов в крови резко увеличивается. Появляются менее зрелые клетки. Этот феномен называют сдвигом лейкоцитарной формулы влево. Чем выраженнее инфекционный процесс и чем интенсивнее разрушаются зрелые нейтрофилы в тканях, тем активнее костный мозг продуцирует и выпускает в кровь палочкоядерных и юных клеток. Увеличение количества нейтрофилов отражается и на общем показателе содержания в крови лейкоцитов – их становится намного больше нормы – анализ крови показывает лейкоцитоз.
В процессе лечения, если оно эффективно, и количество лейкоцитов, и количество нейтрофилов постепенно приходит в норму. То есть анализ крови может служить очень информативным маркером правильности подбора антибиотиков. После выздоровления еще какое-то время содержание белых кровяных телец в крови остается на верхней границе нормы.
При хронических бактериальных инфекциях также присутствует умеренный лейкоцитоз и нейтрофилез (увеличение количества нейтрофилов), но значительного смещения лейкоцитарной формулы влево не отмечается. Если у человека в анализе крови такие изменения обнаруживаются регулярно и есть симптомы хронической интоксикации (субфебрилитет, бледность, слабость, плохой аппетит), показано более детальное обследование. Инфекция может «сидеть» в миндалинах, в аденоидах, в почках, в кишечнике, в дыхательных путях, урогенитальном тракте.
Что касается СОЭ, то при остром воспалительном заболевании бактериальной этиологии этот показатель увеличивается в разы. Его постепенное снижение также может считаться косвенным признаком эффективности лечения и скорого выздоровления.
Признаки вирусной инфекции в анализе крови
 Вирус – это инфекционный агент, который не имеет клеточной структуры, но для своего размножения проникает в клетки человеческого организма, вызывая либо их гибель, либо необратимые изменения. Многие вирусные заболевания сопровождаются вирусемией – попаданием вирусов в кровь.
Вирус – это инфекционный агент, который не имеет клеточной структуры, но для своего размножения проникает в клетки человеческого организма, вызывая либо их гибель, либо необратимые изменения. Многие вирусные заболевания сопровождаются вирусемией – попаданием вирусов в кровь.
Основным механизмом защиты организма от вирусов является гуморальный иммунитет – то есть распознавание болезнетворного агента и продукция специфических антител, которые связывают патоген. Все перечисленные процессы происходят с участием Т и В-лимфоцитов. Соответственно при острых вирусных заболеваниях количество этих кровяных клеток значительно возрастает – развивается лимфоцитоз. Увеличивается также и количество плазматических клеток, ведь именно они синтезируют антитела. Общее же содержание в крови лейкоцитов может быть пониженным или нормальным.
При инфекционном мононуклеозе, недуге, вызванном одним из видов герпесвирусов, в крови параллельно с ростом количества лимфоцитов возрастает содержание моноцитов. Кроме того, появляются новые крупные одноядерные клетки – мононуклеары, отсюда и специфическое название болезни.
При хронических вирусных недугах (например, при хронических вирусных гепатитах) анализ крови обычно остается в пределах нормы или же обнаруживается незначительный лимфоцитоз. СОЭ при вирусной инфекции также увеличивается, но не так сильно как при бактериальных заболеваниях.
Важно
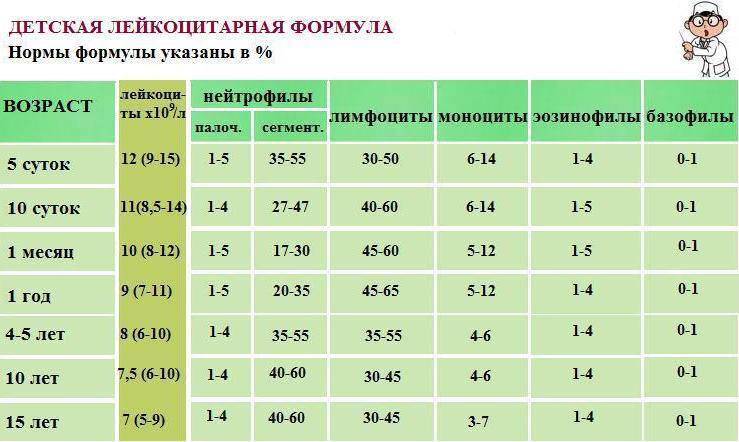
При оценке лейкоцитарной формулы ребенка следует обязательно учитывать возраст пациента, поскольку в одни периоды детской жизни увеличенное количество лимфоцитов считается нормой, в другие – признаком патологического процесса.
Так, на 5 день жизни новорожденного доля лимфоцитов и нейтрофилов должна быть приблизительно одинаковой, подобное наблюдается и в 4-5 лет. В промежутке же от 5 дней до 5 лет лимфоцитов всегда больше, чем нейтрофилов. После 5 лет лейкоцитарная формула меняется – нейтрофилы доминируют, количество же лимфоцитов не превышает 35-40%. Такое же соотношение основных лейкоцитарных клеток отмечается и у взрослых.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
48,276 просмотров всего, 5 просмотров сегодня
Загрузка…
Источник
Кровь при пищевых токсикоинфекциях. Гемограмма при вирусных кишечных инфекцияхПри пищевых токсикоинфекциях (ПТИ), вызванных потенциально-патогенными бактериями, изменения гемограммы не столько зависят от вида возбудителя, сколько связаны со степенью обезвоживания организма больного в результате рвоты и поноса и распространенностью воспалительной реакции в желудочно-кишечном тракте (гастрит, энтерит, колит, гастроэнтероколит). Чаще всего у больных с токсикоинфекциями наблюдаются лейкоцитоз с небольшим палочкоядерным сдвигом и ускоренная РОЭ. Количество эритроцитов в остром периоде болезни может быть повышенным. Гематологические сдвиги при холере в разгаре болезни зависят от степени эксикоза. При возрастающей гемоконцентрации возможно относительное увеличение количества всех клеточных элементов крови (эритроцитов, лейкоцитов, тромбоцитов), что ведет к увеличению показателя гематокрита. Лейкоциты в этом случае представлены нейтрофильными гранулоцитами, особенно палочкоядерными. У больных ботулизмом выражен нейтрофилез со сдвигом влево В крови больных иерсиниозами обнаруживают нейтрофильный лейкоцитоз с палочкоядерным сдвигом, ускоренную РОЭ (до 20-70 мм/ч). Для бруцеллеза характерны лейкопения (до 2,0×109/л и даже 1,0×109/ л) и эозинопения; умеренный лимфоцитоз и моноцитоз, нейтропения; небольшое ускорение РОЭ. Количество эритроцитов изменено незначительно, отмечается тромбоцитопения. Анемия и тромбоцитопения усиливаются при хронических формах бруцеллеза.
При лептоспирозе наблюдаются анемия, лейкоцитоз (до 10-12×109/л и даже до 20×109/л). нейтрофилез со сдвигом влево до миелоцитов, анэозинофилия, лимфопения. РОЭ ускоряется до 50-60 мм/ч. При вирусных инфекциях, передаваемых фекально-оральным путем, несмотря на выраженную диарею, наблюдается тенденция клейкопеническим реакциям. Так, при вирусном гепатите А характерна лейкопения с относительным лимфоцитозом, замедленная РОЭ (до 2-4 мм/ч). У больных вирусным гепатитом Е в случаях развития осложнений (нефропатии) лейкопения сменяется лейкоцитозом, ускоряется РОЭ. При ротавирусном гастроэнтерите в начальной стадии острого периода отмечается лейкоцитоз с нейтрофилезом, сменяющийся лейкопенией с лимфоцитозом и неитропениеи,увеличивается количество эозинофилов. РОЭ нормальная, умеренно ускорена или замедлена Энтеровирусные инфекции с диарейным синдромом сопровождаются нормоцитозом, лейкопенией. На высоте лихорадки возможен небольшой лейкоцитоз с палочкоядерным сдвигом, умеренный лимфоцитоз и иногда моноцитоз. РОЭ нормальная, слегка ускорена и только у отдельных больных достигает высоких значений. В случаях геморрагической лихорадки с почечным синдромом лейкопения сменяется небольшим лейкоцитозом с нейтрофилезом, ускоряется РОЭ. Отмечается, как правило, тромбоцитопения; с развитием азотемии появляется анемия. — Вернуться в оглавление раздела «Микробиология.» Оглавление темы «Лимфаденопатия. Кровь при инфекционной патологии»: |
Источник