Методические указания профилактика распространения кишечных инфекций
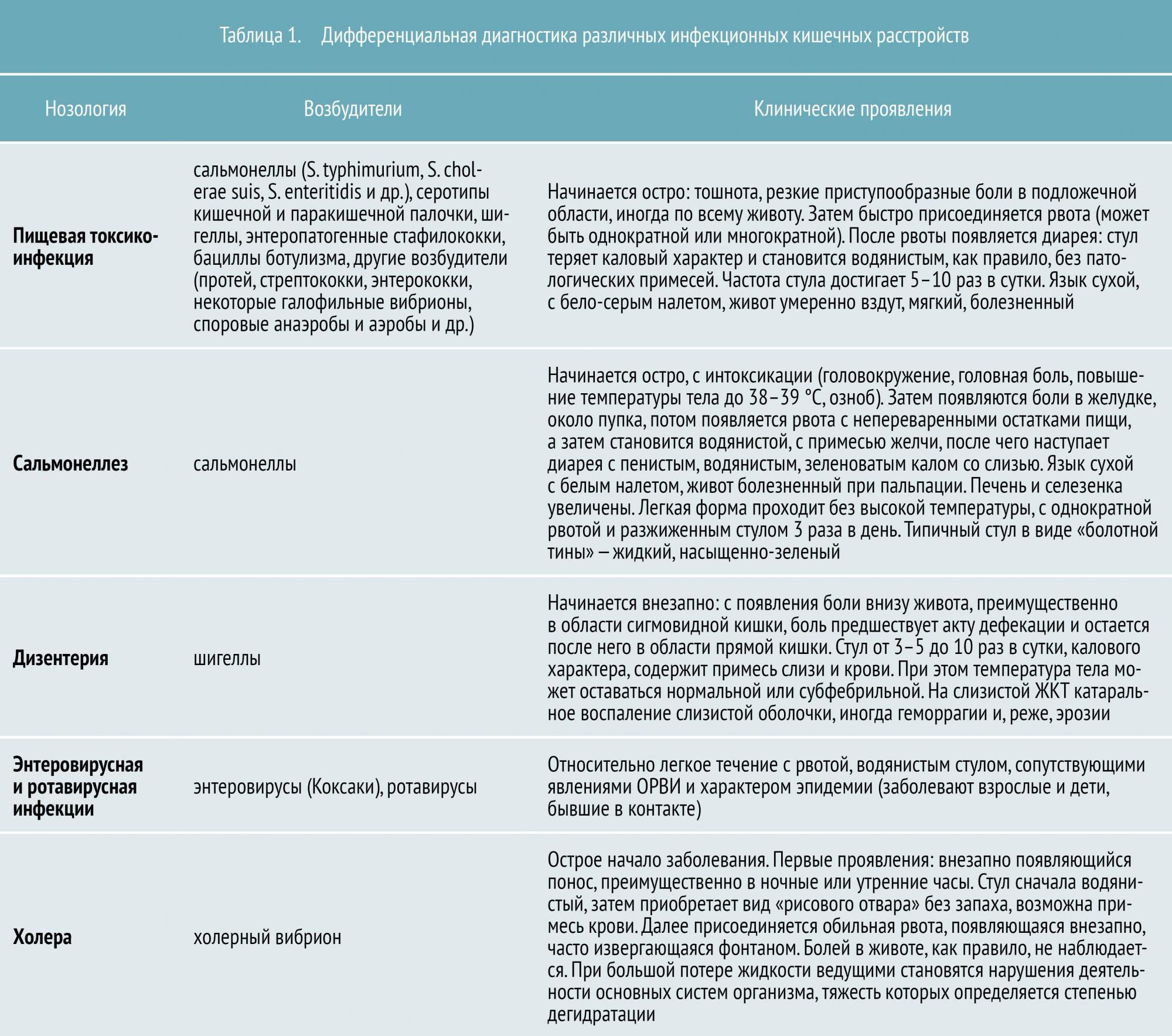
К кишечным инфекциям относятся дизентерия, сальмонеллез, брюшной тиф, паратифы А и Б, холера, гастроэнтерит, пищевые токсикоинфекции, вирусный гепатит А, вирусные кишечные инфекции (аденовирус, ротавирус, норовирус, астро вирус и т. д.). Основными проявлениями заболевания кишечными инфекциями, на которые следует обращать внимание, являются слабость, вялость, плохой аппетит, диарея, рвота, боли в животе, повышение температуры и появление озноба. При острых кишечных инфекциях вирусной этиологии наряду с поражениями кишечника отмечаются изменения со стороны верхних дыхательных путей: неба, дужек, язычка — при ротавирусной инфекции; трахеобронхит — при аденовирусной инфекции.
Для всех этих заболеваний характерным является проникновение возбудителей через рот и размножение их в кишечнике человека, откуда они с выделениями вновь попадают во внешнюю среду: почву, воду, на различные предметы и продукты питания.
Возбудители кишечных инфекций обладают высокой устойчивостью во внешней среде, сохраняя свои болезнетворные свойства в течение от нескольких дней до нескольких недель и даже месяцев. Еще более устойчивы во внешней среде патогенная кишечная палочка, возбудители брюшного тифа, вирусного гепатита, вирусы. В передаче возбудителей могут участвовать несколько основных факторов: вода, пищевые продукты, почва, предметы обихода, живые переносчики (например, насекомые) и т.д. В пищевых продуктах возбудители кишечных инфекций не только сохраняются, но и активно размножаются, не меняя при этом внешнего вида и вкуса продукта. Но при действии высокой температуры, например при кипячении, возбудители кишечных инфекций погибают.
Источником заражения кишечными инфекциями является человек – больной или бактерионоситель (практически здоровый человек, в организме которого находятся возбудители кишечных инфекций).
Восприимчивость людей к кишечным инфекциям довольно высокая. Особенно подвержены им дети. В условиях несоблюдения мер общественной и личной гигиены кишечные инфекции проявляют высокую контагиозность, могут быстро распространяться среди окружающих больного (бактерионосителя) лиц и вызывать массовые заболевания людей.
Опасность заражения кишечными инфекциями представляют продукты (блюда из них), употребляемые в холодном виде, без тепловой обработки т.к. микробы в ней не только хорошо сохраняются, но и размножаются.
В этом плане большую опасность представляют собой кремово- кондитерские изделия, салаты, винегреты, молоко, масло, другие пищевые продукты (особенно те, которые не подлежат термической обработке).
Одним из факторов заражения и распространения кишечных инфекций является вода. Опасность заражения кишечными инфекциями представляет употребление для питья, мытья посуды, рук, овощей и фруктов воды открытых водоемов, талой воды. Заражение может произойти при купании в открытых водоемах. К заражению кишечными инфекциями может привести употребление воды из колодца, если колодец неправильно построен или неправильно используется. Через воду могут распространяться холера, брюшной тиф, дизентерия, сальмонеллезы, вирусный гепатит “А” (или болезнь Боткина) и др.
Предметы домашнего обихода тоже могут содержать возбудителей различных заболеваний, особенно если в семье есть больной (или носитель) какого- либо заболевания. Это посуда, через которую могут передаваться кишечные инфекции, игрушки для детей, полотенца.
Профилактика кишечных инфекций включает простые правила гигиены:
- обязательное тщательное мытье рук с мылом перед приготовлением, приемом пищи и после посящения туалета;
- воду для питья употреблять кипяченную, бутилированную или из питьевого фонтанчика с системой доочистки водопроводной воды;
- овощи и фрукты, в том числе цитрусовые и бананы употреблять только после мытья их чистой водой и ошпаривания кипятком;
- разливное молоко употреблять после кипячения;
- творог, приготовленный из сырого молока или развесной, лучше употреблять только в виде блюд с термической обработкой;
- все пищевые продукты следует хранить в чистой закрывающейся посуде;
- скоропортящиеся продукты сохранять в холодильниках в пределах допустимых сроков хранения;
- обязательны соблюдение чистоты в жилище, частое проветривание, ежедневное проведение влажной уборки;
- купаться в открытых водоемах в летний период года можно только в специально отведенных местах;
- на вокзалах, в аэропортах, местах массового отдыха при питье бутилированной, газированной воды использовать только одноразовые стаканчики.
Несвоевременное обращение за медицинской помощью может отрицательно сказаться на здоровье и привести к заражению окружающих.
Все мы обязаны заботиться о своем здоровье. При обнаружении у себя того, или иного инфекционного заболевания необходимо срочно обратиться к врачу. Не занимайтесь самолечением! Многие заболевания, например дизентерия и сальмонеллез, в результате самолечения могут приобрести хронический характер.
Источник
Документ или орган, утвердивший санитарные требования
Постановление Главного государственного санитарного врача РФ от 08.06.2017 N 84
Постановление Главного государственного санитарного врача РФ от 09.10.2013 N 53
Постановление Главного государственного санитарного врача РФ от 28.07.2011 N 107
Постановление Главного государственного санитарного врача РФ от 27.07.2011 N 106
Постановление Главного государственного санитарного врача РФ от 30.12.2010 N 190
СП 3.1.1.2521-09 «Общие требования к эпидемиологическому надзору за холерой на территории Российской Федерации»
Постановление Главного государственного санитарного врача РФ от 09.06.2009 N 43
Методические указания МУ 3.1.1.2969-11 «Эпидемиологический надзор, лабораторная диагностика и профилактика норовирусной инфекции»
Главный государственный санитарный врач РФ 15.11.2011
Методические указания МУ 3.1.1.2957-11 «Эпидемиологический надзор, лабораторная диагностика и профилактика ротавирусной инфекции»
Главный государственный санитарный врач РФ 29.07.2011
Методические указания МУ 3.1.2837-11 «Эпидемиологический надзор и профилактика вирусного гепатита A»
Главный государственный санитарный врач РФ 28.01.2011
Методические указания МУ 3.1.1.2438-09 «Эпидемиологический надзор и профилактика псевдотуберкулеза и кишечного иерсиниоза»
Роспотребнадзор 22.01.2009
Методические указания МУ 3.1.1.2232-07 «Профилактика холеры. Организационные мероприятия. Оценка противоэпидемической готовности медицинских учреждений к проведению мероприятий на случай возникновения очага холеры»
Роспотребнадзор 06.08.2007
Методические указания МУ 3.1.1.2363-08 «Эпидемиологический надзор и профилактика энтеровирусной (неполио) инфекции»
Главный государственный санитарный врач РФ 25.05.2008
Методические указания МУ 3.1.1.2360-08 «Эпидемиологический надзор за полиомиелитом и острыми вялыми параличами в постсертификационный период»
Главный государственный санитарный врач РФ 06.05.2008
Методические указания МУ 3.1.1.2363-08 «Эпидемиологический надзор и профилактика энтеровирусных (неполио) инфекций»
Роспотребнадзор 25.05.2008
Методические рекомендации N 99/42 «Ротавирусная инфекция у новорожденных»
Методические указания «Клиника, диагностика и лечение острого полиомиелита»
Методические рекомендации по мониторингу окружающей среды за контаминацией холерными вибрионами на территории Российской Федерации
Госкомсанэпиднадзор РФ 23.06.1995 N 01-19/55-17
Методические рекомендации по районированию территории СССР по типам эпидемиологических проявлений холеры»,
«Перечень профилактических и противоэпидемических мероприятий по эпиднадзору за холерой»,
«Порядок информации о выделенных культурах холерных вибрионов»
Приказ Минздрава СССР от 01.10.1990 N 390
Методические указания «Основные принципы организации санитарно-эпидемиологического надзора за острыми кишечными инфекциями»,
Инструкция о проведении противоэпидемических мероприятий в отношении острых кишечных инфекций,
Методические указания по комплексной терапии детей, больных острыми кишечными инфекциями, в условиях поликлиники
Приказ Минздрава СССР от 16.08.1989 N 475
Методические указания по эпидемиологической оценке санитарно-гигиенических условий в целях профилактики кишечных инфекций
Минздрав СССР 06.06.1986 N 28-6/20
Методические указания по определению остаточных количеств антибиотиков в продуктах животноводства
Минздрав СССР 29.06.1984 N 3049-84
Методические указания по иммуноглобулинопрофилактике гепатита A
Минздрав СССР 14.12.1983 N 28-6/31
Инструктивно-методические рекомендации «Брюшной тиф и паратифы A и B»
Методические указания «Лабораторная диагностика сыпного тифа»
Методика эпидемиологического анализа заболеваемости дизентерией
Источник
МУ 3.1.1.2957-11
Дата введения: с момента утверждения
1. Методические указания
разработаны Федеральной службой по надзору в сфере защиты прав
потребителей и благополучия человека (Ю.В.Демина); ФГУН НИИЭМ
им.Пастера Роспотребнадзора (Л.А.Кафтырева, Л.В.Лялина,
Г.Ф.Трифонова, О.И.Кубарь, В.В.Малышев, С.А.Егорова, Д.А.Макаров);
ФГУН ЦНИИЭ Роспотребнадзора (А.Т.Подколзин); ФГУН Нижегородский
НИИЭМ им. академика Н.П.Блохиной Роспотребнадзора (Е.И.Ефимов,
Н.А.Новикова); Управлением Роспотребнадзора по г.Санкт-Петербургу
(А.Н.Афанасьева), ФБУН НИИ Дезинфектологии Роспотребнадзора
(Л.Г.Пантелеева).
2. УТВЕРЖДЕНЫ
Руководителем Федеральной службы по надзору в сфере защиты прав
потребителей и благополучия человека, Главным государственным
санитарным врачом Российской Федерации Г.Г.Онищенко 29 июля 2011
г.
3. ВВЕДЕНЫ В ДЕЙСТВИЕ с
29 июля 2011 г.
4. ВВЕДЕНЫ ВПЕРВЫЕ.
1.
Область применения
1.1. Настоящие
методические указания определяют организацию и порядок проведения
эпидемиологического надзора, санитарно-противоэпидемических
(профилактических) мероприятий в отношении ротавирусной инфекции
(РВИ), а также порядок сбора, упаковки, хранения, транспортирования
и проведения лабораторных исследований клинического материала в
целях выявления этиологического агента и проведения его
субтипирования.
1.2. Настоящие
методические указания предназначены для специалистов органов и
учреждений, осуществляющих государственный
санитарно-эпидемиологический надзор (контроль), а также для
специалистов лечебно-профилактических организаций, осуществляющих
лабораторную диагностику РВИ, независимо от их
организационно-правовой формы и формы собственности.
2.
Термины и сокращения
ВГА — вирусный гепатит
А.
ДДУ — детские дошкольные
учреждения.
ЖКТ — желудочно-кишечный
тракт.
ИФА — иммуноферментный
анализ.
КРС — крупный рогатый
скот.
ЛПО —
лечебно-профилактические организации.
ОКИ — острые кишечные
инфекции.
ОГ — острый гастрит.
ОГЭ — острый
гастроэнтерит.
ОГЭК — острый
гастроэнтероколит.
ОЭ — острый энтерит.
ОЭК — острый
энтероколит.
ООС — объекты окружающей
среды.
ПАВ —
поверхностно-активные вещества.
ПЦР — полимеразная цепная
реакция.
РВ — ротавирусы.
РВИ — ротавирусная
инфекция.
Рота-Аг — ротавирусный
антиген.
3.
Общие положения
3.1. Ротавирусная
инфекция — антропонозное, высококонтагиозное, острое, инфекционное
заболевание, характеризующееся преимущественным поражением ЖКТ,
общей интоксикацией, дегидратацией, нередко наличием респираторного
(катарального) синдрома в начальном периоде болезни.
3.2. В Международную
классификацию болезней Десятого пересмотра «Ротавирусный энтерит»
входит в блок «кишечные инфекции» под кодом А08.0.
3.3. Возбудитель
относится к семейству Reoviridae подсемейству Sedoreovirinae роду
Rotavirus, который включает значительное число сходных по
морфологии и антигенной структуре вирусов, способных вызывать
гастроэнтериты у млекопитающих и птиц.
3.4. Вирион РВ имеет
диаметр 65-75 нм и состоит из электронно-плотного центра
(сердцевины) и двух белковых оболочек — внутреннего и наружного
капсидов. Сердцевина содержит внутренние белки и фрагментированную
РНК, состоящую из 11 сегментов, которые кодируют продукцию белков:
шесть структурных (VP1-VP7) и пять неструктурных (NSP1-NSP5).
Основным компонентом внутреннего капсида является структурный белок
VP6 (основная группоспецифическая антигенная детерминанта РВ). В
зависимости от его строения РВ подразделяют на 7 серологических
групп: А, В, С, D, Е, F, G. Наружный капсид вириона образован двумя
структурными белками, к которым в организме инфицированного
человека вырабатываются вируснейтрализующие антитела, — VP7
(G-протеин) и VP4 (Р-протеин). Эти белки обеспечивают адсорбцию
вируса и его проникновение в эпителиоциты тонкого кишечника
человека и определяют серотип вируса (G и Р серотипы).
3.5. К патогенным для
человека РВ, способным вызвать ОКИ, относятся вирусы серогруппы А,
В, С. В 98% случаев РВИ у человека (детей и взрослых) вызывают РВ
серогруппы А. РВ группы С распространены повсеместно и вызывают в
основном спорадическую заболеваемость. РВ группы В имеют эндемичное
распространение в некоторых странах Юго-Восточной Азии и способны
вызывать групповые заболевания, в том числе среди взрослого
населения.
3.6. В серогруппе А
выделяют 14 G-серотипов и 11 Р-серотипов РВ. G-серотип зависит от
строения VP7 белка наружного капсида (детерминирован девятым
сегментом РНК). Р-серотип зависит от строения VP4 белка наружного
капсида (детерминирован четвертым сегментом РНК).
3.7. Установлено, что РВ
десяти G-серотипов (1, 2, 3, 4, 5, 6, 8, 9, 10, 12) и семи
Р-серотипов (Р1, 2А, 3, 4, 5А, 8, 11) могут вызывать заболевания
людей. Другие G-серотипы (7, 11, 13, 14) и Р-серотипы (6, 7, 9, 10)
выделяются только у животных.
3.8. В последнее
десятилетие кроме методов, используемых для серотиповой
характеристики, широко применяются методы, позволяющие получить
генетическую характеристику РВ (генотипирование). По современной
номенклатуре G-серотипы и G-генотипы имеют идентичное цифровое
обозначение, а Р-серотипы соответствуют следующим Р-генотипам:
например Р-серотип 1В соответствует Р-генотипу 4; 2А — 6; 1А — 8; 3
— 9; 4 — 8; 8 — 11.
3.9. Патогенные для
животных и птиц серовары РВ не способны вызывать ОКИ у человека.
Известны редкие случаи выделения от людей штаммов РВ, являющихся
реассортантами между РВ человека и животных (РВ свиней, кроликов,
КРС). Такие эпизоды зафиксированы в регионах с развитым
животноводством.
3.10. Среди РВ серогруппы
А, способных вызывать заболевание у человека, выделяют:
—
повсеместно распространенные серотипы (P1A[8]G1, P1A[8]G3,
P1A[8]G4, P1A[8]G9, P1B[4]G2, P2A[6]G9);
—
серотипы, имеющие региональное распространение (P1A[8]G5, P1B[4]G8,
P2A[6]G1-4,8, P5[3]G3);
—
малораспространенные серотипы.
Данное разделение
является условным и на протяжении последних лет некоторые серотипы,
имевшие ранее малую распространенность (например, P2A[6]G12),
получили широкое региональное распространение.
3.11. РВ относительно
стабильны в окружающей среде. По устойчивости к хлорсодержащим
дезинфектантам, препаратам на основе перекиси водорода и другим
средствам, выживаемости во внешней среде: не погибают при обычном
хлорировании воды в головных водопроводных сооружениях, выживают в
водопроводной воде до 60 дней, на различных объектах внешней среды
— от 10 до 30 дней (в зависимости от температуры, влажности воздуха
и наличия загрязнений органической природы), их не разрушает
многократное замораживание. УФ-излучение в дозе 9 вт/м инактивирует РВ через 15 мин. В фекалиях РВ
сохраняются от нескольких недель до 7 месяцев, на фруктах — от 5 до
30 дней, на тканях из хлопка и шерсти — от 12 до 45 дней, на
различных поверхностях — до 10 дней, а с органическими
загрязнениями — до 16 дней. РВ устойчивы к эфиру, хлороформу,
детергентам, гипохлориту — в низких концентрациях; к воздействию
ультразвука. Они быстро инактивируются фенольными соединениями,
крезолом, формалином. РВ утрачивает инфекционность при кипячении,
обработке сильными кислотами и щелочами (инфекционная активность
сохраняется в диапазоне рН 3-9). Протеолитические ферменты ЖКТ
(панкреатин, трипсин, эластаза) усиливают инфекционную активность
РВ, что используется при культивировании вируса в культуре клеток.
Белковая структура РВ разрушается в растворах ПАВ, прогревание при
70 °С инактивирует вирус в течение 10 мин, при 80 °С — в течение 1
мин.
4.
Эпидемиология
4.1. Основным резервуаром
и источниками РВ является человек: лица, переносящие манифестные
или субманифестные формы заболевания. Максимальная концентрация
возбудителя в фекалиях (до 10-10 вирионов/мл фекалий) наблюдается в первые
3-5 дней заболевания.
4.2. При спорадической
заболеваемости среди неорганизованных детей раннего возраста роль
источника чаще выполняют взрослые или дети старшего возраста,
переносящие инфекцию в субманифестной форме. В организованных
детских коллективах возникновение групповых очагов нередко связано
с наличием в них детей-вирусовыделителей после перенесенных
манифестных форм заболевания.
4.3. Средняя
продолжительность заболевания обычно составляет 5-7 дней.
Длительность выделения РВ после исчезновения клинических признаков
заболевания может продолжаться до 30-40 дней.
4.4. Инфицирующая доза
для детей раннего возраста очень мала (10-10 вирионов); при развитии повторных
заболеваний у лиц старшего возраста она существенно выше
(10-10 вирионов).
4.5. Инкубационный период
— от 10 ч до 7 дней, чаще — 1-3 дня.
4.6. Основной механизм
передачи возбудителя РВИ — фекально-оральный; в редких случаях
может реализовываться аэрозольный механизм передачи инфекции.
4.7. Основной механизм
передачи возбудителя реализуется контактно-бытовым, водным или
пищевым путем. В настоящее время ведущая роль принадлежит
контактно-бытовому пути передачи возбудителя.
4.8. Для РВИ в умеренном
климатическом поясе характерен сезонный подъем заболеваемости в
холодный период года, с максимальными показателями в зимне-весенние
месяцы (с ноября по май). Спорадические случаи инфекции выявляются
в течение всего года.
4.9. После перенесенного
заболевания в сыворотке крови и кишечных секретах появляются
антитела к основным антигенам (VP7 и VP4) возбудителя. Однако
приобретенный после заболевания или применения живых вакцин
иммунитет не предотвращает новые случаи заболевания, но
способствует их более легкому клиническому течению. При
заболеваниях, вызванных РВ серогруппы А различных антигенных типов
(серотипов), наблюдается иммунный ответ, более выраженный в
отношении гомологичных и менее выраженный в отношении
негомологичных антигенных типов.
4.10. Для РВИ характерны
следующие эпидемиологические особенности:
4.10.1. Во всех странах
при различных уровнях санитарно-эпидемиологического благополучия
населения к возрасту 5 лет около 95% детей переносят РВИ. Во многих
странах для оценки активности циркуляции РВ на территории кроме
показателей заболеваемости оценивают возрастное распределение
случаев манифестного течения РВИ в группе детей младше 5 лет.
4.10.2. РВ поражают
население разных возрастных групп, однако преимущественно болеют
дети в возрасте до 3 лет и пожилые люди старше 60 лет. Наиболее
тяжело протекает у детей первичное инфицирование. Повторные
заболевания РВИ сопровождаются менее выраженными клиническими
проявлениями или переносятся бессимптомно.
4.10.3. В семейных очагах
дети младшего возраста, как правило, заболевают РВИ с клинически
выраженными проявлениями. Вовлеченные в очаг дети старшего возраста
и взрослые могут переносить заболевание в бессимптомной форме.
5.
Эпидемиологический надзор
5.1. Эпидемиологический
надзор за ротавирусной инфекцией (РВИ) — это система мониторинга
динамики эпидемического процесса, факторов и условий, влияющих на
его распространение, анализ и обобщение полученной информации с
целью разработки научно обоснованной системы профилактических
мер.
5.2. Эпидемиологический
надзор за РВИ включает:
—
мониторинг заболеваемости населения;
—
наблюдение за циркуляцией ротавирусов (РВ), включая результаты
исследования проб из объектов окружающей среды и материала от
больных;
—
изучение биологических свойств РВ (серотипов/генотипов), выделенных
из объектов окружающей среды и от людей (больные, контактные) в
референс-центрах;
—
оценку качества и эффективности проводимых
санитарно-противоэпидемических (профилактических) мероприятий;
—
прогнозирование эпидемиологической ситуации.
5.3. Задачи
эпидемиологического надзора за ротавирусной инфекцией:
—
непрерывная оценка интенсивности эпидемического процесса, масштабов
распространения и социально-экономической значимости инфекции;
—
изучение тенденций эпидемического процесса, оценка темпов роста
(прироста, снижения заболеваемости);
—
выявление территорий (регионов, областей, районов, населенных
пунктов) с высоким уровнем заболеваемости и риском
инфицирования;
—
определение контингентов населения, имеющих наибольший риск
инфицирования и заболевания;
—
выявление причин и условий, определяющих тенденции, уровень и
структуру заболеваемости РВИ на территории;
—
оценка содержания, масштабов, качества, своевременности и
эффективности осуществляемых профилактических и
противоэпидемических мероприятий для их оптимальной корректировки,
планирования последовательности и сроков реализации;
—
разработка прогнозов эпидемиологической ситуации.
5.4. Система
эпидемиологического надзора за ОКИ, в том числе РВИ, основана на
результатах эпидемиологической, клинической и лабораторной
диагностики. Эпидемиологическая диагностика включает два тесно
связанных между собой и дополняющих друг друга компонента —
оперативный (ежедневный) и ретроспективный эпидемиологический
анализ заболеваемости. Система надзора за РВИ должна быть
адаптирована к существующей системе надзора за ОКИ, базироваться на
данных эпидемиологического анализа лабораторно подтвержденных
случаев заболевания и бессимптомной инфекции, а также результатах
исследования проб из объектов внешней среды в соответствии с
действующими нормативно-методическими документами.
В
результате проведения эпидемиологического анализа заболеваемости
РВИ на конкретной территории за определенный отрезок времени
формулируется эпидемиологический диагноз, включающий общую оценку
эпидемиологической ситуации, определение территорий (объектов),
групп, времени и факторов риска, способствовавших росту
заболеваемости, анализ качества и эффективности проведенных
санитарно-противоэпидемических (профилактических) мероприятий.
Эпидемиологический надзор
за РВИ проводится территориальными органами, осуществляющими
государственный санитарно-эпидемиологический надзор, независимо от
ведомственной принадлежности.
6.
Мониторинг заболеваемости населения
6.1.
Клиническая диагностика ротавирусной инфекции
6.1.1. Диагноз РВИ при
спорадической заболеваемости устанавливается на основании
клинических, эпидемиологических данных и обязательного
лабораторного подтверждения (обнаружение маркеров ротавирусов
методом ИФА, ПЦР или другими методами, разрешенными к применению на
территории Российской Федерации в установленном порядке).
6.1.2. В групповых очагах
ОКИ (при регистрации 5 и более взаимосвязанных случаев заболеваний)
исследования на РВ проводятся по клиническим и эпидемиологическим
показаниям. Больным из очагов групповых заболеваний ОКИ, в которых
имеются лабораторно подтвержденные случаи РВИ, диагноз
«ротавирусная инфекция» может быть установлен на основании
клинико-эпидемиологического анамнеза.
6.1.3. Окончательный
диагноз должен включать: клиническую форму заболевания, тяжесть
течения, осложнение и результаты лабораторного обследования на РВ
(при спорадической заболеваемости). У лиц с бессимптомной инфекцией
диагноз устанавливается на основании результатов проведенного
лабораторного исследования и эпидемиологических данных.
6.1.4. Госпитализация
лиц, заболевших РВИ, проводится по клиническим и эпидемиологическим
показаниям. При легких формах клинического течения заболевания
лечение может осуществляться в амбулаторных условиях.
6.2.
Лабораторная диагностика
6.2.1. Лабораторные
исследования проводятся в соответствии с действующими нормативными
правовыми документами с применением диагностических препаратов,
разрешенных к применению на территории Российской Федерации в
установленном порядке.
6.2.2. Лабораторные
исследования на РВ осуществляют лаборатории, организации,
структурные подразделения, имеющие санитарно-эпидемиологическое
заключение на выполнение работ с микроорганизмами III-IV групп
патогенности.
6.2.3. Лабораторным
подтверждением диагноза РВИ является обнаружение антигенов или РНК
ротавирусов в образцах биоматериала, как правило фекалий.
Источник