Неотложная помощь при циррозе печени
ОПРЕДЕЛЕНИЕ
ПК — это коматозное состояние, возникающее вследствие нарушения дезинтоксикационной и других функций печени и являющееся наиболее тяжелой стадией печеночной энцефалопатии.
Развивается при неблагоприятном течении острого или хронического гепатита, при остром поражении печени под действием гепатотоксических ядов (мышьяк, соли тяжелых металлов, ядовитые грибы и пр.), а также в результате крово- потери, гипоксии, циррозе, обтурации желчных протоков, тяжелых ожогах (термических, при ионизирующей радиации).
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Коматозное состояние развивается постепенно или подостро, возможно и быстрое внезапное развитие. При постепенном развитии коме предшествует прекоматозное состояние. Непосредственной причиной смерти являются отек мозга с сопутствующей гиповолемией и дыхательная недостаточность.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПРЕК0МАТ03Н0Г0 СОСТОЯНИЯ:
- • упорная головная боль;
- • возбуждение, двигательное беспокойство;
- • сонливость днем, бессонница ночью;
- • судороги мышц лица, конечностей;
- • нарушение психики;
- • нарастающая слабость;
- • потеря вкуса и аппетита;
- • икота, тошнота, рвота;
- • усиление боли в области печени;
- • ощущение «печеночного» запаха в комнате.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ КОМЫ:
- • сознание полностью утрачено;
- • зрачки расширены, слабо реагируют на свет;
- • желтушность кожи и склер;
- • сухость кожи с расчесами и мелкоточечными кровоизлияниями;
- • холодные конечности;
- • язык малиновый, кровоточивость десен;
- • кровотечения носовые, маточные, желудочные, из расширенных вен пищевода;
- • судороги, ригидность мышц конечностей и затылка;
- • патологические рефлексы Бабинского, Гордона, Жуковского, в отдельных случаях хватательный и хоботковый рефлексы;
- • гипертермия;
- • анурия;
- • гепатомегалия, асцит;
- • тахикардия или брадикардия, аритмия;
- • АД снижено;
- • дыхание шумное (Куссмауля), наличие «печеночного» запаха изо рта, впоследствии дыхание Чейна—Стокса или Биота (свидетельствуют о тяжелом угнетении дыхательного центра).
Дополнительные методы исследования (выполняются на госпитальном этапе)
- • БАК (гипербилирубинемия, азотемия, гипопротромбине- мия, гипофибриногенемия);
- • ОАМ — моча темного цвета, определяются уробилин, билирубин, протеинурия, микрогематурия, цилиндрурия;
- • помогают в диагностике УЗИ печени, лапороскопия, пункционная биопсия печени.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ:
- • отек мозга;
- • ОДН;
- • кровотечения различной локализации;
- • нарушения ритма;
- • острая почечная недостаточность.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференцировать печеночную кому надо с другими комами:
- • церебральной при нарушении мозгового кровообращения;
- • уремической;
- • хлоргидроопенической;
- • алкогольной и др.
ПРИНЦИПЫ ДИАГНОСТИКИ И ФОРМУЛИРОВКА ДИАГНОЗА
Диагноз ставится на основании анамнеза и диагностических клинических критериев после проведения дифференциальной диагностики с другими комами: церебральной при нарушении мозгового кровообращения, уремической, хлор- гидропенической, алкогольной и др. Обычно больших затруднений при дифференциальной диагностике не возникает, так как у больных с печеночной комой, как правило, имеются желтуха, «печеночный» запах изо рта, соответствующие указания в анамнезе на заболевание печени, токсическое гепато- тропное воздействие.
Примерная формулировка диагноза
DS: Алкогольный цирроз печени. Печеночная кома.
ТАКТИКА ФЕЛЬДШЕРА НА ДОГОСПИТАЛЬНОМ ЭТАПЕ В УСЛОВИЯХ ФАП
- 1. Оказать неотложную помощь.
- 2. Вызвать «скорую помощь» на себя для госпитализации пациента в реанимационное отделение или палату интенсивной терапии терапевтического, инфекционного или многопрофильного стационара.
- 3. До прибытия «скорой помощи» вести динамическое наблюдение за пациентом. Для раннего обнаружения ухудшения состояния больного или появления признаков возможных осложнений необходимо контролировать: пульс, АД, ЧДД, состояние сознания, кожных покровов и видимых слизистых, температуру тела, появление и степень выраженности геморрагического и судорожного синдрома и симптомов энцефалопатии. При необходимости корректировать лечение.
- 4. Оформить медицинскую документацию (индивидуальная карта амбулаторного больного или журнал регистрации амбулаторных больных, направление на госпитализацию).
- 5. Транспортировка осуществляется на носилках в положении лежа в стандартном боковом положении или лежа на спине, голова повернута в сторону. При транспортировке в реомобиле ведется контроль за жизненно важными функциями организма.
АЛГОРИТМ НЕОТЛОЖНОЙ ПОМОЩИ:
- 1. Инфузия до 100 мл 40% раствора глюкозы в/в или до 1 л 5% раствора в/в капельно + 1-5 мл 5% раствора аскорбиновой кислоты + инсулина 6 ЕД.
- 2. 1-1,5 л 0,9% раствора натрия хлорида в/в капельно.
- 3. Витамины: 2-3 мл 5% раствора Bj в/м, 2-3 мл 6% раствора В6в/м.
- 4. Глютаминовая кислота 1% раствор 10-20 мл в/в.
- 5. Преднизолон 60-120 мг в/в капельно.
- 6. Симптоматическая терапия:
- • при кровотечении из носа — передняя тампонада носа,
- • при кровотечении из расширенных вен пищевода — этам- зилат (дицинон) 12,5% раствор 2 мл в/м или в/в, аминокапроновая кислота 5% раствор 50-100 мл в/в капельно, ви- касол 1% раствор 1 мл в/м;
- • при возбуждении и судорогах — седуксен (диазепам) 0,5% раствор 2 мл в/в, пипольфен 2,5% раствор 1-2 мл в/в или в/м.
- 7. Оксигенотерапия.
Источник
27.10.2018
Это хроническое диффузное заболевание печени, характеризуется дистрофией и некрозом печёночной ткани, а также разрастанием соединительной ткани, нарушением долькового строения печени.
Этиология.
- Хронический (реже острый) вирусный гепатит В, С, Д
- Аутоиммунный гепатит.
- Злоупотребление алкоголем.
- Действие химических веществ: наркотики, промышленные яды, соли тяжёлых металлов (ртуть, фосфор, мышьяк и др.), грибные яды, суррогаты алкоголя.
- Длительный приём в больших дозах некоторых лекарственных препаратов (цитостатики, противотуберкулёзные препараты, транквилизаторы, стероидные анаболические препараты, левомицетин и др.).
- Нарушения оттока желчи.
- Неполноценное питание – дефицит белка и витаминов.
- Наследственная предравсположенность.
- Сердечная недостаточность (венозный застой в печени).
Клиника.
- Начальный период: жалобы на слабость, утомляемость, снижение аппетита, раздражительность, снижение работоспособности, горечь и сухость во рту, горькую отрыжку, тошноту, иногда рвоту, метеоризм, запоры, расстройство стула (понос после приёма жирной пищи).
Появляется упорная тяжесть или боль в области правого подреберья, а часто и в эпигастрии. Боль тупая, ноющая, усиливается после еды, особенно жирной или острой, а также после физической нагрузки (боли возникают из-за увеличения печени и растяжения её капсулы, а также вследствие сопутствующего гепатита, холецистита, панкреатита).
При пальпации – печень увеличена, плотная, неровная, болезненная. Иногда увеличена селезёнка.
У некоторых пациентов (до 20 %) жалоб нет. Цирроз часто обнаруживают случайно при профилактическом осмотре.
- Развёрнутый период: все симптомы выражены и усиливаются. Пациенты худеют. Часто развивается желтуха, кожный зуд (при накоплении в крови желчных кислот вследствие застоя желчи), кровотечения из дёсен, носа, из расширенных вен пищевода, желудка, геморроидальных вен. Развивается асцит, уменьшается количество мочи.
Возникают «печёночные» знаки:
- «Печеночные» ладони, гиперемия ладоней (красные тёплые ладони).
- «Печёночный» язык – яркий малинового или брусничного цвета язык; блестящий «лакированный» (из-за отёка и атрофии сосочков языка).
- Яркая красная блестящая кайма губ и слизистая рта.
- «Сосудистые звёздочки» на коже в основном на верхней половине туловища (телеангиоэктазии) –локальные расширения мелких сосудов в виде «звёздочек» или «паучков».
- «Голова медузы» — видны расширенные подкожные околопупочные вены живота (из-за сдавления воротной вены часть крови оттекает от органов брюшной полости через подкожные вены живота).
- Терминальный период: все симптомы проявляются больше.
- Выражена желтуха.
- Выражен асцит, отёки, «печёночные» знаки, иногда правосторонний плеврит – признаки портальной гипертензии (портальная недостаточность).
- Тяжёлый геморрагический синдром – кровотечения носовые, пищеводные, желудочные, кишечные, геморроидальные (из варикозно расширенных вен), кровоизлияния на коже.
- Печёночная энцефалопатия – выражена головная боль, раздражительность, слабость, нарушения сна, внимания, памяти, неадекватная реакция на раздражители, заторможенность, ступор, сопор, печёночная кома.
- Поражаются почки – почечная недостаточность.
- Селезёнка значительно увеличивается (спленомегалия), а печень может прогрессирующе уменьшаться (из-за быстрого некроза гепатоцитов).
При печёночной коме воздух имеет сладковатый привкус – «печёночный запах».
Лечение.
- Диета №5. При асците жидкость ограничить до 1 литра, соль до 2-3 грамм. Ежедневно измерять суточный диурез и водный баланс; проводить взвешивание 1 раз в 2-3 дня или ежедневно (следить за скрытыми отёками).
- Для улучшения обменных процессов в печени – гепатопротекторы: витамины группы В, витамин Е, эссенциале, липоевая кислота, липамид, кокарбоксилаза, аскорбиновая, никотиновая, фолевая кислота; глутаминовая кислота, поливитамины, рибоксин. Также: карсил, легалон, силибор (если нет желтухи).
- При асците – мочегонные: лазикс, верошпирон, гипотиазид, триампур. При необходимости проводят абдоминальную пункцию.
- При активном процессе – кортикостероидные гормоны: преднизолон; цитостатики – имуран (азотиоприн), циклофосфан; метотрексат, делагил.
- В/в — капельно: 5 % глюкоза, гемодез, 10 % раствор альбумина – при признаках энцефалопатии, в прекоматозных состояниях, а также с профилактической целью 2 раза в год.
- При кровотечениях кровезаменители и кровоостанавливающие: кальция хлорид, аминокапроновая кислота, викасол, этамзилат, дицинон.
- Сердечно – сосудистые препараты; сердечные гликозиды.
- Ферменты, не содержащие желчь: мезим форте, абомин, креон.
Читать далее
Возврат к списку
Источник
Печень – главный фильтр всей внутренней системы человека. Ее важной функцией является задержка и очистка токсических веществ, которые вырабатываются самим организмом и поступают в него извне. Любые сбои в функционировании печени приведут к серьезным последствиям для здоровья человека, одним из которых является печеночная кома. Неотложная помощь в данном случае заключается исключительно в медикаментозном вмешательстве, которое позволит спасти больному жизнь.
Несмотря на то, что патология возникает под воздействием разных провоцирующих факторов, ее всегда сопровождают тяжелые нервно-мозговые нарушения. Поэтому пациенты, имеющие проблемы с печенью, должны знать, как распознать вовремя болезнь и каким образом отличить ее от другой патологии.

Специфические разновидности патологии
Печеночная кома – состояние полного разрушения печени на клеточном уровне, из-за чего орган не может выполнять «возложенные» на него организмом функции. В первую очередь речь идет об утрате печени способности устранять токсины. Лишившись своих антиоксидантных возможностей, орган начинает отравлять системный кровоток продуктами распада жизнедеятельности всего организма. Именно поэтому, независимо от этимологического происхождения недуга, он всегда сопровождается такими нарушениями:
- Поражение центральной нервной системы;
- Изменения в электролитном балансе;
- Нарушение обмена веществ;
- Скопление в тканях токсинов: тирамина, аммиака, фенола.
Поражения печени приводят к изменениям личности, так как при этом снижаются критичность восприятия действительности и возможности интеллекта, нарушается поведение, что приводит к развитию депрессивных состояний.
Обратите внимание!
Наступление комы обусловлено полным разрушением печени. Наличие в органе даже незначительного по размерам еще функционального участка убережет от наступления смертельного состояния.
Ранее возникновение острой атрофии (дистрофии) печени причисляли к разряду отдельной смертельной болезни, которая практически всегда приводила к коме и летальному исходу. На современном этапе развития медицины считают, что к дистрофии печени чаще всего приводит болезнь Боткина. При этом наступивший кризис является ее осложнением или, как говорят, специалисты, злокачественной формой.
Отличающееся течение развития болезни дает право на ее классификацию, которая базируется на разных формах печеночной недостаточности.
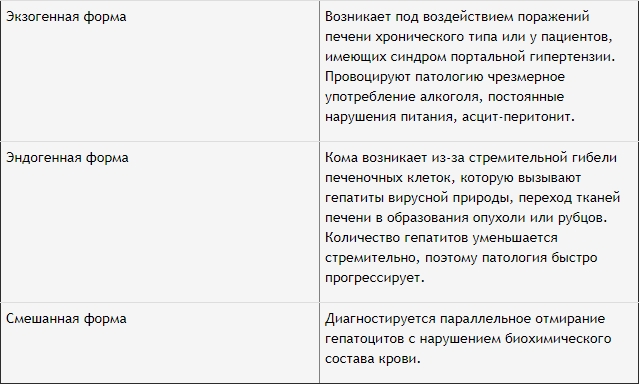
Подобная классификация весьма условна, так как она базируется на проявлении отдельных симптомов.
Причины появления коматозного состояния
Причины развития печеночной комы связаны с приведенной выше классификацией. Перечислим патологические состояния, которые провоцируют коматозное состояние:
- Гепатиты вирусного характера;
- Гепатит, вызванный употреблением алкоголя;
- Злокачественные опухоли;
- Интоксикация, вызванная медикаментозными средствами, наркотическими или токсическими веществами;
- Цирроз и его осложнения.
Эндогенная форма развивается стремительно, достигая глубокой стадии за 3-4 часа, заканчиваясь смертью больного. Чаще всего эта форма появляется из-за инфекционного гепатита, болезни Боткина. Последняя патология, приводящая к полному омертвлению тканей, крайне опасна и практически всегда заканчивается смертью. Большие дозы алкогольных и наркотических веществ, отравляющее воздействие ядовитых грибов – распространенные эндогенные факторы, приводящие к коматозному состоянию.
К более редким эндогенным причинам относят следующие патологии:
- Острые проявления тромбоза в венозной ткани печени;
- Шистосомозы;
- Оперативное вмешательство на печеночной артерии;
- Гепатоз у беременных;
- Злокачественные образования на печени.
Главными экзогенными причинами возникновения печеночной комы являются цирроз и нарушения тока крови в портальной вене. При этом острое течение цирроза печени прогнозы имеет неблагоприятные, однако вовремя выявленная патология и следования всем медицинским рекомендациям может положительно сказаться на исходе терапии.
Также нужно упомянуть о факторах, которые сами по себе не вызывают кому, однако их длительное воздействие на организм провоцирует ее возникновение:
- Непрекращающиеся запоры;
- Кровопотеря;
- Переизбыток в рационе белковой пищи;
- Болезни инфекционной природы;
- Алкоголизм;
- Наркомания;
- Хирургическое вмешательство.
Много случаев возникновения печеночной комы зафиксировано после передозировки медикаментозными препаратами.

Характерная симптоматика
Признаки комы видоизменяются в зависимости от стадии ее развития. Общая симптоматика раскрывается чаще всего последовательно в виде совокупных нарушений психоневрологического характера. При этом не все больные «сталкиваются» с первой, подготовительной фазой патологии: в некоторых случаях коматозное состояние проявляет себя сразу в виде тяжелейшего, стремительно развивающегося недуга.
Следовательно, симптомы состояния будут непосредственно влиять на то, какая неотложная помощь должна будет предоставлена больному.
Рассмотрим стадии прогрессирования печеночной комы и их характерные симптомы.
Стадия 1 (прекома).
- Провалы в памяти;
- Развивается выраженная сонливость, которая переходит в бессонницу по ночам и неуклонное желание спать днем;
- Головокружение;
- Эмоциональная нестабильность, выражающаяся в резкой смене поведения: эйфория, быстро переходящая в депрессию, агрессия, сменяющаяся диким весельем.
Стадия 2 (2 прекома).
- Человек перестает реагировать на словесное и тактильное обращения к нему;
- Сознание рассеивается;
- Постоянные поведенческие нарушения;
- Больной теряет интерес к привычным для него вещам;
- Апатия;
- Нарушены интеллектуальные способности: память, мышление, письмо;
- Речь монотонна;
- Изо рта отчетливо слышен запах «тухлого» мяса (печеночный);
- Кисти рук, пальцы и другие мелкие суставы находятся в постоянном движении (сгибании/разгибании);
- Колебания температурных показателей;
- У женщин репродуктивного возраста начинаются задержки менструального цикла, который затем полностью пропадает;
- Нарушение дыхательной функции.
Стадия 3 (Кома)
- Полное подавление всех рефлексов;
- Расширение зрачков, которые не реагируют на свет;
- Резкое снижение показателей артериального давления;
- Чуть слышный пульс;
- Глухое, чуть слышное сердцебиение;
- Остановка дыхательной функции.
К возможным проявлениям коматозного состояния относят такие признаки:
- Увеличенная печень, болезненная при пальпации;
- Желтуха;
- Тахикардия;
- Бесцветные каловые массы;
- Асцит (скапливание жидкости в брюшине);
- Темная моча.
Особенно ярко проявляется симптоматика при гепатите, имеющем инфекционную природу (болезнь Боткина). Патология начинается с таких проявлений:
- Отсутствие аппетита;
- Тошнота, сопровождаемая отрыжкой;
- Нарушение стула в виде поноса или запора;
- Тяжесть в области желудка.
Температурные показатели тела могут оставаться в пределах нормы или увеличиваться до 38 градусов. Возможны проявления ноющих болей в суставах.
Через 3-4 суток появляются симптомы поражения печени в виде желтухи и изменения цвета биологических жидкостей. Этот этап болезни является переломным, так как во время него возможен переход к изменениям в печеночной ткани, которые закончатся ее атрофией. Особого внимания требуют больные, у которых развивается такая симптоматика:
- Апатия и сонливость;
- Нарушения психики;
- Желтуха резко нарастает;
- Температурные показатели тела увеличиваются;
- Тошнота, сопровождающаяся рвотой;
- Тахикардия;
- Сильный запах сырого мяса изо рта.
Обратите внимание!
Самый тревожный сигнал о наступающей печеночной атрофии – уменьшении печени в размерах.
Смертельный исход наступает через 3-5 дней после возникновения первых признаков патологии. Проведение ряда мероприятий, необходимых для восстановления функции печени в самом начале патологии, не позволит атрофии развиться, что позволит добиться благоприятного исхода болезни.

Диагностические мероприятия
Диагностическое исследование начинается с внешнего осмотра пациента и пальпации печени и селезенки. Затем для подтверждения полученных данных назначаются аппаратные и лабораторные исследования.
При печеночной коме неотложная помощь предоставляется после диагностических мероприятий. Среди них могут быть такие исследования:
- Определение степени нарушений в центральной нервной системе – психометрическое тестирование;
- Лабораторные исследования крови выявляют превышенные значения аммиака;
- Для дифференциации печеночной атрофии применяется анализ спинномозговой жидкости;
- Электроэнцефалография;
- УЗИ;
- КТ;
- Биопсия;
- МРТ позволяет выделить изменения морфологического характера, происходящие при хроническом течении болезни.
Однако постановка диагноза основывается на 4 главных показателях:
- Состояние сознания;
- Временной отрезок, понадобившийся для выполнения теста;
- Показания электроэнцефалографии;
- Концентрация аммиака в кровяном русле.
Специфика неотложной помощи
Перед медикаментозными назначениями нужно найти первопричину, спровоцировавшую развитие печеночной комы, и максимально быстро устранить ее.
Обратите внимание!
Чем быстрее начнется оказание неотложной помощи, тем больше шансов наблюдать благоприятный исход для пациента.
Действия неотложного характера проводятся в условиях реанимации или палаты интенсивной терапии. Комплексные реабилитационные меры состоят в следующих манипуляциях:
- Стабилизировать функциональные возможности печени;
- Снизить воздействие интоксикации;
- Стабилизировать состояние водного и электролитного баланса, белковый обмен.
Для выполнения поставленных задач необходимо использовать глюкозу и раствор натрия хлорида внутривенно. Обязательно проводят инфузионную терапию. Также нужно вводить ежедневно внутримышечно препараты, снижающие концентрацию аммиака в крови. Снизить количество опасного токсического вещества помогают гепатопротекторы, сифонные клизмы, промывание желудка. Антибиотики назначают, чтобы снизить количество продуктов распада белка из органов желудочно-кишечного тракта.
По показаниям назначается гемосорбция и препараты с седативным и противосудорожным действием. Спасти пациентов с тяжелой формой печеночной патологией сможет только пересадка печени.
Прогноз
Начальные стадии печеночной комы хорошо поддаются лечению. При соблюдении соответствующей диеты, пополнения рациона витаминами и выполнении медицинских предписаний прогноз на выздоровление благоприятный.
При наступлении самой комы выжить удается лишь 20 % пациентов. Поэтому очень важно вовремя диагностировать патологию и назначить соответствующее, адекватное ситуации лечение.
Источник


