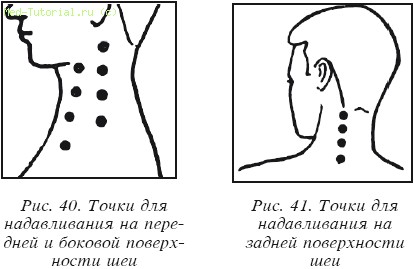
Осложнения на мозг при гепатите с
Часто в медицинских статьях и публикациях, посвященных проблемам HCV, патологию именуют «ласковым убийцей». Учитывая отсутствие клинической симптоматики и негативное влияние на организм в целом, такое название вполне оправдано. Если диагностирован гепатит С, последствия могут быть непредсказуемыми ни для самого пациента, ни для лечащего врача.
Асцит, цирроз, фиброз, метаболические и эндокринные расстройства: это далеко не полный перечень нарушений, которые могут быть вызваны HCV. Еще одна проблема заключается в том, что перенесенная вирусная инфекция может нанести непоправимый удар по печени и внутренним органам. Известно, что печень способна к регенерации. Но иногда скорость восстановления клеток недостаточна для компенсирования некроза и последующего фиброза тканей.
Влияние HCV на организм
Хорошо изучен механизм действия и влияние гепатита С на организм. Попадая в кровоток, микроскопический вирус начинает активное деление. Иммунные клетки, обнаружив чужеродное ДНК, начинают бороться с заболеванием. Так начинается аутоиммунное воспаление в органе-фильтре. И до тех пор, пока не будет полностью ликвидирована чужеродная РНК, печеночная ткань продолжит погибать.
Упорный воспалительный процесс деструктивен, ведь в конечном итоге приводит к гибели гепатоцитов и печеночных долей. Так печень все хуже справляется с физиологическими функциями, что ухудшает состояние больного и приводит к развитию тяжелых печеночных и внепеченочных осложнений.
Насколько тяжело протекает болезнь
Наиболее опасна для жизни фульминантная форма гепатита С. Она всего за 6–14 дней может привести к обширному некрозу печеночной ткани, что чревато смертью больного.
Если не лечить заболевание, то по мере гибели печеночной ткани, развиваются тяжелые, а позже – несовместимые с жизнью печеночные и внепеченочные осложнения. К примеру, цирроз является следствием одного из наиболее распространенных осложнений HCV, фиброза (диагностируется у 75–80% пациентов через 5–7 лет после инфицирования). Замещение нормальной печеночной ткани соединительной вызывает необратимые нарушения фильтрующей способности органа.
Запущенный цирроз с гепатоцеллюлярной карциномой является одним из основных показаний к трансплантации печени. В среднем эта стадия наступает через 20–25 лет после заражения, а при нарушениях диеты и употреблении алкоголя – быстрее. Еще одним фактором, усугубляющим течение HCV, служит прием медикаментов, негативно влияющих на состояние печени (антибиотики, цитостатики).
Гораздо легче переносится латентная форма и носительство гепатита С. В таком случае вирус присутствует в организме человека, но в ничтожно малой концентрации. При этом репликации патогена не происходит, либо активность распространения поражений печени слишком низка для развития значимых осложнений. С носительством HCV можно прожить всю жизнь, даже не подозревая о собственном диагнозе. Однако в любой момент инфекция может перейти в активную форму и вызвать серьезные осложнения.
Присоединение осложнений
Гепатит С часто не вызывает специфические симптомы, что делает невозможным своевременное лечение и увеличивает риск неблагоприятных последствий и осложнений. Поэтому всем рекомендуется регулярно сдавать анализ на HCV.
Важно помнить, что сочетание гепатита С и алкоголя последствия лишь усугубляют. Аналогичным образом на пораженную вирусом печень действует неправильное питание, употребление кофе, избыточного количества соли, жирной и жареной пищи. Также с доктором необходимо в обязательном порядке согласовывать вопрос приема любых медикаментов. Они могут не сочетаться с основной противовирусной терапией либо спровоцировать дальнейшее поражение печени.
Нарушение вывода желчи
Из всех гепатотропных вирусов вирус гепатита С чаще других вызывает холангит. Осложнение носит обратимый характер и не влияет на результат терапии, но запускает механизм развития дивертикул. Последние исследования обнаружили репликацию вируса в холангиоцитах.
Гепатит Ц и его последствия влияют на желчевыводящую систему. У инъекционных наркоманов с гепатитом С регистрируют нарушения моторно-кинетической работы сфинктера Одди. Это серьезно осложняет течение болезни, способствует развитию желтухи и ухудшает прогностические данные. Мишенью ВГС становится и желчный эпителий.
Суммировав все эти данные, японские ученые предположили, что желчь и сыворотка крови пациента одинаково инфицирована. Это удалось подтвердить и экспериментально: у больных с высоким содержанием РНК в сыворотке крови была обнаружена PHK возбудителя и в пунктате из желчного пузыря.
Выводы: первопричиной нарушений работы билиарной системы выступают воспалительные очаги в печени, приводящие к замедлению синтеза желчи, падению давления в желчевыводящей системе и желчном пузыре, спазму сфинктера Одди.
Стеатоз
Стеатоз – самый распространённый вид гепатоза. Для заболевания характерно патологическое накопление в гепатоцитах жировых клеток. Жировая ткань не способна выполнять функции печени, это и приводит к нарушениям работы органа. Протекает практически бессимптомно, но хорошо виден при проведении УЗИ. Тогда обнаруживают увеличение размеров органа, умеренное или выраженное увеличение эхогенности печеночной ткани. На начальных стадиях печень сохраняет однородность своей структуры, на поздних – выявляют зернистость.
О степени запущенности судят после исследования биоптата, полученного в результате биопсии печеночной ткани наиболее разрушенного ее участка. При компьютерной томографии удается выявить ограниченные участки жировой ткани, при сохраненных неизмененных гепатоцитах вокруг них. Тогда говорят о локальной жировой инфильтрации.
Чаще стеатоз развивается, если в организме присутствует гепатит С и алкоголь в больших количествах, ожирение, сахарный диабет, некоторые генетические сбои. У женщин встречается чаще чем у мужчин.
Фиброз
Фиброз – процесс разрастания соединительной ткани до образования разных по размеру рубцов. При своевременной диагностике и правильном построении лечения можно добиться регресса, улучшающего прогноз выздоровления. Для патологии характерно обширное течение, с поражением большой поверхности органа-фильтра.

Бессимптомный период может удлиняться до 8 лет от начала патологического процесса. Для диагностики прибегают к визуальному осмотру кожных покровов, подробному сбору анамнеза, изучению жалоб, аускультации и перкуссии, оценке психического состояния.
Из лабораторных анализов показано исследование маркеров фиброза:
- протромбинового индекса;
- гамма-глутамилтранспептидазы;
- алипопротеина А1.
Дополнительно назначают общий и биохимический анализа крови, копрограмму, анализ кала на простейшие и глисты. При первых подозрениях на заболевания выделительных органов информативным будет общий анализ мочи. Точно верифицировать диагноз поможет УЗИ, КТ, эзофагогастродуоденоскопия. При наличии возможности провести эластографию от биопсии печени можно отказаться.
Печеночная недостаточность
Печеночная недостаточность – симптомокомплекс, характерный для нарушений одной или нескольких жизненно важных функций печени.
Для первой стадии характерны следующие симптомы:
- Снижение аппетита. Пациенты жалуются на появление нехарактерных для них пищевых пристрастий. Иногда аппетит пропадает на фоне постоянной или периодической тошноты, вплоть до полного отвращения к любым продуктам.
- Падение работоспособности в тандеме с общей слабостью.
- Изменение эмоциональной сферы: депрессии, апатия, уныние.
Вторая стадия проявляется:
- появлением желтухи склер и видимых слизистых (ладони и стопы – первые области, где становится видна иктеричность кожных покровов, далее она захватывает всю поверхность тела);
- визуализируется участки геморрагического диатеза;
- в брюшной полости постепенно растет объем свободной жидкости (в этом случае врачи говорят об асците);
- слабостью, появляющейся даже после незначительных нагрузок;
- в результате нарушения белкового обмена регистрируют местные отеки, начинающиеся с нижних конечностей, позже они охватывают и верхнюю половину тела;
- мучают диспепсические расстройства (изнуряющие поносы, реже – чередующиеся периоды жидкого стула и запоров).
В заключительной, третьей стадии болезни нарастает дистрофия внутренних органов, падение массы тела вплоть до развития кахексии. Наблюдаются тяжелые изменения обменных процессов, вплоть до коматозного состояния. Печеночная кома, при несвоевременном оказании реанимационных мероприятий, заканчивается смертью. Пациенты с печеночной недостаточностью являются кандидатами на трансплантацию.
Печеночная энцефалопатия
При печеночной недостаточности на первый план чаще всего выходят признаки энцефалопатии – обратимых расстройств сознания и конгнитивных функций. Проявляется недуг сонливостью днем и отсутствием сна ночью, нарушением координации движения, дрожанием конечностей.

При печеночной энцефалопатии страдают умственные способности: ухудшается память, пропадает способность работы с большими объемами информации. Речь приобретает монотонность, скорость ответа на поставленные простые вопросы замедляется. Личность неуклонно деградирует, человек становится неопрятным, агрессивным или заторможенным, появляются несвойственные ранее спонтанные мало адекватные поступки.
Цирроз
HCV-ассоциированный цирроз печени – хронически протекающее состояние, в результате которого паренхима органа заменяется стромой или фиброзной соединительной тканью. Мужчины болеют в 3 раза чаще, чем женщины. Зачастую цирроз развивается при нелеченом хроническом гепатите С, когда присутствует активная репликация вируса в тандеме со злостными вредными привычками, ожирением, присутствием коинфекций.
Печень приобретает бугристость и узловатость, консистенция неестественно уплотняется, край заостряется, в большую или меньшую сторону меняются размеры. У половины пациентов прощупываются увеличенные регионарные лимфоузлы.
В запущенных стадиях, когда клиническая картина становится развернутой, появляется симптоматика печеночно-клеточной недостаточности и последствия портальной гипертензии. Только на стадии разработки находятся медикаменты, способные восстанавливать цирротическую печеночную ткань. На данное время единственное радикальное лечение болезни – трансплантация донорского органа.
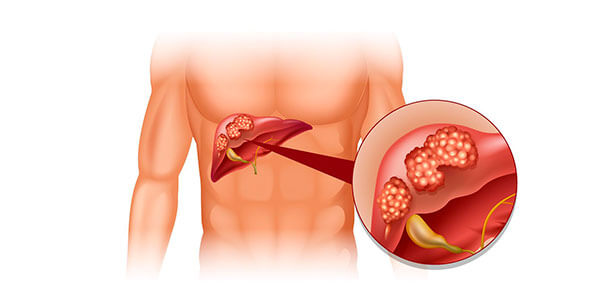
Рак
Гепатоцеллюлярная карцинома – злокачественное перерождение (малигнизация) гепатоцитов, наиболее частый первичный печеночно-клеточный рак печени. Это самое тяжелое осложнение ВГС у пациентов различных возрастных групп. Онкологии присуще агрессивное течение, плохо поддающееся современным методам противоопухолевой терапии. Рак быстро метастазирует в отдаленные и близлежащие внутренние органы.
По данным ВОЗ ежегодно в мире этот диагноз ставят более чем 600 000 пациентов. Даже при ранней диагностике процент пятилетней выживаемости остается низким. Высокая смертность чаще наблюдается у людей с запущенными стадиями онкологического процесса, при наличии метастазов и недостаточном ответе организма на проведенное лечение гепатита С.
Диагностируют лабораторно: если количество α-фетопротеина >15 нг/мл, то назначают аппаратное дообследование. Оно на выбор врача может включать УЗИ, МРТ, КТ печени, позитронную эмиссионную томографию и т. д.
Последствия гепатита С у мужчин

Если диагностирован гепатит С, последствия болезни для мужчины могут распространятся на различные системы органов. В запущенных стадиях цирроза и других тяжелых осложнениях ВГС претерпевает изменения волосяной покров: выпадают волосы на голове, в области груди и других частях тела, истираются в подмышечных впадинах. Мужчина непроизвольно набирает вес.
Последствия гепатита С у мужчин затрагивают и половую сферу. Изменения заметны и в сперме: жизнеспособность, качество и подвижность спермиев ухудшается, вплоть до возникновения бесплодия. Внезапное и значительное увеличение груди и нарастание половых дисфункций может выступать первопричинами депрессивных состояний и заниженной самооценки.
Практически все мужчины при тяжелых гепатитах С жалуются на утрату влечения к противоположному полу. Интимные отношения не приносят ярких ощущений. Нормальному проведению полового акта мешают болезненные эякуляции и проблемы со сроками наступления семяизвержения.
Осложнения после перенесенного вируса у женщин
Негативные последствия гепатита С у женщин зачастую развиваются на фоне повышенного эстрогена.
Это состояние приводит к:
- ярко выраженному предменструальному синдрому: значительным необоснованным перепадам настроения, хандре, болезненности груди;
- формированию кистозных доброкачественных или злокачественных опухолей в молочной железе и эндометриальной ткани в матке;
- отсутствию цикличности менструальных кровотечений: цикл либо удлиняется, либо появляются «внеплановые» месячные;
- отсутствие овуляции на протяжении одного или нескольких циклов, что чревато трудностями с зачатием малыша даже в детородном возрасте;
- ухудшение фертильности.
Внепеченочные осложнения после перенесенного гепатита С могут затронуть работу щитовидной железы, вызывать аффективные расстройства, триаду Мальцера и т. д.
Прогноз для ребенка, рожденного от инфицированных родителей
Должна ли беременность при гепатите С вызывать опасение?
Это широкий вопрос, и ответ на него зависит от нескольких факторов:
- Если болен отец будущего ребенка, а зачатие произошло у здоровой матери, то беременность не должна вызывать излишних опасений.
- Если при зачатии произошло инфицирование матери, то для плода сохраняется риск вертикального заражения (внутриутробно или в период родов).

Механизм передачи вируса от матери плоду не изучен до конца. Считается, что вертикальное заражение может произойти и во время родов, и в ситуации, когда кровь матери смешивается с кровью малыша при травме плаценты и других патологических состояниях. У женщины с гепатитом С риск самопроизвольного аборта возрастает в 2.5% раза. Чаще встречается плацентарная недостаточность, что может стать первопричиной формирования внутриутробных патологий.
Если у женщины диагностировали гепатит С при беременности, последствия для ребенка не всегда вероятны. Новорожденный заболевает лишь в 5% случаев. От противовирусной терапии матери отказываются, лечение начинают сразу после родов. Так минимизируют тератогенное влияние на развивающийся организм.
Не доказано, что роды способствуют инфицированию ребенка, потому кесарево сечение обычно не назначают. Родоразрешение проходит под врачебным контролем с соблюдением правил асептики и антисептики.
После лечения
Недостаточное лечение гепатита С может привести к рецидиву. Но тут мнения ведущих гепатологов расходятся. О рецидиве говорят, если в организме продолжается репликация генотипа вируса, против которого было нацелен противовирусный курс. Обычно в этом случае возврат симптомов болезни или положительные лабораторные тесты появляются не позже чем через 2 года после окончания последнего терапевтического курса. Если выявлен другой генотип, подозревают повторное заражение.
Последствия противовирусной терапии гепатита С при помощи рибавирина незначительны. Медикамент покидает организм через несколько дней после последнего введения.
Куда больше побочных эффектов у интерферонов:
- Гриппоподобный синдром. Встречается почти у 90% пациентов. Для борьбы показано симптоматическое лечение, постельный режим, введение интерферона только вечером;
- Упадок сил, снижение работоспособности. Ситуацию облегчит строгий режим дня, где выделено достаточно времени на прогулки, дневной и ночной сон, минимизированы физические и моральные нагрузки.
- Депрессивные расстройства. Если ситуация зашла слишком далеко, то показана индивидуальная психотерапия или назначение антидепрессантов.
- Зудящая, сухая кожа, зачастую в тандеме с различными видами сыпи. Эти симптомы помогут снять антигистаминные медикаменты.
- Ухудшение или полное отсутствие аппетита на фоне не проходящего чувства тошноты и горечи во рту. Соблюдение диеты позволяет минимизировать эти проявления.
- Падение массы тела.
- Облысение в результате активного выпадения волос.

Все выше перечисленные побочные эффекты носят обратимый характер.
Последствия терапии противовирусными препаратами у беременных женщин не учитывают в статистических данных. Беременность – прямое противопоказание к применению медикаментов данной группы. А если зачатие произошло в период прохождения терапевтического курса, то врачи настаивают на медицинском аборте, ведь существует риск формирования у плода внутриутробных патологий.
Но если поставили на учет с гепатитом С, последствия могут быть не так страшны, как описываются на различных форумах. Применение современных противовирусных препаратов обеспечивает излечение практически в 100% случаев. При этом следует соблюдать строгие меры профилактики. Известно множество случаев, когда при обнаружении HCV у партнера, супруга была совершенно здорова.
Соблюдение рекомендаций врача облегчит последствия лечения гепатита С, а отсутствие вирусной нагрузки в течение года после окончания курса терапии служит показанием для снятия диагноза.
Следует помнить, что своевременная диагностика помогает полностью вылечиться. Если не запускать болезнь, то она никак не повлияет на дальнейшее здоровье человека.
Источник
[читать] (или скачать)
статью в формате PDF
в данном посте будут рассмотрены неврологические осложнения хронических вирусных гепатитов В и С
СПРАВОЧНИК НЕВРОЛОГА
Ведение. Хронический гепатит — это полиэтиологическое диффузное воспалительное заболевание печени, продолжающееся более 6 месяцев после первоначального выявления и/или возникновения, характеризующиеся дистрофией и некрозом гепатоцитов, инфильтрацией портальных трактов, адекватной регенерацией печеночных клеток с сохранением дольковой структуры печени. Наиболее частой причиной развития хронического гепатита является перенесенный острый вирусный гепатит. В настоящее время установлена возможность хронизации четырех из семи форм острых вирусных гепатитов — В, С, D, G. Хронический гепатит смешанной вирусной этиологии диагностируется примерно у 15 % больных, когда выявляется двойная или тройная вирусная инфекция, например вирусы гепатитов В и D, вирус гепатита С, вирус TTV (Transfusion Transmitted Virus), вирус гепатита G. Хронический гепатит смешанной этиологии, как правило, становится результатом суперинфекции, т. е. последовательного инфицирования вторым, третьим вирусом и т.д. Следует обратить внимание на следующие особенности вируса гепатита В и С: вирус гепатита В не оказывает прямого цитопатогенного действия на гепатоциты, их повреждение связано с иммунопатологическими реакциями, возникающими в ответ на вирусные антигены и аутоантигены; вирус гепатита С оказывает непосредственное цитотоксическое действие на гепатоциты, в связи с чем его персистирование и репликация ассоциируются с активностью и прогрессированием патологического процесса в ткани печени.
Актуальность. Изучение хронических вирусных поражений печени выявило широкий спектр внепеченочных поражений (ВПП) при хронических гепатитах В ([ХГВ]; у 10 — 20% больных) и С ([ХГС] у 40 — 70% больных имеет место хотя бы одно ВПП), при этом ВПП часто служат единственным и/или первым проявлением вирусной инфекции (ВПП могут длительно маскировать поражение печени, являясь ведущими клиническими признаками болезни) и нередко определяющие прогноз и тактику лечения заболевания.
В развитии ВПП основное значение имеют иммунные реакции, возникающие в ответ на репликацию вирусов гепатита В (HBV) или С (HCV) в печени, а также в тканях лимфоидного и нелимфоидного происхождения. Предположения о наличии внепеченочной локализации репликации HBV или HCV возникли в связи с наблюдением случаев быстро развивающегося острого гепатита у пациентов с вирусным циррозом печени (ЦП) после пересадки здоровой донорской печени, что объяснялось внепеченочной локализацией вирусов. Помимо иммунных нарушений в возникновении системных поражений имеет значение прямое цитопатическое действие вирусов гепатита.
ХГВ
Неврологические осложнения при ХГВ в основном проявляются психоневрологической симптоматикой в виде т.н. астено-вегетативного синдрома [или органической астении] (наличие которых может говорить в пользу нарушения функции печени): повышенная физическая и/или психическая утомляемость со снижением уровня активности (в т.ч. трудовой), эмоциональная лабильность (как правило, имеет доминирование депрессивной симптоматики), бессонница, снижение способности к концентрации внимания, головные боли, вегетативные расстройства и др. Более выраженная (и структурная, органическая) неврологическая поталогия развивается на фоне таких ВПП (которые могут быть проявлением при ХГВ), как синдром Шегрена, сахарный диабет, хронический панкреатит, гемолитическая анемия, частичная клеточная аплазия, иммуноглобулинопатии, острая или хроническая лейкемия, лимфомы, криоглобулинемия, язвенно-некротический васкулит, узелковый полиартериит, полимиозит, ревматоидный полиартрит, миокардит, перикардит, аутоиммунный тиреоидит, антифосфолипидный синдром, синдром Рейно, гломерулонефрити др. (посты о неврологических осложнениях перечисленных выше синдромов и заболеваний Вы можете найти в этом блоге [на некоторые из них вставлены гиперактивные ссылки]);
ХГС
Поражение периферической нервной системы (ПНС) в виде невропатии, связанной со смешанной криоглобулинемией (СКГ), отмечается у 7 — 90% больных ХГС; при этом невропатия является в основном сенсорной и характеризуется онемением, жжением, покалыванием, ползаньем «мурашек», зудом, чаще всего на руках и ногах, но возможно на других участках тела. Неврологические поражения также описаны у больных с инфекцией HCV без СКГ. В основном это мононевропатия или множественная мононевропатия, а также другие поражение периферической нервной системы, ассоциированное с узелковым полиартериитом, которое обычно представлено асимметричной полиневропатией с ведущими моторными нарушениями (полиневропатия в сочетании с церебральным васкулитом может быть первым клиническим проявлением вирусного гепатита С, даже у больных, не имеющих криоглобулинемии, хотя встречаются подобные случаи исключительно редко).
Несмотря на то, что ПНС при ХГС поражается чаще, чем ЦНС, все же печеночная энцефалопатия является наиболее клинически ярким неврологическим проявлением ХГС. Вполне понятно, что возникновение у больных ХГС поражения головного мозга обусловлено печеночной недостаточностью при портосистемном шунтировании. Однако непосредственное поражение ЦНС при ХГС встречается и нередко, однако неврологические нарушения, как упоминалось выше, чаще возникают как осложнение СКГ в виде периферической сенсорной и/или моторной полиневропатии. Довольно редкое центральное неврологическое осложнение ХГС — острое нарушение мозгового кровообращения также может быть связано с церебральным васкулитом и антифосфолипидным синдромом, который в ряде случаев может быть первым экстрагепатическим проявлением ХГС. В последнее время вирусный гепатит С рассматривается как независимый фактор риска инсульта. При этом при ХГС развитие инсульта не определяется наличием сопутствующей артериальной гипертензии, сахарным диабетом или кардиальной патологией, однако показано негативное влияние ХГС на степень каротидного стеноза. Следует помнить, что ситуация может усугубиться присоединившейся почечной недостаточностью.
Обратите внимание! В число людей, подвергающихся риску инфицирования HBV и/или HCV, входят лица, перенесшие медицинские процедуры (такие как переливание инфицированной крови или продуктов крови, диализ почек, процедуры с повторным использованием шприцев, катетеров, игл [в т.ч. для иглоукалывания] и другого медицинского оборудования) в медицинских учреждениях, где применяемые методики не отвечают стандартам инфекционного контроля (также передача вируса возможна при случайном попадании незначительных количеств крови или другой жидкости организма во время медицинских процедур); потребители инъекционных наркотиков, использующие загрязненное инъекционное оборудование и средства; люди, употреблявшие препараты для интраназального применения или перенесшие косметические процедуры (такие как татуировки и пирсинг), а также коренные народы, заключенные и трансгендеры. Сексуальные партнеры людей, которые инфицированы HBV и/или HCV, могут заражаться, хотя в гетеросексуальных парах такой риск очень мал. Передача вируса возможна через бритвенные лезвия или аналогичные предметы, загрязненные инфицированной кровью. В число людей, подвергающихся повышенному риску, входят ВИЧ-инфицированные мужчины, имеющие секс с мужчинами, а также другие ВИЧ-инфицированные люди и дети, рожденные матерями с ВИЧ-инфекцией. Относительная значимость этих факторов риска значительно варьируется в зависимости от географического положения и исследуемой группы населения. Подробнее о поражении нервной системы при ХГВ и ХГС в следующих источниках:
статья «Многообразие внепеченочных проявлений хронических вирусных гепатитов В и С, общие принципы лечения» Т.А. Байкова, Т.Н. Лопаткина; Кафедра внутренних болезней факультета фундаментальной медицины МГУ им. М.В. Ломоносова; Клиника нефрологии, внутренних и профессиональных болезней им. Е.М. Тареева Первого МГМУ им. И.М. Сеченова (журнал «Терапевтический архив» №4, 2013) [читать];
статья «Морфологические изменения в головном мозге у больных вирусным гепатитом С (обзор литературы)» А.М. Майбогин, Гомельский государственный медицинский университет (журнал «Проблемы здоровья и экологии» №1, 2010) [читать];
статья «Неврологические нарушения при вирусном гепатите С» И.В. Дамулин, Ч.С. Павлов; ФГОУ ВПО «Первый МГМУ им. И.М. Сеченова» МЗ РФ, Москва (РМЖ, №11, 2016) [читать];
национальный клинический протокол «Хронический вирусный гепатит В у взрослых» Кишинев, 2008 [читать];
национальный клинический протокол «Хронический вирусный гепатит С у взрослых» Кишинев, 2008 [читать];
учебное пособие «Хронические гепатиты: диагностика, лечение, профилактика и экспертиза трудоспособности в амбулаторной практики» Н.М. Балабина, Иркутский государственный медицинский университет» МЗ РФ, Кафедра поликлинической терапии и общей врачебной практики (2017) [читать]
Источник