Острые кишечные инфекции этиология клиника
ОКИ (острые кишечные инфекции) – это группа инфекционных заболеваний (около 30 видов), которые вызваны различными патогенными микроорганизмами (вирусы, простейшие, бактерии); поражают желудочно-кишечный тракт.
Причины
К появлению острых кишечных инфекций приводят следующие причины:
- Контактно-бытовое заражение – контакт с зараженным человеком, с переносчиком возбудителя (животным, человеком);
- Пищевое заражение – прием инфицированной пищи: мяса, сырой воды, молока, кремовых кондитерских изделий, немытых овощей, фруктов и ягод;
- Через зараженные предметы обихода, грязные руки;
- Купание в загрязненных водоемах.
Классификация
Виды кишечной инфекции:
-
 Дизентерия (шигеллез);
Дизентерия (шигеллез); - Ротавирусная кишечная инфекция;
- Стафилококковое пищевое отравление;
- Холера;
- Сальмонеллез;
- Кишечный иерсиниоз;
- Тиф;
- Паратиф;
- Эшерихиоз.
По типу диареи:
- Инвазивный тип (экссудативная диарея, жидкостью) – вызывают бактерии: клостридии, шигеллы, синегнойная палочка, сальмонеллы и др.;
- Секреторный вид (водянистая диарея без метеоризма) – вызывает бактериальная флора: холерный вибрион, кампилобактер, энтеротоксигенные эшерихии;
- Осмотический тип (водянистый стул с метеоризмом) – формируют вирусы: аденовирусы, ротавирусы, коронавирусы и другие;
- Смешанный тип: инвазивно-секреторный, инвазивно-осмотический.
Симптомы заболеваний
Клинические проявления зависят от вида кишечной инфекции:
- Шигеллез: инкубационный период (момент от проникновения возбудителя в организм до проявления первых клинических признаков) составляет 24–48 часов, наблюдается лихорадка (40° и выше), водянистый понос до 10-30 раз в сутки. В испражнениях присутствует слизь, кровь, в редких случаях гной. Болевой синдром в животе схваткообразного характера. Мучительные позывы к дефекации (тенезмы), дискомфорт в области ануса;
- Ротавирусная кишечная инфекция: инкубационный период до 5 суток, болезнь характеризуется лихорадкой, многократной рвотой, в первые дни стул желтого цвета, затем становится серо-желтым, глинообразной консистенции. Кроме этого, больного беспокоит першение в горле, ринит (насморк), кашель;
- Стафилококковое пищевое отравление: первые клинические признаки появляются спустя 2-4 часа после заражения, наблюдаются интенсивные схваткообразные боли в эпигастрии, многократная рвота, гипертермия (38–38,5°). Отмечается озноб, похолодание конечностей, понижение артериального давления, диарея встречается в 50% случаев;
- Холера: инкубационный период 1-6 дней, болезнь характеризуется водянистой диареей, которая через пару дней обретает вид «рисового отвара» без запаха. У больного присутствует обильная рвота («фонтаном»), сухость в ротовой полости, осиплость голоса, возможно понижение температуры тела до 35,5–36°, судороги икроножных мышц (непроизвольные сокращения), синюшность губ и пальцев;
-
 Сальмонеллез: болезнь проявляется спустя 6 часов либо через 2-3 суток после проникновения инфекции в организм. У инфицированного человека происходит повышение температуры до 39 градусов, наблюдается диспепсия (тошнота, рвота), схваткообразные боли синдром в животе, жидкий стул зеленого цвета, водянистый, зловонный. На 2-3 сутки в кале присутствует слизь, кровь;
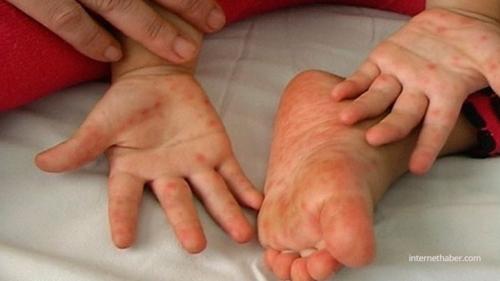
Сальмонеллез: болезнь проявляется спустя 6 часов либо через 2-3 суток после проникновения инфекции в организм. У инфицированного человека происходит повышение температуры до 39 градусов, наблюдается диспепсия (тошнота, рвота), схваткообразные боли синдром в животе, жидкий стул зеленого цвета, водянистый, зловонный. На 2-3 сутки в кале присутствует слизь, кровь; - Кишечный иерсиниоз: инкубационный период от 15 часов до 6 суток, проявляет себя лихорадкой (39°), ринитом, першением в горле, слезоточивостью, схваткообразным болевым синдромом. Отмечаются мышечные боли, сухость кожных покровов, выступает мелкоточечная сыпь, ладони и стопы пастозны (отечны), язык имеет малиновый окрас;
- Тиф: инкубационный период 12—14 дней, болезнь характеризуется лихорадкой (до 39°), возбудимостью больного (подвижность, разговорчивость). Лицо становится гиперемированным (красным), одутловатым (отечным), на конъюнктиве глаза присутствуют мелкие кровоизлияния, язык сухой, обложен грязно-серым налетом. Кожные покровы сухие, горячие; формируется сыпнотифозная экзантема (сыпь);
- Паратиф: болезнь проявляет себя спустя 14 дней, характеризуется ринитом, кашлем, гиперемией лица. Отмечается диспепсия (тошнота, рвота), диарея, герпетические высыпания (папулы с содержимым);
- Эшерихиоз: первые признаки болезни начинают проявлять себя спустя несколько часов. На 2 сутки отмечается жидкий, брызжущий стул желтого или оранжевого цвета до 15–20 раз в сутки, вздутие живота, урчание, рвота до 5 раз в день, гипертермия (37–39°).
ОКИ у детей
Острые кишечные инфекции у ребенка формируются по тем же причинам, что и у взрослых. Наиболее подвержены дети до 3 лет, так как их иммунная система недостаточно окрепла.
похожие статьи  Кишечник
Кишечник
Причины, симптомы и лечение Болезни Крона
384
0
 Кишечник
Кишечник
Причины, симптомы и лечение энтероколита
1 052
0
 Кишечник
Кишечник
Причины, симптомы и лечение дисбактериоза
231
0
ОКИ у детей проявляют себя выраженной клинической картиной, протекают в более тяжелой форме, чем у взрослых. Пик заболеваемости приходится на летнее время. Кишечные инфекции у детей проявляют себя в виде интоксикации организма (общая слабость, лихорадка, понижение аппетита).
Симптомы поражения пищеварительной системы:
-
 Болевой синдром в эпигастрии схваткообразного характера;
Болевой синдром в эпигастрии схваткообразного характера; - Многократная рвота;
- Частый жидкий стул;
- Головная боль;
- Лихорадка;
- Испражнения чаще всего зеленого цвета, может присутствовать кровь;
- Кожные покровы сухие, глаза западают;
- Диспепсия;
- Жажда;
- Слезотечение;
- Язык сухой, обложен густым белым налетом;
- Редкое, скудное мочеиспускание;
- Обезвоживание организма;
- Судороги;
- Потеря сознания.
Методы лечения
Во время появления симптомов ОКИ необходимо оказать первую помощь и потом обязательно обратиться к врачу, который назначит индивидуальный курс лечения.
Первая помощь
Зараженному человеку следует оказать первую доврачебную помощь:
- Изолировать инфицированного человека от окружающих;
- Больному нужно давать питье в небольшом количестве, но часто; смачивать губы салфеткой, пропитанной водой;
- Уложить набок, если есть рвота – подставить емкость;
- Расстегнуть, снять стесняющую одежду;
- Проветривать помещение;
- Прикладывать лед, обернутый в ткань, либо мокрую холодную повязку к голове;
- Нельзя давать пищу, делать очистительные клизмы;
- Запрещено прикладывать грелку, давать лекарственные средства (обезболивающие, вяжущие, жаропонижающие).
Госпитализации подлежат все дети вне зависимости от возраста, взрослые – со среднетяжелой и тяжелой формой течения инфекции.
В обязательном порядке при любой кишечной инфекции проводят промывание желудка. Его назначают вне зависимости от того, сколько прошло времени от начала заболевания, так как возбудитель может продолжительное время сохранять свою жизнеспособность на стенках желудочно-кишечного тракта.
Медикаментозное лечение
- Дезинтоксикационная терапия: пероральное введение (через рот) глюкозо-солевых растворов: регидрон, глюкосолан. Взрослым по 30 мл/кг/сутки, детям по 30–50 мл/кг/сутки;
-
 Сорбенты – выводят токсины из организма: активированный уголь, полифепан, смекта
Сорбенты – выводят токсины из организма: активированный уголь, полифепан, смекта
Смекта, 1 пакетик разводят в ½ кружки воды (в 50 мл жидкости), принимают 3 раза в день;
- Кишечные антисептики – уничтожают патогенную микрофлору: энтероседив, интетрикс, интестопан
Интетрикс, по 2 капсулы 2 раза в день;
- Противодиарейные препараты: левомицетин, энтеросгель, имодиум
Имодиум, начальная доза 2 таблетки, затем по таблетке после каждого акта дефекации, предельная суточная доза 16 мг (8 таблеток);
- Пробиотики – для восстановления нормальной кишечной микрофлоры: аципол, линекс
Аципол, по 1 капсуле трижды в день;
- Пребиотики – углеводы, которыми питаются «хорошие» микроорганизмы: хилак-форте
Хилак-форте, по 40–60 капель трижды в день;
- Ферментативные препараты – для улучшения функционирования пищеварительной системы: креон, мезим, панкреатин
Креон, по 1 капсуле в сутки;
- Антибактериальные средства: тетрациклин, цефтибутен, пенициллин.
Цефтибутен, 1 капсула в сутки.
Народная медицина
При ОКИ применяют следующие рецепты народной медицины:
-
 20 гр. листьев перечной мяты, по 15 гр. плодов фенхеля и корня аира, 30 гр. ромашки. Размельчить компоненты, 1 ст. ложку готового сбора заварить кружкой горячей воды. Принимать по 1/3 кружки трижды в день;
20 гр. листьев перечной мяты, по 15 гр. плодов фенхеля и корня аира, 30 гр. ромашки. Размельчить компоненты, 1 ст. ложку готового сбора заварить кружкой горячей воды. Принимать по 1/3 кружки трижды в день; - 40 гр. коры дуба залить литром крутого кипятка, проварить 10 минут на слабом огне. Охладить, принимать по ½ кружки 6 раз в день;
- На литр кипяченой воды 8 чайных ложек сахарного песка и ½ чайной ложки соды, 1 кружку апельсинового сока, чайную ложку соли, пить на протяжении дня.
Диета
Питание при острой кишечной инфекции должно быть дробным, не меньше 5 раз в день, обогащенным витаминами, микроэлементами, белками и жирами. Важно пить жидкость в чистом виде, не меньше 1,5 литров в день.
Разрешенные продукты:
- Кисломолочные продукты;
- Постное мясо;
- Несдобная выпечка, подсушенный хлеб;
- Крупы, злаки;
- Вегетарианские супы;
- Макароны;
- Сухофрукты;
- Овощи, ягоды, фрукты;
- Сливочное масло;
- Шиповниковый настой, морсы, чай и кофе с молоком.
Запрещенные продукты:
- Сдоба;
- Полуфабрикаты;
- Консервы;
- Жирное мясо, рыба;
- Копченые, соленые, маринованные блюда;
- Бобовые культуры;
- Грибы, капуста, лук, чеснок;
- Специи, пряности;
- Шоколад, изделия с кремом (пирожное, торт);
- Газированные и спиртные напитки.
Осложнения
Острые кишечные инфекции могут сформировать следующие осложнения:
При отсутствии лечения возможны серьезные последствия!
- Обезвоживание организма (дегидратация);
- Инфекционно-токсический шок;
- Пневмония;
- Острая почечная недостаточность;
- Летальный исход.
Профилактика
К профилактическим мероприятиям относят:
- Употребление кипяченой воды;
- Промывание овощей, фруктов;
- Соблюдение правил личной гигиены;
- Кратковременное хранение скоропортящихся продуктов;
- Термическая обработка пищи перед употреблением;
- Уборка жилья;
- Не купаться в загрязненных водоемах.
Источник
Автор На чтение 8 мин. Опубликовано 11.12.2019
Причины и факторы риска
Возбудителями кишечной инфекции могут выступать разные патогенные микроорганизмы – бактерии, простейшие, грибы и вирусы. Чаще всего развитие заболевания вызывают:
- грамотрицательные энтеробактерии (иерсинии, эшерихии, кампилобактеры, сальмонеллы, шигеллы);
- условно-патогенные бактерии (стафилококки, протей, клостридии, клебсиелы);
- вирусы (аденовирусы, энтеровирусы, ротавирусы);
- простейшие (кокцидии, амебы, лямблии);
- грибы.
Все возбудители кишечных инфекций обладают энтеропатогенностью и способностью к синтезу экзо- и эндотоксинов.
Источником инфекции являются больные с явной или стертой клинической картиной заболевания, носители, некоторые виды домашних животных. Заражение происходит по фекально-оральному механизму водным, алиментарным (через пищу), контактно-бытовым (через предметы обихода, игрушки, грязные руки, посуду) путями.
Причиной развития кишечной инфекции, вызванной условно-патогенной флорой, является резкое ослабление защитных сил организма, которое может быть вызвано разными причинами. В результате этого нарушается нормальный биоценоз кишечника, что сопровождается уменьшением количества нормальной микрофлоры и увеличением условно-патогенной.
Немаловажную роль в развитии кишечной инфекции играют нарушения правил приготовления и хранения пищи, допуск к работе на пищеблоках сотрудников со стрептодермией, фурункулезом, тонзиллитом и другими инфекционными заболеваниями.
Инфекции, передающиеся водным и пищевым путем, способны поражать большие группы населения, вызывая эпидемические вспышки, но значительно чаще регистрируются единичные (спорадические) случаи.
Заболеваемость некоторыми видами кишечных инфекций имеет явно выраженную сезонную зависимость, например, ротавирусный гастроэнтерит чаще регистрируется в зимние месяцы, а дизентерия – летом.
Предрасполагающими к инфицированию факторами являются:
- несоблюдение правил личной гигиены;
- низкая кислотность желудочного сока;
- плохие санитарно-гигиенические условия проживания;
- отсутствие доступа к качественной питьевой воде;
- дисбактериоз кишечника.
1. Острые кишечные инфекции у детей: определение, этиология
Острые кишечные
инфекции –
это острые инфекционные заболевания с
энтеральным механизмом заражения,
сопровождающиеся развитием воспалительного
процесса в слизистой желудочно-кишечного
тракта с формированием клинических
признаков диареи, общеинфекционного
синдрома и обезвоживания.
— патогенные
кишечные энтеробактерии (шигелла,
сальмонелла, эшерихия, иерсиния,
брюшнотифозная бактерия);
— холерный вибрион;
— условно-патогенные
энтеробактерии (протей, клебсиелла,
цитробактер, энтеробактер, кишечная
палочка);
— синегнойная
палочка;
— стафилококк;
— представители
вирусов (ротавирусы, аденовирусы,
энтеровирусы).
Нередко наблюдаются
микст- инфекции – сочетание бактерий
с бактериями, вирусами, простейшими,
грибами.
Частота встречаемости
того или иного возбудителя зависит от
возраста детей. Так, у детей раннего
возраста чаще регистрируются сальмонеллез,
эшерихиоз, условно-патогенные кишечные
инфекции. В старшем возрасте – шигеллез,
иерсиниоз, холера, кампилобактериоз.
Эпидемиология
острых кишечных инфекций различна. В
их структуре выделяют антропонозы и
антропозоонозы. Антропонозы – инфекционные
болезни, возбудители которых способны
паразитировать только в организме
человека. При антропозоонозах источником
инфекции являются животные и человек.
В группу антропонозных кишечных инфекций
выделены шигеллез, холера, ротавирусная
инфекция, антропозоонозных – сальмонеллез,
иерсиниоз, эшерихиоз.
Основной механизм
заражения при инфекционных заболеваниях
ЖКТ фекально-оральный. Факторами передачи
при этом могут являться пищевые продукты,
вода, загрязненные руки, мухи, предметы
обихода. Данный механизм может
реализовываться пищевым, водным и
контактно-бытовым путями.
Преимущественно
пищевым путем происходит заражение при
сальмонеллезе, шигеллезе Зонне,
энтеропатогенном эшерихиозе, ряде
кишечных инфекциях, вызванных
условно-патогенными бактериями.
Загрязнение продуктов питания происходит
на разных этапах их переработки и
реализации (при контакте с содержимым
кишечника животных бактерионосителей,
через загрязненные руки, посуду, грызунов,
мух, а также при употреблении мяса,
молока больных животных).
Водный путь передачи
играет большую роль при заражении
брюшным тифом, паратифами, шигеллезом
Флекснера, энтеротоксигенным эшерихиозом,
холерой, амебиазом, лямблиозом. Возбудители
этих болезней попадают в воду с выделениями
людей и животных, при спуске сточных
вод, смывании нечистот дождевыми водами.
Контактно-бытовой
путь передачи может осуществляться при
непосредственном общении (прямом
контакте) или через зараженные предметы
окружающей среды (непрямом контакте).
Для кишечных инфекций наиболее характерен
непрямой контактный путь. Заражение
детей часто происходит через руки. При
этом больной или носитель руками,
загрязненными фекалиями, может
инфицировать дверные ручки, перила,
стены помещений.
Здоровый ребенок,
дотрагиваясь до этих предметов, инфицирует
руки и заносит возбудителя в рот. Передача
возбудителя через предметы домашнего
обихода часто осуществляется при
шигеллезе Григорьева-Шига, энтероинвазивном
эшерихиозе, брюшном тифе, клебсиеллезе,
стафилококковой, кампилобактерной и
кандидозной инфекциях.
В некоторых случаях
кишечные инфекции могут передаваться
воздушно-капельным и пылевым путями.
Воздушно-капельным путем распространяются
вирусные кишечные инфекции (аденовирусная,
коронавирусная). Пылевой путь передачи
возможен в условиях стационара. Особенно
он актуален в отделениях недоношенных
и патологии новорожденных детей при
распространении сальмонеллеза,
эшерихиоза, стафилококковой, синегнойной,
клебсиеллезной, энтеробактерной,
криптоспоридиозной и кандидозной
инфекций.
Доказана роль
трансплацентарной передачи некоторых
кишечных инфекций. Данный путь
характеризуется передачей возбудителя
болезни через плаценту. Нередко таким
путем передается цитомегаловирусная,
энтеровирусная, стафилококковая,
грамм-отрицательные условно-патогенные,
кандидозная инфекции.
Заболеваемость
острыми кишечными инфекциями
характеризуется сезонностью. Летне-осенняя
сезонность наблюдается при шигеллезе,
энтероинвазивном эшерихиозе, брюшном
тифе, холере, кампилобактериозе,
клостридиозе, лямблиозе, амебиазе.
Наибольшее число случаев энтеропатогенных
эшерихиозов, иерсиниозов, ротавирусных,
аденовирусных, коронавирусных
энтероколитов регистрируется в
зимне-весенний период.
Наряду с общими
принципами известны особенности
эпидемиологии кишечных инфекций
различной этиологии. Так, выявлено, что
в последние годы среди кишечных инфекций
нарастает удельный вес шигеллезов.
Дизентерия стала чаще выявляться в
группе детей первого года жизни, что,
вероятно связано с ухудшением материального
благосостояния, снижением уровня
культуры и ослаблением медико-санитарного
контроля качества пищевых продуктов.
Формы заболевания
Классификация кишечной инфекции проводится по клинико-этиологическому принципу. Наиболее часто в клинической практике наблюдаются:
- ротавирусная инфекция;
- дизентерия (шигеллез);
- эшерихиоз (коли-инфекция);
- сальмонеллез;
- стафилококковая инфекция.
В зависимости от особенностей симптоматики (интоксикация, нарушения водно-электролитного баланса, поражение органов желудочно-кишечного тракта) течение кишечной инфекции может быть атипичным (гипертоксическим, стертым) или типичным (тяжелое, средней тяжести, легкое).
Местные проявления кишечных инфекций определяются тем, какой именно орган пищеварительной системы оказывается в наибольшей степени втянутым в патологический процесс. В связи с этим выделяют гастриты, гастроэнтериты, гастродуодениты, дуодениты, энтериты, колиты и энтероколиты.
У ослабленных пациентов кишечная инфекция способна распространиться за пределы желудочно-кишечного тракта и привести к поражению других органов и систем. В этом случае говорят о генерализации инфекционного процесса.
По длительности течения:
- острая кишечная инфекция – менее 6 недель;
- затяжная – свыше 6 недель;
- хроническая – заболевание длится свыше 6 месяцев.
Симптомы кишечной инфекции
Кишечная инфекция, вне зависимости от вида возбудителя, проявляется симптомами интоксикации и поражения желудочно-кишечного тракта. Однако некоторые виды заболевания имеют характерные симптомы.
Дизентерия
Инкубационный период продолжается от 1 до 7 дней. Заболевание начинается остро с озноба и быстрого повышения температуры до 39-40 °С. На высоте лихорадки у больного могут возникнуть бред, нарушения сознания, судороги. Другие симптомы:
- разбитость;
- резкая слабость;
- отсутствие или значительное снижение аппетита;
- головная боль;
- миалгия;
- схваткообразные боли в животе, локализующиеся в левой подвздошной области;
- спазм и болезненность сигмовидной кишки;
- тенезмы (ложные позывы на дефекацию);
- признаки сфинктерита;
- дефекация от 4 до 20 раз за сутки.
Каловые массы жидкие, содержат примесь крови и слизи. При тяжелом течении инфекционного процесса развивается геморрагический синдром, проявляющийся кишечным кровотечением.
Наиболее тяжелое течение свойственно дизентерии, вызванной шигеллами Григорьева – Шига или Флекснера.
Сальмонеллез
В 90% случаев сальмонеллез протекает по типу гастрита, гастроэнтерита или гастроэнтероколита. Характерно подострое начало – поднимается температура до 38-39 °С, возникают тошнота, рвота.
В некоторых случаях увеличивается печень и селезенка (гепатоспленомегалия). Стул частый и обильный, каловые массы приобретают цвет болотной тины, содержат незначительные примеси крови и слизи. Этот вид кишечной инфекции у взрослых обычно заканчивается выздоровлением, а у детей может принимать жизнеугрожающий характер из-за быстро развивающегося обезвоживания.
Диагностика
На основании клинических и эпидемиологических данных, результатов физикального осмотра пациента можно поставить диагноз кишечной инфекции и в некоторых случаях даже предположить ее вид. Однако установление точной этиологической причины заболевания возможно только на основании результатов лабораторных исследований.
Наибольшее диагностическое значение имеет бактериологическое исследование каловых масс. Материал для исследования следует забирать с первых часов заболевания, до начала терапии антибактериальными препаратами. При развитии генерализованной формы кишечной инфекции выполняют бактериологическое исследование крови (посев на стерильность), мочи, ликвора.
Лечение кишечной инфекции
Схема лечения кишечной инфекции включает следующие направления:
- оральная регидратация;
- лечебное питание;
- патогенетическая терапия – коррекция имеющихся нарушений функций внутренних органов, повышение иммунной реактивности и неспецифической резистентности организма, нормализация обмена веществ;
- этиотропная терапия – устранение причины, вызвавшей развитие заболевание;
- симптоматическая терапия – устранение симптомов патологического процесса.
С целью коррекции нарушений водно-электролитного баланса проводится оральная регидратация (порошок ВОЗ, Регидрон, Педитрал). Глюкозо-солевые растворы следует пить часто, маленькими глотками – это позволяет предотвратить появление или возобновление рвоты. При тяжелом состоянии пациента, когда он не может принимать жидкость внутрь, проводят инфузионную терапию растворами электролитов и глюкозы.
Специфическая терапия кишечных инфекций проводится кишечными антисептиками и антибиотиками (Налидиксовая кислота, Фуразолидон, Полимиксин, Гентамицин, Канамицин), энтеросорбентами (Активированный уголь, Фильтрум СТИ, Смекта). При наличии показаний назначают иммуноглобулины (антистафилококковый, антиротавирусный), лактоглобулины и бактериофаги (клебсиеллезный, колипротейный, дизентерийный, сальмонеллезный и другие).
Патогенетическое лечение кишечных инфекций предполагает назначение антигистаминных препаратов и ферментов.
При повышенной температуре тела показаны нестероидные противовоспалительные средства. Спастические боли в животе купируют приемом спазмолитиков.
В остром периоде заболевания назначается водно-чайная пауза длительностью 1-2 суток. Диета пациентов с кишечными инфекциями направлена на улучшение процессов пищеварения, обеспечение механического, термического и химического щажения слизистой оболочки желудочно-кишечного тракта. Пищу следует принимать часто небольшими порциями.
Возможные последствия и осложнения
Выраженное обезвоживание организма может привести к развитию гиповолемического шока, острой почечной недостаточности. Не мене опасна генерализация патологического процесса, которая может осложниться инфекционно-токсическим шоком, сепсисом, ДВС-синдромом, отеком легких, острой сердечно-сосудистой недостаточностью.
Источник