Откуда берется гепатит и чем его лечить
Текст: Гаяна Демурина
Мы уже рассказывали, как заботиться о здоровье печени и с какими проблемами могут столкнуться те, кто считает, что она «всё стерпит». Но что делать, если момент упущен, а цвет лица стал вызывать подозрения? Вместе с вице-президентом Российского общества по изучению печени (РОПИП), гастроэнтерологом, гепатологом Мариной Маевской разбираемся, что вызывает гепатит и как бороться с заболеванием.
Каким бывает гепатит
Название заболевания собирательное и обозначает воспаление печени, в результате которого погибают нормальные печёночные клетки (гепатоциты). А когда погибших гепатоцитов больше, чем новых нормальных клеток, начинается процесс рубцевания ткани (фиброз), который через какое-то время может привести к циррозу или раку печени. Заболевание может протекать как в острой форме, так и в хронической.
Расхожие преставления о гепатите держатся на мифе, будто сталкиваются с проблемой лишь те, кто подвергает себя дополнительному риску, например пренебрегают защищённым сексом или употребляют внутривенные наркотики. По такой логике, если вести «благочестивый» образ жизни, ничего не случится, а гепатит обойдёт стороной. Обоснованы эти суждения лишь отчасти, но на самом деле всё гораздо сложнее: разновидностей гепатита очень много, да и причины его возникновения тоже самые разные.
Гепатит действительно может быть вызван вирусной инфекцией, и тогда нужно говорить о вирусах типов A, B, С (в народе его прозвали «ласковым убийцей»), D, E. Иногда специалисты отдельно выделяют тип G, несмотря на то, что он практически идентичен С и, как считается (этот вид недостаточно изучен), распространяется так же. Однако не только и не столько вирусы могут провоцировать развитие гепатита. Иногда за всем стоит неалкогольная жировая болезнь. Только в США, например, ей подвержены до 40 % взрослого населения; для сравнения — в 2015 году инфекция вирусом гепатита B была зафиксирована у 3,5 % популяции. Неалкогольная жировая болезнь может вылиться в так называемый неалкогольный стеатогепатит (с которым сталкиваются от 3 до 12 % американцев), в этом случае накопившийся в клетках печени избыток жира приводит к воспалению. Это заболевание связано с сахарным диабетом, нарушением липидного обмена или повышенной массой тела, но и другие причины не исключены.
Поскольку печень работает как фильтр, особый урон ей могут нанести токсины. И тут в первую очередь нужно вспомнить об алкоголе — в одном из исследований алкогольная болезнь печени обнаружилась у 6,9 % из 5000 жителей Москвы. Не стоит списывать со счетов лекарственные препараты (в 10 % случаев острого гепатита стоит винить именно их) и БАДы.
Некоторые исследования дополняют ряд воздействием ядовитых химикатов на производстве (хотя сложно судить, действительно ли они могут быть первопричиной токсического гепатита). Кроме того, есть смысл с осторожностью употреблять энергетические напитки: известно о случае острого гепатита у здорового пятидесятилетнего мужчины, ежедневно выпивавшего по четыре-пять банок в течение трёх недель. Маевская также рассказывает, что порой токсический гепатит бывает у людей (чаще всего молодых мужчин), которые вводят препараты на основе тестостерона, чтобы ускорить рост мышц. Тестостерон ощутимо воздействует на печень, и такие пациенты попадают к гепатологу с желтухой и кожным зудом.
Гепатит может быть и аутоиммунным, когда организм воспринимает клетки печени как нечто чужеродное и пытается уничтожить их. Такая проблема чаще встречается у женщин; и хотя полностью вылечить аутоиммунный гепатит нельзя, его успешно контролируют с помощью специальной терапии, сдерживающей воспалительный процесс и даже позволяющей печени в какой-то мере восстановиться.
Как распространяются вирусы гепатита
В путешествиях, например в некоторых местах Азии и Африки, где санитарные нормы соблюдают плохо, можно подхватить вирусы типов A или E. Гепатиты, вызванные этими вирусами, — это типичная «болезнь грязных рук»; заражение происходит фекально-оральным путём — через плохо обработанную пищу, загрязнённую воду или немытые руки. По данным ВОЗ, в 2010 году ежегодно насчитывалось до 1,4 миллиона случаев инфицирования вирусом гепатита A.
Вирус гепатита B распространяется через кровь и при половых контактах. В быту его носители не представляют угрозы для окружения, но важно, чтобы у инфицированного вирусом типа В человека были собственные маникюрные принадлежности, бритва и так далее. По этой же причине опасения насчёт безопасности ногтевых сервисов абсолютно оправданны: необходимо убедиться, что салон тщательно стерилизует инструменты, и не доверять обработке ультрафиолетом — она не уничтожает вирусы гепатита.
Вирусы типов C и D тоже передаются через кровь и связанные с ней предметы. Особая опасность инфекции вирусом типа C состоит в том, что она довольно часто переходит в хроническую форму, не вылечиваясь полностью (её приобретают 75–85 % недавно инфицированных). В 2016 году ВОЗ сообщалось, что хроническая инфекция вирусом гепатита С есть у 130–150 миллионов людей, а хроническая инфекция вирусом типа В ещё более распространена — она есть у 240 миллионов людей в мире.
Как обнаружить воспаление или инфекцию
Вирусы гепатита коварны: чаще всего их наличие ничем себя не проявляет. Согласно последним данным, до 90 % людей с инфекцией вирусом гепатита B даже не подозревают о ней. Сам гепатит тоже может протекать неявно и проявляться лишь слабостью и повышенной утомляемостью, которые легко списать на недостаток сна. Стоит сдать кровь, чтобы проверить наличие вирусов, если у вас был незащищённый секс или пришлось подвергнуться манипуляциям с кровью в сомнительных условиях. Кроме того, скрининг на эти инфекции обычно проводится для беременных женщин и для людей с определёнными факторами риска.
Узнать о воспалении печени можно, если сделать биохимический анализ крови. Гепатологи условно выделяют так называемую печёночную панель, или панель параметров функции печени, — это показатели, изменение которых сигнализирует, что что-то пошло не так. Например, повышенная активность трансаминаз (ферментов печени) АЛТ или АСТ говорит о том, что начался воспалительный процесс. Есть и другие маркеры — ГГТП и щелочная фосфотаза, по которым оценивают повреждение клеток органа. А ещё специалисты ориентируются на уровень билирубина в крови — именно его повышение может привести к желтизне кожи и белков глаз.
Пожелтение глаз и кожи — один из наиболее очевидных симптомов, но при этом желтуха не обязательно свидетельствует о гепатите. Проблема может быть в нарушении оттока желчи или разрушении клеток крови — как бы там ни было, с этим симптомом точно нужно бежать к врачу. Желтуха может возникать в острых случаях — если недавно произошло инфицирование вирусом гепатита или если воспаление печени спровоцировано приёмом лекарств — и на тяжёлых стадиях алкогольного или токсического гепатита.
Как лечат гепатит
Специального лечения, устраняющего вирусы типов А и Е, не существует; обычно проводится поддерживающая терапия, помогающая вылечить воспаление, а с вирусами организм справляется самостоятельно. Гепатит, вызванный вирусом А, очень редко бывает смертелен, и большинство инфицированных выздоравливают, приобретая дальнейший иммунитет против вируса; а вот вирус типа Е становится причиной 3,3 % из общего числа случаев смерти от вирусного гепатита. С вирусами типов B и С всё сложнее: сам по себе организм от них не избавится. Для устранения вируса гепатита С сейчас существуют очень эффективные противовирусные препараты прямого действия, нежелательные эффекты которых легко переносятся (а могут и вообще не возникнуть).
С вирусом типа B ситуация не такая радужная — несмотря на то, что используемые препараты уничтожают инфекцию в сыворотке крови, при отмене терапии возбудители могут вновь активизироваться, вызывая воспаление печени. Правда, в лечении нуждаются лишь 30 % пациентов с вирусом гепатита B, остальные 70 % — люди с неактивным носительством, в их крови мало возбудителя, активного воспаления в печени нет, и лечение им не требуется, —нужно лишь наблюдать за ситуацией.
Лечение невирусных гепатитов даётся несколько легче. В случае с аутоиммунным гепатитом большинство пациентов хорошо реагирует на стандартный протокол терапии, и при правильном лечении ремиссии удаётся достичь в 80 % случаев. При лечении алкогольного гепатита залог успеха в отказе от алкоголя. На принципе устранения причины основано лечение воспаления печени, вызванного токсинами или лекарствами.
Как уберечься от гепатита
Предупредить развитие большинства типов гепатита (кроме, пожалуй, аутоиммунного) можно. Не стоит пренебрегать вакцинацией против вируса типа A, если вы отправляетесь в место, где с вопросами гигиены всё сложно. Кроме того, в местах с сомнительной санитарией следует тщательнее мыть руки, покупать только бутилированную воду и следить за тем, что вы едите.
Для профилактики инфекции вирусом гепатита B существует много качественных вакцин, и в России эта прививка включена в Национальный календарь. Важно также помнить об основах безопасного секса и не делить ни с кем предметы личной гигиены. Обезопасить себя от вируса гепатита С намного сложнее — против него пока не существует вакцины. Риск развития этого вида гепатита существенно увеличивается при употреблении наркотиков, а в остальном правила не меняются: осмотрительность и тщательная дезинфекция предметов общего пользования по-прежнему в приоритете.
Фотографии: Kateryna_Kon — stock.adobe.com (1, 2, 3)
Источник
По данным Всемирной организации здравоохранения, от хронического вирусного гепатита С страдает 130-150 миллионов людей по всему миру. Значительная часть больных сталкивается с циррозом или раком печени. Ужасает и тот факт, что из-за заболеваний печени, причиной которых стал вирус гепатита, каждый месяц в мире умирает 58 000 человек. Откуда берется гепатит С, каковы способы его передачи и как защититься от этой инфекции? В этой статье вы получите ответы на все эти вопросы.
Под понятием «гепатит» подразумевается воспаление печени. Причиной воспалительного процесса могут быть токсины, вирусы и бактерии, некоторые болезни, приём медикаментов, алкоголизм.
Самые распространенные формы гепатита – А, В и С. Несмотря на то что каждый из них вызывает одинаковые симптомы, они имеют разные способы передачи и могут влиять на печень по-разному. Гепатит А проявляется лишь как острая или вновь возникающая инфекция, которая не переходит в хроническую форму. В большинстве случаев этот вирус «уходит» сам по себе – без лечения. Гепатит С и В могут появляться в виде острых инфекций, но часто вирус остается в организме и переходит в хроническую форму. В этом случае у человека возникают серьёзные проблемы с печенью.
Гепатит С – это инфекционное заболевание, которое в тяжелых формах атакует печень больного на протяжении всей жизни. Как правило, оно передается при контакте с кровью инфицированного человека. Существует 2 формы болезни:
- Острый гепатит С
Острая форма – это краткосрочная болезнь, которая возникает в течение первых 6 месяцев после того, как человек подвергся воздействию вируса. Иногда организм больного самостоятельно избавляется от инфекции. Однако у 75-85% людей острая форма переходит в хроническую.
- Хронический вирусный гепатит С
Это долгосрочная болезнь, которая возникает в случае, если инфекция не покидает организм человека. Именно эта форма гепатита способна преследовать больного всю жизнь. Часто она приводит к серьёзным заболеваниям печени. Раннее обнаружение и лечение хронического гепатита помогает предотвратить повреждение печени и дальнейшие осложнения.
Как передается гепатит С?
Как уже говорилось, вирус распространяется через контакт с кровью инфицированного. Это может произойти при таких условиях:
- Использование одного шприца с инфицированным человеком,
- Случайный укол иглой, которой пользовался носитель инфекции,
- Пирсинг или нанесение татуировок инструментами, которые использовались на инфицированном человеке и не прошли надлежащей стерилизации,
- Инфицирование в салонах маникюра, если инструменты применялись на носителе вируса,
- Контакт с открытыми ранами больного гепатитом С,
- Использование бритвы, зубной щетки или маникюрной кусачки носителя вируса,
- Незащищенный половой акт с инфицированным.
Гепатит С при беременности редко передается новорожденному. На каждую сотню инфицированных беременных приходится 6 случаев передачи вируса ребенку. Риск инфицирования младенца повышается, если помимо гепатита С у матери есть ВИЧ-инфекция. Грудной ребенок может заразиться от молока матери лишь в том случае, если соски потрескались или кровоточат.

Человек не заражается:
- Сидя рядом с инфицированным человеком,
- От совместного приема пищи, общего использования вилок, ложек и других столовых приборов,
- От кашля или чихания,
- Объятий или поцелуев с больным человеком,
- От рукопожатий.
Каковы симптомы гепатита С?
Большинство носителей инфекции не имеют никаких симптомов. Иногда человек с острой формой испытывает симптомы в течение первых трех месяцев после инфицирования. Эти признаки гепатита С могут включать:
- Темно-желтый цвет урины,
- Чувство усталости,
- Повышение температуры,
- Кал серого цвета или глинистый кал,
- Боль в суставах,
- Потеря аппетита,
- Тошнота,
- Боль в животе,
- Рвота,
- Пожелтение кожи и глазных белков.

Если у человека хронический вирусный гепатит С, у него практически наверняка не будет симптомов. Инфекция не будет проявляться до тех пор, пока не обнаружатся осложнения. Последние могут проявляться даже спустя десятилетия после того, как человек был заражен вирусом. Именно поэтому скрининг гепатита С очень важен даже при отсутствии признаков инфекции.
Чем опасен гепатит С?
Если вовремя не диагностировать инфекцию и не пройти курс лечения, больной имеет высокие шансы столкнуться с серьёзными последствиями.
- Цирроз
Это состояние, при котором печень медленно разрушается. В конечном итоге орган теряет способность выполнять свои функции. Рубцовая ткань заменяет здоровые клетки и частично блокирует поток крови через печень. На ранних стадиях заболевания печень продолжает выполнять свои многочисленные функции. Дальнейшее развитие цирроза приводит к печеночной недостаточности.
- Печеночная недостаточность
У вируса гепатит С последствия могут иметь серьёзную угрозу для жизни. Не зря печеночную недостаточность называют терминальной (конечной) стадией болезни печени. Она постепенно развивается на протяжении нескольких месяцев, годов или даже десятилетий. Заболевание характеризуется неспособностью печени заменить поврежденные клетки. В результате орган отказывается выполнять важнейшие для жизнедеятельности организма функции.
- Рак печени
Хронический вирусный гепатит С значительно повышает шансы человека столкнуться с раком печени. Если хроническая форма заболевания приведёт к тяжелому повреждению печени или циррозу, шансы столкнуться с онкологией будут высокими даже после прохождения курса лечения.
Как не заразиться гепатитом С?
Каждый способен предпринять защитные меры против этого опасного вируса:
- Никогда не используйте иглы или шприцы, которые применялись другим человеком.
- Надевайте медицинские перчатки перед тем, как дотронуться к крови или открытой ране человека.
- Если вы решили нанести татуировку, сделать пирсинг или посетить маникюрный салон, убедитесь в стерильности оборудования.
- Не делитесь зубной щеткой, бритвой и маникюрными приборами с другими людьми.
- Пользуйтесь презервативами.
Существует ли вакцина от гепатита С? На сегодня ученые разработали вакцину только для гепатита классов А и В. Исследования и эксперименты для разработки прививок от вируса класса С все ещё ведутся.
Как определить гепатит С?
Диагностика проводится на основании анализа медицинской истории, осмотра пациента и анализов крови.
Анализ медицинской истории
Врач обязательно расспросит о симптомах и о том, не переливали ли человеку кровь и не было ли у него опыта внутривенного приема наркотиков.
Физический осмотр
Во время осмотра врач исследует тело пациента на наличие признаков повреждения печени. На что доктор обращает внимание:
- Пожелтение кожи, сухость, появление сосудистых звездочек.
- На запущенных стадиях — увеличение живота и отеки на ногах.
Анализы при гепатите С
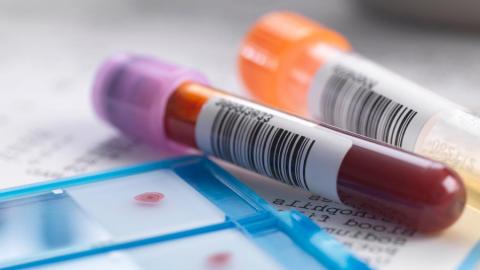
Для диагностики инфекции может потребоваться несколько исследований крови. Среди основных:
- Тест на антитела к вирусу гепатита С (anti-HCV)
Это главный тест, который показывает, выработались ли в организме человека антитела к вирусу. Позитивный результат говорит о том, что пациент был подвержен воздействию инфекции.
- Тест на РНК гепатита С
Если предыдущий анализ показал положительный результат, необходимо провести тест на РНК. Он показывает, находится ли инфекция в крови в настоящее время и какой именно это тип вируса. Данная информация помогает доктору подобрать тактику лечения и проверять, снижается ли концентрация вируса в крови больного.
Часто доктор назначает дополнительные анализы при гепатите С, например, иногда пациент направляется на обследование функции печени.
Для диагностики и лечения гепатита С обращайтесь к нашим гастроэнтерологам. В Персомед работают профессионалы своего дела, цель которых – выздоровление больного до того, как появятся осложнения.
Источники:
- Hepatitis C Fact sheet, The World Health Organization (WHO),
- Hepatitis C, The National Institute of Diabetes and Digestive and Kidney Diseases, Health Information Center,
- Hepatitis C FAQs for the Public, Centers for Disease Control and Prevention,
- Hepatitis C, Canadian Liver Foundation.
Источник
Гепатит С является сложным заболеванием, которое даже в наше время не всегда поддается лечению. Поэтому подобный диагноз нередко шокирует пациента не готового к подобной новости. Первый вопрос, который появляется у человека, узнавшего, что он болен гепатитом С – «Откуда появилась эта болезнь?». Для того, чтобы ответить на этот вопрос, необходимо тщательно исследовать возможные пути заражения гепатовирусом.
Возможные пути заражения
ВГС является одной из форм вирусного гепатита С, который передается через кровь. В других жидкостях и выделениях человеческого организма патоген содержится в меньшем количестве. Поэтому самым логичным ответом на вопрос о гепатите С «Откуда появилась эта болезнь?» будет лаконичная фраза – из-за прямого контакта с зараженной кровью.
При этом следует учесть, что носителями гепатовируса, а, следовательно, и его распространителями, животные быть не могут. Так что пациенту предстоит узнать, каким образом он столкнулся с носителем гепатита С, откуда взялась его зараженная кровь и самое главное – как теперь лечить это заболевание.
Статья опубликована при поддержке исследовательского института индийского фармацевтического производителя Zydus Heptiza. Официальный сайт в России Zydus.ru
Уход за больными
Лица, которые ухаживают за больными ВГС в больнице или в домашних условиях, находятся в группе риска. Однако, в случае инфицирования гепатитом С, откуда появился недуг больной может подозревать.
Заразиться при уходе за больным можно:
- При контакте с его личными предметами гигиены, на которых остались следы инфицированной крови. В частности, много потенциально опасного биологического материала сохраняется на бритвах и зубных щетках пациентов;
- При обработке ссадин или ран на теле пациента. Если на руках обрабатывающего есть малейшие царапины или трещинки, он рискует заразиться гепатовирусом;
- Для медперсонала – в случае пренебрежения техникой безопасности при заборе крови у больного в целях аналитического исследования.
Следует учесть, что заразиться от инфицированного ВГС человека можно даже в тот период, когда заболевание находится на стадии инкубационного периода.
Внутривенная наркомания
Страдающие от наркомании с применением внутривенных инъекций очень часто страдают вирусным гепатитом С. Согласно официальной медицинской статистике, примерно 30% из всех зафиксированных наркозависимых больны гепатитом С. Откуда появляется эта болезнь у наркоманов?
Ответ очевиден – многоразовое использование нестерильного шприца с инфицированной иглой. Поэтому при поступлении профильное лечебное заведение наркозависимых, принимающих внутривенные инъекции запрещенных веществ, в обязательном порядке проверяют на наличие вируса гепатита С.
Нестерильные инструменты
Еще одним частым путем заражения, не уступающим двум предыдущим, являются нестерильные инструменты, которые применяются:
- Для хирургического иссечения во время хирургического вмешательства;
- Для стоматологических процедур и операций;
- Для переливания крови или процедуры диализа;
- Для нанесения татуировок и пирсинга в тату-салонах;
- Для манипуляций с ногтевыми пластинами и кутикулой в маникюрных кабинетах.
На нестерильных инструментах могут оказаться микроскопические частицы крови больного ВГС человека. Это и становится причиной заражения.
Что делать, если результат анализа на ВГС – положителен?
Для диагностики гепатита С необходимо сдать кровь на анализы. В первую очередь, это анализы на маркеры ВГС (антитела антигенов гепатовируса), наличие которых говорит об иммунологическом ответе на патоген. Также следует сдать биохимический анализ крови, а при подтверждении диагноза пройти ультразвуковое обследование поврежденного болезнью органу. Эта процедура позволит выявить очаги и площадь поражения печени при гепатите С.
В современной гепатологии обычно применяются антивирусные методы борьбы с ВГС. Ведь благодаря появлению таких препаратов активного действия, как Софосбувир, Ледипасвир, Даклатасвир и Велпатасвир, в процессе излечения недуга можно отказаться от опасных инъекций Интерферона-альфа. Однако настолько серьезный диагноз, как вирусный гепатит С, исключает любые способы самолечения. При подтверждении наличия вируса в крови пациенты следует обратиться к врачу.
Врач может назначить дополнительные обследования, которые помогут определить генотип вируса. На основании полученных результатов, доктор определяет схему лечения:
- При генотипах ВГС 1, 4, 5 и 6 – Ледипасвир + Софосбувир;
- При 1, 2, 3, 4, особенно при третьем генотипе – Софосбувир + Даклатасвир;
- При абсолютно любом генотипе патогена – Софосбувир + Велпатасвир.
При необходимости врач может назначить дополнительную терапию с применением Рибавирина и гепатопротекторов. Стандартный терапевтический период – 12 недель, в случае осложнений и при повторном лечении заболевания – 24 недели.
Вопреки домыслам, чрезмерно высокая стоимость современных антивирусных препаратов является мифом. На самом деле покупать дорогие лекарства американского производства вовсе не обязательно. С недавнего времени по международной лицензии выпускаются лекарственные средства и в Индии. Дженерики создаются по оригинальной формуле, низкая цена этих лекарств говорит вовсе не о заниженном качестве, а о массовом производстве, которое стало возможным благодаря исключительным технологиям, доступным индийским производителям.
По качеству лекарства из Индии не уступают американским ни в чем. Более того, производители настолько уверены в качестве своей продукции, что стабильно предоставляют гарантийные в документы. В случае Zydus Heptiza это Гарантия выздоровления, согласно которой в том случае, если лекарственное средство не окажет требуемого действия, повторное лечение оплачивает сама компания.
Итак, если диагноз гепатит С подтвержден, пациенту следует:
- Обратиться к опытному специалисту;
- Получить направление на ряд дополнительных обследований;
- Получить от врача указание на необходимую схему лечения;
- Купить требуемые медикаменты и принимать их, согласно предписанным нормам;
- Соблюдать специфическую диету (стол №5) и строгий распорядок дня.
Также во время терапии гепатита С ни в коем случае не рекомендуется курить или употреблять алкогольную продукцию. Никотин и алкоголь перегружают печень, способствуют осложненному течению воспалительного процесса и заболевания в целом. Если пациент курит или распивает алкогольные напитки при гепатите С, откуда появится цирроз или фибротические изменения в печени ему должно быть заведомо понятно.
Беременность и гепатит С: откуда появился недуг?
Гепатит С нередко обнаруживается во время сдачи обязательных анализов при беременности. Несложно представить себе, насколько шокирует подобный диагноз будущей мамы. Вполне резонно женщина задается вопросом – «Гепатит С – откуда появился этот недуг?».
Пути заражения при беременности могут быть точно такими же, как в любой другой ситуации:
- Переливание крови или диализ;
- Некачественно выполненные процедуры в санитарных кабинетах;
- Нестерильные приборы в различных косметологических кабинетах;
- Незащищенный секс с инфицированным партнером.
Однако во время беременности случается и так, что результаты анализов бывают ложноположительными. Но если нет гепатита С, откуда появляются его маркеры в крови пациентки? Проблема в том, что в период вынашивания плода частично угнетается иммунитет женщины, и иммунные реакции могут толковаться неверно. Поэтому не следует сразу же задумываться о том, откуда появился гепатит С. Лучше сначала сдать дополнительные анализы и удостовериться в поставленном диагнозе, и лишь потом начать искать выход из сложившейся ситуации.
Следует уточнить, что пренатально гепатовирус практически не передается. Однако если у новорожденного ребенка обнаруживается ВГС, также возникает вопрос о происхождении гепатита С – откуда появляется инфекция у таких малышей. Основной причиной может быть заражение в процессе родов, однако нередко младенцы заражаются из-за пренебрежения родителями профилактических норм.
Профилактические методы
Чтобы в будущем не задаваться вопросами о гепатите С: откуда появляется инфекция и как с ней бороться, необходимо пользоваться профилактическими методами. К таковым относятся:
- Отказ от пользования чужими гигиеническими приборами. Особенно это касается различных бритв и зубных щеток;
- Своевременное информирование на тему «Гепатит с: откуда появляется и как лечится болезнь»;
- Избегание услуг нелицензированных тату-, пирсинг- и маникюрных салонов;
- В медицинских учреждениях – слежение за тем, чтобы медперсонал использовал только стерильно-чистые приборы;
- При работе с инфицированной кровью – использование латексных перчаток, специализированных очков и других мер предосторожности;
- Отказ от незащищенного секса с малознакомыми партнерами.
Если пациент будет придерживаться данных профилактических мер, у него никогда не возникнет вопросов на тему «Гепатит С откуда появился?», потому что данное заболевание ему угрожать не будет.
Оцените статью:
| Всего голосов: 1 Средняя оценка: 5
Источник

