Презентация на тему профилактика парентеральных гепатитов
Слайды и текст этой презентации
Слайд 1
Описание слайда:
Парентеральные вирусные гепатиты
Слайд 2
Описание слайда:
Парентеральный вирусный гепатит – это воспалительное заболевание печени, которое вызывают вирусы, проникающие в организм человека через нарушения и повреждения целостности кожных и слизистых покровов. Инфицирование наступает при контакте с зараженной кровью или другими биологическими жидкостями.
К группе парентеральных вирусов относятся вирусы гепатита В, D, С, F, G, TTV, Sen V.
Слайд 3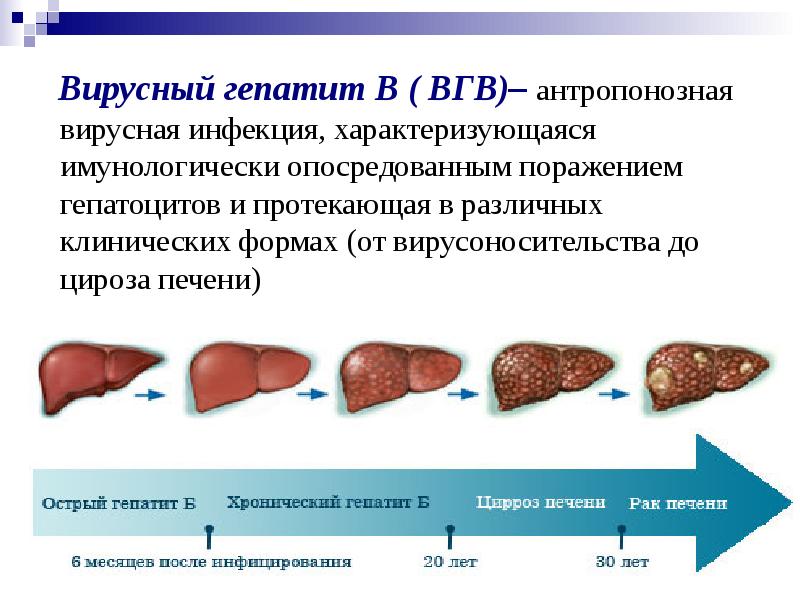
Описание слайда:
Вирусный гепатит В ( ВГВ)– антропонозная вирусная инфекция, характеризующаяся имунологически опосредованным поражением гепатоцитов и протекающая в различных клинических формах (от вирусоносительства до цироза печени)
Вирусный гепатит В ( ВГВ)– антропонозная вирусная инфекция, характеризующаяся имунологически опосредованным поражением гепатоцитов и протекающая в различных клинических формах (от вирусоносительства до цироза печени)
Слайд 4
Описание слайда:
Исторические сведения
Длительное время ВГВ называли сывороточным, парентеральным, ятрогенным, посттрансфузионным, шприцевым. Это подчёркивало парентеральный путь передачи возбудителя через поврежденные кожные покровы и слизистые оболочки .
В 1963 году американский учёный Б. Бламберг впервые выделил из крови австралийских аборигенов особый «австралийский Аг», который впоследствии считали маркёром сывороточного гепатита. Позднее Д. Дейн в 1970 году впервые выделил новый вирус гепатита, тем самым обосновав существование новой нозологической формы- ВГВ.
Слайд 5
Описание слайда:
Этиология
Этиология
Вирус, вызывающий гепатит В,
относится к семейству Hepadnaviridae.
Вирус гепатита В представляет
сферическую частицу диаметром
42-45 нм. Геном вируса представлен
двухцепочечной ДНК . HBV состоит из
поверхностной оболочки и сердцевинного
слоя . В сердцевине содержится ДНК-полимераза,
а также ядерный антиген (соте Ag, HBcAg) и антиген е (HBeAg). Наружный слой представлен поверхностным S-антигеном (HBsAg). Эти антигены используются для диагностики вирусного гепатита B.
Устойчивость вируса к условиям внешней среды весьма высока. В крови и ее препаратах вирус сохраняет жизнеспособность годами, может несколько месяцев существовать при комнатной температуре на белье, медицинских инструментах, предметах, загрязнённых кровью больного. Инактивация вируса осуществляется при обработке в автоклавах при нагревании до 120 °С в течение 45 минут, либо в сухожаровом шкафу при 180 °С в течение 60 минут. Вирус погибает при воздействии химических дезинфицирующих средств: хлорамина, формалина, перекиси водорода.
Слайд 6
Описание слайда:
Эпидемиология
Слайд 7
Описание слайда:
Эпидемиология
Механизм передачи:
Выделение вируса с различными биологическими сек
ретами (кровь, слюна, моча, желчь, слёзы, грудное молоко, сперма и др.) опре
деляет множественность путей передачи инфекции. Однако только кровь, сперма
и, возможно, слюна представляют реальную эпидемиологическую опасность,
так как в других жидкостях концентрация вируса очень мала. Заболевание пе
редаётся главным образом парентеральным путём при переливаниях крови и кро
везаменителей, при использовании медицинских инструментов без их достаточно
эффективной стерилизации.
Из естественных механизмов передачи реализуется контактный (половой) путь,
наиболее характерен для лиц с беспорядочными половыми связями.
Контактно-бытовой путь передачи инфекции — внутрисемейное инфицирование.
Заражение происходит через загрязненные кровью бритвы, зубные щетки,
маникюрные принадлежности, возможно при непосредственном соприкосновении
раневых поверхностей. . Возможна также и вертикальная передача.возбудителя.
Обычно заражение происходит во время родов, однако инфицирование плода возможно
в матке при разрыве плаценты.
Слайд 8
Слайд 9
Описание слайда:
Краткие исторические сведения
При расшифровке этиологии посттрансфузионных вирусных гепатитов после
открытия Б. Бламбергом «австралийского» Аг применяли методы иммунодиагностики ВГВ. Однако в достаточно большом числе случаев маркёры ВГВ не обнаруживали, что дало основание выделить самостоятельную группу гепатитов, по
лучившую название «гепатит ни А, ни В». В 1989 г. удалось создать тест-систему для выявления AT к новому вирусу, а затем обнаружить его РНК, что позволило из группы гепатитов «ни А, ни В» выделить новую самостоятельную нозологическую форму — ВГС.
Слайд 10
Описание слайда:
Этиология
Возбудитель — РНК-геномный вирус, включённый в состав безымянного рода семейства Flaviviridae. Вирионы сферической формы, окружены суперкапсидом; геном содержит однонитчатую РНК. Выделяют 6 серотипов и более чем 90 субтипов вируса, каждый из которых «привязан» к определённым странам, например в США распространён ВГС-1, в Японии — ВГС-2, тогда как ВГС-2 и -3 чаще встречают в Северной и Центральной Европе, а ВГС-4 — на Ближнем Востоке и в Африке. Перекрёстного иммунитета эти серотипы не дают. В.
Отличительной особенностью вируса ВГС является способность к длительной
персистенции в организме, что обусловливает высокий уровень хронизации ин
фекции.
Основное значение придают высокой изменчивости возбудителя.
Вирус устойчив к нагреванию до 50 °С, инактивируется УФО. Устойчивость воз
будителя во внешней среде более выражена, чем у ВИЧ.
Слайд 11
Описание слайда:
Эпидемиология
Резервуар и источник инфекции — больные хроническими и острыми формами болезни, протекающими как с клиническими проявлениями, так и бессимптомно.
Механизм передачи. Аналогичен ВГВ, однако структура путей заражения имеет свои особенности. Это связано с относительно невысокой устойчивостью вирус во внешней среде и довольно большой инфицирующей дозой, необходимой для заражения. Вирус ВГС передаётся прежде всего через заражённую кровь и в меньшей степени через другие биологические жидкости человека. РНК вируса
обнаружена в слюне, моче, семенной и асцитической жидкостях.
Слайд 12
Описание слайда:
Клиника гепатитов
Заболевание может протекать в клинически выраженной и бессимптомной форме. Инкубационный период (период от момента заражения до первых клинических проявлений) в среднем составляет от 6 недель до 6 месяцев. В течение этого времени вирус размножается и его концентрация в организме увеличивается. Наступает преджелтушный период (4-10 дней), в течение которого возникает чувство общей слабости, усталости, появляется тошнота, рвота, ухудшается аппетит, вплоть до его отсутствия, беспокоят боли в крупных суставах, особенно в утренние часы, внешне суставы не изменяются, возможен и гриппоподобный вариант начала заболевания. Постепенно увеличивается печень и селезенка, появляется зуд кожи, моча темнеет и становится «цвета пива», кал обесцвечивается. Иногда может появляться сыпь типа «крапивницы». И, наконец, наступает желтушный период, длительностью от 2 недель до 1,5 месяца. Вначале желтеют глаза, слизистая оболочек твердого неба и уздечки языка, позднее окрашивается кожа. Желтуха сопровождается кожным зудом и ухудшением общего состояния, нарастают симптомы интоксикации (головная боль, сонливость, повышение температуры). Возникает чувство тяжести и ноющие или приступообразные боли в правом подреберье, особенно усиливающиеся при пальпации печени. Изменяются биохимические показатели печени. Далее желтуха постепенно угасает и наступает период выздоровления. Однако острая инфекция у части больных переходит в носительство маркеров ПВГ либо в хронический гепатит. Если для гепатита В характерна хронизация процесса в 5-10% случаев, для гепатита В+Д – в 60% случаев, то для гепатита С — в 80-90% случаев. Развитие цирроза печение и гепатоцеллюлярной карциномы – итог длительного персистирования вируса в организме.
Слайд 13
Описание слайда:
Профилактика гепатитов
В комплексе профилактических мероприятий
первостепенное значение имеют меры,
направленные на предупреждение заражений
гепатитом при переливаниях крови и
проведении лечебно-диагностических
парентеральных манипуляций.
Всех доноров подвергают комплексному клинико-лабораторному обследованию на наличие АГ гепатита . От донорства отстраняют лиц, перенесших вирусный гепатит, независимо от срока давности, а также общавшихся с больными в течение последних 6 мес. К сдаче крови не допускают лиц, страдающих хроническим гепатитом (в том числе неясной этиологии) и подвергшихся за последние годы гемотрансфузии. Неспецифическую профилактику гепатита проводят с применением одноразовых инструментов при манипуляциях, связанных с повреждением кожных покровов и слизистых, тщательной стерилизацией медицинского инструментария, a
также жесткого контроля по обнаружению вирусных АГ у доноров.
Слайд 14
Описание слайда:
Профилактика гепатитов
Прерывание естественных путей передачи обеспечивают санитарно-гигиенические меры: индивидуализации; всех предметов личной гигиены и раздельное их хранение (бритвенные приборы,зубные щетки, мочалки, расчёски, и др.), выполнение правил личной гигиены, предупреждение микротравм в быту и на производстве. Для профилактики полового пути передачи инфекции следует избегать случайных половых связей, использовать механические контрацептивные средства. Предупреждение профессиональных заражений в лечебно-профилактических учреждениях достигаются неукоснительным соблюдением правил противоэпидемического режима, особенно в гемодиализных, хирургических, лабораторных и других отделениях, в которых персонал часто имеет контакт с кровью. При выполнении любых парентеральных вмешательств и процедур обязательно используют резиновые перчатки.
Гепатит В предотвратим с помощью доступной в настоящее
время безопасной и эффективной вакцины. По рекомендациям ВОЗ, все дети грудного возраста должны получать вакцину против гепатита В как можно скорее после рождения, желательно в течение 24 часов.
Доза, предоставляемая при рождении, должна сопровождаться двумя или тремя последующими дозами для завершения серии вакцинации. После проведения полной серии вакцинации более чем у 95% детей грудного возраста, детей других возрастных групп и молодых людей появляются защитные уровни антител. Защита сохраняется на протяжении, по меньшей мере, 20 лет, а, возможно, всю жизнь. Вакцины против гепатита С в настоящее время не разработано.
Источник
Слайд 1
Тема: «Профилактика парентеральных инфекций среди медицинского персонала».
Слайд 2
Внутрибольничная инфекция – любое клинически распознаваемое заболевание микробной этиологии, связанное с пребыванием, лечением, обследованием или обращением человека за медицинской помощью в ЛПУ, или инфекционное заболевание сотрудника вследствие его работы в данном учреждении.
Слайд 3
Пути инфицирования ВИЧ Резервуар: кровь, сперма, влагалищные выделения, слюна, слезы, пот. Способы передачи: сексуальные контакты; передача вируса от инфицированной матери плоду (через плаценту, при кормлении грудью, при родах); донорство спермы; донорская кровь и ее продукты (плазма); использование зараженных инструментов.
Слайд 4
Пути инфицирования гепатитом В Резервуар: кровь, сперма, влагалищные выделения, желчь, слюна, моча. Способы передачи: сексуальные контакты; передача вируса от инфицированной матери плоду (прохождение через родовые пути); донорство спермы; переливание крови; использование зараженных инструментов; предметы ухода (зубная щетка, бритва).
Слайд 5
Группы риска: персонал центра отделения гемодиализа; персонал хирургических, гематологических отделений; клинико-диагностические лаборанты; сотрудники роддомов, гинекологических отделений; процедурные медицинские сестры; работники стерилизационной; операционные медицинские сестры.
Слайд 6
70% спирт этиловый 5% спиртовой раствор йода Навески перманганата калия по 5 мг . Стерильная вода Аптечка «АнтиСПИД»:
Слайд 7
Палочка стеклянная для размешивания раствора 1% раствор протаргола – 20 мл . 30% р-р сульфацила натрия (альбуцид) – 20 мл. Шприц 20,0 без иглы
Слайд 8
3% раствор перекиси водорода Лейкопластырь Перевязочные средства Глазные пипетки
Слайд 9
Стерильные ватные шарики, марлевые салфетки Напальчник Медицинские резиновые перчатки Ножницы стерильные Пустая емкость 500 мл
Слайд 10
Важно создать безопасную больничную среду для пациентов и персонала. Требования к медицинскому персоналу: Прохождение медицинских осмотров, 2) Вакцинация, 3) Соблюдение санитарно –противоэпидемических требований, 4)Обработка рук, 5) Использование средств индивидуальной защиты.
Слайд 11
Средства индивидуальной защиты медицинского персонала Категорически запрещается стирать спецодежду дома и находиться в ней за пределами ЛПУ.
Слайд 12
Обработка рук
Слайд 13
Перчатки следует надевать при контакте: с кровью; с биологическими жидкостями; со слизистыми оболочками; с поврежденной кожей пациента; при работе с инструментами загрязненными кровью и биологическими жидкостями; при проведении процедур, при которых возможен контакт с кровью и сосудами.
Слайд 14
Профилактика случайного укола иглой Неправильное одевание Правильное надевание колпачка на иглу колпачка на иглу
Слайд 15
Профилактика случайного пореза Неправильная передача скальпеля из рук в руки Правильная передача скальпеля
Слайд 16
Аварийные ситуации при порезе, уколе с нарушением целостности кожи и слизистых Снять перчатки. Вымыть руки с мылом. Обработать руки 70 % этиловым спиртом. Смазать рану 5 % спиртовым раствором йода.
Слайд 17
Аварийные ситуации при попадании биологической жидкости на кожу Место контакта обработать 70 % этиловым спиртом. Обмыть водой с мылом. Повторно обработать 70 % этиловым спиртом.
Слайд 18
Аварийные ситуации при попадании биологической жидкости на слизистую Рта – промыть большим количеством воды. Прополоскать 70 % этиловым спиртом. Нос и глаза – обильно промыть водой, не тереть!!!
Слайд 19
Аварийные ситуации при попадании биологической жидкости на халат или одежду Снять одежду, обработать дезинфицирующим раствором. Кожу под одеждой обработать 70 % этиловым спиртом. Стирка санитарной одежды в прачечной.
Слайд 20
Дезинфекция одноразовых колющих и режущих инструментов медицинского назначения Обрабатываются в твердой емкости (бутылка, банка), затем дез. раствор сливается в канализацию, а инструменты не промывая и не перекладывая в другую емкость, помещают в пакет для отходов класса «Б». Пакет помещается в емкость и отправляется на утилизацию.
Источник


