Презентация профилактика вич инфекции и парентеральных гепатитов
АО «Медицинский университет Астана»
Кафедра пропедевтики внутренних болезней
СРС Тема: Вирусные заболевания (гепатиты и ВИЧ), передающиеся парентеральным путем и их профилактика.
Выполнили: Нуртазина А.
Группа: 307 стоматология
Проверила:
Астана, 2015 г.
Вирусные гепатиты
ВИЧ-инфекция
Профилактика вирусных заболеваний, передающихся парентеральным путем
План
Вирусные гепатиты – это группа заболеваний, вызываемая гепатотропными вирусами, характеризующаяся преимущественным поражением печени с развитием общетоксического синдрома, гепатоспленомегалией, нарушением функции и появлением желтухи.

1. Инфекционный (вирусный) гепатит:
— Энтеральные гепатиты:
Гепатит А
Гепатит Е
— Парентеральные гепатиты:
Гепатит B
Гепатит C
Гепатит D
Гепатит F
Гепатит G
— Гепатиты как компонент: жёлтой лихорадки,
цитомегаловирусной инфекции, краснухи, эпидемического
паротита, разнообразных инфекций герпеса, лихорадки Ласса,
СПИДа.
— Бактериальные гепатиты: при лептоспирозе, сифилисе.
2. Токсический гепатит
3. Лучевой гепатит (компонент лучевой болезни)
4. Гепатиты как следствие аутоиммунных заболеваний
Гепатит В – вирусная антропонозная кровяная инфекция, характеризующаяся симптомами острого поражения печени и интоксикации, отличается полиморфизмом клинических проявлений и исходов заболевания.
В мире насчитывают приблизительно 300-500 млн. больных хроническим гепатитом В (ХГВ). К регионам с высокой распространенностью (10-20 %) относят Южную Азию, Китай, Индонезию, страны тропической Африки, острова Тихого океана.
Основной путь передачи – парентеральный (инъекционный, гемотрансфузионный), а также через поврежденные слизистые оболочки и кожные покровы. Для гепатита В характерна высокая контагиозность — ( 0,0001 мл крови).
Возбудитель HBV -инфекции – ДНК-вирус из семейства Hepadnaviridae. Геном HBV представлен неполной двухнитевой кольцевой молекулой ДНК. Выделяют 9 генотипов вируса (от A до H ). Вирус устойчив во внешней среде.
Рис. Вирус гепатита В


Продолжительность инкубационного периода – от 30 до 180 дней (чаще 2-3 мес ).
Преджелтушный период: продолжается 3-15 суток и характеризуется симптомами интоксикации (лихорадка, общая слабость, вялость, апатия, раздражительность, нарушение сна, снижение аппетита), артралгиями, болями в правом подреберье. В некоторых случаях наблюдают кожную сыпь. В последние 1-2 дня периода происходят обесцвечивание кала и потемнение мочи.
Желтушный период продолжается от 10-14 до 30-40 дней. Желтушное окрашивание сначала появляется на слизистых оболочках, затем на коже.
Клиника острого вирусного гепатита В


Симптомы интоксикации после появления желтухи обычно усиливаются. Печень и селезёнка (в 30-50% случаев) увеличиваются. Появляется брадикардия, снижение АД, ослабление сердечных тонов. При тяжелых формах развиваются угнетение ЦНС различной степени выраженности, диспепсический, геморрагический синдромы. Отдельно выделяют злокачественную фульминантную форму, обусловленную массивным некрозом гепатоцитов с развитием ОПН.
Период реконвалесценции начинается
после исчезновения желтухи и
заканчивается после полного
клинико-лабораторного разрешения
заболевания, что обычно происходит
через 3 месяца после его начала.

Гепатит С – вирусная антропонозная кровяная инфекция, которая в клинически выраженных случаях характеризуется симптомами острого поражения печени, протекающего с умеренной интоксикацией.
Отличается выраженной склонностью к развитию хронических форм (в 50-70%), при этом у 20% хронически инфицированных может возникнуть цирроз печени с последующим развитием гепатоцеллюлярной карциномы. У 20-30% переболевших отмечается вирусоносительство.
Пути передачи:
Естественный: вертикальный, половой.
Артифициальный : медицинские манипуляции (гемотрансфузии, инъекции, оперативные вмешательства,инвазивные диагостические и лечебные процедуры), наркотики, н емедицинские (татуировки, бритье) процедуры.
Возбудитель H С V -инфекции – РНК-содержащий вирус из семейства Flaviviridae. Геном вируса образован однонитевой РНК.
Рис. Вирус гепатита С


Продолжительность инкубационного периода — 20-90 дней. ОВГС обычно протекает легко, преимущественно в безжелтушной или субклинической форме. Диагностируют его относительно редко.
Наиболее частые симптомы – анорексия, тошнота, рвота,
дискомфорт в правом подреберье, иногда желтуха.
Риск хронизации – более чем у 80% больных.
Клиника острого вирусного гепатита С

Обязательные методы обследования:
Клинический анализ крови: возможны повышение СОЭ, лейкопения, лимфоцитоз, при фульминантной форме ОВГ – лейкоцитоз.
Общий анализ мочи: при ОВГ и обострении ХВГ возможно появление жёлчных пигментов (преимущественно прямого билирубина), уробилина.
Лабораторные исследования


Биохимический анализ крови:
— синдром цитолиза: повышение содержания АЛТ, АСТ;
— синдром холестаза : повышение содержания общего билирубина, холестерина, ЩФ, γ- глутамилтранспептидазы, обычно наблюдают при желтухе;
— синдром мезенхимального воспаления: повышенное содержание иммуноглобулинов, повышение тимоловой пробы, снижение сулемовой пробы;
— синдром печеночно-клеточной недостаточности: снижение протромбинового индекса, концентрации альбумина в сыворотке крови, холестерина, общего билирубина:
выявляют при тяжелых формах ХВГ.

Обязательные методы обследования:
УЗИ печени и селезёнки: характерно повышение эхогенности паренхимы, уплотнения по ходу сосудов печени;
Биопсия печени необходима для оценки степени поражения печени.
Дополнительные методы обследования:
— КТ органов брюшной полости;
— ФГДС.
Инструментальные исследования


ВИЧ-инфекция — это инфекционное заболевание вирусной этиологии с длительной бессимптомной стадией, характеризующаяся медленно прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретённого иммунодефицита (СПИД).

Клиническая картина
Протекание болезни можно разделить на 4 периода:
Инкубационный
Первичных проявлений
Вторичных проявлений
Период поражений
Инкубационный период:
длится от 3-х до14-ти суток, клинические проявления: головная боль, недомогание, общая усталость, повышенная потливость, лихорадка, ангина, фарингит, диарея. Выработка антител начинается с трех недель до трех месяцев, но может затягиваться до года.
Период первичных проявлений: продолжается от нескольких дней до 2,5 месяцев, сопровождается увеличением лимфатических узлов, фарингитом, увеличением печени.
Период вторичных проявлений: продолжается от нескольких месяцев до 8-10 лет. Идет активная иммунная перестройка, начинают ослабевать кожно-аллергические реакции.
Период поражения: от трех месяцев д о 8-10 лет, возможны проявления простого или опоясывающего герпеса, фурункулеза, лихорадки, множественные язвы слизистых и кожи, герпетический бронхит, пневмония: все те болезни, которые ведут к смерти.
Симптомы ВИЧ-инфекции
Попав в организм, вирус разрушает иммунную систему постепенно.
Развитие многочисленных заболеваний: пневмония, рак, инфекционные заболевания, которые обычно не возникают у людей со здоровой иммунной системой.
Резкая потеря в весе (10% и более)
Повышенная температура тела
Сильное ночное потоотделение
Хроническая усталость
Увеличение лимфатических узлов
Постоянный кашель
Расстройство кишечника
В конце концов, наступает момент, когда сопротивляемость организма окончательно утрачена, а многочисленные болезни настолько обостряются, что больной умирает.
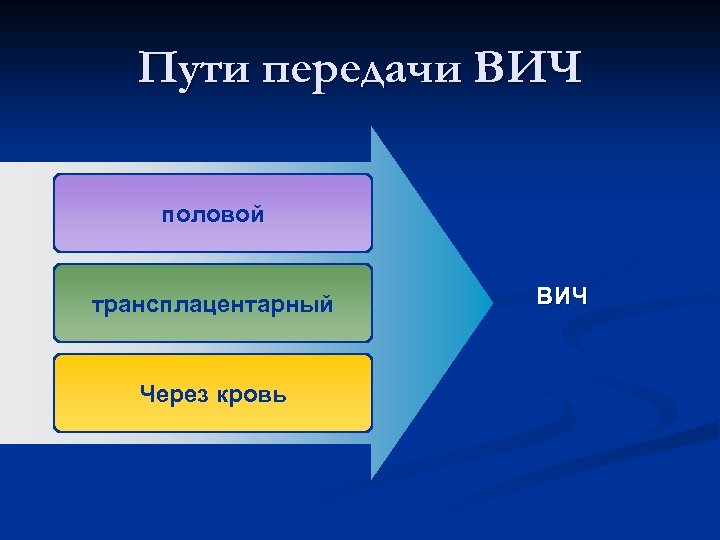
Первый путь- незащищённый половой контакт с инфицированным человеком.
Второй путь- это попадание крови инфицированного ВИЧ или больного СПИДом человека в организм здорового.
Третий путь- передача ВИЧ от инфицированной или больной СПИДом матери ребёнку.
Пути передачи ВИЧ-инфекции.

Методы лабораторной диагностики
Определение антител к ВИЧ
Выявление вируса
и его фрагментов
Определение
уровня
иммуно —
супрессии
Иммуноферментный
анализ (ИФА)
Иммунный блот
( вестерн-блот )
Определение
вирусной нагрузки
Полимеразная цепная реакция (ПЦР)
Определение
уровня СД4,
СД4/СД8,
лимфоцитов
Экспресс-тест
Распространение заболеваний через кровь можно предупредить:
Проверкой донорской крови.
Стерилизацией медицинских инструментов и использованием одноразовых медицинских инструментов.
Использованием личных приборов и инструментов для маникюра, педикюра, пирсинга, бритья.
Строгим соблюдением правил безопасного поведения и использованием средств личной защиты.
Профилактика вирусных гепатитов и ВИЧ- инфекции



Пути снижения риска инфицирования медицинского персонала:
регулярное информирование и обучение медицинских работников методам профилактики при контакте с потенциально инфицированным материалом;
недопущение к работе с больными любого профиля, биоматериалами и загрязненными ими предметами медицинских и технических работников, имеющих повреждения кожи (раны, трещины, мокнущие дерматиты );
обеспечение всех рабочих мест дезинфицирующими растворами и стандартной аптечкой для экстренной профилактики;
правильный забор и обработка инфицированного материала, включая различные биологические жидкости, использованные инструменты и грязное бельё;
использование индивидуальных средств защиты: перчаток, очков, масок, фартуков и другой защитной одежды;
проведение вакцинации от гепатита В всех медицинских работников, в первую очередь относящихся к группе профессионального риска;
регулярный скрининг всего персонала на вирусы гепатита и ВИЧ (до начала работы и в её процессе );
строгий административный контроль над выполнением профилактической программы.
Действия по предупреждению заражения медперсонала вирусным гепатитом и ВИЧ-инфекцией:
посещать занятия по профилактике инфекций, передающихся парентеральным путем, и выполнять соответствующие рекомендации;
заранее спланировать свои действия перед любой работой с травмоопасными инструментами, в том числе по их обезвреживанию;
не использовать опасные медицинские инструменты, если их можно заменить на безопасные;
не надевать колпачки на использованные иглы;
своевременно выбрасывать использованные иглы в специальный, непрокалываемый, мусороуборочный контейнер;
без промедления сообщать обо всех случаях травматизма при работе с иглами и другими острыми предметами и инфицированными субстратами, чтобы своевременно получить медицинскую помощь и провести химиопрофилактику заражения;
сообщать администрации обо всех факторах увеличения риска травматизма на рабочем месте;
оказывать предпочтение устройствам с защитными приспособлениями;
подготавливать медицинских работников всех уровней: руководителей, врачей, медицинских сестёр, социальных работников, консультантов и других специалистов;
предоставлять полную и точную информацию о передаче инфекции и факторах риска;
соблюдать конфиденциальность.
Постконтактная профилактика ВИЧ-инфекции
Основной способ защиты здоровья медицинских работников при аварийной ситуации с риском заражения ВИЧ-инфекцией — меры профилактики, включающие назначение антиретровирусных препаратов.
В случае аварийной ситуации рекомендовано:
При повреждении кожи (порез, укол) и появлении кровотечения из повреждённой поверхности не нужно его останавливать в течение нескольких секунд. Если кровотечения нет, то надо выдавить кровь, кожу обработать 70% раствором спирта, а затем — 5% раствором йода.
При попадании инфицированного материала на лицо и другие открытые участки тела:
тщательно вымыть мылом кожу, затем протереть 70% раствором спирта;
глаза промыть водой или 0,01% раствором марганцовокислого калия;
при попадании заражённого материала в ротовую полость прополоскать рот 70% раствором спирта.
При попадании заражённого или подозрительного материала на одежду:
эту часть одежды немедленно обработать одним из растворов дезинфицирующих средств;
обеззаразить перчатки;
снять халат и замочить в одном из растворов;
одежду сложить в стерилизационные коробки для автоклавирования ;
кожу рук и другие участки тела под загрязнённой одеждой протереть 70% раствором спирта;
обувь двукратно протереть ветошью, смоченной в растворе одного из дезинфицирующих средств.
Химиопрофилактика парентеральной передачи ВИЧ.
При угрозе парентерального заражения — повреждении кожных покровов инструментом, заражённым ВИЧ, попадании материала, содержащего ВИЧ, на слизистые оболочки или повреждённую кожу рекомендована химиопрофилактика антиретровирусными препаратами. Доказана эффективность следующей схемы химиопрофилактики (риск заражения снижается на 79%): зидовудин — приём внутрь по 0,2 г 3 раза в сутки в течение 4 нед.
В настоящее время используют и другие схемы в зависимости от обеспеченности медучреждений противоретровирусными препаратами. Эфавиренз — 0,6 г в сутки + зидовудин — 0,3 г 2 раза в сутки + ламивудин по 0,15 г 2 раза в сутки.
Наблюдение пострадавших сотрудников
Медицинский работник после аварийного контакта с источником заражения должен проходить наблюдение не менее 12 месяцев. Лабораторное обследование пострадавшего на антитела к ВИЧ проводится при выявлении аварийной ситуации, через 3, 6 и 12 месяцев после. Пострадавший должен быть предупрежден, что ему необходимо в течение всего периода наблюдения соблюдать меры предосторожности во избежание возможной передачи ВИЧ другому лицу.
Источник

Практическое занятие «Профилактика парентеральных гепатитов и ВИЧ-инфекции» презентация разработана преподавателем высшей категории Сивковой С. В.

ЦЕЛИ И ЗАДАЧИ n n Изучить клиническую характеристику, классификацию, этиологию и эпидемиологию вирусных гепатитов. Изучить клиническую характеристику, этиологию и эпидемиологию ВИЧ-инфекции. Изучить основные пути и способы передачи парентеральных гепатитов и ВИЧ-инфекции в ЛПУ. Изучить меры профилактики парентеральных гепатитов и ВИЧ-инфекции в ЛПУ.

ГЕПАТИТЫ n n n Гепатиты – группа инфекционных заболеваний, вызываемых вирусами. В настоящее время хорошо изучены около десятка различных вирусов гепатита. Клиника гепатитов характеризуется общими симптомами: поражение печени различной степени тяжести, желтуха, явления интоксикации и геморрагические проявления. Несмотря на различную этиологию все гепатиты можно разделить на две группы: Энтеральные гепатиты Парентеральные гепатиты.

ГЕПАТИТЫ n Гепатит А относится к энтеральным гепатитам. Источником инфекции являются больные с любыми формами острого инфекционного процесса. Наиболее опасны в эпидемиологическом значении являются больные со скрытыми или безжелтушными формами. Механизм передачи инфекции – фекально-оральный, т. е через воду, пищевые продукты, грязные руки и предметы ухода. Чаще всего гепатит А встречается у детей.

ГЕПАТИТЫ n Гепатит Е также относится к энтеральным гепатитам. Эпидемиология и клиника сходны с гепатитом А, но в основном данным видом гепатита болеют взрослые. Характерно тяжелое течение данного заболевания у беременных. В отличие от гепатита А, достаточно часто бывают тяжелые случаи заболевания со смертельным исходом. Эпидемические вспышки гепатита Е постоянно регистрируются в республиках Средней Азии и связаны с действием водного фактора.

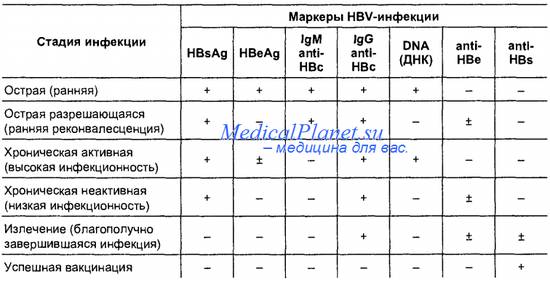
ГЕПАТИТЫ n Гепатит В – самостоятельное инфекционное заболевание, вызываемое вирусом. Вирус чрезвычайно устойчив во внешней среде. Заболевание протекает как остро, так и хронически. Источниками инфекции являются больные любыми формами инфекции и здоровые «носители» . В значительной концентрации вирус содержится в крови и сперме инфицированных, поэтому основными путями передачи являются – половой и парентеральный /через кровь/. До 20% всех случаев вирусного гепатита В – результат переливания инфицированной крови, около 50% — результат заражения при проведении лечебнодиагностических процедур и 30 -35% инфицируются в процессе бытового общения через поврежденные кожу, слизистые и половым путем. Нельзя забывать и о трансплацентарном пути передачи инфекции от больной матери к плоду.

n n Латентный период длится до 6 месяцев. Протекает заболевание с выраженными явлениями интоксикации, в 20% случаев отмечается тяжелое течение и хронизация процесса. Из осложнений гепатита В можно выделить цирроз печени и первичный рак печени. Вирус гепатита В в 200 раз более заразен, чем вирус ВИЧ. В связи с государственной политикой по профилактике гепатита В и успешной обязательной иммунизацией острота данной проблемы имеет тенденцию к снижению. Вакцинация проводится в обязательном порядке всем детям и определенной категории граждан, входящих в группу риска.
Статистика

ГЕПАТИТЫ n Гепатит дельта (Д). Особенностью данного гепатита, также относящегося к группе парентеральных гепатитов, является то, что он регистрируется у лиц, страдающих хроническими формами гепатита В или у носителей антигена гепатита В. Клиника инфекционного заболевания у таких больных отличается тяжелым течением и развитием уже известных Вам осложнений – цирроза и рака печени.

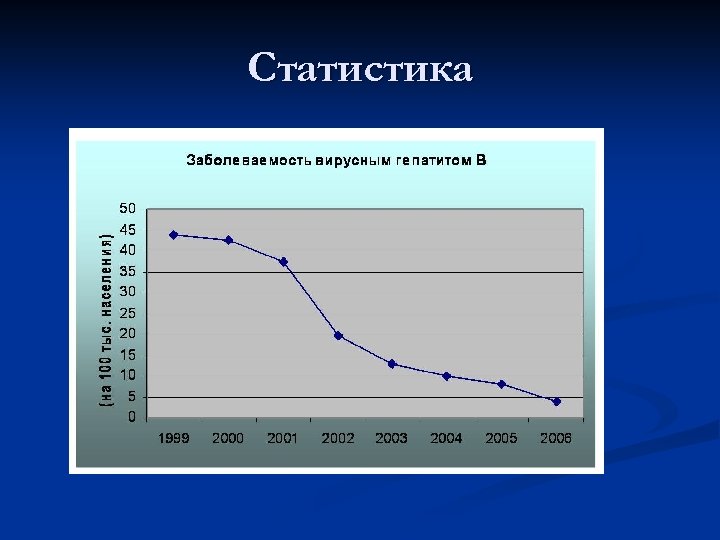
n Гепатит С. Данный вид гепатита также относится к группе парентеральных гепатитов, но является самостоятельным заболеванием со своими особенностями эпидемиологии и клиники. История открытия возбудителя гепатита С не превышает 20 лет, поэтому эпидемиология данного заболевания еще недостаточно изучена. Источником инфекции являются больные гепатитом С. Передается инфекция через кровь и чаще всего факт инфицирования связан с переливанием инфицированной крови, с заражением через плаценту и проведении парентеральных процедур.

n Клиника гепатита С отличается рядом особенностей: латентный период достаточно короткий и не превышает 1 -1, 5 месяцев. Течение заболевания в большинстве случаев легкое, часто бывает безжелтушный вариант и даже без определенной симптоматики. Нередко данное заболевание протекает по типу легких простудных инфекций и больной не подозревает об инфицировании гепатитом. Это имеет огромное эпидемиологическое значение, так как больной выделяет вирус гепатита на всем протяжении заболевания и опасен как источник инфекции. Несмотря на кажущуюся легкость протекания заболевания, течение гепатита С весьма коварно: в 80 -90% случаев после перенесенного заболевания формируется цирроз печени или первичный рак печени со всеми вытекающими последствиями. В связи с этим в медицине гепатит С получил весьма красноречивое название – «ласковый убийца» .

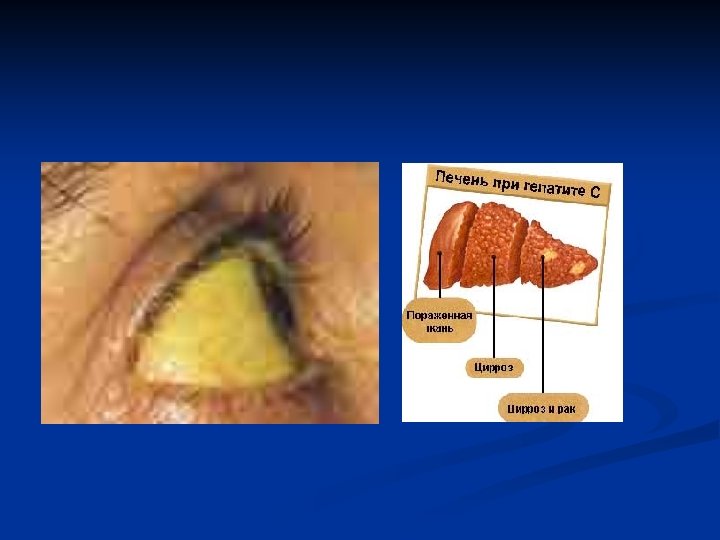
СПИД – синдром приобретенного иммунодефицита, инфекция ХХ века. История открытия возбудителя данного заболевания началась в США в начале 80 -х годов прошлого века. Первые заболевшие инфицировались в результате гомосексуальных контактов. За прошедшие годы заболевание распространилось повсеместно и приобрело характер пандемии. Клиника и эпидемиология СПИДа достаточно изучены, но до настоящего времени заболевание считается смертельным, так как нет лекарственных препаратов, обеспечивающих полное выздоровление инфицированных.
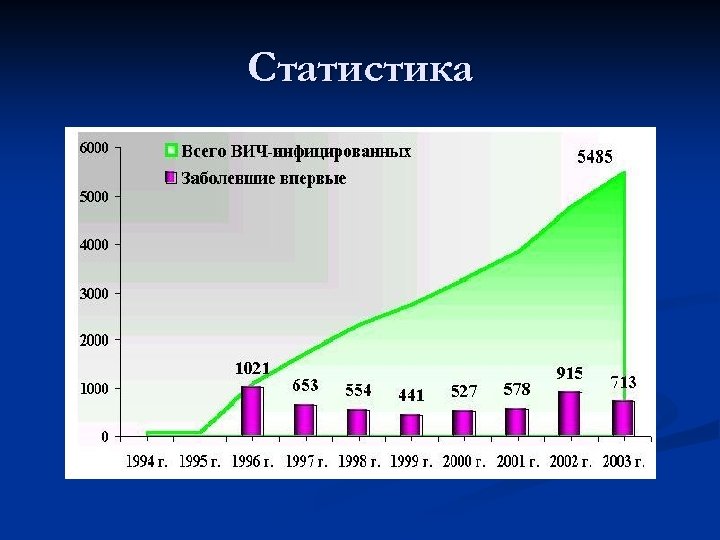
Статистика
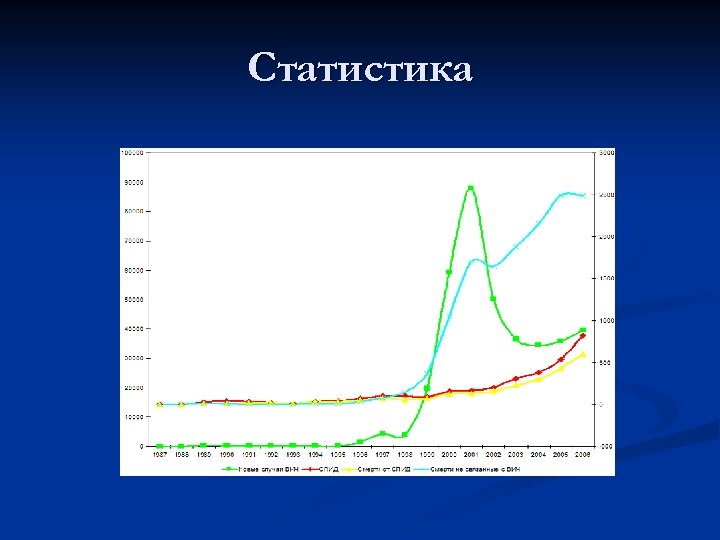
Статистика

Статистика

Пути передачи ВИЧ-инфекции

Статистика
Пути передачи ВИЧ половой трансплацентарный Через кровь ВИЧ
Внутривенная инъекция

КЛИНИКА: первый период n Клиника СПИДа достаточно разнообразна. Заболевание проходит в несколько периодов. Первый – скрытый или латентный, в среднем он длится от 6 до 12 месяцев, но известны случаи длительного латентного периода (до нескольких лет). Этот период и принято называть ВИЧинфекций, в это время заболевание не проявляется никакими признаками, кроме лабораторных показателей.

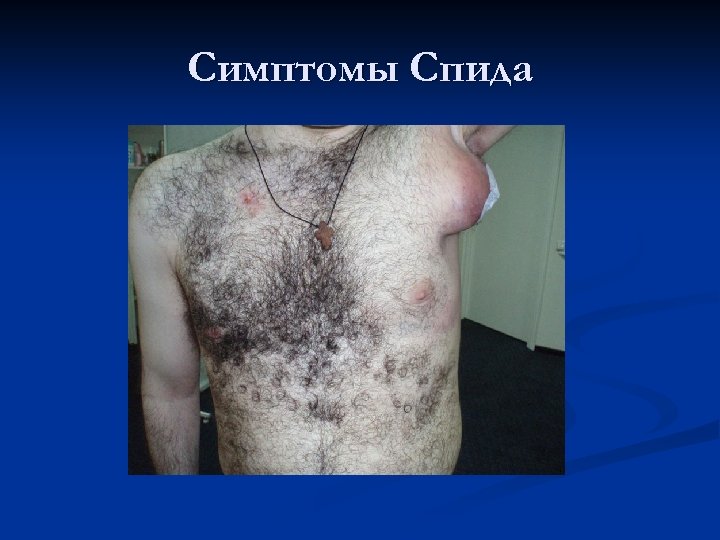
Клиника: второй период n Для клиники второго периода характерны проявления снижения иммунитета у больных, присоединения, в результате этого, различных инфекций. Нередко это грибковые инфекции, трудно поддающиеся лечению, онкологические заболевания и т. д. У больных отмечается резкая слабость, недомогание, лихорадка, нарушения аппетита, признаки поражения всех органов и систем, изменения состава крови и т. д. Через определенное время течение переходит в заключительную стадию.
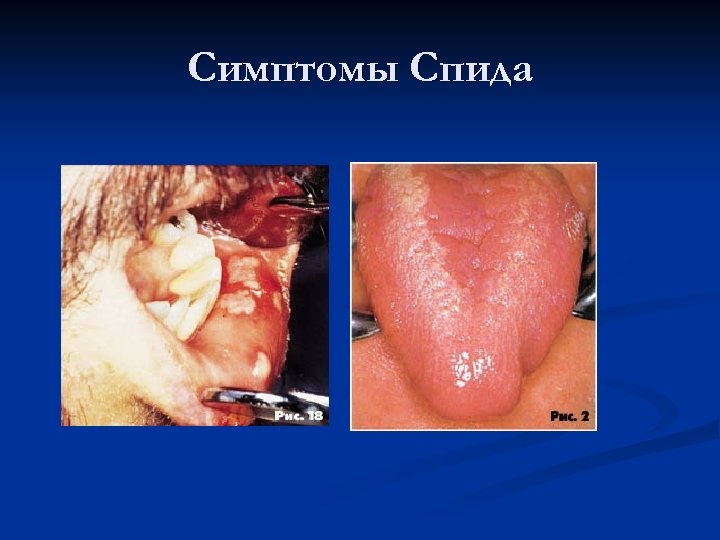
Симптомы Спида

Клиника: третий период n Третья стадия заболевания представляет собой практически стадию умирания, когда наступает декомпенсация в работе всех органов и систем, крайнее истощение, глубокие нарушения органов кроветворения. Больные, в конечном счете умирают от инфекций на фоне иммунодефицитного состояния. Лечение пациентов на всех этапах заболевания проводится симптоматическое, крайне важна психологическая поддержка, адаптация к новым условиям жизни.
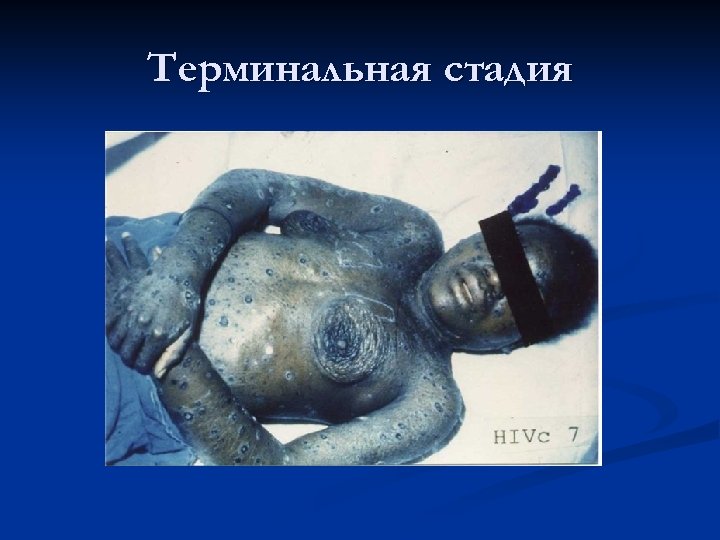
Терминальная стадия
Симптомы Спида

Передача ВИЧ и гепатитов в ЛПУ n n n Передача инфекций в ЛПУ от больного к медицинскому работнику может произойти: При контакте с кровью инфицированного ВИЧ-инфекцией или парентеральным гепатитом; При случайном уколе использованной иглой; При повреждении кожи использованным режущим, колющим инструментом; Через слизистые оболочки (при попадании брызг крови в глаза или рот медработника); Через поврежденные участки кожи (при наличии у медработника дерматита, ран, трещин и т. д. ).

Передача от больного к больному происходит, обычно косвенным путем, через: n Загрязненные инструменты (пинцеты, зажимы, скальпели и другие инструменты для проведения инвазивных процедур), которые не были надлежащим образом продезинфицированы и простерилизованы перед повторным использованием; n Инфицированную кровь при ее переливании от инфицированного донора к пациенту; n Трансплантанты кожи, других органов или донорскую сперму от инфицированного донора.

Группы риска n n n n n Доноры Беременные Наркоманы Проститутки Больные отделений гемодиализа Больные гемофилией Больные в послеоперационном периоде Медицинские работники, контактирующие по роду своей деятельности с биологическими жидкостями Пациенты с хроническими заболеваниями печени и ослабленным иммунитетом.

Профилактика Для предупреждения травм иглами и острыми предметами: n Не сгибайте, не ломайте иглы руками и не надевайте на них колпачки, выбрасывайте их сразу после использования в специальные контейнеры; n Одноразовые колющие и режущие предметы сразу после использования сбрасывать также в специальные контейнеры; n Для мытья и чистки многоразовых игл перед стерилизацией надевать резиновые перчатки; n Не приступать к очистке инструментария без предварительной дезинфекции; n Избегать ненужных манипуляций с загрязненными предметами.

Для предупреждения контакта открытых ран и слизистых оболочек: n Закрывать открытые раны и поврежденные участки кожи непромокаемыми повязками; n Мыть руки сразу после контакта с кровью и другими жидкими средами организма; n Образцы крови и жидких сред должны помещаться в специальные контейнеры для транспортировки; n Надевать защитные очки, экраны при возможном контакте с кровью, при риске ее разбрызгивания; n Белье, запачканное кровью транспортируют для обработки в герметичных мешках, свернув его предварительно загрязненной поверхностью внутрь. Оно подлежит обязательной дезинфекции. n Все проникающие манипуляции проводить только в перчатках;

Передача через зараженные инструменты: n Все многоразовые инструменты и предметы ухода должны пройти полный этап обработки согласно ГОСТу; n Максимально использовать одноразовый инструментарий; n При возможности заменять парентеральный прием лекарственных средств энтеральным; n Информировать пациентов о возможном риске заражения при проведении инъекций у непрофессионалов.
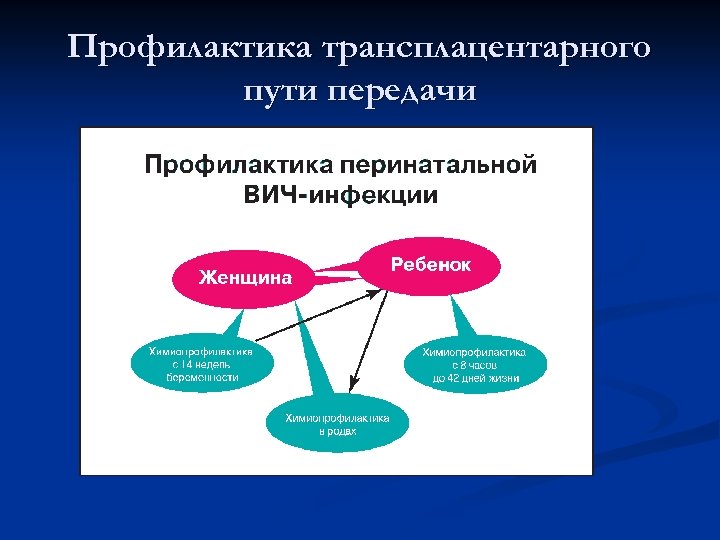
Профилактика трансплацентарного пути передачи
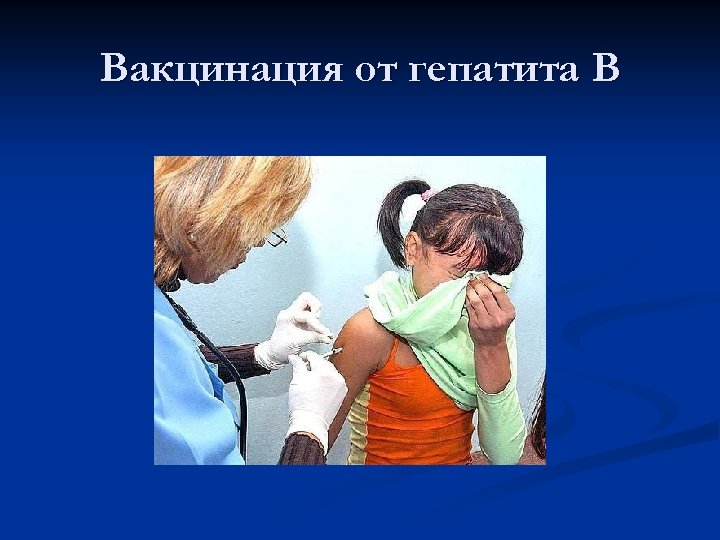
Вакцинация от гепатита В

Профилактика ВИЧ при переливании крови Переливание инфицированной крови: n Разрешено переливан