Примеры диагнозов при циррозе печени
Справочник болезней
«Медицина заставляет нас умирать продолжительнее и мучительнее» Плутарх
ОПРЕДЕЛЕНИЕ
Диффузный процесс в печени, характеризующийся фиброзом и образованием узлов.
Морфология цирроза печени
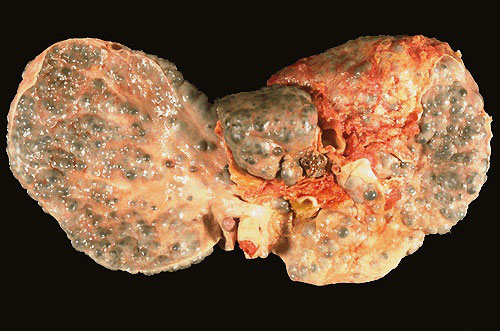
Макронодулярный (крупноузловой) цирроз печени.
ЭТИОЛОГИЯ ЦИРРОЗА ПЕЧЕНИ
• Вирусный гепатит (В, С).
• Алкогольный стеатогепатит.
• Неалкогольный стеатогепатит
• Метаболические нарушения (гемохроматоз, болезнь Вильсона).
• Холестаз внутри- или внепеченочный.
• Нарушение венозного оттока (синдром Бадда-Киари).
• Лекарства (амиодарон, метотрексат).
Морфология цирроза печени
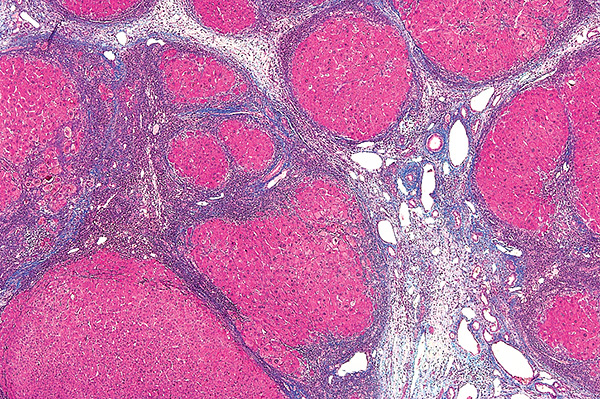
Фиброзные перегородки, отделяющие узлы регенерирующих гепатоцитов.
КЛИНИЧЕСКАЯ КАРТИНА
• Портальная гипертензия: отеки, асцит, расширение вен пищевода, кровотечения из пищевода, расширение подкожных вен.
• Печеночная недостаточность: гипопротеинемические отеки, коагулопатия (> протромбинового времени, МНО), гинекомастия.
• Бактериальный перитонит: лихорадка, боли в животе, напряжение брюшной стенки отеки, >250 полиморфноядерных лейкоцитов в мм3 асцитической жидкости.
• Гепатокарцинома.
• Гепаторенальный синдром.
Прогрессирование цирроза печени
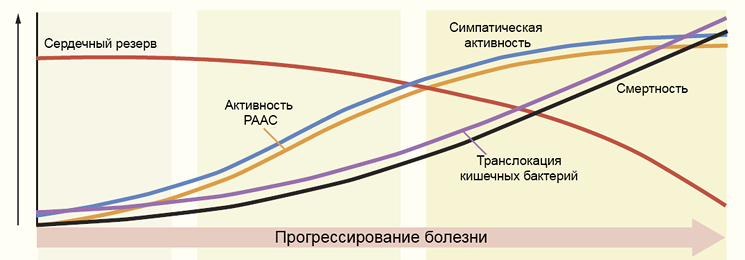
РААС — ренин-ангиотензин-альдостероновая система. Ge P, Runyon B. N Engl J Med. 2016;375:767–77.
ДИАГНОСТИКА
• Общий анализ крови с тромбоцитами.
• Биохимический анализ крови: АСТ, АЛТ, ЩФ, ГГТП, протеинограмма, коагулограмма, альфа–фетопротеин, креатинин.
• Шкала APRI: неинвазивная оценка цирроза печени.
• Сонография: узлы, неравномерная плотность, асцит, v.portae >13 мм. Повторять через 2–3 года.
• Эзофагогастроскопия (обычная, ультратонкая ≤6 мм): варикоз вен пищевода, желудка.
• Эластография печени.
• Вирусы гепатита В (HBsAg, анти-HBc, анти-HBs, HCV DNA, HBeAg), С (анти-HCV, HCV RNA, HCVcAg).
По показаниям
• Компьютерная томография: гепатокарцинома.
• Биопсия: узлы, гепатокарцинома.
• Парацентез: анализ и посев асцитической жидкости.
• Биохимический анализ крови: церулоплазмин, железо сыворотки, ферритин, насыщение трансферрина железом.
Цирроз печени и легочная эмболия
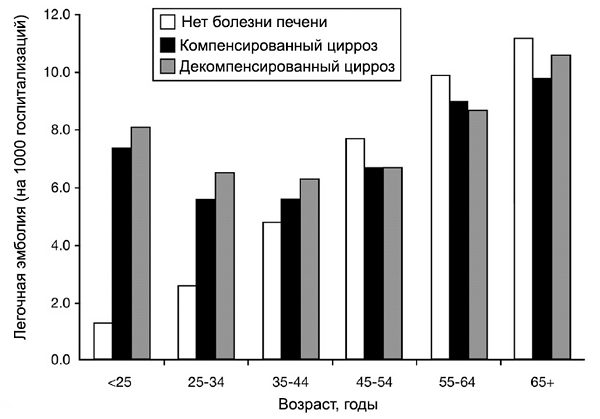
Wu H, Nguyen G. Clin Gastroenterol Hepatol. 2010;8:800–5.
КРИТЕРИИ Baveno VI
Критерии низкой вероятности варикоза вен пищевода и нецелесообразности эндоскопии:
• Тромобоциты >150•109/л.
• Плотность печени при эластографии <20 кПа.
КЛАССИФИКАЦИЯ ЦИРРОЗА ПЕЧЕНИ
• Этиология: вирусы гепатита В или С, алкоголь…
• Тяжесть: шкалы MELDNa, Child-Turcotte-Pugh.
• Варикоз пищевода, желудка: малый (<5 мм), большой (>5 мм).
• Морфология: крупноузловой, мелкоузловой, смешанный.
Спонтанный бактериальный перитонит
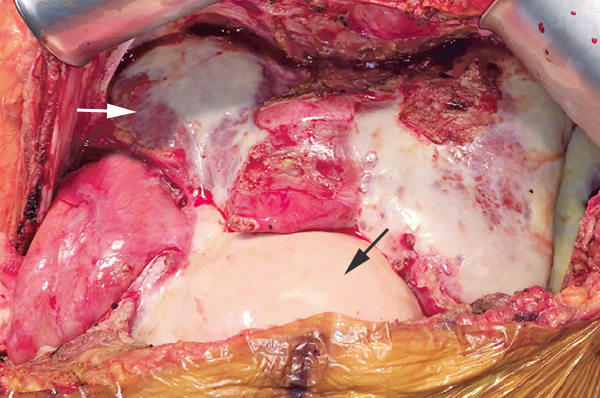
Правая доля при терминальной болезни печени (светлая стрелка), фибриновый налет на кишечнике (темная стрелка). Lancet. 2017;389.
ФОРМУЛИРОВКА ДИАГНОЗА
• Цирроз печени вирусный (HCV), класс С, портальная гипертензия (большой варикоз пищевода, асцит), печеночная энцефалопатия 2 степени, кардиомиопатия. Рецидивирующее пищеводное кровотечение. Бактериальный перитонит. [K70.3]
• Цирроз печени алкогольный, класс А, портальная гипертензия (малый варикоз пищевода). [K70.3]
• Цирроз печени неуточненный, декомпенсация печеночной недостаточности. [K74.6]
Асцит при циррозе печени
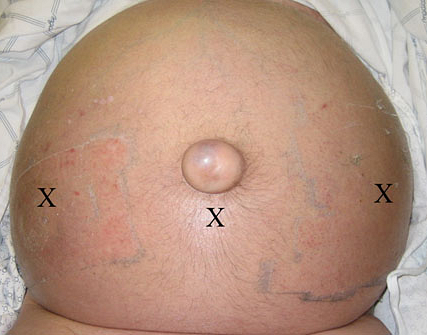
ПОКАЗАНИЯ К ПАРАЦЕНТЕЗУ (AASLD, BGS, WGO)
• Для уточнения причины ухудшения (спонтанный перитонит).
• Напряженный асцит с дыхательной недостаточностью, дискомфортом, рвотой при стабильной гемодинамике.
• Выраженный или рефрактерный к диуретической терапии асцит.
• Невысокий риск геморрагий: протромбиновый индекс >40%, МНО <2–3, тромбоциты >25–40•109/л.
• Отсутствие острого живота.
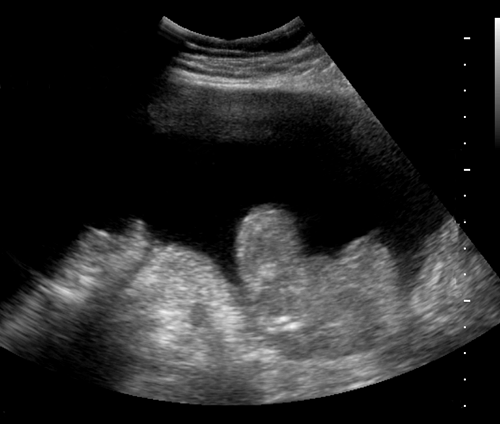
Асцит при сонографии
Парацентез
• Однократно 5–10 л.
• Можно 10 л за 1 час с введением 6 г бессолевого альбумина (хуже 150 мл декстрана) на 1 л удаляемой жидкости.
• Не более 6 л, если креатинин >265 мкмоль/л, билирубин >170 мкмоль/л, альбумин <30 мг/л.
Лечение портальной гипертензии
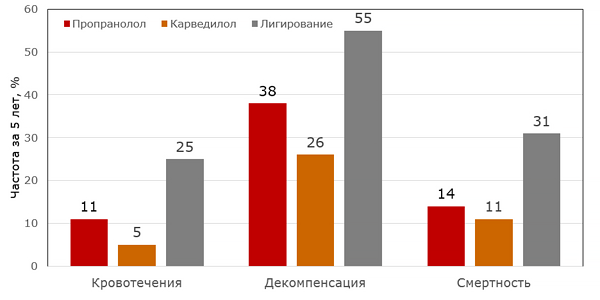
Reiberger T, et al. Gut 2013;62:1634–41.
ЛЕЧЕНИЕ ЦИРРОЗА ПЕЧЕНИ (AASLD, BSG)
• Лечение причины: противовирусная терапия, отказ от алкоголя и лечение зависимости.
• Асцит: ограничение соли (Na 2 г/сут), неселективные бета–блокаторы, спиронлактон 200–400 мг/сут, фуросемид <160 мг/сут, альбумин человеческий (ANSWER), парацентезы, перитонеовенозный шунт.
• Профилактика кровотечений: бета–блокаторы (титровать пропранолол 20–160 мг 2 раза, карведилол 6.25–25 мг 2 раза), лигирование узлов, склеротерапия.
• Лечение кровотечений: переливание эритроцитов, свежезамороженная плазма, тромбомасса (<50•109/л), антифибринолитики (ε-аминокапроновая или транексамовая кислота), вазопрессоры (октреотид, терлипрессин), лигирование узлов, баллонная тампонада.
• Тромбоцитопения: кортикостероиды, спленэктомия, стимуляторы гемопоэза (элтромбопаг, ромиплостим).
• Гепаторенальный синдром (b тип): инфузия альбумина, октреотид, мидодрин, норадреналин.
• Профилактика бактериального перитонита: норфлоксацин 400 мг, рифаксимин 1200 мг однократно, постоянно.
• Бактериальный перитонит: в/в ципрофлоксацин 400 мг 2 раза, цефотаксим 2 г 3 раза, цефтриаксон 1 г 1 раз, офлоксацин 400 мг 2 раза per os.
• Печеночная недостаточность: ограничение белка (1 г/кг/сут), лактулоза 15–30 мл 3 раза, сифонные клизмы.
• Трансплантация печени: ≥15 по MELD.
Лигирование венозных узлов в пищеводе
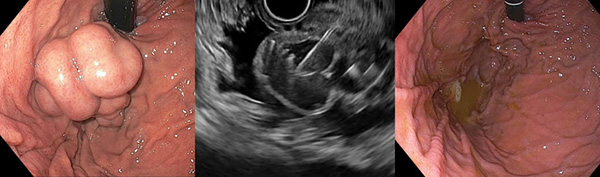
ПОКАЗАНИЯ К ПРОФИЛАКТИКЕ БАКТЕРИАЛЬНОГО ПЕРИТОНИТА (AASLD, EASL)
• Острое гастроинтестинальное кровотечение (7 сут).
• Низкий уровень белка в асцитической жидкости (<1.5 г/дл) + дисфункция почек (креатинин ≥106 мкмоль/л, Na ≤130 мкмоль/л) или печеночная недостаточность (шкала Чайлд ≥9 и билирубин ≥154 мкмоль/л).
• Бактериальный перитонит в анамнезе.
Динамика смертности при трансплантации печени
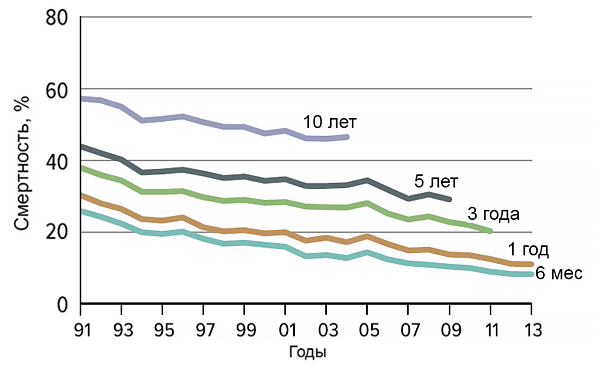
Fayek S, et al. Am J Transplant. 2016;16:3093–104.
СКРИНИНГ ГЕПАТОКАРЦИНОМЫ И ВАРИКОЗА ВЕН ПИЩЕВОДА
• Фиброэзофагогастроскопия: каждые 2–3 года (компенсированный цирроз и нет варикоза), каждые 1–2 года (малый варикоз), ежегодно (декомпенсированный цирроз).
• Альфа-фетопротеин, сонография печени: каждые 6 мес.
• Компьютерная томография, магнитно-резонансная томография.
• Биопсия печени.
ПОКАЗАНИЯ ДЛЯ ТРАНСПЛАНТАЦИИ ПЕЧЕНИ (AASLD)
• Острая печеночная недостаточность.
• Осложнения цирроза печени: асцит, хроническая желудочно-кишечная кровопотеря вследствие портальной гипертензивной гастропатии, энцефалопатия, рак печени, рефрактерные варикозные кровотечения, дисфункция синтеза.
• Печеночные метаболические нарушения с системными проявлениями: дефицит a1-антитрипсина, семейный амилоидоз, болезнь накопления гликогена, гемохроматоз, первичная оксалурия, болезнь Вильсона.
• Системные осложнения хронической болезни печени: гепатопульмональный синдром, портопульмональная гипертензия.
Источник
Цирроз печени – хроническое заболевание, которое характеризуется необратимыми изменения печеночной ткани. Заболевание нередко заканчивается летальным исходом. Однако остановить развитие патологического процесса возможно, если определить недуг на ранней стадии и провести грамотную терапию.
Эффективность лечения зависит от того, насколько правильно врач установил диагноз. Классификация цирроза печени используется для того, чтобы оценить патологические изменения в железе, определить степень тяжести заболевания. Для этой цели используют разные классификации, которые помогают систематизировать заболевание по разным признакам.
Виды классификаций
Как известно, цирроз печени (ЦП) – это тяжёлое заболевание, для которого характерно замещение здоровой ткани соединительнотканной.

Существует не менее 10 классификаций цирроза
Справка. Медики выделяют не меньше 10 видов патологии, которые отличаются между собой этиологическими факторами, морфологическими признаками, спецификой течения и т. д. Поэтому единственной классификации недуга не существует.
Всемирная ассоциация гепатологов систематизирует ЦП по следующим критериям:
- Этиологические причины развития болезни.
- Морфологические изменения железы.
- Стадия патологического процесса.
- Степень активности воспалительного процесса.
- Этапы печеночной недостаточности.
- Фазы портальной гипертензии (повышенное давление в бассейне воротной вены).
Наиболее современная и информативная классификация Чайлда-Тюркотта-Пью. С её помощью можно определить тяжесть патологии, а также длительность жизни больных. Она позволяет оценить вероятность летального исхода и необходимость пересадки печени.
По причинному фактору
При формулировании диагноза учитывается этиология (происхождение болезни) ЦП.

Цирроз нередко провоцируют вирусные гепатиты
Классификация цирроза печени по причинам возникновения:
- Причина ЦП вирусного происхождения – это вирус. Он развивается на фоне гепатитов В, С, Д.
- Алкогольный ЦП появляется вследствие длительного злоупотребления спиртными напитками.
- Причина первичного билиарного цирроза (ПБЦ) – это аутоиммунное разрушение внутрипеченочных мелких желчных путей. Как следствие, в них возникает застой желчи.
- Вторичный билиарный цирроз. Это заболевание развивается вследствие нарушения оттока желчи во внепеченочных протоках. Расстройство провоцируют разные факторы: новообразования, увеличенные лимфатические узлы, камни в протоках, рубцы.
- Токсический ЦП возникает вследствие отравления железы различными токсинами (бытовая химия, медикаменты, грибные яды и т. д.).
- Генетически обусловленный ЦП развивается на фоне наследственных патологий. Тогда возможно снижение сопротивляемости гепатоцитов к влиянию негативных факторов.
- Паразитарный ЦП появляется в результате заболеваний, которые провоцируют паразиты (к примеру, шистосомоз).
- Причина туберкулёзного цирроза – это туберкулёзное поражение печени.
- Сифилитический ЦП диагностируют только у новорожденных в случае врождённого сифилиса.
- Криптогенный ЦП – это патологии с невыясненным происхождением. К этой группе относят ПБЦ, детский индийский цирроз и т. д.
Справка. Чаще всего дегенеративные изменения в печени возникают вследствие вирусных гепатитов и длительного употребления больших доз алкоголя.
По морфологическим признакам
Рассмотреть структуру поражённого органа можно во время гистологического исследования (изучение тканей после биопсии или лапароскопии). Также это можно сделать при ультразвуковом исследовании.

При макронадулярном циррозе поверхность печени покрыта узелками от 3 мм до 5 см
Виды цирроза печени по морфологическим характеристикам:
- Микронодулярный. При таком типе заболевания печеночная ткань имеет однородную структуру, однако присутствуют мелкие узелковые образования (диаметр около 3 мм). Между образованиями размещена фиброзная ткань. Во время ощупывания правого подреберья можно определить, что консистенция железы гладкая, а размеры её немного увеличены.
- Макронадулярный. Для этого вида цирроза характерна гепатомегалия (увеличение печени), её форма изменена, поверхность органа покрыта крупными образованиями, диаметр которых колеблется от 3 мм до 5 см. Узлы расположены неравномерно, как и соединительная ткань. При ощупывании правого подреберья ощущается, что железа стала бугристой.
- Смешанный. Этот тип патологии совмещает признаки микро- и макронадулярного процесса. На поверхности органа обнаруживаются мелкие и крупные узелки. Во время пальпации ощущается, что консистенция пищеварительной железы стала шероховатой, а её края острые.
- Неполный септальный. На этом этапе на участке между крупными узелковыми образованиями формируются тонкие спеты (перегородки) из соединительной ткани. Регенерация тканей нарушена.
По патологическим изменениям тканей железы врач пытается выявить причины ЦП и определить скорость его развития. Несмотря на многовариантность инструментальных методов диагностики органов гепатобилиарного тракта (печень, желчный пузырь, его протоки), установить диагноз поможет только дифференциальный подход.
Справка. Схема терапии ЦП зависит от степени поражения тканей пищеварительной железы и скорости гибели гепатоцитов.
По стадиям

На 2 стадии цирроз повышается вероятность портальной гипертензии и асцита
Медики выделяют 4 стадии цирротического процесса, каждый из которых отличается характерными симптомами и осложнениями.
Важно. Схема лечения во многом зависит от стадии цирроза и выраженности клинической картины. Если больной выявит заболевание на ранней стадии, то вероятность выздоровления повышается.
О методах лечения цирроза можно прочитать в этой статье.
На компенсированной стадии цирроза функциональность гепатоцитов нарушена незначительно, однако их ресурсы истощаются. Размеры поражённой железы не меняются, а клинические проявления невыраженные.
На этом этапе пациент жалуется на повышенную утомляемость, снижение аппетита, миастению (слабость мышц), расстройства памяти. Многие больные просто не замечают недомогания или объясняют его хронической усталостью, недостатком полезных веществ, стрессами и т. д. В печени отсутствуют нервные окончания, поэтому цирротические изменения редко выявляют на 1 стадии.
Справка. Компенсированный цирроз имеет более благоприятный цирроз. Полностью восстановить печень удаётся крайне редко, но остановить патологические изменения и предупредить осложнения возможно.
Вторая стадия – это субкомпенсация ЦП. Большая часть печеночных клеток погибла, поэтому железа не справляется со своими функциями. Из-за этого возникает отравление организма продуктами распада, нарушается работа жизненно важных органов.
На 2 этапе проявляются симптомы портальной гипертензии, которая провоцирует асцит, спленогепатомегалию, варикоз вен пищеварительных органов.
Кроме того, у пациента наблюдают желтуху, повышение температуры тела от 37,1 до 38°, обесцвечивание кала. У больного снижается аппетит, появляется ощущение тяжести в желудке, он стремительно худеет.
При развитии субкомпенсированного ЦП печеночную ткань покрывают грубые фиброзные спайки. При отсутствии лечения размеры повреждённых участков увеличиваются, из-за чего работа печени ещё больше нарушается.
Справка. На стадии декомпенсации нарушается функциональность воздухоносной, нервной, кровеносной, гепатобилиарной системы.
Больные страдают от следующих осложнений:
- Внутренние кровоизлияния из варикозно расширенных вен пищеварительных органов. Это происходит из-за повышения давления внутри вен.
- Из-за нарушения работы нервной системы вследствие отравления организма возникает портосистемная энцефалопатия (обратимый нейропсихиатрический синдром).
- Опухоль печени злокачественного характера развивается из-за нарушения её функциональности и злокачественной трансформации гепатоцитов.
- Печеночная кома (глубокое угнетение функций железы). Для больного в таком состоянии характерны обмороки, нарушение дыхания, кровообращения.
Декомпенсированный цирроз проявляется поносом, болью в животе, атрофией мышечной ткани, физическим истощением и т. д.
На 4 стадии печеночная ткань полностью замещена фиброзными рубцами. Из-за этого становятся более выраженными признаки печеночной недостаточности. Появляется желтуха, увеличивается окружность живота из-за скопления в нём жидкости (асцит), отекают ноги. Биохимия крови показывает, что концентрация альбумина (основной белок крови) снижается до критических отметок.
Справка. При асците прогноз цирроза значительно ухудшается.
Для этого осложнения характерен внезапный перитонит (воспаление брюшины), внутренние кровоизлияния. Вследствие повышения давления в брюшном пространстве повышается риск обширного разрушения внутренних органов, что грозит кровотечениями в брюшное пространство.
Важно. При асците чаще всего больные погибают из-за развития рака железы, закупорки воротной вены, печеночной комы.
Подробнее о симптомах цирроза можно узнать здесь.
Классификация Чайлд-Пью
Для точной формулировки диагноза заболевание классифицируют по разным параметрам. В современном мире классификация Чайлд-пью считается наиболее достоверной в области прогнозирования осложнений и гибели человека.

С помощью оценочной методики по Чайлд-пью можно определить стадию цирроза
Авторами оценочной методики являются Ч. Чайлд, Д. Тюркотт и Пью. Её используют во время диагностики, чтобы определить стадию патологии и необходимость трансплантации печени.
Согласно этой классификации, существует 3 основных класса цирроза:
- А (компенсированная стадия) – гепатоциты справляются со своими функциями, поэтому течение болезни стёртое.
- В (стадия субкомпенсации) – большинство печеночных клеток погибает, поэтому функциональность железы нарушается.
- С (стадия декомпенсации) – из-за сильного нарушения работы печени появляются системные осложнения и состояние больного ухудшается.
Справка. Согласно классификации Чайлд-пью, класс ЦП зависит от суммы баллов по перечисленным в таблице ниже критериям: класс А – от 5 до 6 баллов, класс В – от 7 до 9 баллов, класс С – от 10 до 15 баллов.
| Оцениваемый параметр | 1 балл | 2 балла | 3 балла |
| Печеночная энцефалопатия | Нет | Умеренная | Умеренная или выражена ярко |
| Асцит | Отсутствует | Незначительный | Умеренный или выраженный |
| Увеличение протромбинового времени в с | От 1,5 до 3 | От 4 до 6 | От 6 и более |
| Уровень альбумина в г/л | От 3,5 | От 2,7 до 3,4 | До 2,7 |
| Содержание билирубина в мг/дл | Менее 2 | От 2 ,5 до 3 | Более 3 |
Проводится биохимия крови и инструментальная диагностика, после чего прогнозируется длительность жизни пациента.
Согласно оценочной методике, больные класса А живут от 15 до 18 лет, класса В – от 3 до 5 лет, класса С – от 1 до 3 лет. После успешной операции по пересадке печени длительность жизни увеличивается.
Другие классификации цирроза
Чтобы составить схему терапии и прогнозировать длительность жизни, используют классификацию по активности воспалительных процессов:
- Активный процесс. Присутствует яркая клиническая картина, заболевание быстро развивается.
- Неактивный. ЦП имеет скрытое течение, прогрессирует медленно.

Во время диагностики берётся во внимание активность патологического процесса, стадии портальной гипертензии и печеночной недостаточности
Справка. Ассоциированный цирроз – это одна из острых форм заболевания, которую тяжело остановить.
На фоне портальной гипертензии (ПГ) появляются многие осложнения цирроза. Медики выделяют следующие стадии патологического процесса:
- Доклиническая. Больной не ощущает признаков заболевания, иногда появляется незначительный дискомфорт справа под рёбрами.
- Выраженные клинические проявления. Симптомы нарастают, болезненные ощущения усиливаются, проявляется спленогепатомегалия (увеличивается печень и селезёнка).
- Резко выраженная симптоматика. Наблюдаются все проявления ПГ, а также асцита.
- Осложнения. Возникают другие осложнения ПГ, особенно внутренние кровоизлияния.
Во время классификации ЦП берётся во внимание стадия печеночной недостаточности: компенсированная, декомпенсированная, терминальная и печеночная кома.
Таким образом, единственной классификации ЦП не существует, так как патологию провоцируют разные причины, кроме того, клиническая картина при различных видах цирроза отличается. По этой причине для постановки диагноза применяют все вышеперчисленные оценочные методики. Они несовершенны, поэтому рекомендуется найти квалифицированного специалиста, который с их помощью определит клиническую форму, стадию цирроза и составит схему терапии.
Источник


