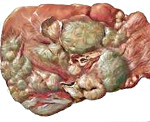
Профилактика гепатитов и гемоконтактных инфекций
Вирусные гемоконтактные гепатиты — это группа инфекционных заболеваний, вызываемых вирусами, которые сопровождаются симптомами интоксикации, нарушением функций печени, и в ряде случаев, желтухой. К вирусным гемоконтактным гепатитам относятся гепатиты В, С, D и G.
Заболеваемость вирусными гепатитами остается одной из актуальнейших проблем здравоохранения всех стан мира. Вирусные гепатиты представляют собой серьезную проблему и для населения России.
Наиболее опасными являются гепатиты B и C. Во-первых, эти заболевания высокозаразны — гепатит B в 100 раз заразнее, чем ВИЧ. Во-вторых, при отсутствии адекватного лечения гепатиты B и C могут переходить в хроническую форму, которые могут привести к развитию тяжелейших осложнений — циррозу и раку печени. В-третьих, диагностика и лечение гепатитов и их осложнений требуют всестороннего обследования, высокой дисциплинированности пациента, а также регулярного наблюдения у врача. В четвертых, на оказание квалифицированной медицинской помощи 1 больному гепатитом ежегодно расходуется до 450-500 тыс. руб.
Источником инфекции являются больные острой или хронической формой вирусного гепатита, а также вирусоносители. Основными факторами передачи возбудителя являются: кровь, биологические секреты, сперма, вагинальное отделяемое, грудное молоко, слюна, желчь.
Передача гемоконтактных гепатитов осуществляется контактным путем — при проникновении возбудителя через поврежденные кожные покровы и слизистые оболочки, во время половых контактов, контактов в быту посредством предметов гигиены (бритвенных, маникюрных, педикюрных принадлежностей, зубных щеток, полотенец, ножниц), путем инфицирования детей от матерей-носителей гепатитов и больных вирусным гепатитом. Возможно инфицирование гемоконтактными гепатитами через медицинский, лабораторный инструментарий, при выполнении немедицинских процедур (бритье, маникюре, педикюре, пирсинге, нанесении татуировок, косметических процедурах, проколах мочек ушей и пр.). Значительное место в передаче возбудителя занимает внутривенное введение психоактивных и наркотических препаратов.
В других ситуациях, например, при объятиях и рукопожатиях, в общественном транспорте или бассейне, когда не происходит обмена жидкостями организма, заразиться гемоконтактными гепатитами невозможно.
В 2010 году в Российской Федерации заболеваемость острым гепатитом В снизилась по сравнению с 2009г. на 17,3%.
В течение последних 5-7 лет гепатит В стал чаще регистрироваться среди лиц 15-19 и 20-29 лет, что обусловлено распространением среди данных возрастных групп наркотиков с инъекционным путем введения, а также активной половой жизнью. В связи с совершенствованием контроля за препаратами крови в лечебно-профилактических учреждениях, а также при проведении процедур, удельный вес лиц, инфицированных вирусными гепатитами при оказании медицинской помощи снизился.
За 2010 год на территории Курской области было зарегистрировано 29 случаев острого гепатита В и 20 случаев острого гепатита С, отмечен рост регистрации заболеваемости острым гепатитом В на 7 случаев и снижение заболеваемости острым гепатитом С на 5 случаев по сравнению с 2009г. В эпидемиологический процесс было интенсивно вовлечено молодое трудоспособное население: из всех заболевших — 85% составляют лица в возрасте от 18 до 40 лет.В 16% случаев от общего числа острых вирусных гепатитов в 2010 году установлены факты внутривенного употребления наркотических веществ, и в 38% случаев — половой и контактно-бытовой пути передачи инфекции.
В 2006-2010г.г. в Российской Федерации было сделано многое по борьбе с гепатитом B.
С 2006 года в рамках реализации Национального приоритетного проекта в сфере здравоохранения проводится дополнительная иммунизация населения против вирусного гепатита В. За этот период значительно увеличился охват прививками против вирусного гепатита В детей и взрослых, что и позволило снизить заболеваемость этой инфекцией.
В октябре 2009 года начала работу Всероссийская «горячая линия» по вопросам борьбы с гепатитом В. По телефону бесплатной «горячей линии» 8-800-200-88-90 профессионалы ежедневно в круглосуточном режиме оказывают информационную поддержку пациентам с диагнозом гепатита В и членам их семей. Работа ведется бесплатно на анонимных условиях.
Параллельно с «горячей линией» был запущен информационный ресурс www.stopgepb.ru, посвященный проблеме гепатита В. На этом интернет-портале собраны подробные данные о заболевании, его симптомах, рисках заражения, а также предоставлена возможность онлайн консультации с врачом.
Профилактические мероприятия условно подразделяются на специфические и неспецифические.
Основная стратегия специфической профилактики – плановое проведение профилактических прививок против вирусного гепатита В детскому населению, подросткам и взрослым. Вакцинация против вирусного гепатита В включена в Национальный календарь профилактических прививок и проводится по следующей схеме: 1 доза – новорожденному ребенку в первые 24 часа жизни, 2 доза – ребенку в возрасте 1 месяца, 3 доза – ребенку в возрасте 6 месяцев. Детям, родившимся от матерей, переболевших вирусным гепатитом, или являющимися носителями вируса гепатита В, вакцинация проводится по схеме: 1 доза – новорожденному ребенку в первые 24 часа жизни, 2 доза – ребенку в возрасте 1 месяц, 3 доза – ребенку в возрасте 2 месяца, 4 доза – ребенку в возрасте 12 месяцев.
Лицам в возрасте с 18 до 55 лет, ранее не привитым, вакцинация проводится по схеме: 1 доза — в момент начала вакцинации, 2 доза — через месяц после 1-ой прививки, 3 доза — через 6 месяцев он начала проведения иммунизации. Для проведения прививок используется рекомбинантная генно-инженерная вакцина.
К мерам неспецифической профилактики вирусных гемоконтактных гепатитов относятся: использование механических средств защиты (презервативы) для профилактики полового пути передачи инфекции; для профилактики контактно-бытового пути передачи вирусов гепатитов в домашних условиях, необходимо использовать индивидуальные предметы гигиены (прежде всего маникюрные ножницы, бритвенные приборы, полотенца, зубные щетки и т.д.); в учреждениях — применение только стерильных инструментов и принадлежностей для маникюра, педикюра, татуажа и пирсинга, использование одноразового мединструментария, неукоснительное соблюдение правил дезинфекции и стерилизации мед. инструментов и оборудования в лечебно-профилактических организациях.
Источник
Вирусных гепатитов на сегодня известно несколько типов – они обозначаются заглавными латинскими буквами порядке их открытия — А, В, С, D (дельта), Е, F, G. На сегодня достаточно хорошо известными и изученными остаются первые пять типов.
Все гепатиты разделяются на две большие группы по механизму их передачи:
- это фекально-оральные виды гепатитов, которые передаются как кишечная инфекция, а заражение происходит при попадании вирусов через рот. К ним относят гепатит А (болезнь Боткина) и гепатит Е.
- гемоконтактные виды гепатитов, заражение которыми происходит при контакте кровью и половым путем – это гепатиты В, С и дельта, обычно наслаивающийся на другие.
Фекально-оральные виды гепатитов
К этой группе относят гепатиты а и е, гепатит е встречается нечасто, протекает примерно также как и гепатит а, но особо опасен в случае беременности. Поэтому, в основном будем вести речь о первом виде.
Вирусы гепатита А или болезни Боткина обладают устойчивостью к факторам внешней среды и способны сохраняться в почве и воде, фекальных стоках на протяжении ряда лет. Но при этом вирусы чувствительны к кипячению, действию даже бытовых и профессиональных средств дезинфекции, а также ультрафиолетовому облучению и кварцеванию. Уровень заболеваемости гепатитом а сохраняется достаточно высоким из года в год, периодически возникают вспышки его в организованных коллективах и семьях. Случаи заражения данными инфекциями возможны повсеместно, но максимум заболеваемости приходится на осень и зиму. Обычно протекает благоприятно, летальных случаев не возникает.
Как можно заразиться этими гепатитами?
Основной источник – это больной ребенок или взрослый в стадии инкубации или имеющий безжелтушную, стертую или бессимптомную форму (носительство). Люди, болеющие болезнью Боткина опасны для окружающих, начиная с окончания периода инкубации и на протяжении всего преджелтушного периода, они выделяют вирусы с мочой и испражнениями. По мере появления желтухи больной становится не заразным.
Основные пути передачи гепатита А среди детей это зараженная вирусами пища или вода, полотенца или посуда. Чаще всего заболевают дети в возрасте от трех до 10-14 лет, которые посещают детские сады или школы. Дети первых трех лет жизни болеют редко, так как у них имеется пассивный иммунитет от мамы и контакты их с внешней средой и другими детьми ограничены.
Гепатит е также достаточно широко распространен в том числе и в нашей стране, особенно лидируют по заболеваемости районы с проблемными о качеству питьевой воды регионы и засушливые зоны. Могут быть крупные вспышки болезни в городах и селах, особенно в зонах теплого климата, где вирус длительно может сохраняться в воде и почве. Пик заболеваемости этим гепатитом обычно приходится на конец весны — начало лета, но дети этим видом гепатита болеют редко. Тяжело протекает данный вид гепатита во время беременности — он может быть опасен для жизни плода и самой матери.
Гемоконтактные виды гепатитов
Эта группа гепатитов в основном представлена тремя видами вирусов, имеющих наибольшую актуальность в современном мире – гепатит В, Д (дельта) и С. К этим вирусам при контакте очень высока восприимчивость, заболевают практически все, кто так или иначе получает в кровь данные виды вируса.
Вирусный гепатит В может сохранять свою активность при высушивании до недели, при обработке спиртом или антисептиками погибает через несколько часов. При заражении этим видом гепатита подрывается иммунитет организма и формируется иммунодефицит.
Гепатит Д или дельта, это дефектная частица-вирус, он способен давать заболевание только при наслоении его на другие виды гемоконтактных гепатитов – или В или С. Что приводит к резкому утяжелению и быстрому прогрессированию этих видов гепатита. Обычно такие сочетания быстро приводят к летальному исходу.
Гепатит С или «ласковый убийца» это очень стойкий во внешней среде вирус, он приводит к формированию длительно текущих хронических и неуклонно прогрессирующих форм гепатита, которые в итоге трансформируются в рак печени или ее цирроз, подрывает иммунитет и зачастую заканчивается летально. Выздоровления не наступает.
Эти виды вирусных гепатитов стали очень актуальной проблемой, в том числе и среди детей и подростков в связи с их широким распространением. Происходит непрерывный рост числа заболевших, причем многие дети заражаются от инфицированных родителей. Высокому росту этого вида гепатитов способствует молодежная субкультура с приемом наркотиков и множественными половыми связями. Если гепатит в еще лечится и не часто переходит в хронические формы, то гепатит с практически всегда первично-хронический и неизлечим. Источником инфекции для окружающих могут быть больные с острой или хронической формой гепатита, больные представляют опасность для окружающих всегда, и особенно активно они выделяют вирусы в периоды обострений, когда вирусы появляются во всех возможных биологических жидкостях – крови, моче, сперме, слюне, грудном молоке, половых выделениях.
Для заражения достаточно укола инфицированной иглой или попадания капли крови с вирусами, заражение может произойти в результате проведения инвазивных процедур многоразовыми инструментами, не прошедшими необходимой многоступенчатой обработки. Опасны операции, лечение зубов и многие другие манипуляции. Вирус может попадать к пациентам при переливании крови ли ее компонентов, если кровь должным образом не была проверена. Дети могут заражаться от матерей во время беременности или в процессе родов.
Особую роль при половом контакте придают микротравмам и нетрадиционным видам контактов – оральным или анальным, наличию пирсинга. Одним из частых в последнее время способов заражения стало посещение тату-салонов и кабинетов пирсинга.
Особенности проявлений гепатитов
В течение вирусных гепатитов можно выделить несколько периодов – инкубационный, преджелтушный, желтушный и период выздоровления (или переход в хроническую форму).
Период инкубации при гепатите А и Е длится от 15 до 40 суток, при гепатите В, С или дельта – от 40 до 180 суток и более.
В преджелтушном периоде гепатитов а и е могут появляться общеинфекционные признаки – лихорадка, слабость и недомогание, тошнота и рвота. Головные боли, понижение аппетита и слабость. Могут быть боли в животе. Лихорадка длится несколько дней и постепенно проходит, сменяясь симптомами поражения печени. С появлением желтухи при этих формах гематита становится лучше.
в отличие от предыдущих форм. Гепатиты В или С обычно начинаются медленно, симптомы нарастают постепенно, хотя невысокая лихорадка может отмечаться у всех больных. Могут возникнуть жалобы на снижение работоспособности, ухудшается аппетит, появляется тошнота. Дети в старшем возрасте могут проявлять жалобы на тяжесть в области печени, давление и распирание под правым ребром.
В конце преджелтушного периода при любом гепатите печень начинает увеличиваться и уплотняется, она становится болезненной при прощупывании за счет напряжения капсулы. Может увеличиваться селезенка, при этом темнеет моча – становится похожей на крепкий чай или темное пиво, пенится, а стул при этом становится светлым, на воздухе не темнея. В среднем этот период длится около 10 дней.
Желтушный период знаменуется формированием желтушного окрашивания кожи и видимых слизистых. При этом первые признаки желтухи можно заметить при дневном свете, так как при искусственном освещении могут быть искажения цвета кожи. Прежде всего. Желтеть начинают склеры глаз, слизистые оболочки рта и ушные раковины, область волосистой части головы. По мере прогрессирования, желтуха становится явно видимой по всему телу, при этом имеется характерная особенность – при гепатитах А и Е с появлением желтухи ребенку становится лучше, жалобы уменьшаются.
А вот при гепатитах В и С появление желтухи сопровождается проявлениями интоксикации, которая нарастает, появляется кожный зуд и при тяжелых формах – геморрагические элементы сыпи (точечные кровоизлияния). В желтушный период при любом виде гепатита увеличивается печень и с нею вместе и селезенка, резко изменяются показатели лабораторных анализов, которые отражают работу печени. Обычно меняются уровни билирубина, белков и ферментов, изменяются осадочные пробы. Период желтухи может длиться от одной недели до одного месяца, дольше всего он будет тянуться при гепатитах В и С.
Период реконвалесценции или период разрешения желтухи и перехода в хроническую форму проявляется исчезновением желтухи и нормализацией показателей билирубина. При этом размеры печени и селезенки приходят к норме, медленно нормализуются показатели анализов крови. Если происходит выздоровление, к нормальному состоянию приходят се функции, если происходит хронизация – остаются изменения в анализах и в структуре печени.
Методы лечения гепатитов
Больных гепатитом детей и детей с подозрением на эти заболевания изолируют и госпитализируют. В течение всего желтушного периода необходимо соблюдение постельного режима. Назначается особая печеночная щадящая диета, при плохо аппетита в острый период обильное питье глюкозы, сладкие фрукты, чаи, кисели и соки. Полезны варенья и мед, если нет противопоказаний. Ограничивается прием мяса и рыбы, жирных продуктов. При правильной организации питания и режима иногда этого достаточно для борьбы с инфекцией в случае легкого течения и отсутствия осложнений.
Тяжелые формы гепатитов лечатся противовирусными средствами на основе интерферона – рекомбинантными препаратами виферон, интрон, циклоферон. Дополнительно назначат препараты для защиты печени – легалон или карсил, улучшающие ее метаболизм, а также желчегонные средства, препараты для детоксикации и витаминотерапию.
После выписки с больницы лечение придется продолжить еще и дома, так как функции печени восстанавливаются не так быстро. В дальнейшем за детьми устанавливается диспансерное наблюдение с регулярными осмотрами и проведением печеночных проб и биохимии крови, а также ультразвукового обследования печени, это продолжают до полного выздоровления ребенка.
При переходе вирусного гепатита в хроническую стадию ребенок переходит под постоянное наблюдение инфекциониста с регулярным контролем за состоянием и проведением курсов лечения.
Методы профилактики гепатитов
Основу профилактики вирусных гепатитов составляет проведение комплекса мероприятий, направленных на разобщение ребенка возможными путями инфицирования. Для фекально-оральных гепатитов меры профилактики складываются и комплекса мероприятий, актуальных для профилактики всех кишечных инфекций – мытье рук, кипячение воды, слежение за гигиеной. Больных изолируют до исчезновения заразности, а в помещении проводят дезинфекцию.
Для гепатитов В и С методы профилактики сложнее – необходимо проведение медицинских манипуляции только стерильными инструментами. По возможности – одноразовыми. Исключение контактов с кровью и другими биологическими жидкостями, шприцами и иглами.
С целью профилактики гепатитов разработаны вакцины – сегодня можно привить детей от гепатита А и от гепатита В, они надежно защищают ребенка на несколько лет от заражения опасными заболеваниями.
Вакцины от остальных видов гепатита пока не разработано. Поэтому, для них актуальными остаются только методы личной гигиены и разобщения с больными, формирования здорового образа жизни и правильного социального поведения, что особо актуально для гемо-контакных форм гепатитов.
Источник
 Гемоконтактные инфекции — это инфекции, которые передаются при контакте с инфицированной кровью или продуктами крови и вызывающие инфекционное заболевание. Медицинские работники – группа высокого риска.
Гемоконтактные инфекции — это инфекции, которые передаются при контакте с инфицированной кровью или продуктами крови и вызывающие инфекционное заболевание. Медицинские работники – группа высокого риска.
Высокому риску заражения гемоконтактными инфекциями подвержены медсестры, проводящие инвазивные манипуляции, сотрудники операционных, лабораторий, патолого-анатомических отделений, скорой помощи.
↯
Больше статей в журнале
«Главная медицинская сестра»
Активировать доступ
В России гемоконтактные инфекции занимают второе ранговое место в общей структуре профессиональной заболеваемости медперсонала (более 30% случаев), уступая лишь туберкулезу.
В статье даем практические рекомендации, как защитить персонал от гемоконтактных инфекций, как правильно организовать профилактику.
Когда возникает риск заражения гемоконтактными инфекциями
Риск заражения ВИЧ-инфекцией при уколе контаминированной иглой составляет 0,3%, гепатитом В — от 1 до 30%, гепатитом С — до 7% .
Наиболее часто медперсонал заражается гемоконтактными инфекциями в аварийных ситуациях при работе с кровью и другими биологическими жидкостями.
Инфицирование может произойти при уколах и порезах загрязненными инструментами и другими медизделиями.
Высокий риск профессионального инфицирования у среднего медицинского персонала, выполняющего инвазивные манипуляции, в первую очередь у процедурных, постовых медицинских сестер.
☆ Все о роли медсестры в профилактике гемоконтактных инфекций читать здесь >>
Риску заражения гемоконтактными инфекциями подвержены и операционные медицинские сестры, сотрудники лабораторных служб, патологоанатомических отделений, скорой медицинской помощи.
Вероятность заражения медперсонала связана с аварийными ситуациями, которые чаще возникают при:
- выполнении инъекций;
- заборе венозной крови с целью проведения лабораторного исследования;
- переливании крови;
- передаче из рук в руки острого хирургического инструментария;
- неправильном обращении с медицинскими отходами;
- проведении уборки рабочего места.
Возникновению аварийных ситуаций способствуют профессиональная неопытность медработника, дефицит рабочего времени, высокая нервно-эмоциональная нагрузка, работа в ночное время.
Профилактика гемоконтактных инфекций
 Каждая медицинская организация должна разработать комплекс мер, направленный на защиту персонала от профессионального заражения ВИЧ-инфекцией и гемоконтактными гепатитами, предупреждение возникновения травм и медицинских аварий.
Каждая медицинская организация должна разработать комплекс мер, направленный на защиту персонала от профессионального заражения ВИЧ-инфекцией и гемоконтактными гепатитами, предупреждение возникновения травм и медицинских аварий.
Эти мероприятия регламентированы требованиями:
- СанПиН 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность»;
- СП 3.1.1.2341-08 «Профилактика вирусного гепатита B»;
- СП 3.1.3112-13 «Профилактика вирусного гепатита C»;
- СП 3.1.5.2826-10 «Профилактика ВИЧ-инфекции».
Меры профилактики гемоконтактных инфекций
Контроль за санэпидрежимом в отделениях медорганизации обычно проводят старшие медсестры; общий контроль — врач-эпидемиолог, главная медсестра.
Вакцинация
При поступлении на работу все медицинские работники должны вакцинироваться в соответствии с действующим календарем профилактических прививок, в т. ч. против вирусного гепатита В.
Для инструктажей применяйте не только лекции и семинары, но и интерактивные формы обучения — практические занятия с решением ситуационных задач, деловые игры. Так сотрудники лучше усвоят материал.
Инструктаж
До работ, при которых возможен контакт с инфицированным биоматериалом, медицинский персонал следует допускать только после соответствующего инструктажа на рабочем месте.
Кроме первичного инструктажа при обучении работников нужно предусмотреть повторные, а при необходимости внеплановые и целевые инструктажи. Занятия со средним и младшим медицинским персоналом обычно проводят старшие медсестры.
Что медперсонал должен знать о профилактике профессионального заражения
Профилактика гемоконтактных инфекций у медицинских работников включает:
- Обработку рук с мылом до и после каждой манипуляции.
- Использование средств индивидуальной защиты при непосредственном контакте с биологическими жидкостями.
- Дезинфекцию инструментов, оборудования и поверхностей, которые могут быть загрязнены.
- Широкое использование медицинских изделий однократного применения для инвазивных вмешательств.
- Использование для инвазивных процедур медизделий многократного применения только при условии их стерильности и отсутствии одноразовых инструментов.
- Четкое соблюдение требований к обращению с медотходами и обработке белья, загрязненного кровью.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Главная медсестра» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Наибольшую опасность в плане передачи инфекционных заболеваний представляют кровь, лимфа, сперма, вагинальный секрет, экссудаты.
Обработка рук
Перед проведением любой инвазивной манипуляции медицинский работник должен обработать руки и проверить целостность кожных покровов. Если есть микротравмы, необходимо выполнить их обработку 5%-ным спиртовым раствором йода, заклеить поврежденные участки бактерицидным лейкопластырем.
Запрещается выполнять манипуляции при наличии у медицинского работника экссудативных форм кожных заболеваний.
Для профилактики дерматитов необходимо обеспечить медицинский персонал в достаточном количестве эффективными средствами для ухода за кожей рук.
Как организовать обработку рук медперсонала антисептиком
Старшая медицинская сестра отделения:
- Размещает наглядный материал на рабочих местах (плакаты, памятки, инструкции);
- Следит за соблюдением правил гигиены рук и оценивает приверженность процедурам гигиены рук по количеству израсходованного средства, анкетированию и другими способами;
- Выявляет причины нарушений и способствует их устранению;
- Полный алгоритм действий, список нарушений и инструкция по их устранению, а также готовая для скачивания иллюстративная памятка техника гигиенической обработки рук антисептиком доступны в Системе Главная медсестра.

Скачать памятку и инструкцию
Использование барьерных средств защиты
Все манипуляции, при которых есть риск передачи гемоконтактных инфекций, необходимо выполнять с использованием барьерных средств защиты. К ним относятся перчатки, непромокаемые халаты, шапочки, маски, очки или лицевые экраны, закрытая обувь.
Как дополнительные средства защиты при высоком риске инфицирования применяются влагонепроницаемые нарукавники, фартуки, двойные или кольчужные перчатки. В тех помещениях, где проводятся инвазивные процедуры, всегда необходимо иметь запасной комплект защитной медицинской одежды.
Не передавайте колющие и режущие инструменты из рук в руки. Используйте для этого лоток. Не направляйте острие изделия в область собственной недоминирующей руки или рук помощника.
Осторожность при работе с острыми инструментами
 Чаще всего аварийные ситуации происходят при работе с колющими и режущими медицинскими инструментами. Запрещается сгибать, ломать острые медизделия однократного применения, использовать для их сбора мягкую упаковку.
Чаще всего аварийные ситуации происходят при работе с колющими и режущими медицинскими инструментами. Запрещается сгибать, ломать острые медизделия однократного применения, использовать для их сбора мягкую упаковку.
Не допускается вручную снимать иглы с инъекционных шприцев, надевать колпачок на использованную иглу.
Для сбора острых отходов следует использовать непрокалываемые влагостойкие контейнеры, снабженные иглосъемниками и крышками, не допускающими самопроизвольного вскрытия.
Контейнеры необходимо менять не реже чем 1 раз в 72 ч, в операционных залах — после каждой операции.
Безопасные медицинские изделия для снижения риска инфицирования
Для снижения риска инфицирования медицинских работников гемо- контактными инфекциями используют специальные безопасные медизделия:
- Шприцы с ретракционными иглами.
- Безыгольные системы.
- Вакуумные пробирки для забора венозной крови.
- Периферические венозные катетеры с устройством защиты от укола.
- Тупоконечные шовные хирургические иглы.
- Скальпели с защитными колпачками.
Что делать при аварийной ситуации: аптечка для профилактики гемоконтактных инфекций
Необходимо вести учет аварийных ситуаций при работе с биологическими жидкостями и расследовать такие случаи.
Отвечает за эти мероприятия врач-эпидемиолог или другое лицо, назначенное внутренним распорядительным документом.
Старшие медицинские сестры должны регистрировать медицинские аварии внутри своего отделения. При возникновении аварийной ситуации проводится комплекс противоэпидемических мероприятий.
Первая помощь
Чтобы сократить время контакта с инфицированными биологическими жидкостями, пострадавший сотрудник обязан незамедлительно оказать себе первую помощь. Для этого в каждом режимном кабинете медицинской организации должны быть так называемые аптечки «Анти-СПИД».
Ответственность за их наличие и комплектацию руководитель медорганизации обычно возлагает на старших медицинских сестер отделений. Медицинские сестры, работающие в режимных кабинетах, контролируют сроки годности входящих в состав аптечек медикаментов.
Информирование руководителя
Обо всех аварийных ситуациях медицинские работники обязаны сообщать руководителю структурно-функционального подразделения, его заместителю или своему непосредственному руководителю.
Информацию о случившемся необходимо занести в Журнал учета аварийных ситуаций при проведении медицинских манипуляций и составить акт о медицинской аварии в организации.
Экстренная постконтактная профилактика заражения
После аварии следует решить, необходима ли экстренная постконтактная профилактика заражения ВИЧ-инфекцией антиретровирусными препаратами. Для этого срочно обследуют пострадавшего и пациента (потенциальный источник инфицирования) методом экспресс-тестирования.
Если пострадавший сотрудник − женщина, то ей проводится тест на беременность. Необходимо также выяснить, не кормит ли она грудью ребенка.
Оптимальный срок начала экстренного приема антиретровирусных препаратов — первые 2 ч после аварии. Меры необходимо принять не позднее чем через 72 ч после контакта с биоматериалом.
Постконтактную профилактику начинают немедленно, если:
- нет уточняющих данных;
- потенциальный источник инфицирования неизвестен;
- есть основания предполагать, что пациент находится в периоде серонегативного окна.
Когда появится дополнительная информация и специалист центра по борьбе со СПИДом проконсультирует пострадавшего сотрудника, схема корректируется.
Профилактика заражения медработников гемоконтактными инфекциям
Полный алгоритм постконтактных мероприятий при аварийных ситуациях, а также готовая для скачивания инструкция в журнале «Главная медсестра».

Скачать алгоритм
Где и как хранить антиретровирусные препараты
Ответственность за хранение антиретровирусных препаратов для экстренной профилактики ВИЧ-инфекции возлагают на одного из медицинских работников.
В организациях с круглосуточным пребыванием пациентов антиретровирусные препараты можно хранить, например, в операционном блоке или приемном отделении.
Это обеспечит беспрепятственный доступ к ним медицинского персонала в любое время суток. Особых требований к хранению препаратов данной группы не предъявляют.
Экспресс-тестирование на ВИЧ
Постановка экспресс-тестов на ВИЧ-инфекцию не требует специальных профессиональных навыков. Поэтому при отсутствии лаборатории в медицинской организации тестирование может провести любой медицинский работник. Экспресс-тесты должны храниться в режимных кабинетах в составе аптечек «Анти-СПИД».
Отправка образцов в центр по борьбе со СПИДом
Лабораторные образцы из тех же порций крови, что используются для экспресс-диагностики ВИЧ, направляют для стандартного тестирования на ВИЧ в ИФА и передают для хранения в течение 12 мес. в центр по борьбе со СПИДом. В центре осуществляется дальнейшее наблюдение и обследование пострадавшего медработника.
Иммунопрофилактика гепатита
В максимально короткие сроки после аварийной ситуации обследуют на вирусные гепатиты B и C:
- лицо, которое может быть потенциальным источником заражения;
- медицинского работника, который подвергся риску инфицирования.
Старшая медицинская сестра отделения, в котором произошла аварийная ситуация, контролирует отбор материала и отправку его на исследование.
При положительных результатах обследования на вирусные гепатиты пациента, с биологическими жидкостями которого произошел контакт, и пострадавшего сотрудника направляют на консультацию к инфекционисту.
По эпидемиологическим показаниям проводится экстренная иммунопрофилактика гепатита В.

Меры специфической постконтактной профилактики вирусного гепатита С пока не разработаны. Однако имеются многочисленные научные данные об эффективности применения экстренной терапии пегилированными интерферонами.
Как руководитель среднего и младшего медицинского персонала старшая медсестра направляет пострадавших сотрудников отделения на консультацию, контролирует проведение постконтактной профилактики.
Врач-эпидемиолог или его помощник проводит эпидемиологическое расследование причин травмы. Старшие медицинские сестры как лица, ответственные за санитарно-противоэпидемический режим отделения, принимают участие в расследовании, ликвидируют нарушения, повлекшие за собой случай аварийной ситуации.
Разумеется, обо всех аварийных ситуациях, произошедших со средним и младшим медицинским персоналом, должна быть осведомлена главная медицинская сестра. Она отвечает за работу сестринской службы в целом.
Профилактика профессиональных заражений медицинских работников вирусными гепатитами
Какую систему мероприятий внедрить, чтобы обезопасить медперсонал от заражения вирусными гепатитами. узнайте подробнее в Системе Главная медсестра.
Вы можете скачать сводные таблицы и алгоритм техники безопасных манипуляций в системе мероприятий по профилактике профессиональных заражений медицинских работников вирусными гепатитами.
Техника безопасности в операционной
Учитывая сказанное выше, для предотвращения в операционной контакта медперсонала с кровью можно дать следующие рекомендации:
- Для раздвигания и натяжения тканей пользуйтесь инструментами, а не руками.
- Используйте инструменты, а не руки, для взятия, установки и извлечения игл и скальпелей.
- Заранее вслух предупреждайте коллег о передаче острого предмета.
- Не передавайте из рук в руки острые инструменты.
- Используйте нейтральную зону или емкость для передачи острых инструментов.
- По возможности используйте альтернативные методы рассечения, такие как электрокоагуляция и хирургический лазер.
- Старайтесь заменять открытые операции эндоскопическими.
- Используйте лезвия с закругленным концом вместо лезвий с острым концом.
- Используйте тупоконечные иглы.
- Используйте двойные перчатки и перчатки с индикацией для скорейшего обнаружения повреждений внешней перчатки
В заключение следует отметить: работники здравоохранения скорее готовы соблюдать меры безопасности, если осознают, что находятся в ситуации риска заражения гемоконтактными инфекциями и что он значителен.
Необходимо систематическое напоминание персоналу медицинской организации об этом, обучение правилам безопасной работы и контроль их выполнения на местах.
Изменение поведения сотрудников в отношении предохранения от заражения гемоконтактными инфекциями снизит риск заражения ими, и этот результат стоит затраченных усилий.
Материал проверен экспертами Актион Медицина