Размеры селезенки при циррозе печени
Спленомегалия (увеличение размеров селезенки) наблюдается у 75-85% больных циррозом печени и относится к числу наиболее частых, но неспецифичных для цирроза симптомов.
К причинам, вызывающим спленомегалию, помимо застойной венозной гипертрофии, наблюдаемой при циррозе печени и внепеченочных формах портальной гипертензии, относятся «рабочие» гипертрофии вследствие иммунной реакции (например, при подостром бактериальном эндокардите, синдроме Фелти или инфекционном мононуклеозе), при повышенной деструкции эритроцитов — при врожденном сфероцитозе (болезнь Минковского-Шоффара) или большой талассемии и инфильтративные спленомегалии при миелопролиферативных, неопластических заболеваниях (хронические миелолейкоз, лимфолейкоз, острые лейкозы, полицитемия, лимфомы, лимфогранулематоз, остеомиелосклероз, саркоидоз, метастатический рак), при других заболеваниях (саркоидоз, амилоидоз). Причинами спленомегалии могут быть травмы селезенки с разрывом и субкапсулярной гематомой, кисты, абсцессы, тромбоэмболии, гемангиомы селезенки, цитомегалия, токсоплазмоз и другие. Спленомегалия в сочетании с длительной лихорадкой наблюдается при сепсисе, висцеральном лейшманиозе, гемобластозах и милиарном туберкулезе.
Среди хронических заболеваний цирроза печени является наиболее частой причиной спленомегалии и сопутствующего ей синдрома гиперспленизма, т.е. значительной интенсификации и извращения нормальной функции селезенки по элиминации стареющих форменных элементов крови (эритроцитов) и регуляции кроветворной функции костного мозга, а также повышения антитело-образующей функции селезенки (антитела против разрушенных элементов крови, прежде всего эритроцитов). Для развернутой картины гиперспленизма, помимо спленомегалии, характерны, прежде всего, анемия, чаще нормоцитарная или макроцитарная (после повторных кровотечений — гипохромная микроцитарная с умеренным ретикулоцитозом и анизоцитозом), может быть лейкопения с нейтропенией и лимфомоноцитопенией, тромбоцитопения и компенсаторная гиперплазия костного мозга с преобладанием клеток — незрелых предшественников эритроцитов и тромбоцитов, которые появляются в результате задержки созревания кроветворных клеток костного мозга. В костном мозге выявляется также типичная для цирроза плазмоклеточная реакция. Наиболее часто гиперспленизм проявляется преимущественным снижением числа одного или двух типов клеток периферической крови, например, тромбоцитопенией. Снижение числа тромбоцитов до 50×109/л — 30×109/л и менее часто сопровождается геморрагическим синдромом: выраженной кровоточивостью десен, носовыми, маточными и почечными кровотечениями, постинъекционными, посттравматическими и спонтанными кровоизлияниями в кожу и слизистые оболочки. Могут иметь место кровоизлияния в глазное дно, которые часто предшествуют внутричерепным. Возможны лейкопения со снижением числа лейкоцитов крови до 1×109/л — 2×109/л и опасностью развития гнойно-септических осложнений. Резко выраженная анемия, обусловленная только гиперспленизмом, наблюдается редко. Эти изменения соответствуют степени воспалительно-некротической активности цирроза печени, но указывают на его декомпенсацию по сосудистому типу. Интенсивность периферической цитопении (гиперспленизма) при циррозе печени коррелирует с величиной внутриселезеночного давления, т.е. степенью портальной гипертензии. Быстрое прогрессирование цитопении указывает на риск пищеводно-желудочного кровотечения.
Критическое снижение числа форменных элементов крови в сочетании с повышенной кровоточивостью или опасностью инфекционных осложнений является показанием к гемостатической, противоинфекционной и заместительной терапии: переливаниям тромбоцитной или лейкомассы, или к кратковременному (сроком на 2-6 мес.) назначению средних доз (20-40 мг/сут.) преднизолона. Эффект глюкокортикостероидов обусловлен не только стимуляцией кроветворной функции костного мозга, но также подавлением ими синтеза селезеночных аутоантител к форменным элементам крови, поскольку аутоиммунный фактор наряду с застоем венозной портальной крови в селезенке играет несомненную роль в патогенезе гиперспленизма.
Спленэктомия у большинства больных эффективна и приводит к устранению цитопении или иногда к развитию гипоспленизма с наличием в крови телец Жолли, мишеневидных эритроцитов, сидероцитов и акантоцитов. Гипоспленический синдром опасен, так как гипоспленический тромбоцитоз и лейкоцитоз ведут к тромбозам, снижению противоинфекционного иммунитета, у части больных — к развитию молниеносного сепсиса или пневмонии, особенно на фоне снижения общего иммунитета; обычно количество тромбоцитов возвращается к норме через 2-3 нед. после спленэктомии. При циррозе печени спленэктомия является серьезным вмешательством, в 5% случаев сопровождается летальным исходом. Поэтому этот метод лечения при гиперспленизме на фоне цирроза является альтернативным. Щадящей и менее опасной является эмболизация селезеночной артерии желатиновой губкой и другие палиативные хирургические вмешательства.
Источник
Чаще всего гиперспленизм развивается у больных циррозом печени, возникшим на фоне хронического вирусного гепатита (С или В+D) или злоупотребления алкоголем. Реже причинами являются нарушения метаболизма, токсическое поражение печени, аутоиммунные заболевания. Рассмотрим особенности и причины гиперспленизма, механизм развития синдрома, а также методы терапии патологии.
Специфика синдрома
Повреждение клеток печени — гепатоцитов — при гепатите, алкоголизме, жировой дистрофии органа последовательно ведет к образованию цирроза. Среди известных вирусов гепатита именно В, С и D способны вызвать хроническое воспаление печени с последующим циррозом. Хроническим считается процесс, который продолжается более 6 месяцев.
Цирроз печени чаще всего начинается с роста соединительной ткани. На фоне прогрессирующего фиброза образуются мелкие и крупные узлы (рубцы). Именно они в итоге полностью разрушают печень. Скорость развития очагов варьируется в зависимости от состояния органа и других особенностей.
Симптомы и синдромы, характерные для цирроза:
- Цитолиз — разрушение клеток печени.
- Холестаз — снижение выделения желчи.
- Портальная гипертензия — повышение давления из-за нарушения кровотока в печеных венах.
- Гиперспленизм — повышенное разрушение клеточных элементов крови вследствие поражения селезенки.
- Кровоточивость десен, синяки при незначительном сдавливании кожи.
- Расширение вен передней брюшной стенки в виде «медузы».
- Асцит — скопление жидкости в брюшной полости.
- Повышенная утомляемость, сонливость.
- Желтуха.
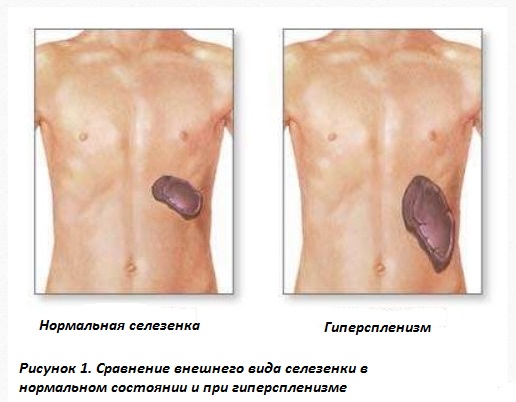
Гиперспленизм
Одним из характерных симптомов гиперспленизма является спленомегалия, которая проявляется увеличением селезенки, чувством тяжести в левом подреберье, болезненностью при пальпации. Патологически увеличенный орган может повредить окружающую капсулу из плотной соединительной ткани. Это состояние в быту называют «разрыв селезенки». Характерна сильная боль в левой верхней части живота, отдающая в левое плечо. Гиперспленизм может развиваться без увеличения селезенки.
Симптомы:
- быстрое насыщение и чувство переполнения в животе даже после небольшого перекуса (из-за давления селезенки на желудок и кишечник);
- участившиеся инфекционные заболевания;
- болевые ощущения в области левого подреберья;
- побледнение кожных покровов;
- упадок сил.
Сильная подверженность инфекциям обусловлена угнетением иммунной функции селезенки. В случае выявления характерного для гиперспленизма комплекса симптомов причины могут быть такие:
- алкогольная зависимость;
- гепатиты вирусной этиологии;
- цирротические процессы в органе;
- нарушение кровотока в портальной вене.
Признаки, связанные с циррозом:
- снижение мышечной массы;
- беспричинная потеря веса;
- проступание сосудов на коже;
- налитый живот;
- боль в груди;
- одышка.
При гиперспленизме возникают диффузные кровотечения. Если причиной развития синдрома являются гепатит и цирроз, то на ощупь печень и селезенка более плотные. Изменения размеров органов зависят от стадии процесса, но не во всех случаях отражают степень тяжести заболевания.
Механизм развития патологии
Опасность гиперспленизма заключается в недостаточном выполнении селезенкой и печенью своих функций. Это потенциально летальный синдром, ведь изменения ведут к тотальному снижению иммунной защиты, усугублению воспалительных процессов. Важно своевременно распознать болезненное состояние, как можно раньше начать терапию.
Селезенка при гиперспленизме
Селезенка является наиболее крупным лимфоидным образованием организма, важной частью иммунной системы. Орган расположен в левой верхней части живота, за нижними ребрами. Селезенка улавливает и разрушает старые, деформированные эритроциты. Также орган выполняет иммунную функцию. Селезенка нужна для борьбы с инфекциями. Человек может жить без этого органа, но при этом возрастает риск серьезных заболеваний.
От латинского названия селезенки «splen» произошли термины «спленомегалия» и «гиперспленизм». Первый означает увеличение размеров органа по сравнению с нормальным состоянием, в результате чего край органа выступает на 2-3 см из-под реберной дуги.
Гиперспленизм — это чрезмерная активность селезенки, которая сопровождается усилением разрушения клеточных элементов крови и снижением их количества. Синдром может иметь первичное и вторичное происхождение:
- Первичный гиперспленизм — проявляется как заболевание самой селезенки.
- Вторичный гиперспленизм — развивается на фоне хронического гепатита и цирроза печени. Часто синдром сопровождается увеличением селезенки — спленомегалией.
В норме селезенка производит новые лимфоциты, служит «депо» тромбоцитов, способствует «утилизации» только старых и поврежденных эритроцитов. При поражении печени эти функции нарушаются. Выработка лейкоцитов уменьшается, нарушается процесс продуцирования эритроцитов – они начинают активно уничтожаться.
Внутрипеченочный портальный блок
Патология возникает в связи с застоем крови в органе вследствие повышения портального давления. Это приводит к изменениям в селезенке, которые сопровождаются уменьшением количества циркулирующих форменных элементов в кровеносном русле. Запускается компенсаторная реакция в костном мозге — увеличиваются пролиферация и образование новых клеток крови.
При гиперспленизме клетки крови не успевают «состариться» и получить повреждения, но уже разрушаются. Одновременно происходит торможение костномозгового кроветворения.
Как считают исследователи, именно селезенка выделяет гормоны, регулирующие функции костного мозга.
Включается механизм чрезмерного разрушения форменных элементов крови, однако не производится достаточное количество клеток для замены «выбывших». Возникает панцитопения — сочетание анемии, лейкопении и тромбоцитопении. Это дефицит в периферической крови эритроцитов, лейкоцитов и тромбоцитов.
Методы диагностики и терапии
Обычно сначала увеличивается печень, а спленомегалия развивается позже. По мере прогрессирования цирроза размеры селезенки изменяются. Опухшие лимфатические узлы и признаки поражения печени заметны во время физического обследования. Это пожелтение кожи, видимые вены брюшной стенки, венозные «звездочки» на теле.
Если после осмотра и пальпации врач выставляет предварительный диагноз «увеличение селезенки», то назначаются:
-
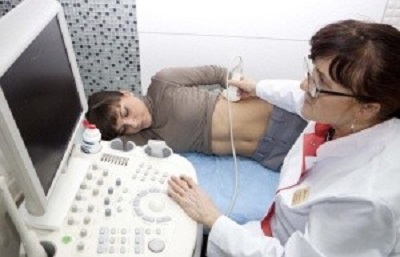 Инструментальные методы обследования: УЗИ, рентген, КТ. Ультразвуковое исследование позволяет обнаружить изменение размера селезенки и признаки цирроза. Более точную картину дает компьютерная томография, та как в этом случае можно определить степень поражения каждого органа.
Инструментальные методы обследования: УЗИ, рентген, КТ. Ультразвуковое исследование позволяет обнаружить изменение размера селезенки и признаки цирроза. Более точную картину дает компьютерная томография, та как в этом случае можно определить степень поражения каждого органа. Лабораторные анализы – выявляют характерные для цирроза показатели: повышение уровня печеночных ферментов, билирубина, щелочной фосфатазы и другие изменения. Обычный клинический анализ периферической крови позволяет выявить гиперспленизм по специфическому признаку — панцитопении.
В лаборатории исследуют количество эритроцитов, различных типов лейкоцитов, тромбоцитов, определяют скорость оседания эритроцитов. При синдроме гиперспленизма выявляют анемию по падению уровня гемоглобина. Снижаются показатели лейкоцитов (лейкопения), тромбоцитов (тромбоцитопения).
- Биопсия. Иногда гемограмма оказывается близкой к норме. Такое явление объясняется компенсаторным усилением костно-мозгового кроветворения в 7-10 раз при патологических состояниях. Поэтому важное место в диагностике отводится пункции костного мозга, биопсии печени, иммунологическим тестам.
Терапия первичного заболевания осложняется тем, что изменение функций селезенки поздно диагностируется и тяжело поддается лечению. Часто возникает необходимость в удалении органа (спленэктомии). Показаниями к хирургическому вмешательству является развитие лейкемии, лимфомы. После спленэктомии возрастает подверженность геофильной, стрептококковой и менингококковой инфекциям, пневмонии.
При вторичном гиперспленизме требуется адекватная терапия основного заболевания — цирроза печени. Особенно нуждается в коррекции портальная гипертензия как основной фактор, вызывающий изменения в селезенке.
Своевременно начатое лечение предотвращает дальнейшее разрушение клеток крови. Возможно исчезновение симптомов спленомегалии.
Если основное заболевание, которое вызвало поражение и увеличение селезенки, является бактериальной инфекцией, то назначаются антибиотики. При вирусных болезнях принимают интерфероны и противовирусные средства. Лечение лейкоза и лимфомы проводится с использованием цитостатических препаратов, химиотерапии, местного облучения.
Для коррекции числа форменных элементов крови при гиперспленизме применяются иммуномодуляторы и стимуляторы лейкопоэза:
- Натрия дезоксирибонуклеат.
- Молграмостим.
- Филграстим.
- Пентоксил.
При отсутствии эффекта назначается Преднизолон. При критическом снижении числа форменных элементов крови проводятся переливания эритроцитарной и тромбоцитарной массы. Если консервативное лечение не помогает устранить прогрессирование гиперспленизма, то показана спленэктомия.
Осложнения и прогнозы
При гиперспленизме отмечается развитие анемии. Снижение уровня гемоглобина сопровождается появлением общей слабости, утомляемости, беспокоят головные боли, головокружения, появляются «мушки» перед глазами. С развитием анемии ухудшается кровоснабжение головного мозга, снижаются когнитивные функции. Геморрагический синдром сопровождается кровотечениями: носовыми, маточными.
Инфекционные осложнения:
- язвенно-некротическая ангина;
- гнойные отиты и синуситы;
- легочные патологии;
- сепсис.

Cпленомегалия и (или) вторичный гиперспленизм при различных заболеваниях
Прогноз вторичного гиперспленизма сильно зависит от лечения основного заболевания. Цирроз — только одна из причин развития синдрома. Всего существует несколько десятков факторов, которые могут вызвать спленомегалию и гиперспленизм. Без лечения селезенка продолжает увеличиваться и ее капсула разрывается.
Показаниями для спленэктомии служит наличие механических травм соседних органов брюшной полости, когда размеры селезенки существенно увеличиваются. Могут возникать кровотечения из варикозных вен пищевода. Также удаление селезенки показано при выраженной панцитопении, гемолитическом синдроме и других опасных состояниях.
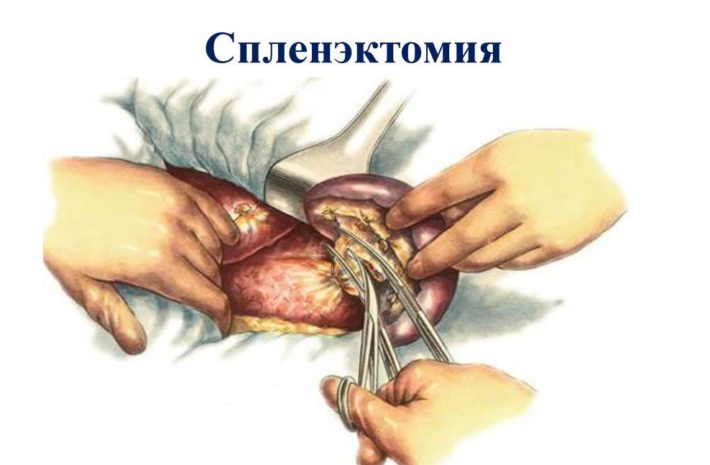
Спленэктомия
Пациенты в отзывах пишут о необходимости вовремя обращаться за медицинской помощью при появлении начальных симптомов поражения селезенки, печени и других органов. Те больные, которые прошли обследование, отмечают высокую эффективность современных методов. Например, увеличение селезенки может быть диагностировано на ранних стадиях, когда пациент не ощущает боли и дискомфорта. Следует обратить внимание на ряд факторов:
- перенесенный вирусный гепатит;
- ощущение давления под ребрами в левой половине брюшной полости;
- подверженность инфекциям.
Немалое количество больных пользуется народными средствами для лечения увеличенной селезенки. Применяются настои зверобоя, календулы и тысячелистника. Это сильные противовоспалительные травы, безопасные для организма в рекомендованных дозах.
Специалисты отмечают, что консервативное лечение заболевания чаще всего дает только временный эффект. Терапия гиперспленизма в большинстве случаев не останавливает дальнейшие изменения селезенки, ее гиперплазию, потерю функций.
Спленэктомия, при всех минусах этого метода, приносит больному выздоровление. Так происходит потому, что увеличивается срок жизни эритроцитов, которые не уничтожаются в селезенке. Исчезает анемия, поэтому качество жизни пациентов существенно повышается.
Смотрите также:
Поставьте оценку статье!
Загрузка…

Эксперт проекта (терапевт, ревматолог )
Образование:
- 2009 — 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 — 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 — наст.вр., Прохожу интернатуру по специальности акушерство и гинекология
Внимание! Вся информация на сайте размещена с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания — обращайтесь к врачу за консультацией.
У вас остались вопросы после прочтения статьи? Или вы увидели ошибку в статье, напишите эксперту проекта.
Источник
Цирро́з пе́чени (др.-греч. κίρρως — рыжий, янтарный) — хроническое заболевание печени, сопровождающееся необратимым замещением паренхиматозной ткани печени фиброзной соединительной тканью, или стромой. Цирротичная печень увеличена или уменьшена в размерах, необычно плотная, бугристая, шероховатая. Десятилетняя смертность от постановки диагноза составляет 34-66%, в зависимости от причин: алкогольный цирроз имеет худший прогноз, чем связанный с другими причинами. Первое известное описание заболевания было за авторством Гиппократа в 5-м веке до нашей эры[2]. Сам термин «цирроз» был изобретен в 1819 году из-за желтоватого цвета больной печени.[3]
Эпидемиология[править | править код]
Годы жизни, скорректированные по нетрудоспособности пациентов с циррозом печени на 100 000 населения в 2004 году.[4]
Нет данных Менее 50 50—100 100—200 200—300 300—400 400—500 500—600 600—700 700—800 800—900 900—1000 Более 1000
В экономически развитых странах цирроз входит в число шести основных причин смерти пациентов от 35 до 60 лет, составляя 14—30 случаев на 100 тыс. населения. Ежегодно в мире умирают 40 млн человек[5] от вирусного цирроза печени и гепатоцеллюлярной карциномы, развивающейся на фоне носительства вируса гепатита B. В странах СНГ цирроз встречается у 1 % населения.
Чаще наблюдается у мужчин: соотношение мужчин и женщин составляет в среднем 3:1. Заболевание может развиться во всех возрастных группах, но чаще после 40 лет[6].
Этиология[править | править код]
Чаще цирроз развивается при длительной интоксикации алкоголем (по разным данным, от 40—50 % до 70—80 %) и на фоне вирусных гепатитов B, С и D (30—40 %) и паразитарных инфекций. Более редкие причины цирроза — болезни желчевыводящих путей (внутри- и внепечёночных), застойная сердечная недостаточность, различные химические (гепатотоксины) и лекарственные интоксикации. Цирроз может развиваться и при наследственных нарушениях обмена веществ (гемохроматоз, гепатолентикулярная дегенерация, недостаточность α1-антитрипсина) и окклюзионными процессами в системе воротной вены (флебопортальный цирроз). Среди инфекционных факторов: хронические вирусные гепатиты, особенно B и C и паразитарные инфекции, особенно грибковые и трематодозные (шистосомоз, описторхоз, кандидоз, аспергиллёз). Первичный билиарный цирроз печени возникает первично без видимой причины. Приблизительно у 10—35 % больных этиология остаётся неясной[6].
Патогенез[править | править код]
За многие месяцы и годы меняется геном гепатоцитов и создаются клоны патологически изменённых клеток. Вследствие этого развивается иммуновоспалительный процесс.
Выделяют следующие этапы патогенеза цирроза[7]:
- Действие этиологических факторов: цитопатогенное действие вирусов, иммунные механизмы, влияние гепатотоксичных цитокинов, хемокинов, прооксидантов, эйкозоноидов, ацетальдегида, железа, продуктов перекисного окисления липидов
- Активизация функции клеток Ито, что приводит к избыточному разрастанию соединительной ткани в пространствах Диссе и перицеллюлярному фиброзу печени
- Нарушение кровоснабжения паренхимы печени за счёт капилляризации синусоидов и уменьшения сосудистого русла с развитием ишемических некрозов гепатоцитов
- Активация иммунных механизмов цитолиза гепатоцитов
При мостовидном некрозе гепатоцитов в зону поражения стягиваются Т-лимфоциты, которые активизируют клетки Ито, приобретающие фибробластоподобные свойства: синтезируют коллаген I типа, что и ведёт в итоге к фиброзу. Кроме того, микроскопически в печёночной паренхиме образуются ложные дольки, не имеющие центральной вены.
Алкогольный цирроз печени. Этапы: острый алкогольный гепатит и жировая дистрофия печени с фиброзом и мезенхимальной реакцией. Важнейший фактор — некроз гепатоцитов, обусловленный прямым токсическим действием алкоголя, а также аутоиммунными процессами.
Вирусный цирроз печени. Важным фактором является сенсибилизация иммуноцитов к собственным тканям организма. Основной мишенью аутоиммунной реакции является печёночный липопротеид.
Застойный цирроз печени. Некроз гепатоцитов связан с гипоксией и венозным застоем.
Развивается портальная гипертензия — повышение давления в системе портальной вены, обусловленное обструкцией внутри- или внепечёночных портальных сосудов. Это приводит к появлению портокавального шунтирования крови, спленомегалии и асцита. Со спленомегалией связаны тромбоцитопения (усиленное депонирование тромбоцитов в селезёнке), лейкопения, а также анемия вследствие повышенного гемолиза эритроцитов. Асцит приводит к ограничению подвижности диафрагмы, гастроэзофагальному рефлюксу с пептическими эрозиями, язвами и кровотечениями из варикозно-расширенных вен пищевода, брюшным грыжам, бактериальному перитониту, гепаторенальному синдрому. У больных циррозом печени часто наблюдаются гепатогенные энцефалопатии.
Первичный билиарный цирроз печени. Основное место принадлежит генетическим нарушениям иммунорегуляции. Вначале происходит разрушение билиарного эпителия с последующим некрозом сегментов канальцев, а позднее — их пролиферация, что сопровождается нарушениями экскреции жёлчи. Стадии процесса следующие:
- хронический негнойный деструктивный холангит
- дуктулярная пролиферация с деструкцией жёлчных канальцев
- рубцевание и уменьшение жёлчных канальцев
- крупноузловой цирроз с холестазом
Патологоанатомическая картина первичного билиарного цирроза включает инфильтрацию эпителия лимфоцитами, плазматическими клетками, макрофагами[6].
Лабораторными исследованиями выявляются антимитохондриальные антитела (АМА), наиболее специфичны — М2-АМА, направленные против Е2-субъединицы пируватдегидрогеназы, повышение IgM в сыворотке. Помимо этого выявляются иммуноопосредованные внепечёночные проявления — тиреоидит Хашимото, синдром Шегрена, фиброзирующий альвеолит, тубулоинтерстициальный нефрит, целиакия, а также сочетание с заболеваниями ревматического круга — системной склеродермией, ревматоидным артритом, системной красной волчанкой[8].
Симптомы[править | править код]
Большинство внепечёночных симптомов обусловлено повышением давления в синусоидах, что ведёт к возрастанию давления в системе воротной вены. Портальная гипертензия. Также характерным симптомом является «голова медузы» — перенаполнение вен передней брюшной стенки.
Для цирроза характерны общие симптомы: слабость, пониженная трудоспособность, неприятные ощущения в животе, диспепсические расстройства, повышение температуры тела, боли в суставах, также отмечаются метеоризм, боль и чувство тяжести в верхней половине живота, похудение, астения. При осмотре выявляется увеличение печени, уплотнение и деформация её поверхности, заострение края. Сначала отмечается равномерное умеренное увеличение обеих долей печени, позднее как правило преобладает увеличение левой доли. Портальная гипертензия проявляется умеренным увеличением селезёнки.
Развёрнутая клиническая картина проявляется синдромами печёночно-клеточной недостаточности и портальной гипертензии. Имеют место вздутие живота, плохая переносимость жирной пищи и алкоголя, тошнота, рвота, диарея, чувство тяжести или боль в животе (преимущественно в правом подреберье). В 70 % случаев обнаруживается гепатомегалия, печень уплотнена, край заострён. У 30 % больных при пальпации выявляется узловатая поверхность печени. Спленомегалия у 50 % больных.
Субфебрильная температура, возможно, связана с прохождением через печень кишечных бактериальных пирогенов, которые она не в состоянии обезвредить. Лихорадка резистентна к антибиотикам и проходит только при улучшении функции печени.
Могут быть внешние признаки — пальмарная или плантарная эритема, сосудистые звёздочки, скудный волосяной покров в подмышечной области и на лобке, белые ногти, гинекомастия у мужчин вследствие гиперэстрогенемии. В ряде случаев пальцы приобретают вид «барабанных палочек».
В терминальной стадии болезни в 25 % случаев отмечается уменьшение размеров печени. Также возникают желтуха, асцит, периферические отёки из-за гипергидратации (прежде всего отёки ног), внешние венозные коллатерали (варикозно-расширенные вены пищевода, желудка, кишечника). Кровотечение из вен часто заканчивается летальным исходом. Реже возникают геморроидальные кровотечения, они менее интенсивны.
Энцефалопатия может быть следствием как печёночно-клеточной, так и портально-печёночной недостаточности[6].
Осложнения[править | править код]
- печёночная кома
- кровотечение из варикозно-расширенных вен пищевода
- тромбоз в системе воротной вены
- гепаторенальный синдром
- формирование рака печени — гепатоцеллюлярной карциномы
- инфекционные осложнения — пневмонии, «спонтанный» перитонит при асците, сепсис
Диагностика[править | править код]
Цирроз печени с уменьшением объёма органа. Компьютерная томография брюшной полости.
Характерно повышение активности АЛТ, АСТ, щелочной фосфатазы, лейкоцитоз. При гепатолиенальном синдроме может развиваться гиперспленизм, проявляющийся лейкопенией, тромбоцитопенией, анемией и увеличением клеточных элементов в костном мозге.
Расширенные и извитые венозные коллатерали выявляются при ангиографии, компьютерной томографии, ультразвуковом исследовании или в ходе оперативного вмешательства.
Классификация[править | править код]
Морфологическая классификация[править | править код]
Предложена Всемирной ассоциацией гепатологов (Акапулько, 1974) и ВОЗ (1978)[6].
- мелкоузловой, или мелконодулярный цирроз (диаметр узлов от 1 до 3 мм)
- крупноузловой, или макронодулярный цирроз (диаметр узлов более 3 мм)
- неполная септальная форма
- смешанная (при которой наблюдаются различные размеры узлов) форма
Этиологическая классификация[править | править код]
Различают следующие формы цирроза[6]:
- вирусный
- алкогольный
- лекарственный
- вторичный билиарный
- врождённый, при следующих заболеваниях:
- гепатолентикулярная дегенерация
- гемохроматоз
- дефицит α1-антитрипсина
- тирозиноз
- галактоземия
- гликогенозы
- застойный (недостаточность кровообращения)
- болезнь и синдром Бадда-Киари
- обменно-алиментарный, при следующих состояниях:
- наложение обходного тонкокишечного анастомоза
- ожирение
- тяжёлые формы сахарного диабета
- цирроз печени неясной этиологии
- криптогенный
- первичный билиарный
- индийский детский
Шкала оценки тяжести печёночной недостаточности по Чайлду — Пью[править | править код]
Функция печёночных клеток при циррозе печени оценивается по Чайльду — Пью[9][10].
| Параметр | Баллы | ||
|---|---|---|---|
| 1 | 2 | 3 | |
| Асцит | Нет | Мягкий, легко поддаётся лечению | Напряжённый, плохо поддаётся лечению |
| Энцефалопатия | Нет | Лёгкая (I—II) | Тяжёлая (III—IV) |
| Билирубин, мкмоль/л(мг%) | менее 34 (2,0) | 34—51 (2,0—3,0) | более 51 (3,0) |
| Альбумин, г/л | более 35 | 28—35 | менее 28 |
| ПТВ, (сек) или ПТИ (%) | 1—4 (более 60) | 4—6 (40—60) | более 6 (менее 40) |
Класс цирроза выставляется в зависимости от суммы баллов по всем параметрам. Сумма баллов 5—6 соответствует классу A, при сумме 7—9 — классу B, а при сумме в 10—15 баллов — классу C[6].
Ожидаемая продолжительность жизни у больных класса А составляет 15—20 лет, послеоперационная летальность при полостном хирургическом вмешательстве — 10 %. Класс В является показанием для рассмотрения вопроса о пересадке печени; при этом послеоперационная летальность при полостном хирургическом вмешательстве достигает 30 %. У больных класса С ожидаемая продолжительность жизни достигает 1—3 года, а послеоперационная летальность при полостном вмешательстве — 82 %. На основании критериев Чайлда — Пью предложено оценивать необходимость в трансплантации печени: высокая необходимость у больных, относящихся к классу С, умеренная — у больных класса В и низкая — у больных класса А[11].
Система критериев SAPS[править | править код]
В последние годы для определения прогноза у пациентов в момент развития желудочно-кишечного кровотечения, комы, сепсиса и других осложнений используется система критериев SAPS (Simplified Acute Physiology Score), включающая основные физиологические параметры[12]. В стратификации имеют значение: возраст, ЧСС, ЧДД, систолическое артериальное давление, температура тела, диурез, гематокрит, лейкоциты крови, мочевина, калий, натрий, и бикарбонаты плазмы, а также стадия печёночной комы[6].
Критерии оценки по системе SAPS
Критерий | Баллы | |||||||
4 | 3 | 2 | 1 | 1 | 2 | 3 | 4 | |
Возраст, годы | ≤45 | 46-55 | 56-65 | 66-75 | >75 | |||
ЧСС в минуту | ≥180 | 140—179 | 110—139 | 70-109 | 55-69 | 40-54 | <40 | |
Систолическое артериальное давление, мм рт. ст. | ≥190 | 150—189 | 80-149 | 55-79 | <55 | |||
Температура тела, ºС | ≥41 | 39,0-40,9 | 38,5-38,9 | 36,0-38,4 | 34,0-35,9 | 32,0-33,9 | 30,0-31,9 | <30 |
Частота дыхательных движений в минуту | ≥50 | 35-49 | 25-34 | 12-24 | 10-11 | 6-9 | ИВЛ или ППДВ | <6 |
Количество мочи, л/сут | ≥5,00 | 3,50-4,99 | 0,70-3,49 | 0,50-0,69 | 0,20-0,49 | <0,2 | ||
Мочевина крови, ммоль/л | ≥55 | 36 −54,9 | 29 −35,9 | 7,5 −28,9 | 3,5 −7,4 | <3,5 | ||
Гематокрит, % | ≥60,0 | 50,0-59,9 | 46,0-49,9 | 30,0-45,9 | 20,0-29,9 | <20,0 | ||
Количество лейкоцитов, ×109/л | ≥40 | 20,0-39,9 | 15,0-19,9 | 3,0-14,9 | 1,0-2,9 | <1 | ||
Глюкоза крови, ммоль/л | ≥44,4 | 27,8-44,3 | 13,9-27,7 | 3,9-13,8 | 2,8-3,8 | 1,6-2,7 | <1,6 | |
Калий крови, мэкв/л | ≥7,0 | 6,0-6,9 | 5,5-5,9 | 3,5-5,4 | 3,0-3,4 | 2,5-2,9 | <2,5 | |
Натрий крови, мэкв/л | ≥180 | 161—179 | 156—160 | 151—155 | 130—150 | 120—129 | 110—119 | <110 |
НСО3, мэкв/л | ≥40 | 30,0-39,9 | 20,0-29,9 | 10,0-19,9 | 5,0-9,9 | <5,0 | ||
Шкала Глазго, баллы | 13-15 | 10-12 | 7-9 | 4-6 | 3 |
ППДВ — постоянное положительное давление воздуха.


