Реферат ифа диагностика гепатита в реферат
Âèäû âèðóñíûõ ãåïàòèòîâ è õàðàêòåðèñòèêà èõ êëèíè÷åñêîãî ðàçâèòèÿ. Ñáîð àíàìíåñòè÷åñêèõ äàííûõ è êëèíè÷åñêèé îñìîòð áîëüíîãî êàê íà÷àëüíûé ýòàï äèàãíîñòèêè. Ñèìïòîìû è ôàçû òå÷åíèÿ çàáîëåâàíèÿ. Îïðåäåëåíèå ïå÷åíî÷íûõ ôåðìåíòîâ. Ñòðîåíèå âèðèîíà âèðóñà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
11
äèàãíîñòèêà âèðóñíûé ãåïàòèò çàáîëåâàíèå
Ïðèíöèïìåòîäà.
Òåðìèí «ãåïàòèò» âêëþ÷àåòãðóïïóçàáîëåâàíèé,êîòîðûåõàðàêòåðèçóþòñÿâîñïàëèòåëüíûìïîðàæåíèåìïå÷åíè. Âîñïàëåíèåïàðåíõèìû (òêàíè) ïå÷åíèìîæåòáûòüâûçâàíîðàçëè÷íûìèïðè÷èíàìè. Ñîãëàñíîñîâðåìåííîéêëàññèôèêàöèèãåïàòèòîâðàçëè÷àåìñëåäóþùèåâèäûýòîãîçàáîëåâàíèÿ.
Èíôåêöèîííûé ãåïàòèò — âèðóñíûå ãåïàòèòû (Ãåïàòèò À, Â, Ñ, D, E, G), áàêòåðèàëüíûå ãåïàòèòû. Òîêñè÷åñêèé ãåïàòèò — àëêîãîëüíûé ãåïàòèò, ëåêàðñòâåííûé ãåïàòèò, ãåïàòèò ïðè îòðàâëåíèè ðàçëè÷íûìè õèìè÷åñêèìè âåùåñòâàìè (ïðèðîäíûå è ïðîìûøëåííûå ÿäû). Àóòîèììóííûé ãåïàòèò — ðàçðóøåíèå òêàíåé ïå÷åíè ñîáñòâåííîé èììóííîé ñèñòåìîé îðãàíèçìà. Ëó÷åâîé ãåïàòèò — ðåäêàÿ ôîðìà ãåïàòèòà ðàçâèâàþùàÿñÿ ïðè âîçäåéñòâèè íà îðãàíèçì áîëüøèõ äîõ èîíèçèðóþùåãî èçëó÷åíèÿ.
Èç ïðèâåäåííûõ âûøå ãðóïï ãåïàòèòîâ, íàèáîëåå ÷àñòî âñòðå÷àþòñÿ èíôåêöèîííûå, à èìåííî âèðóñíûå ãåïàòèòû.  íàñòîÿùåå âðåìÿ íàáëþäàåòñÿ ïàíäåìè÷åñêîå ðàñïðîñòðàíåíèå âèðóñíîãî ãåïàòèòà Â.
Ðàçëè÷íûå âèäû âèðóñíûõ ãåïàòèòîâ õàðàêòåðèçóþòñÿ ñïåöèôè÷åñêèì êëèíè÷åñêèì ðàçâèòèåì è â ðàçíîé ñòåïåíè íàðóøàþò ôóíêöèþ ïå÷åíè. Âèðóñíûé ãåïàòèò À ïðîòåêàåò îñòðî è ïîëíîñòüþ èñ÷åçàåò ïðè êëèíè÷åñêîì âûçäîðîâëåíèè áîëüíîãî. Äëÿ âèðóñíûõ ãåïàòèòîâ Â, Ñ, D õàðàêòåðíî îñòðîå è õðîíè÷åñêîå òå÷åíèå. Ýòî íàèáîëåå îïàñíûå ôîðìû âèðóñíûõ ãåïàòèòîâ. Ïåðåõîä çàáîëåâàíèÿ â õðîíè÷åñêóþ ôîðìó ïðåäïîëàãàåò óõóäøåíèÿ ïðîãíîçà çàáîëåâàíèÿ èç-çà íåýôôåêòèâíîñòè ëå÷åíèÿ è äëèòåëüíîãî ðàçâèòèÿ âîñïàëèòåëüíîãî ïðîöåññà â ïå÷åíè. Õðîíè÷åñêèå ôîðìû âèðóñíûõ ãåïàòèòîâ ñ÷èòàþò îäíèìè èç ñàìûõ ðàñïðîñòðàíåííûõ ïðè÷èí öèððîçà ïå÷åíè è ïåðâè÷íîãî ðàêà ïå÷åíè.
Ìåòîäûäèàãíîñòèêèâèðóñíûõãåïàòèòîâ.
Äèàãíîñòèêà âèðóñíûõ ãåïàòèòîâ ïîäðàçóìåâàåò óñòàíîâëåíèå âîçáóäèòåëÿ ãåïàòèòà, îïðåäåëåíèå ôîðìû çàáîëåâàíèÿ è óñòàíîâëåíèå ñòåïåíè íàðóøåíèÿ ôóíêöèè ïå÷åíè è ñîïóòñòâóþùèõ îñëîæíåíèé.
Íà÷àëüíûì ýòàïîì äèàãíîñòèêè ÿâëÿåòñÿ ñáîð àíàìíåñòè÷åñêèõ äàííûõ è êëèíè÷åñêèé îñìîòð áîëüíîãî.
Ñèìïòîìû è êëèíè÷åñêèå ïðèçíàêè çàáîëåâàíèÿ çàâèñÿò îò òèïà âèðóñíîãî ãåïàòèòà è îò ýòàïà ðàçâèòèÿ çàáîëåâàíèÿ.
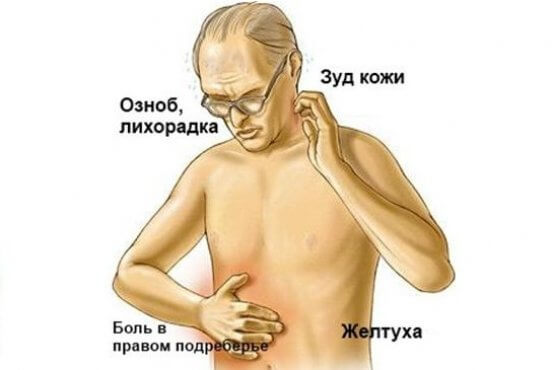
Îáû÷íî áîëüíûå îáðàùàþòñÿ ê âðà÷ó â ïåðèîä ïðîäðîìàëüíîé (íà÷àëüíîé) ôàçû çàáîëåâàíèÿ. Äëÿ ýòîãî ïåðèîäà õàðàêòåðíî óõóäøåíèå îáùåãî ñîñòîÿíèÿ áîëüíîãî. ×àñòî ãåïàòèò íà÷èíàåòñÿ ñ óñòàíîâëåíèÿ «ãðèïïîçíîãî» ñîñòîÿíèÿ, ñ ïîâûøåíèåì òåìïåðàòóðû òåëà, áîëÿìè â ìûøöàõ è ñóñòàâàõ, ãîëîâíîé áîëüþ, ïîòåðåé àïïåòèòà. Òàêæå ìîãóò ïðèñóòñòâîâàòü íàðóøåíèÿ ñî ñòîðîíû æåëóäî÷íî-êèøå÷íîãî òðàêòà: òîøíîòà, ðâîòà, äèàðåÿ. Îïèñàííûå âûøå ñèìïòîìû íîñÿò íåñïåöèôè÷åñêèé õàðàêòåð è ìîãóò ñëóæèòü ëèøü äëÿ ïðåäïîëîæåíèÿ èíôåêöèîííîãî çàáîëåâàíèÿ. Áîëåå ñïåöèôè÷íûìè ñèìïòîìàìè ÿâëÿþòñÿ áîëè â ïðàâîì ïîäðåáåðüå, ïîòåìíåíèå ìî÷è (ìî÷à ÷àéíîãî öâåòà) è îáåñöâå÷èâàíèå êàëîâûõ ìàññ, óâåëè÷åíèå ñåëåçåíêè. Îïðåäåëåíèå ïîäîáíûõ ñèìïòîìîâ ìîæåò ïîñëóæèòü äëÿ ðàííåé äèàãíîñòèêè ãåïàòèòîâ, îñîáåííîãî âèðóñíîãî ãåïàòèòà À, ÷àñòî âñòðå÷àþùåãîñÿ ó äåòåé äîøêîëüíîãî âîçðàñòà. Óñòàíîâëåíèå ñî ñëîâ áîëüíîãî âîçìîæíûõ ïðè÷èí çàáîëåâàíèÿ èìååò âàæíóþ ðîëü äëÿ äèôôåðåíöèðîâêè ðàçëè÷íûõ ôîðì âèðóñíûõ ãåïàòèòîâ è äëÿ ïðèíÿòèÿ ýïèäåìèîëîãè÷åñêèõ ìåð ïî ïðåäóïðåæäåíèþ ðàñïðîñòðàíåíèÿ çàáîëåâàíèÿ. Êàê èçâåñòíî, âèðóñ ãåïàòèòà À ïåðåäàåòñÿ ñ çàãðÿçíåííîé ïèùåé è âîäîé, ïîýòîìó íàðóøåíèå ýëåìåíòàðíûõ ñàíèòàðíî-ãèãèåíè÷åñêèõ íîðì â ó÷ðåæäåíèÿõ äëÿ äåòåé äîøêîëüíîãî âîçðàñòà, ñïîñîáñòâóåò ïîÿâëåíèþ âñïûøåê ýòîãî çàáîëåâàíèÿ â ó÷ðåæäåíèÿõ äëÿ äåòåé äîøêîëüíîãî âîçðàñòà. Âèðóñû ãåïàòèòà Â, Ñ è D ïåðåäàþòñÿ èñêëþ÷èòåëüíî ïàðåíòåðàëüíûì ïóòåì (òî åñòü ÷åðåç êðîâü), ïîýòîìó íàëè÷èå â èñòîðèè áîëåçíè ïàöèåíòà ýïèçîäà ïîñåùåíèÿ ñòîìàòîëîãà, îñóùåñòâëåíèÿ ðàçëè÷íûõ õèðóðãè÷åñêèõ îïåðàöèé èëè èíúåêöèé, à òàêæå íàíåñåíèå òàòóèðîâîê èëè ïèðñèíã, ïîìîãàþò ïðåäïîëîæèòü èìåííî ýòè ôîðìû âèðóñíîãî ãåïàòèòà.
Ñëåäóþùèì âàæíûì è ñïåöèôè÷íûì ñèìïòîìîì ïîðàæåíèÿ ïå÷åíè ÿâëÿåòñÿ ïîÿâëåíèå æåëòóõè. Ðàçâèòèå æåëòóõè îçíà÷àåò ïåðåõîä çàáîëåâàíèÿ â æåëòóøíóþ ôàçó. Æåëòóõà îáóñëîâëåíà ïîðàæåíèåì òêàíåé ïå÷åíè, êîòîðûå ñòàíîâÿòñÿ íåñïîñîáíûìè ïåðåðàáàòûâàòü è âûâîäèòü èç îðãàíèçìà ïðîäóêòû ðàñïàäà ãåìîãëîáèíà — áèëèðóáèí, â ðåçóëüòàòå ÷åãî áèëèðóáèí íàêàïëèâàåòñÿ â îðãàíèçìå è îêðàøèâàåò êîæó â æåëòûé öâåò. Ðàíåå âñåãî æåëòóøíîñòü ïîÿâëÿåòñÿ íà ñëèçèñòîé îáîëî÷êå ïîä ÿçûêîì, çàòåì æåëòåþò ñêëåðû ãëàç è ëèøü ïîòîì êîæíûå ïîêðîâû. Ñ ïîÿâëåíèåì æåëòóõè (5-10 äíåé ñ íà÷àëà çàáîëåâàíèÿ) ñîñòîÿíèå áîëüíîãî ÷àñòè÷íî óëó÷øàåòñÿ. Ïîòåìíåíèå ìî÷è è îáåñöâå÷èâàíèå êàëîâûõ ìàññ íà ýòîì ýòàïå çàáîëåâàíèÿ äîñòèãàåò ìàêñèìàëüíîé âåëè÷èíû è ñëóæàò âàæíûì äèàãíîñòè÷åñêèì ïðèçíàêîì.
Ôàçà âûçäîðîâëåíèÿ õàðàêòåðèçóåòñÿ ïðîãðåññèâíûì óëó÷øåíèåì ñîñòîÿíèÿ áîëüíîãî, ïîñòåïåííûì èñ÷åçíîâåíèåì æåëòóõè è íîðìàëèçàöèåé öâåòà ìî÷è è êàëà. Òàêèì îáðàçîì. îáùàÿ ïðîäîëæèòåëüíîñòü áîëåçíè ìîæåò äîñòèãíóòü 2-3 íåäåëü. Îäíàêî ïîëíîå êëèíè÷åñêîå (íîðìàëèçàöèÿ âñåõ ôóíêöèé îðãàíèçìà) è ñåðîëîãè÷åñêîå (èñ÷åçíîâåíèå âèðóñíûõ àíòèãåíîâ èç êðîâè áîëüíîãî) âûçäîðîâëåíèå ìîæåò ïðîäëèòüñÿ äî 9 íåäåëü â ñëó÷àå âèðóñíîãî ãåïàòèòà À, è äî 16 íåäåëü â ñëó÷àå ãåïàòèòà Â. Ñ òî÷êè çðåíèÿ äèàãíîñòèêè è ëå÷åíèÿ, îïòèìàëüíûì ñ÷èòàåòñÿ ïåðâûé (ïðîäðîìàëüíûé) ïåðèîä çàáîëåâàíèÿ. Âàæíî îáðàòèòü âíèìàíèå ðîäèòåëåé íà îïèñàííûå âûøå ñèìïòîìû, ïðè ðàçâèòèè êîòîðûõ ó äåòåé, íóæíî íåìåäëåííî îáðàòèòüñÿ ê âðà÷ó èíôåêöèîíèñòó.
Êàê óæå óïîìèíàëîñü âûøå, ãåïàòèò À çàêàí÷èâàåòñÿ ïîëíûì âûçäîðîâëåíèåì áîëüíîãî (êðàéíå ðåäêî âñòðå÷àþòñÿ àãðåññèâíûå ôîðìû áîëåçíè ïðèâîäÿùèå ê ñìåðòè áîëüíîãî). Âèðóñíûé ãåïàòèò Â, â ñâîþ î÷åðåäü, ìîæåò ïåðåõîäèòü â õðîíè÷åñêóþ ôîðìó. Âåðîÿòíîñòü ïåðåõîäà çàáîëåâàíèÿ â õðîíè÷åñêóþ ôîðìó òåì âûøå, ÷åì ìåíüøå âîçðàñò áîëüíîãî. Õðîíè÷åñêîå òå÷åíèå òàêæå õàðàêòåðíî è äëÿ ãåïàòèòà Ñ è D. Ïðè õðîíè÷åñêîì òå÷åíèè, ñèìïòîìû è êëèíè÷åñêèå ïðèçíàêè çàáîëåâàíèÿ âûðàæåíû ñëàáî. Áîëüíîé æàëóåòñÿ íà ïåðèîäè÷åñêîå íåäîìîãàíèå, ïîòåðþ àïïåòèòà, ïîõóäàíèå. Ïåðèîäè÷åñêè ïîÿâëÿåòñÿ ñëàáàÿ æåëòóøíîñòü êîæè. Çàïîäîçðèòü âèðóñíûé ãåïàòèò ïðè òàêîé ôîðìå ðàçâèòèÿ èñõîäÿ òîëüêî èç ñèìïòîìîâ çàáîëåâàíèÿ è êëèíè÷åñêèõ çíàêîâ î÷åíü òÿæåëî èëè ñîâñåì íåâîçìîæíî. Äëÿ áîëåå äåòàëüíîé äèàãíîñòèêè îñòðûõ ñîñòîÿíèé è äèàãíîñòèêè ñêðûòûõ õðîíè÷åñêèõ ôîðì âèðóñíîãî ãåïàòèòà ïðèìåíÿþò äîïîëíèòåëüíûå ìåòîäû èññëåäîâàíèÿ.
Ïîèñê âèðóñíûõ àíòèãåíîâ — ÿâëÿåòñÿ íàèáîëåå ñïåöèôè÷íûì èç âñåõ ñóùåñòâóþùèõ íûíå òåñòîâ. Îïðåäåëåíèå â êðîâè áîëüíîãî âèðóñíûõ àíòèãåíîâ (÷àñòèö âèðóñîâ) è àíòèòåë ê ýòèì àíòèãåíàì ïîìîãàåò íå òîëüêî òî÷íî óñòàíîâèòü âîçáóäèòåëÿ çàáîëåâàíèÿ, íî è îöåíèòü àêòèâíîñòü âèðóñíîãî ïðîöåññà.  äèàãíîñòèêå õðîíè÷åñêîãî âèðóñíîãî ãåïàòèòà  ïðèìåíÿþò ñëåäóþùèå âèäû ìàðêåðîâ:
Ag. HBs (ïîâåðõíîñòíûé àíòèãåí, àâñòðàëèéñêèé àíòèãåí) — ÿâëÿåòñÿ íåîñïîðèìûì ïðèçíàêîì èíôåêöèè ãåïàòèòà Â. Îïðåäåëåíèå Ag. HBs âîçìîæíî â ñàìîì íà÷àëå çàáîëåâàíèÿ åùå äî ïîÿâëåíèÿ áèîõèìè÷åñêèõ íàðóøåíèé êðîâè. Äëèòåëüíîå ïðèñóòñòâèå â êðîâè Ag. HBs ãîâîðèò î õðîíè÷åñêîé èíôåêöèè.
Anti-HBs (àíòèòåëà ïðîòèâ Ag. HBs) — ïîÿâëåíèå àíòèòåë àíòè Ag. HBs (Anti-HBs) ïîñëå âàêöèíàöèè èëè ïåðåíåñåííîé áîëåçíè, ÿâëÿåòñÿ ïðèçíàêîì ïîëíîãî âûçäîðîâëåíèÿ áîëüíîãî è ïðèîáðåòåíèÿ ïðîòèâîâèðóñíîãî èììóíèòåòà. Àíòèòåëà Anti-HBs çàùèùàþò îðãàíèçì îò ïîâòîðíîãî çàðàæåíèÿ âèðóñîì ãåïàòèòà Â.
Anti-HBñ — ïîÿâëÿåòñÿ â êðîâè áîëüíîãî íåìíîãî ïîçæå ÷åì Ag. HBs. Îïðåäåëåíèå Anti-HBñ ïîäòâåðæäàåò äèàãíîç âèðóñíîãî ãåïàòèòà Â.
4. Ag. HBå — ïîÿâëåíèå ýòîãî âèðóñíîãî áåëêà â êðîâè íàáëþäàåòñÿ â èíêóáàöèîííûé ïåðèîä ñðàçó ïîñëå ïîÿâëåíèÿ Ag. HBs. Îïðåäåëåíèå Ag. HBå ÿâëÿåòñÿ ïðèçíàêîì àêòèâíîãî ðàçìíîæåíèÿ âèðóñà. Ïðèñóòñòâèå Ag. HBå â êðîâè áîëåå 3-õ ìåñÿöåâ ãîâîðèò î âîçìîæíîñòè ïåðåõîäà çàáîëåâàíèÿ â õðîíè÷åñêóþ ôîðìó. Èñ÷åçíîâåíèå Ag. HBå è ïîÿâëåíèå Anti-HBå ãîâîðèò î ñíèæåíèè èíòåíñèâíîñòè ðàçìíîæåíèÿ âèðóñà è îá óìåíüøåíèè ñòåïåíè çàðàçíîñòè áîëüíîãî.
Âñå àíàëèçû ïî îïðåäåëåíèþ îïèñàííûõ âûøå ìàðêåðîâ âèðóñíîãî ãåïàòèòà ïðîâîäÿò â ñïåöèàëüíûõ ëàáîðàòîðèÿõ. Äëÿ ïðîâåäåíèÿ àíàëèçà ïðîèçâîäÿò çàáîð íåñêîëüêèõ ìèëëèëèòðîâ êðîâè èç âåíû.
Äðóãèì âàæíûì ýòàïîì äèàãíîñòèêè ÿâëÿåòñÿ îïðåäåëåíèå áèîõèìè÷åñêîãî ñîñòàâà êðîâè, êîòîðûé ïðåòåðïåâàåò çíà÷èòåëüíûå èçìåíåíèÿ ïðè âèðóñíîì ãåïàòèòå.
Îïðåäåëåíèåïå÷åíî÷íûõôåðìåíòîâ.
Ïîâðåæäåíèå òêàíåé ïå÷åíè ñîïðîâîæäàåòñÿ âûáðîñîì â êðîâü ôåðìåíòîâ èç êëåòîê ïå÷åíè è ïîâûøåíèåì èõ êîíöåíòðàöèè â ïëàçìå.  íîðìå êîíöåíòðàöèÿ ÀÑÀÒ (AST, àñïàðòàòàìèíîòðàíñôåðàçà) êîëåáëåòñÿ â ïðåäåëàõ 5-35 Åä. /ë (U/l), à êîíöåíòðàöèÿ ÀËÀÒ (ALT, àëàíèíàìèíîòðàíñôåðàçà) — 5-40 Åä. /ë (U/l). Ïðè ãåïàòèòå òàêæå íàáëþäàåòñÿ ïîâûøåíèå ïëàçìàòè÷åñêîé àêòèâíîñòè ùåëî÷íîé ôîñôàòàçû (íîðìà 30-115 Åä. /ë (U/l).
Îïðåäåëåíèåôðàêöèéáèëèðóáèíà — ïðè âèðóñíîì ãåïàòèòå ïîâûøàþòñÿ êàê ôðàêöèÿ ñâîáîäíîãî, òàê è ñâÿçàííîãî áèëèðóáèíà. Ñâÿçàíî ýòî ñ íåñïîñîáíîñòüþ êëåòîê ïå÷åíè ïîðàæåííûõ âèðóñîì âûâîäèòü èç îðãàíèçìà ïèãìåíò áèëèðóáèí. Ôèçèîëîãè÷åñêàÿ êîíöåíòðàöèÿ ôðàêöèé áèëèðóáèíà â êðîâè ðàâíÿåòñÿ 0,1-0,3 ìã/äë äëÿ ïðÿìîãî (ñâÿçàííîãî) áèëèðóáèíà è 0,2-0,7 ìã/äë äëÿ íåïðÿìîãî (ñâîáîäíîãî) áèëèðóáèíà.
Ïîòåìíåíèå ìî÷è ïðè ãåïàòèòå âûçâàíî ïîïàäàíèåì â ìî÷ó ïèãìåíòà áèëèðóáèíà, êîòîðûé â çäîðîâîì îðãàíèçìå, ïåðåðàáàòûâàåòñÿ êëåòêàìè ïå÷åíè è âûâîäèòñÿ ñ æåë÷üþ.  íîðìå áèëèðóáèí â ìî÷å îòñóòñòâóåò.
Äëÿ äèàãíîñòèêè ìîðôîëîãè÷åñêèõ èçìåíåíèé ïå÷åíè ïðè ãåïàòèòå èñïîëüçóþò óëüòðàçâóêîâîå èññëåäîâàíèå. Ýòîò ìåòîä ïîçâîëÿåò îïðåäåëèòü èçìåíåíèÿ ñòðóêòóðû ïàðåíõèìû ïå÷åíè ïðè õðîíè÷åñêîì ãåïàòèòå èëè öèððîçå ïå÷åíè. Äëÿ áîëåå ïîëíîãî ãèñòîëîãè÷åñêîãî àíàëèçà òêàíåé ïå÷åíè ïðîâîäÿò ãèñòîëîãè÷åñêîå èññëåäîâàíèå îáðàçöà òêàíåé çàáðàííûõ íà áèîïñèþ. Ãèñòîëîãè÷åñêîå èññëåäîâàíèå ïîìîãàåò óñòàíîâèòü ìîðôîëîãè÷åñêèå îñîáåííîñòè âîñïàëèòåëüíîãî ïðîöåññà, âëèÿþùèå íà ýâîëþöèþ çàáîëåâàíèÿ.
ÑõåìàñòðîåíèÿâèðèîíàâèðóñàãåïàòèòàÑ.
Êñòðóêòóðíûìáåëêàìîòíîñÿòáåëîêñåðäöåâèíû (êîð) èãëèêîïðîòåèíûîáîëî÷êè (Å1èÅ2). Íåñòðóêòóðíóþîáëàñòüïðåäñòàâëÿåòêîìïëåêñáåëêîâñôåðìåíòàòèâíîéàêòèâíîñòüþ,âïåðâóþî÷åðåäüÐÍÊ-çàâèñèìàÿ — ÐÍÊïîëèìåðàçà. Ïîìèìîâèðóñíûõáåëêîâ,ñíàðóæèâèðèîíïîêðûòëèïèäíîéîáîëî÷êîéñîñòîÿùåéèçëèïîïðîòåèíîâîðãàíèçìàõîçÿèíàíèçêîéïëîòíîñòè.
Âûÿâëåíèåñåðîëîãè÷åñêèõìàðêåðîââèðóñíûõãåïàòèòîâ.
Óñòàíîâèòü âèðóñíóþ ïðèðîäó ãåïàòèòà è ïîëó÷èòü èíôîðìàöèþ îá åãî ýòèîëîãèè âîçìîæíî òîëüêî ïóòåì âûÿâëåíèÿ ñåðîëîãè÷åñêèõ ìàðêåðîâ âèðóñîâ ãåïàòèòà. Ê òàêèì ìàðêåðàì îòíîñÿò âèðóñíûå áåëêè (àíòèãåíû), ñïåöèôè÷íûå àíòèòåëà, âûðàáàòûâàåìûå îðãàíèçìîì â îòâåò íà èíôåêöèþ, è íóêëåèíîâûå êèñëîòû âèðóñà (ÄÍÊ èëè ÐÍÊ), ïðåäñòàâëÿþùèå åãî ãåíîì.
Ñîâîêóïíîñòü ìåòîäîâ, ïîçâîëÿþùèõ âûÿâëÿòü â áèîëîãè÷åñêèõ òêàíÿõ è æèäêîñòÿõ ñïåöèôè÷åñêèå âèðóñíûå èëè áàêòåðèàëüíûå áåëêè (àíòèãåíû) èëè àíòèòåëà, âûðàáàòûâàåìûå â îðãàíèçìå õîçÿèíà â ïðèñóòñòâèè òîãî èëè èíîãî âîçáóäèòåëÿ, îòíîñÿò ê èììóíîëîãè÷åñêèì ìåòîäàì ëàáîðàòîðíîãî àíàëèçà. Çà ïîñëåäíèå íåñêîëüêî äåñÿòèëåòèé èììóíîëîãè÷åñêèå ìåòîäû èññëåäîâàíèÿ ïîëó÷èëè ïîâñåìåñòíîå ðàñïðîñòðàíåíèå. Ïðè÷èíîé ýòîãî ÿâèëîñü òåñíîå ñëèÿíèå èììóíîëîãèè è áèîòåõíîëîãèè, êîòîðîå ïîçâîëèëî ðàçðàáîòàòü è âíåäðèòü â ïðàêòèêó øèðîêèé ñïåêòð òåñò-ñèñòåì, îñíîâàííûõ íà âçàèìîäåéñòâèè àíòèãåí — àíòèòåëî. Ïðèìåíèòåëüíî ê âèðóñíûì ãåïàòèòàì, èììóíîôåðìåíòíûé àíàëèç îòíîñèòñÿ ê íåïðÿìûì ìåòîäàì îáíàðóæåíèÿ âîçáóäèòåëÿ, ïîçâîëÿþùèì óñòàíîâèòü ýòèîëîãèþ áîëåçíè.
Ñðàâíèòåëüíî íåäàâíî â ïðàêòèêó êëèíèêî-äèàãíîñòè÷åñêèõ ëàáîðàòîðèé âîøëè ìåòîäû ãåíîäèàãíîñòèêè, ïîçâîëÿþùèå îáíàðóæèâàòü è õàðàêòåðèçîâàòü ãåíû èëè íåñìûñëîâûå ïîñëåäîâàòåëüíîñòè ÄÍÊ è/èëè ÐÍÊ. Ñâîèì ðàçâèòèåì ýòè ìåòîäû îáÿçàíû ðàçðàáîòêîé â 1983 ã ïðèíöèïà ïîëèìåðàçíîé öåïíîé ðåàêöèè (ÏÖÐ).
Ëàáîðàòîðíàÿäèàãíîñòèêà.
Ëàáîðàòîðíàÿ äèàãíîñòèêà âèðóñíûõ ãåïàòèòîâ ïðåäñòàâëÿåò ñîáîé êîìïëåêñíîå èññëåäîâàíèå, êîòîðîå âêëþ÷àåò â ñåáÿ ðàçëè÷íûå ìåòîäû.
Ñïåöèôè÷åñêàÿ — ýòî èññëåäîâàíèå êðîâè ïàöèåíòà íà íàëè÷èå â íåé õàðàêòåðíûõ äëÿ îïðåäåëåííîãî âèðóñà ïîêàçàòåëåé, êîòîðûå â êëèíè÷åñêîé ïðàêòèêå ÷àñòî íàçûâàþòñÿ ìàðêåðàìè. Ïî ñâîåé ïðèðîäå ýòè ìàðêåðû ïðåäñòàâëÿþò ñîáîé ëèáî ÷àñòèöû ñàìîãî âèðóñà, ëèáî àíòèòåëà ê íèì, ÿâëÿþùèåñÿ ðåçóëüòàòîì áîðüáû èììóííîé ñèñòåìû ÷åëîâåêà ñ âèðóñîì. Íàëè÷èå è ñîîòíîøåíèå òåõ èëè èíûõ ìàðêåðîâ â êðîâè ïàöèåíòà ìåíÿåòñÿ â ïðîöåññå çàáîëåâàíèÿ è çàâèñèò îò åãî äàâíîñòè, ñòàäèè, àêòèâíîñòè è èñõîäà. Ïðàâèëüíàÿ òðàêòîâêà ýòèõ äàííûõ ïîçâîëÿåò îïûòíîìó âðà÷ó ñîðèåíòèðîâàòüñÿ â îòíîøåíèè äèàãíîçà è íàìåòèòü òàêòèêó ïî äàëüíåéøåìó îáñëåäîâàíèþ è ëå÷åíèþ êîíêðåòíîãî ïàöèåíòà. Íåðåäêî îäíîêðàòíîãî èññëåäîâàíèÿ áûâàåò íåäîñòàòî÷íî è òîëüêî õàðàêòåð èçìåíåíèÿ ìàðêåðîâ ïðè ïîâòîðíûõ èññëåäîâàíèÿõ äàåò îñíîâàíèÿ äëÿ ïðèíÿòèÿ òîãî èëè èíîãî âðà÷åáíîãî ðåøåíèÿ.
Äèàãíîñòè÷åñêèåìåòîäû.
 ëàáîðàòîðíîé äèàãíîñòèêå âèðóñíûõ èíôåêöèé èìåþòñÿ òðè îñíîâíûõ ïîäõîäà 1) íåïîñðåäñòâåííîå èññëåäîâàíèå ìàòåðèàëà íà íàëè÷èå âèðóñíîãî àíòèãåíà èëè íóêëåèíîâûõ êèñëîò;
2) èçîëÿöèÿ è èäåíòèôèêàöèÿ âèðóñà èç êëèíè÷åñêîãî ìàòåðèàëà;
3) ñåðîëîãè÷åñêàÿ äèàãíîñòèêà, îñíîâàííàÿ íà óñòàíîâëåíèè çíà÷èòåëüíîãî ïðèðîñòà âèðóñíûõ àíòèòåë â òå÷åíèå áîëåçíè.
Ïðè ëþáîì âûáðàííîì ïîäõîäå ê âèðóñíîé äèàãíîñòèêå îäíèì èç âàæíåéøèõ ôàêòîðîâ ÿâëÿåòñÿ êà÷åñòâî èññëåäóåìîãî ìàòåðèàëà.
ÏÖÐîñíîâàíà íà ïðèíöèïå åñòåñòâåííîé ðåïëèêàöèè ÄÍÊ. Ñóòü ìåòîäà çàêëþ÷àåòñÿ â ìíîãîêðàòíîì ïîâòîðåíèè öèêëîâ ñèíòåçà (àìïëèôèêàöèè) âèðóñ ñïåöèôè÷åñêîé ïîñëåäîâàòåëüíîñòè ÄÍÊ ñ ïîìîùüþ òåðìîñòàáèëüíîé Taq ÄÍÊ-ïîëèìåðàçû è äâóõ ñïåöèôè÷åñêèõ çàòðàâîê — òàê íàçûâàåìûõ ïðàéìåðîâ.
Êàæäûé öèêë ñîñòîèò èç òðåõ ñòàäèé ñ ðàçëè÷íûì òåìïåðàòóðíûì ðåæèìîì.  êàæäîì öèêëå óäâàèâàåòñÿ ÷èñëî êîïèé ñèíòåçèðóåìîãî ó÷àñòêà. Âíîâü ñèíòåçèðîâàííûå ôðàãìåíòû ÄÍÊ ñëóæàò â êà÷åñòâå ìàòðèöû äëÿ ñèíòåçà íîâûõ íèòåé â ñëåäóþùåì öèêëå àìïëèôèêàöèè, ÷òî ïîçâîëÿåò çà 25-35 öèêëîâ íàðàáîòàòü äîñòàòî÷íîå ÷èñëî êîïèé âûáðàííîãî ó÷àñòêà ÄÍÊ äëÿ åå îïðåäåëåíèÿ, êàê ïðàâèëî, ñ ïîìîùüþ ýëåêòðîôîðåçà â àãàðîçíîì ãåëå.
Ìåòîä âûñîêîñïåöèôè÷åí è î÷åíü ÷óâñòâèòåëåí. Îí ïîçâîëÿåò îáíàðóæèòü íåñêîëüêî êîïèé âèðóñíîé ÄÍÊ â èññëåäóåìîì ìàòåðèàëå.  ïîñëåäíèå ãîäû ÏÖÐ íàõîäèò âñå áîëåå øèðîêîå ïðèìåíåíèå äëÿ äèàãíîñòèêè è ìîíèòîðèíãà âèðóñíûõ èíôåêöèé (âèðóñû ãåïàòèòîâ, ãåðïåñà, öèòîìåãàëèè, ïàïèëëîìû è äð.) [8, 9].
Ðàçðàáîòàíâàðèàíòêîëè÷åñòâåííîéÏÖÐ, ïîçâîëÿþùèé îïðåäåëÿòü ÷èñëî êîïèé àìïëèôèöèðîâàííîãî ñàéòà ÄÍÊ. Ìåòîäèêà ïðîâåäåíèÿ ñëîæíà, äîðîãîñòîÿùà è ïîêà íåäîñòàòî÷íî óíèôèöèðîâàíà äëÿ ðóòèííîãî ïðèìåíåíèÿ.
 íåêîòîðûõ ñëó÷àÿõ, íàïðèìåð ïðè äèôôåðåíöèàëüíîé äèàãíîñòèêå õðîíè÷åñêèõ ãåïàòèòîâ, èìååò çíà÷åíèå îöåíêà ñîñòîÿíèÿ òêàíè ïå÷åíè.
Âñåáîëüøååçíà÷åíèåèðàñïðîñòðàíåíèåïîëó÷àåòÈÔÀäëÿäèàãíîñòè÷åñêèõöåëåé. Íàòâåðäóþôàçó (äíîëóíîêïîëèñòèðîëîâûõïëàíøåòèëèïîëèñòèðîëîâûåøàðèêè) ñîðáèðóåòñÿâèðóñíûéàíòèãåí. Ïðèäîáàâëåíèèñîîòâåòñòâóþùèõàíòèòåë,íàõîäÿùèõñÿâñûâîðîòêå,ïðîèñõîäèòèõñâÿçûâàíèåññîðáèðîâàííûìèàíòèãåíàìè. Íàëè÷èåèñêîìûõàíòèòåëîáíàðóæèâàåòñÿñïîìîùüþàíòè-àíòèòåë (íàïðèìåð,÷åëîâå÷åñêèõ), êîíúþãèðîâàííûõñôåðìåíòîì (ïåðîêñèäàçîé). Äîáàâëåíèåñóáñòðàòàèðåàêöèÿñóáñòðàò — ôåðìåíòäàþòîêðàñêó. ÈÔÀìîæåòáûòüèñïîëüçîâàíàèäëÿîïðåäåëåíèÿàíòèãåíîâ. Âýòîìñëó÷àåíàòâåðäóþôàçóñîðáèðóþòñÿàíòèòåëà.
Ìîíîêëîíàëüíûåàíòèòåëà. Áîëüøîé ïðîãðåññ â äèàãíîñòèêå âèðóñíûõ èíôåêöèé äîñòèãíóò â ïîñëåäíåå äåñÿòèëåòèå, êîãäà ñ ðàçâèòèåì ãåííî-èíæåíåðíûõ èññëåäîâàíèé áûëà ðàçðàáîòàíà ñèñòåìà ïîëó÷åíèÿ ìîíîêëîíàëüíûõ àíòèòåë. Òåì ñàìûì áûëè ðåçêî ïîâûøåíû ñïåöèôè÷íîñòü è ÷óâñòâèòåëüíîñòü äèàãíîñòè÷åñêèõ ìåòîäîâ îïðåäåëåíèÿ âèðóñíûõ àíòèãåíîâ. Óçêàÿ ñïåöèôè÷íîñòü ìîíîêëîíîâ, ïðåäñòàâëÿþùèõ íåáîëüøóþ äîëþ âèðóñíûõ áåëêîâ, êîòîðûå ìîãóò íå ïðèñóòñòâîâàòü â êëèíè÷åñêîì ìàòåðèàëå, óñïåøíî ïðåîäîëåâàåòñÿ èñïîëüçîâàíèåì íåñêîëüêèõ ìîíîêëîíàëüíûõ àíòèòåë ê ðàçëè÷íûì âèðóñíûõ äåòåðìèíàíòàì.
Âûâîäû:
Êîëè÷åñòâî ìåòîäîâ, èñïîëüçóåìûõ äëÿ äèàãíîñòèêè âèðóñíûõ èíôåêöèé, íåïðåðûâíî ðàñòåò. Îäíè óõîäÿò â ïðîøëîå è èìåþò â îñíîâíîì èñòîðè÷åñêîå çíà÷åíèå, äðóãèå ñîâåðøåíñòâóþòñÿ. Íåñîìíåííî, ÷òî òåõíè÷åñêèé ïðîãðåññ â îïðåäåëåíèè àíòèòåë, áåëêîâîãî àíàëèçà è ãåíîäèàãíîñòèêè íàðÿäó ñ ðàñøèðåíèåì íàøèõ çíàíèé âèðóñîâ è ïàòîãåíåçà âèðóñíûõ èíôåêöèé ïðèâåäóò ê ïîÿâëåíèþ íîâûõ âûñîêîñïåöèôè÷íûõ è âûñîêî÷óâñòâèòåëüíûõ ìåòîäîâ, óäîáíûõ äëÿ êëèíè÷åñêîãî ïðèìåíåíèÿ.
 íàñòîÿùåå âðåìÿ âûïóñêàåòñÿ áîëüøîå êîëè÷åñòâî êîììåð÷åñêèõ ñåðòèôèöèðîâàííûõ òåñò-ñèñòåì, â òîì ÷èñëå è îòå÷åñòâåííûõ, äëÿ äèàãíîñòèêè íàèáîëåå ðàñïðîñòðàíåííûõ è ñîöèàëüíî çíà÷èìûõ âèðóñíûõ èíôåêöèé.
Ðàçìåùåíî íà Allbest.ru
Источник
Новосибирский
государственный медицинский университет
Факультет
усовершенствования врачей
Цикл
«Лабораторная диагностика.
Первичная специализация»
РЕФЕРАТ
Иммуноферментная
диагностика вирусных
гепатитов.
Выполнила:
биолог
лаборатории
диагностики СПИД
г.
Новый Уренгой
Бельгард
Анна Сергеевна.
Новосибирск
2006
Содержание:
- Введение.
- Иммуноферментный
метод диагностики. - Маркеры вирусного
гепатита А. - Маркеры вирусного
гепатита В - HbsAg.
- HbeAg;
anti-HbeAg. - HbcAg;
anti-HbcAg. - Маркеры вирусного
гепатита С. - Маркеры вирусного
гепатита D.
1.
Введение.
Вирусные
гепатиты представляют собой группу
нозологически самостоятельных
заболеваний печени. Их разграничение,
инициированное эпидемиологами, получило
реальную основу после открытия дискретных
возбудителей и разработки лабораторных
тестов для их обнаружения в инфицированном
организме и окружающей среде. Лабораторные
тесты существенно дополняют клинико-эпидемиологические
данные, обеспечивая раздельную нозологическую
диагностику вирусных гепатитов.
В
последние годы проблема этиологии
вирусных гепатитов получило серьезное
развитие, что способствовало разработке
методов специфической диагностики
двух основных типов вирусного гепатита.
Обнаружение антигенов, а также соответствующих
им антител, позволяет проводить специфическую
диагностику заболевания в любой его форме
и стадии, выявлять наличие смешанной
инфекции, разрабатывать и внедрять специфические
профилактические мероприятия, выявлять
вирусоносительство среди доноров, проводить
исследования по экологии вирусов гепатитов.
В
последнее время в РФ отмечен
резкий рост заболеваемости вирусными
гепатитами В и С. О серьезности
проблемы свидетельствуют данные об
увеличении частоты неблагоприятных
исходов острых вирусных гепатитов
В и С и превращения парентеральных вирусных
гепатитов из медицинской проблемы в социальную.
2.
Иммуноферментный
метод диагностики.
Метод
ИФА является одним из наиболее активно
развивающихся направлений химической
энзимологии, что обусловлено уникальной
специфичностью иммунохимического анализа
в сочетании с высокой чувствительностью
детекции ферментной метки. Высокая стабильность
реагентов, несложность способов регистрации
и многие другие достоинства метода ИФА
способствовали его широкому внедрению
в различные области медицины, биологической
промышленности, а также в многочисленные
научные исследования.
Суть
метода ИФА заключается во введении
в систему антиген-антитело антигена,
меченного ферментом, в результете
чего происходит связывание определяемого
(немеченого) и меченого антигена с ограниченным
количеством антител. Являясь по своей
природе мощными химическими катализаторами,
ферменты эффективно осуществляют выработку
легковыявляемого вещества, что делает
возможным определение ферментной метки
в весьма малых концентрациях. По превращению
субстрата ферментом можно судить о количестве
вступившего во взаимодействие комплекса
антиген-антитело.
Разработка
и внедрение в практику в качестве
носителей для сорбционной иммобилизации
антител и антигенов специальных
полистирольных планшет, содержащих 96
лунок, позволило значительно увеличить
количество проводимых анализов и упростить
методическую процедуру выполнения ИФА.
Отсутствие
стадии разделения свободного и меченого
анализируемого соединения дало возможность
сократить время проведения анализа на
несколько минут и разработать на этой
основе диагностические тест-системы
для экспресс определения биологически
активных веществ, которые нашли широкие
применения в клинической медицине.
Разновидностями
ИФА являются гомогенный и гетерогенный
варианты.
Гомогенный
вариант – ингибирование активности
фермента при соединении его с
гаптеном (восстановление активности
фермента в результате реакции антиген-антитело,
либо наоборот, пот еря активности
фермента в результате реакции антиген-антитело).
В этом случае удаление свободного антигена
из смеси, содержащей антиген в связанном
виде, невозможно. Внедрение гомогенного
варианта метода ИФА в область практической
медицины способствовало созданию высокочувствительных
количественных методов для определения
широкого круга веществ в биологических
жидкостях.
Гетерогенный
вариант – антиген или антисыворотка
фиксируются на твердой фазе (например,
полистирольные планшеты), а не прореагировавшие
компоненты реакции удаляются многократным
отмыванием. Если существует необходимость
количественного определения антигена,
то такой анализ может быть проведен при
помощи конъюгата антиген-фермент и фиксированных
на твердой фазе антител.
Использование
твердых носителей для сорбционной
и ковалентной иммобилизации антител
позволяет определять как низкомолекулярные,
так и высокомолекулярные соединения
– антитела, пептидные и стероидные гормоны,
вирусные и бактериальные антигены и т.д.
Метод
ИФА имеет ряд преимуществ
по сравнению с радиоиммунологическим
методом:
- Он является
экологически чистым методом; - Стабильность
конъюгатов увеличивает срок годности
набора; - Результаты
исследований можно оценивать полуколичественно,
т.е. без применения дорогостоящей аппаратуры.
В
будущем метод ИФА, вероятно, сможет
полностью вытеснить метод РИА. Это произойдет
в том случае, если удастся снизить затраты
ручного труда путем автоматизации, освоить
приготовление конъюгатов ферментов с
молекулами малого веса, а также исключит
ковалентное или адсорбционное связывание
антигена или антитела с твердой фазой.
3.
Маркеры вирусного
гепатита А.
Возбудитель
вирусного гепатита А (инфекционный
гепатит, HAV) относится к семейству пикорнавирусов
рода энтеровирусов. Носителем вирусной
информации HAV является однонитчатая РНК.
Вирус представляет собой частицу, имеющую
форму икосаэдра, размером 27-32 нм. Для гепатита
А известен один вирусоспецифический
антиген (HAV-Ag), гомогенный в антигеном
отношении.
Возбудитель
гепатита А обладает значительной устойчивостью
во внешней среде. При температуре +40С
он может сохранять свою вирулентность
в течение нескольких лет. Вирус устойчив
и остается активным при воздействии на
него эфира и кислот. При нагревании до
температуры +600С в течении 10 минут
происходит лишь частичная инактивация
вируса. Погибает он при кипячении в течение
5 минут, а также воздействии хлорамина(30
мин.) и ультрафиолетового облучения в
течение 1 минуты. Вирус гепатита Распространен
во всех странах мира. На долю детей
(в общей структуре заболеваемости) приходится
более 70% случаев. Заражение гепатитом
А происходит фекально-оральным путем.
Передача вируса осуществляется посредством
прямого и непрямого контакта, а также
с инфицированными пищевыми продуктами
и водой.
Для
гепатита А характерна сезонность с
наибольшей заболеваемостью в осеннее-зимний
период. Восприимчивость к HAV абсолютная.
После перенесенного гепатита А формируется
стойкий пожизненный иммунитет.
В
сравнении с другими поражениями
печени гепатит А – относительно
доброкачественная болезнь: длительность
клинических проявлений при этом заболевании
редко превышает 2 недели, состояние печени,
как правило, нормализуется в течение
1 месяца, заболевание не оставляет хронических
последствий.
Набор
клинических симптомов невелик,
но сложность заключается в том, что
другие вирусные гепатиты имеют в остром
периоде сходную симптоматику. Первые
симптому появляются через 2-4 недели после
заражения в виде недомогания, подъема
температуры, желтухи.
Диагноз
гепатита А подтверждается, если определяется
присутствие в сыворотке больного специфических
антител класса IgM (anti-HAV IgM), поскольку такие
антитела сохраняются у больного не более
2 мес. И их наличие однозначно свидетельствует
о недавно перенесенном или текущем вирусном
гепатите А.
Вирусоспецифический
антиген обнаруживается в преджелтушном
периоде и в первые дни желтухи. Начиная
с первого дня болезни в сыворотке крови
у всех больных выявляются anti-HAV IgM; а в
периоде ранней реконвалесценции anti-HAV
IgM вместе с anti-HAV IgG. В период поздней реконвалесценции
обнаруживается только anti-HAV IgG, являющийся
показателем иммунитета к вирусу гепатита
А.
4.
Маркеры вирусного
гепатита В.
Вирус
гепатита В принадлежит к семейству
гепатотропных ДНК-содержащих вирусов
(Hepadnaviridae).
Вирус
гепатита В – один из мельчайших
оболочечных вирусов человека. Его вирион
(частица Дейна) имеет сферическую форму
диаметром 40-45 нм. Под электронным микроскопом
в вирионах видны сердцевина – нуклеокапсид
вируса и наружная липопротеиновая оболочка
– суперкапсид.
Антигенные
детерминанты суперкапсида принято обозначать
как HbsAg, Антигенные детерминанты сердцевины
частицы Дейна – HbcAg (кор-антиген). Кроме
того, в крови больных гепатитов В найден
еще один антиген – HbeAg, который образуется
в результате протеолиза кор-антигена,
встроенного в клеточные мембраны.
Заражение
гепатитов В происходит парентеральным
путем: при переливании инфицированной
крови или ее препаратов, при использовании
инфицированного медицинского инструментария,
при выполнении татуировок, лечении
зубов и других манипуляций, при
которых нарушается целостность кожных
покровов и слизистых оболочек.
Основными
естественными путями передачи вируса
гепатита В является половой и
вертикальный (от матери к ребенку,
обычно при родах или грудном
вскармливании). Риск вертикальной передачи
гепатита В возрастает, если у матери в
крови обнаруживается HbsAg – маркер активной
репликации гепатита В. Заражение часто
происходит в семейных очагах при тесном
контакте с хроническим носителем HBV. Инфицирование
при этом происходит парентерально через
микротравмы в случае попадания вируссодержащей
биологической жидкости на поврежденные
покровы и слизистые.
4.1
HbsAg.
Поверхностный
антиген вируса гепатита В – HbsAg
(австралийский антиген), сохраняет свою
стабильность при воздействии эфира, хлороформа,
нечувствителен к кислым средам, имеет
высокую термостабильность.
В
пораженном гепатоците специфический
вирусный белок кодирует продукцию
избыточного количества HbsAg, поступающего
в кровь. Это первый и наиболее доступный
для выявления специфический маркер вирусного
гепатита В. Само по себе обнаружение HbsAg
в крови может указывать лишь на состоявшееся
инфицирование.
Установлено,
что у лиц, инфицированных ВГВ, HbsAg
обнаруживается во всех биологических
средах организма: в крови, сперме, моче,
слюне, слезах, желчи, грудном молоке,
вагинальном секрете, ликворе, синовиальной
жидкости. Однако, реальную эпидемиологическую
опасность представляют лишь кровь, сперма
и вагинальный секрет, в меньшей степени
слюна.
Обнаружение
HbsAg в сыворотке крови является признаком
инфицирования ВГВ и в комплексе с иными
клинико-лабораторными исследованиями
подтверждает диагноз острого или хронического
гепатита В.
4.2
HbeAg; anti-HbeAg.
Антиген
Hbe (HbeAg, англ. envelope
– оболочка) представляет собой один
из белков, содержащихся в ядре Дейна,
и обнаруживается в кровеносном русле
в свободной или связанной форме. Установлено,
что при попадании сыворотки крови, содержащей
HbeAg, в кровь здорового человека, опасность
заражения намного выше, чем после наступления
сероконверсии с исчезновением HbeAg и появлением
anti-HbeAg. При этом титр HbeAg может остаться
без изменения. Предполагается, что длительное
сохранение в сыворотке крови больных
HbeAg может свидетельствовать о переходе
процесса в хроническую форму. HbeAg имеет
непосредственное отношение к частицам
Дейна, являясь составной частью HbcAg.
Присутствие
HbеAg коррелирует с активностью ДНК-полимеразы
и обнаружением частиц Дейна. Этот антиген
выявляется в ранние сроки болезни, сменяясь
затем anti-HbeAg. Антигены HbеAg и anti-HbeAg являются
полезными маркерами, свидетельствующие
о репликации вируса гепатита В в гепатоцитах
и высокой инфекционности пробы.
Источник