Симптомы хронического гепатита у мужчин фото
Хронический гепатит – это воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
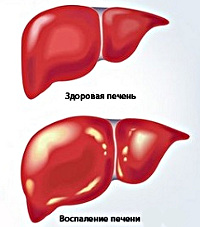
Хронический гепатит
Причины
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Факторы риска
Спровоцировать развитие патологии может:
- нерациональное питание;
- злоупотребление алкоголем;
- неправильный образ жизни;
- инфекционные заболевания;
- малярия;
- эндокардит;
- различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени.
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной — АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной — концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной — АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия — незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия — умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия — признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Симптомы хронического гепатита
Общие проявления
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронические вирусные гепатиты
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Хронические неинфекционные гепатиты
Аутоиммунный гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Лабораторные исследования
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа — anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С — Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
Инструментальная диагностика
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
Медикаментозная терапия
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены. Нередко применяют витамины в инъекциях: В1, В6, В12.
Интерферонотерапия
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Дезинтоксикационная терапия
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Терапия аутоиммунного гепатита
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены. Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Источник
Одно из распространенных заболеваний современности – гепатит A. Ежегодно им заражаются порядка 10 млн. человек. Если у детей, стариков болезнь протекает тяжело, то выраженность симптомов гепатита A у взрослых мужчин слабее, осложнения редки. При своевременной терапии признаки проходят за пару недель, хотя восстановление печени занимает около полугода.
Что такое гепатит А?
Гепатит A (болезнь Боткина) – инфекционное поражение печени. Патология проявляется в виде желтухи, интоксикации. Распространенность заболевания связана с долгим инкубационным периодом. Проходит порядка 28 дней до появления симптомов, но все это время человек заражает остальных, не подозревая о своей болезни.
Мужчины, женщины, дети одинаково подвержены гепатиту A. Однако группу риска составляют проживающие вместе с больным, медработники, население, гости развивающихся стран, где высокий уровень заболеваемости из-за недостаточной гигиены.
Протекает гепатит A остро, не становясь хроническим. Риск осложнений при должной терапии минимален, печень восстанавливается. Без лечения возможны тяжелые последствия, включая цирроз.
Пути и способы заражения
Гепатитом можно заразиться только от больного человека. С калом вирус выделяется в окружающую среду, заражает воду, оседает на продуктах, предметах быта. Поэтому путей передачи 3:
- Водный. Гепатит A передается через воду, загрязненную вирусом. Это основной путь заражения, для него характерны вспышки. Можно заболеть, если пить некипяченую воду, чистить ей зубы, купаться в бассейнах, естественных водоемах, мыть посуду, продукты без дальнейшей термообработки.
- Пищевой. Инфицирование происходит, когда человек использует общую посуду с больным, употребляет ту же пищу, плохо моет фрукты, овощи, ест их сырыми.
- Контактный. Зараженный касается предметов, через которые вирус передается другим. Поэтому инфицирование провоцирует непосредственный контакт с больным, использование общих полотенец, зубных щеток, отсутствие дезинфекции туалетов.
Заражение возможно дома и в общественных местах – в кафе, столовых, туалетах. Повышается риск заболеть при прорыве канализационных стоков в водопровод. Чаще инфицирование происходит летом, когда увеличивается потребление свежих фруктов, овощей. Их обязательно нужно мыть теплой водой – кипяченой или очищенной. Теоретически есть еще трансмиссивный путь передачи, посредством укуса человека вошью, комаром, клещом. Однако такие случаи не задокументированы.
Симптомы гепатита А у мужчин
Появление признаков гепатита A у мужчин начинается через 25-30 дней после заражения. Первые симптомы – повышенная утомляемость, беспричинный подъем температуры. Затем признаки нарастают:
- начинает лихорадить;
- появляется тошнота, рвота;
- возникают болевые ощущения в области живота;
- отмечается желтушность кожи, слизистых, глазных белков.
Повышенная температура держится неделю или больше, добавляются мышечные боли, рвота не проходит. Моча становится темной, мутной, кал – наоборот, светлеет. Желтуха держится минимум 2 недели. Если не обратиться к врачу, гепатит может спровоцировать у мужчины недостаточность печени, но это заболевание смертельно.
Порой вместо повышенной температуры наблюдаются запоры и/или диареи, отсутствие аппетита, нарушения сна, ухудшение работоспособности. Треть мужчин болеют без желтухи. Зафиксированы случаи механической желтухи, которая проходит через 1,5 месяца. Интоксикация при таком типе болезни не выражена, все тело зудит, кожа становится зеленоватой.
По проявлениям гепатита у мужчин устанавливают форму заболевания:
- Легкая – температура изменена незначительно, интоксикация выражена слабо, печень слегка увеличена. Желтуха длится максимум 10 дней, нормальные размеры печени восстанавливаются за месяц.
- Умеренно тяжелая – средний уровень проявления симптомов, увеличена селезенка, есть желтуха, спадающая через 2 недели. Так болеет треть зараженных.
- Тяжелая – основные симптомы гепатита ярко выражены, мучает непрекращающаяся рвота, кровь из носа, головокружения, сильная боль при пальпации. Так гепатит протекает только у 1-3% мужчин.
Диагностика
Сдают следующие анализы на гепатит A:
- исследование крови, мочи на билирубин – возбудитель гепатита нарушает его обмен, поэтому его становится больше;
- АЛТ, АСТ – из-за нарушения ферментативной активности печени увеличивается активность трансаминаз, по этому показателю судят о тяжести процесса;
- общий анализ крови – выявляется снижение СОЭ, лейкопения (если случай тяжелый – тромбоцитопения), повышение СОЭ плюс лейкоцитоз указывают на возможные осложнения.
Еще устанавливается понижение уровней белков в крови за счет альбумина, холестерина, протромбина. Чтобы уточнить диагноз, исследуют титр иммуноглобулина M, который нарастает при желтухе, иммуноглобулина G, нарастающего при выздоровлении. Наиболее информативна ПЦР-диагностика.
Лечение
Специфического лечения гепатита A для мужчин нет. На ранних стадиях достаточно соблюдения постельного режима и диеты. Принципы питания:
- сбалансированный рацион;
- дробное питание (5-6 раз понемногу);
- обязательны фрукты, овощи, дающие организму витамины A, C, K, группы B;
- запрещены жареные, острые, копченые, маринованные блюда, также стоит исключить консервы.
Из препаратов назначают гепатопротекторы наподобие Эссенциале, Гептрала, восстанавливающие функции печени, при выраженной боли, для предотвращения застоя желчи прописывают спазмолитики. Если случай тяжелый, вводят инфузионные растворы через капельницу. При геморрагическом синдроме ставят уколы с витамином K.
После излечения от гепатита A у мужчин вырабатывается иммунитет на всю жизнь. После этого они не заболевают.
Профилактика заражения
При контактах с инфицированным вирус может легко проникнуть в организм, хотя первые симптомы у мужчин проявляются через несколько недель. Поэтому так важна профилактика:
- соблюдение правил личной гигиены – мыть руки после туалета, после улицы, используя мыло, лучше антибактериальное;
- мыть овощи, фрукты перед употреблением;
- если дома есть больной, чистить туалет, посуду обеззараживающими средствами.
Отправляясь в регион, где высока заболеваемость, нужно уделить профилактике гепатита особое внимание:
- желательно не выезжать в отдаленные районы и села, там повышается вероятность инфицированности воды, еды;
- не есть сырые овощи, фрукты, моллюсков, если есть подозрения на несоблюдение условий хранения, санитарных норм;
- самостоятельно готовить пищу.
Чтобы наверняка избежать заражения, стоит сделать прививку. Вакцины от гепатита безопасны, подходят для детей от 2 лет, взрослых мужчин и женщин.
При прорыве канализации, прямом контакте с больным предотвратить болезнь можно путем введения иммуноглобулина. Если сделать это за 15 дней, организм поборет вирус самостоятельно. В регионах с неблагоприятными санитарными условиями осенью и зимой тоже ставят инъекции иммуноглобулина, что дает кратковременную защиту.
( 1 оценка, среднее 5 из 5 )
Источник