Специи при циррозе печени
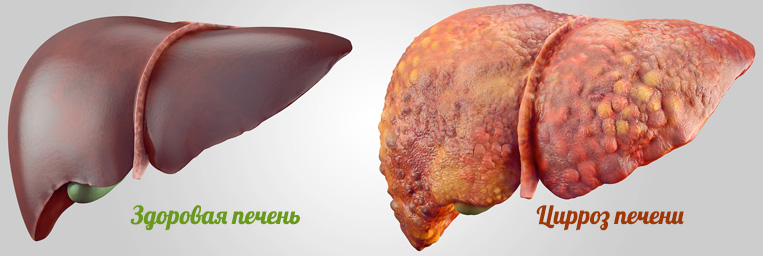
Цирроз представляет собой тяжёлую стадию заболевания печени. При
протекании этого заболевания ткани органа замещаются фиброзными
разрастаниями. После отмирания гепацитов печень постепенно перестаёт
выполнять свои функции.
Заболевание встречается чаще всего у людей старше 30 лет, приемущественно
у мужчин. Причин цирроза может быть множество: хронический алкоголизм,
сахарный диабет, проблемы сердечно-сосудистой системы, нарушенный
обмен веществ и многие другие.
Заболевание проявляется на протяжении нескольких месяцев и даже
лет. Симптомы зависят от стадии цирроза, именно потому важно их
заметить на ранних стадиях. Прежде всего, это признаки астенического
синдрома, пожелтение кожного покрова, появление покраснений на ладонях,
зуд кожи. Лихорадка и тошнота, быстрое насыщение малым количеством
пищи и быстрое похудение, склонность к простуде так же являются
симптомами заболевания. Также часто заметно увеличение размера печени,
огрубление и появление бугристой поверхности.
Диагноз определяется с учётом общей картины состояния организма
и проведения конкретных лабораторных тестов.
Полезные продукты при циррозе
- При выборе диеты важно помнить о виде цирроза и дееспособности
печени. При компенсированном течении заболевания рекомендуется
употреблять творог, кислое молоко, яичный белок, пшенную, гречневую
и овсяную каши. - При декомпенсированном циррозе рекомендуется потреблять больше
белка. Желательно не более 85 грамм жира в день, половину молочного,
половину растительного. - Самые разнообразные хлебобулочные изделия в подсушенном виде.
Желательно останавливать выбор на изделиях из муки первого, или
высшего сорта. Не сдобное печенье, или другие изделия с отварным
мясом рыбы, или животных, с творогом и яблоками. - Супы лучше употреблять овощные, с крупами. Молочные супы с
макаронами и фруктами.
Разнообразные вегетарианские щи и борщи. При приготовлении овощи
нельзя поджаривать, только подсуживать или варить. - К гарнирам лучшими соусами станут сметанные и молочные. Петрушка,
укроп и ванилин придадут блюдам не только аромат, но и пользу. - Мясо лучше выбирать нежирное, без сухожилий и шкурок. Хорошим
пополнением рациона будет мясо индейки,
молодая нежирная баранина, говяжье, куриное, кроличье мясо. Голубцы,
мясо, котлеты и сосиски и рыбу готовить лучше на пару. - Яйца
можно варить и жарить омлеты, употребляя не более одного желтка
в день. - Прекрасно подойдут разнообразные овощи и горошек на гарнир
и в салаты, в свежем и варёном виде. Квашеную капусту можно не
кислую, а лук
следует варить. Салаты лучше заправлять растительным маслом. - Молочные
и кисломолочные продукты должны быть не кислыми и со сниженным
процентом жирности. Не жирные творог и разнообразные неострые
сыры, а так же блюда и пудинги с ними. - Самые разнообразные каши с молоком напополам с водой и на воде.
Из круп подойдут рис, манка, овсянка и макаронные продукты. - Можно употреблять все не кислые фрукты, лучше сладкие, в сыром,
засушенном, или перетёртом с сахаром виде. - Из сладостей подойдут мёд,
зефир, сахар, варенье, джемы, различные желе. - А запивать сладости лучше чаем с молоком и без, разнообразными
овощными и фруктовыми соками и морсом,
отваром шиповника,
компотами и киселями. - Из жиров лучше употреблять рафинированные масла сливочное и растительное.
Народные средства
- Измельчить в блендере четыре листа алоэ, полученное пюре смешать
с половиной литр кагора и 200 граммами мёда. Настоять четыре дня
в темноте. - Хорошим народным средством станет настойка календулы
из аптеки. - Отвар из трав душицы,
зверобоя, пижмы, тысячелистника, бессмертника и немного чистотела
будет так же полезен. Готовить его не сложно: в холодную воду засыпаются
указанные травы, после чего доводится до кипения, 15 минут на слабом
огне и отвар готов: остужайте и пейте. - Чай, заваренный из волосков спелой кукурузы,
обладают целебными свойствами. - Измельчить в блендере, или мясорубке четыре лимона,
два из которых с цедрой, и три головки очищенного чеснока. Затем
добавить стакан оливкового масла и литр пчелиного мёда. Всё перемешать
и хранить в тёмном холодном месте. Употреблять по столовой ложке,
ежедневно за полчаса перед едой три раза в день. - Три столовых ложки овсяных
зёрен промыть в тёплой воде. В пятилитровую эмалированную посуду
заливается четыре литра холодной воды, три столовых ложки берёзовых
почек, промытый овёс и пару ложек листа брусники.
Сутки держать в прохладном и тёмном месте, вскипятить литр воды,
засыпать в неё измельчённые плоды шиповника и прокипятить их 12
минут, после чего сутки отстаивать. Затем первую жидкость вскипятить
17 минут, добавляя туда две столовые ложки рылец кукурузы и три
ложки спорыша. Остудить отвар сорок минут. Затем профильтровать,
смешать жидкости и хранить в холодильнике не более пяти суток.
Пить отвар тёплым, за полчаса до еды по пол стакана четыре раза
в день, не позже семи часов вечера и не более десяти дней подряд.
Опасные и вредные продукты при циррозе
Прежде всего, из рациона следует убрать свежий и ржаной хлеб, сдобное,
жареное и слоёное тесто. Нельзя употреблять мясные, рыбные и другие
копчёные продукты. Мясные, грибные и рыбные бульоны. Сало из свинины,
баранины и говядины. Жирные сорта мяса и рыбы, а так же печень,
мозги и сердце. Жирные породы птицы, такие как гусь и утка. Практически
все виды колбас и консервов. Острые и солёные сыры. Жирные молочные
продукты, такие как ряженка, сметана, сливки, кулинарные жиры. Жареные
и сваренные вкрутую яйца.
Из овощей и фруктов следует избегать богатых клетчаткой и кислых
плодов. Из зелени нельзя употреблять зелёный лук и чеснок, горчицу,
щавель, хрен, шпинат, перец, редис и редьку. Из сладостей – шоколад,
пирожные с кремом, мороженое. Нельзя употреблять холодные напитки,
кофе и какао, алкогольные
напитки.
Питание при других заболеваниях:
Источник
Диета при циррозе печени и созданное на ее закономерностях меню – одни из важных пунктов лечения, на которые стоит обратить пристальное внимание. Так, при соблюдении определенных диетических рекомендаций есть возможность улучшить качество жизни, уменьшить выраженность симптомов цирроза печени, а также достичь лучшего контроля над течением болезни.
Основой диетотерапии является применение лечебного стола номер 5, созданного Певзнером Мануилом Исааковичем – одним из основоположников лечебного питания.
Что же представляет собой диета?
Диета – не просто перечень того, какие продукты можно кушать, а какие нет. Соблюдение диеты основывается в выполнении предписанных лечащим врачом определенных рекомендаций по питательному режиму и рациону, особенностям приготовления еды, ее количеству и составу.
Возможное соблюдение этих правил будет «лечить», оказывая следующие положительные эффекты:
- поддерживать энергетический баланс,
- обеспечивать строительным материалом,
- не создавая дополнительных трудностей в работе страдающего органа.
Что представляет собой диета №5?
Диета при циррозе печени имеет в основе медицинский принцип «щажения» больного органа, когда ограничиваются химические, термические и механические раздражители, являющиеся одними из факторов, способных обострять течение болезни, а также затруднять достижение ремиссии.
Рекомендованный порядок питания должен стать основой полноценного рациона и, более того, способствовать улучшению работоспособности таких органов, как печень и желчные пути, облегчению желчеотделения.
Питание при циррозе печени должно отвечать следующим критериям.
Калорийность
Рациональным будет достичь такой питательности потребляемой пищи, которая покроет суточные энергозатраты организма и будет достаточной для обеспечения организма энергией – не более 2500 килокалорий в течение дня.
Нутриентный состав
При циррозе печени диете следует быть полноценной, то есть иметь в составе все необходимые макро- и микронутриенты:
- белки (80 г),
- жиры (80 г),
- углеводы (350-400 г),
- витамины,
- микроэлементы.
Белки обеспечивают организм материалом – аминокислотами, участвующими в процессах построения тканей, включая печеночную. Белковая еда включает продукты как животные (55%), так и растительные.
Жиросодержащие продукты вызывают чувство насыщения, облегчают всасывание витаминов А, Е, Д, К.
- Из животных жиров предпочтительнее применять сливочное масло, причем такие тугоплавкие, как бараний, свиной, говяжий разумнее будет максимально убрать, как трудноперевариваемые.
- Масла растительные, составляющие до 30% всех потребляемых суточных жиров, например, подсолнечное, оливковое, кукурузное (особенно нерафинированные) улучшают процессы желчеобразования и желчевыведения, а также обладают антиокислительным эффектом, имея в составе витамин Е, обладают послабляющим действием.
Углеводы, в том числе легкоусвояемые (до 20%), следует употреблять в удовлетворяющем потребности количестве. Это могут быть выжатые соки на основе фруктов и ягод, кисели, настои из сухофруктов, кофе с добавлением молока, сахара, чай некрепкой заварки с медом, лимоном, вареньем, компоты и другие. Именно углеводами достигается основная часть суточной питательности пищи.
Витамины и микроэлементы всегда должны присутствовать в пище для полноценной деятельности организма.
Для больных циррозом печени характерен их дефицит, особенно жирорастворимых, из-за ухудшения переваривания пищи и усвоения. В рацион также нужно включить микроэлементы-антиокислители (цинк, селен).
Физические свойства пищи:
- Объем. Разовой порции лечебного питания следует быть небольшой, обеспечивающей более полноценное переваривание.
- Консистенция. Консистенция еды обычная, протирают только блюда из жилистых мясных изделий и овощей, богатых пищевыми волокнами.
- Температура. Температурный режим еды должен быть комфортным. Рекомендованная температура пищи не менее 15 и не более 60 градусов Цельсия.
Меню при циррозе печени — разрешенные продукты
Меню при циррозе печени обязательно включает следующие компоненты, разрешенные к употреблению:
- изделия хлебобулочные на основе муки из пшеницы и/или ржи, а также изготовленные из нее провиант несдобного теста, подсохший, то есть выпеченный вчера;
- супы, приготовленные на основе очищенных бульонов из овощей, круп, макарон, супы молочные;
- мясо птиц (курятина, индюшатина) без жира и кожи, красное мясо (постное говяжье, телятина, крольчатина, ягнятина);
- рыба белая (треска, пикша, хек, минтай);
- молочные маложирные и низкой кислотности изделия – молоко, кефир, бифидок, сыр («Адыгейский», брынза, фета), творог;
- яйца (не больше 1 желтка за сутки), белки в умеренном количестве, причем сваренные всмятку или же в омлете;
- крупы, макароны;
- разные виды овощей, фруктов и ягод низкокислых, сухофрукты;
- сладости на основе мармелада, желе, пастилы, зефира, мед, нешоколадные конфеты, овсяное печенье;
- соусы, изготовленные с использованием молочных продуктов, овощей, подливы фруктовые;
- пряности, специи – укроп, петрушка, ваниль, корица;
- напитки – чай, заваренный несильно, который можно подслащивать сахаром, медом, неконцентрированный кофе молочный, свежевыжатые соки, компоты, сиропы, отвары, кисели.
Не следует использовать в меню
При циррозе печени в питании не следует использовать ингредиенты:
- сегодняшний, свежевыпеченный хлеб, слоенное тесто, блины, пончики;
- концентрированные бульоны из мяса, рыбы, грибов;
- мясо жирных сортов птиц – утиное, гусиное;
- мясо высокой жирности, потроха;
- жир свиной, твердый маргарин;
- колбасы, паштет, бекон;
- жирная рыба, изделия на ее основе (консервы), рыба, подвергнутая копчению, солению, икра, креветки, крабы, кальмары;
- сыр большой жирности (30% и выше) и остроты, плавленый, копченный, подкопченный, сырные изделия;
- яйца, приготовленные путем жарки, варки вкрутую;
- бобовые (соя, чечевица, фасоль, горох, нут, арахис);
- сокогонные редис, лук, чеснок, овощи, подвергнутые маринованию, фрукты и ягоды высокой кислотности;
- блюда шоколадные, кремовые, мороженое;
- специи повышенной остроты из горчицы, черного и красного перца;
- черный кофе, какао, алкогольсодержащие жидкости.
Рекомендуется сократить употребление молочных продуктов высокой жирности (сливки, ряженка, цельное молоко).
Особенности кулинарной обработки
Необходимо ограничить чрезмерную термообработку блюд, ведь известно, что такой способ приготовления еды, как жарка, способствует образованию токсических продуктов окисленных жиров, неблагоприятно действующие на печень.
Использовать рецепты блюд с приготовлением еды отваривая ее или запекая в духовке, на гриле, нечасто можно тушить. Рекомендуется не пассировать муку и овощи.
Питательный режим
- Кратность питания. Питаться нужно регулярно — известно, что сам факт приема пищи – это стимулятор выделения желчи. Следовательно, чтобы предотвращать застойные явления желчи в печени и желчевыводящих путях, питаться нужно почаще – 5-6-кратно за день. Для этого помимо традиционных приемов пищи нужно ввести дополнительные – поздний завтрак и полдник.
- Время еды. Предполагаемые приемы пищи желательно планировать их на одни и те же часы.
В то же время следует помнить о том, что то, что можно есть при циррозе печени, зависит в большой степени от того, насколько тяжело выражено заболевание, а также от состояния человека.
Так, при наличии осложненного цирроза следует внести коррективы в диетотерапию.
При циррозе печени с асцитом разрешенное суммарное содержание соли, поступающей в организм, до 500 мг. Ограничение поступления натрия с пищей позволяет добиться уменьшения объема жидкости в полости живота, ведь известно, что каждый грамм натрия задерживает в организме целый стакан жидкости.
Для этого рекомендуется ограничить в еде рецепты с использованием следующих продуктов:
- соленое,
- копченое,
- консервированные рыбные, мясные, овощные продукты,
- колбасные изделия,
- сыров любые, сырные продукты,
- полуфабрикаты фабричного производства (пельмени, котлеты),
- соусы (майонез, кетчуп, горчица, соевый соус)
- крупы всех видов, кроме манной и рисовой,
- минеральную воду с высоким содержанием натрия.
При асците пищу следует готовить самостоятельно, без добавления соли, вместо нее можно использовать травы, неострые специи.
В список того, что нельзя есть при циррозе печени с асцитом входит и обычный хлеб, ведь он содержит большое количество соли – в 1 ломтике до 150 мг, поэтому следует заменить его на бессолевой.
При использовании мочегонных препаратов, таких как Фуросемид, Лазикс, Диувер необходимо обращать внимание на продукты с высоким содержанием калия – бананы, картофель, курага, чернослив, семена подсолнечника, фрукты и ягоды, а также соки на их основе (апельсиновый, виноградный, абрикосовый).
Объем жидкостей следует ограничить до одного литра за сутки, включая супы.
При таком осложнении болезни как печеночная энцефалопатия, характеризующейся нарушением функции центральной нервной системы, циркулирующие в организме токсины, образуемые в кишечнике при распаде белков из пищи, а также образуемые бактериями, не способны обезвредиться в печени.
В данной ситуации рекомендации носят следующий характер:
- Достаточная калорийность пищи достигается преимущественно жирами и углеводами.
- ограничение поступления белков до суммарного содержания в рационе не более 40 г за сутки, а при выраженной энцефалопатии – не более 20, вплоть до улучшения состояния, причем белки должны быть преимущественно растительного происхождения, а не животного (например, крупы);
- уменьшение поступление соли — меньше 2-3 г за один день;
- жидкостной режим – за сутки употребление не больше 1-1,5 л жидкости;
- уменьшают всасывание токсинов путем их связывания (адсорбция) и ускорения выведения из организма (слабительный эффект) продуктов-лидеров по наличию клетчатки, пектина:
- овощи (морковь, свекла, шпинат, картофель, тыква, помидоры),
- фрукты (яблоко, груша, апельсин, авокадо, хурма),
- ягоды (виноград, слива, вишня, черника, малина),
- сухофрукты (чернослив, изюм, курага, финики).
Продукты полезнее кушать отваренные или запеченные, лучше с кожурой.
Особенности лечебного питания
Диета при циррозе печени в некоторых ситуациях имеет свои особенности.
Так, например, одними из проявлений болезни печени у женщин являются нарушения менструального цикла, которые могут проявляться в увеличении, как длительности, так и объема менструаций. Это приводит к потере большого количества железа из организма.
Вследствие этого в примерное меню больных циррозом печени следует включать богатые этим микроэлементом блюда:
- животного происхождения (говядина, телятина, индюшатина),
- растительного происхождения (черствый хлеб, каши из овсяной, гречневой круп, плоды (абрикосы, персики, яблоки, сливы, шиповник), овощей (томаты, морковь, свекла), в том числе содержащие витамин С, улучшающего усвояемость железа.
Следует принять во внимание, что крепкий чай и кофе ухудшают всасывание железа.
Другой вариант – больные циррозом печени при сопутствующем сахарном диабете, представляющим собой тяжелое нарушение углеводного обмена.
Учитывая сахарный диабет, в меню при циррозе печени рекомендовано ограничить использование продуктов, приводящих к высоким скачкам уровня сахара в крови, способных привести к возникновению необходимости ехать в больницу для обращения за медицинской помощью.
К ним относятся съестное с высоким гликемическим индексом – легкоусвояемые углеводы (белый хлеб, булочки, картофель, белый рис, большинство сладостей).
Как составить меню при заболевании?
Примерное меню на неделю при циррозе печени будет выглядеть следующим образом:
1 день
- 7.00 — Омлет из 2 белков, несдобная ржаная булочка с маслом, чай с добавлением меда и лимона;
- 9.30 — Творог и ягоды, свежевыжатый сок;
- 12.00 — Суп овощной, пюре из картофеля, говяжья котлета на пару, хлеб, чай с вареньем;
- 15.00 — Горсть сухофруктов, овсяное печенье;
- 18.00 — Запеканка овощная, сыр, хлеб, отвар шиповника;
- На ночь стакан кефира.
2 день
- 7.00 — Овсяная каша, сваренная с добавлением масла, компот;
- 9.30 — Пудинг творожный, кофе с молоком;
- 12.00 — Суп овощном с добавлением вермишели, гречка с маслом, запеченная куриная грудка, хлеб, чай с сахаром;
- 15.00 — Печенье, сок;
- 18.00 — Манная каша, салат из варенных картофеля, моркови, свеклы, заправленного растительным маслом, чай;
- На ночь стакан кефира.
3 день
- 7.00 — Котлеты из мяса на пару, салат из моркови, сок;
- 9.30 — Яблоко запеченное;
- 12.00 — Суп молочный с вермишелью, отварная курица, рис, чай;
- 15.00 — Печенье, сок;
- 18.00- Пюре из картофеля, рыба, запеченная в фольге, вода минеральная;
- На ночь стакан кефира.
4 день
- 7.00 — Овсяная каша, творог со сметаной;
- 9.30 — Пюре яблочное, печенье;
- 12.00 — Суп картофельный, ленивые голубцы, овсяный кисель;
- 15.00 — Фрукты (груши);
- 18.00 — Рисовая каша, чай, сыр;
- До отхода ко сну стакан кефира.
5 день
- 7.00 — Мясные котлеты, гречка, чай с лимоном;
- 9.30 — Вареники со сметаной;
- 12.00 — Суп овощной, тушеная капуста, рыба запеченная, овсяный кисель;
- 15.00 — Сухофрукты, мармелад;
- 18.00 — Манная каша, сок;
- До отхода ко сну стакан кефира.
6 день
- 7.00 — Омлет белковый, несдобная ржаная булочка с маслом, чай;
- 9.30 — Яблоко запеченное;
- 12.00 — Щи, сваренные без мяса, тушеные овощи, мясо запеченное, компот из сухофруктов;
- 15.00 — Горсть сухофруктов, овсяное печенье, компот;
- 18.00- Запеканка из овощей и мясного фарша, хлеб, отвар шиповника;
- До отхода ко сну стакан кефира.
7 день
- 7.00 — Салат овощной, паровые котлеты, кофе с молоком;
- 9.30 — Творог с сахаром, заправленный сметаной, свежевыжатый сок;
- 12.00 — Суп овощной, пюре из картофеля с котлетой из рыбы, хлеб, чай с вареньем;
- 15.00 — Компот, зефир;
- 18.00 — Запеканка творожная, чай;
- До отхода ко сну стакан кефира.
Источник

