Узлы регенерации при циррозе печени
Узлы регенерации имеют собственный портальный тракт.
Ложная долька
(узел регенерации) – проявление нарушения долькового строения печени, выраженное в отсутствии обычной радиарной ориентации печёночных балок и неправильном расположении сосудов (центральная вена отсутствует, портальные триады обнаруживаются непостоянно). Долька состоит из пролиферирующих гепатоцитов, пронизанных соединительной тканью.
Общая схема патогенеза цирроза печени
Некроз à регенерация à перестройка сосудистого русла à ишемия паренхимы à некроз (circulus vitiosus)
Общая схема морфогенеза цирроза печени
Дистрофия (гидропическая, балонная, жировая) и некроз гепатоцитов à усиление регенерации à появление ложных долек à капилляризация синусоидов (т. к. появляется соединительнотканная мембрана) в ложных дольках à открытие внутрипечёночных портокавальных шунтов (т. к. кровоток в ложных дольках затруднён) à ишемия долек à дистрофия, некроз гепатоцитов.
Исторические классификации циррозов и патологическая анатомия
Первая общепринятая классификация циррозов печени была принята в Гаване
(1956). В ней выделялись портальные и постнекротические циррозы. Термин «портальный» основана преимущественно на морфологических признаках, в то время как «постнекротический» подчёркивает патогенетические особенности.
В 1974 году в Акапулько
была создана новая классификация, которая выделяла мелко- и крупноузловые циррозы (размеры узла более и менее 3 мм). Эту классификацию уточнили в дальнейшем эксперты ВОЗ в 1978 году:
ü Микронодулярный цирроз;
ü Макронодулярный цирроз;
ü Смешанный цирроз (макромикронодулярный);
ü Неполный септальный цирроз.
Микронодулярный цирроз
(портальный цирроз). Все узлы имеют одинаковый размер и диаметр менее 3 мм. Печень нормальных размеров или даже увеличена, особенно при выраженной жировой дистрофии. Поверхность печени – мелкие узлы, около 1-2-3 мм в диаметре, расположены регулярно, имеют одинаковую величину, разделены тонкой (шириной 2 мм) сетью рубцовой ткани. Микроскопически – тонкие, примерно одинаковые септы и мелкие псевдодольки. Основные причины:
ü Алкоголизм;
ü Обструкция желчных путей;
ü Нарушение венозного оттока;
ü Гемохроматоз;
ü Индийский детский цирроз.
Большинство исследователей отмечают, что мелкоузловая форма характерна для ранней стадии болезни, а крупные узлы появляются на более поздних стадиях.
Макронодулярный цирроз
(постнекротический цирроз).
Диаметр многих узлов составляет более 3 мм, однако эта величина может варьировать, и размер некоторых узлов достигает нескольких сантиметров. Печень может иметь нормальные размеры, может быть резко увеличена, но бывает и уменьшена, особенно при резких рубцах. Печень резко деформирована, поверхность представляет собой неравномерно расположенные узлы разной величины (более 3 мм), которые разделены нерегулярными тяжами разной ширины. Псевдодольки разной величены, нерегулярная сеть соединительной ткани в виде тяжей различной ширины, часто соединяющей 3 и более триады и центральной вены.
Неполный септальный цирроз(субвариант крупноузловой формы, «постгепатитный цирроз»). При нём черты регенерации в узлах не очень видны, между крупными узлами имеется тонкая, иногда неполная перегородка, связывающая участки портальных трактов. Некоторые из них заканчиваются слепо и не соединяют центральный и портальный каналы. Регенерация имеется, но она приобретает диффузный, а не узловой характер.
Смешанная форма.Диагностируется тогда, когда количество крупных и мелких узлов практически одинаково. Формируется в 2-х случаях:
- Микронодулярный цирроз + массивные дисциркуляторные некрозы печени;
- Макронодулярный цирроз + мезенхимальные клеточные реакции на очагово-некротические изменения à образование септ и дробление долек.
Макронодулярный и микронодулярный цирроз печени (NB! Признаки разграничения условны)
Гавана (1956) | Постнекротический | Портальный |
Акапулько (1974), ВОЗ (1978) | Макронодулярный | Микронодулярный |
Темпы развития | Быстрые (несколько месяцев) | Медленно (в течение многих лет) |
Основные причины | ü Вирусный гепатит; ü Токсическая дистрофия; | ü Алкоголизм; ü Обструкция желчных путей; ü Нарушение венозного оттока; ü Гемохроматоз; ü Индийский детский цирроз. |
Порядок развития основных синдромов | Рано развивается гепатоцеллюлярная недостаточность, позже портальная гипертензия | Рано развивается портальная гипертензия, позже гепатоцеллюлярная недостаточность |
Макроскопически | Размеры печени различны, консистенция плотная, поверхность бугристая за счёт узлов разных размеров, превышающих 3 мм. | Печень нормальных размеров или даже увеличена, особенно при выраженной жировой дистрофии. Поверхность печени – мелкие узлы, около 1-2-3 мм в диаметре. |
Микроскопически | Цирроз после коллапса ретикулярной стромы на месте массивного некроза. Ложные дольки состоят из новообразованной печёночной ткани, содержат многоядерные гепатоциты. Характеры белковая дистрофия и некроз. Жировая дистрофия не характерна. Патогномонично сближение портальных тетрад и центральных вен – более 3 тетрад в поле зрения. | Формируется в результате вклинивания в дольки фиброзных септ из портальных полей à соединение центральных вен с портальными сосудами. Характеризуется тонкопетлистой соединительнотканной сетью и малой величиной ложных долек (до 3 мм). Часто встречается жировая дистрофия. |
Источник
Большая медицинская энциклопедия
Авторы:
А. Ф. Блюгер, Э. 3. Крупникова, С. Д. Подымова
Цирроз печени
- Классификация
- Причины возникновения (этиология)
- Механизмы развития (патогенез)
- Патологическая анатомия
- Виды цирроза печени
- Диагностика
- Лечение
- Прогноз и профилактика
- Цирроз печени у детей
Сущность морфологических изменений при циррозе печени состоит в продолжающейся деструкции (некрозе) и извращенной регенерации паренхимы печени, что сопровождается образованием ложных долек, диффузным разрастанием соединительной ткани (склерозом), структурной перестройкой и деформацией органа.
Начальным моментом в формировании цирроза печени является некроз гепатоцитов. Сохранившаяся паренхима печени подвергается гиперплазии с образованием узлов регенерации (ложных долек), которые, однако, не являются истинно регенераторными, так как восстановления нормальной ткани печени в них не происходит.
В участках массивного некроза, коллапса (спадения) стромы и воспаления формируются фиброзные септы, в которых образуются артериовенозные и вено-венозные анастомозы. В результате разрастания соединительной ткани в стенках синусоидов (так называемая капилляризация синусоидов) нарушается метаболизм гепатоцитов, что способствует прогрессированию некротических изменений паренхимы и развитию печёночно-клеточной недостаточности. Склеротические изменения приводят к повышению давления в системе воротной вены и развитию портальной гипертензии. Динамика и степень морфологических изменений во многом определяются этиологией цирроза печени.
В зависимости от характера морфологических изменений различают следующие макроскопические формы цирроза печени:
- неполный септальный,
- мелкоузловой,
- крупноузловой
- смешанный.
При неполном септальном циррозе (начальной стадии узловой перестройки паренхимы) появляются рассекающие паренхиму фиброзные септы, часть которых заканчивается слепо; деформация органа не выражена.
Для мелкоузлового (микронодулярного) цирроза печени характерны равномерные узлы диаметром до 1 см (чаще 0,3-0,5 см), разделенные фиброзными септами толщиной 0,1-0,2 см.
Крупноузловой (макронодулярный) цирроз печени характеризуется узлами до 5 см в диаметре, они разделены неравномерными, часто широкими полями соединительной ткани.
Для смешанного цирроза характерно сочетание признаков мелкоузлового и крупноузлового цирроза печени.
Выделяют также микроскопические формы цирроза печени:
- монолобулярную,
- мультилобулярную,
- мономультилобулярную (смешанную).
При монолобулярном циррозе ложные дольки строятся на фрагментах одной печёночной дольки и обычно не содержат центральных вен и портальных трактов.
При мультилобулярном циррозе ложные дольки включают в себя фрагменты многих печёночных долек, поэтому в них видны портальные тракты и центральные вены, расположенные эксцентрично.
При мономультилобулярном циррозе количество монолобулярных и мультилобулярных долек приблизительно одинаково.
Часто каждой макроскопической форме соответствует определенная микроскопическая форма. Так, мелкоузловой цирроз является монолобулярным, крупноузловой – мультилобулярным, мелкокрупноузловой – мономультилобулярным. По мере течения заболевания морфологическая форма цирроза печени может изменяться: мелкоузловой цирроз в результате появления крупных ложных долек может трансформироваться в смешанный и т. д.
Исходя из особенностей морфогенеза различают типы цирроза печени:
- постнекротический
- портальный
Постнекротический цирроз развивается в результате массивного некроза печёночной паренхимы, коллапса стромы и разрастания соединительной ткани в виде широких полей. Макроскопически постнекротический цирроз имеет вид крупноузлового. Коллапс стромы приводит к сближению портальных трактов и центральных вен, из сохранившихся участков паренхимы образуются мультилобулярные ложные дольки.
Портальный цирроз образуется вследствие воспалительных и склеротических изменений портальных трактов. Макроскопически портальный цирроз имеет вид мелкоузлового. От портальных трактов берут начало соединительнотканные септы, соединяющие портальные тракты с центральными венами или соседними портальными трактами. Септы расчленяют дольку на фрагменты, из которых образуются ложные дольки монолобулярного типа.
В зависимости от выраженности некротических изменений печёночной паренхимы и воспалительной инфильтрации различают циррозы печени по степени активности:
- активный,
- неактивный.
При активном циррозе значительные некротические изменения сочетаются с выраженной воспалительной инфильтрацией, причем клеточный инфильтрат проникает в паренхиму, вследствие чего граница между стромой и паренхимой становится плохо различимой.
При неактивном циррозе некротические изменения минимальны, воспалительная инфильтрация слабо выражена, сохраняется чёткая граница между стромой и паренхимой.
По морфологической картине можно судить о степени компенсации процесса. При выраженной декомпенсации отмечается резкое повреждение гепатоцитов, холестаз, выраженная перестройка сосудов печени. О характере течения цирроза печени (прогрессирующем, стабильном или регрессирующем) наиболее полное представление дает повторное морфологическое исследование материала, полученного при биопсии печени.
Каждой этиологической форме цирроза печени часто соответствуют определенные морфологические особенности. Так, для цирроза печени, развившегося при гемохроматозе, характерен фиброз портальных трактов и образование септ, в которых можно видеть отложения железа. Макроскопически такой цирроз печени мелкоузловой, микроскопически – монолобулярный. В клетках паренхимы печени и макрофагах выявляются гранулы бурого пигмента, дающие положительную реакцию Перльса на железо. Воспалительные изменения выражены незначительно.
Цирроз печени при гепатоцеребральной дистрофии макроскопически обычно крупноузловой, микроскопически – мультилобулярный. Гепатоциты находятся в состоянии жировой дистрофии, в них определяются отложения меди, характерна вакуолизация ядер. В периферических отделах ложных долек могут встречаться образования, сходные с тельцами Маллори.
Об активности цирроза свидетельствуют очаги некроза гепатоцитов и обильная лимфогистиоцитарная инфильтрация с примесью нейтрофильных и эозинофильных лейкоцитов.
Цирроз печени при дефиците а1-антитрипсина – мелкоузловой и монолобулярный. Ложные дольки окружены гиалинизированными фиброзным септами, в гепатоцитах и макрофагах обнаруживаются слабо-эозинофильные ШИК-положительные диастазорезистентные включения.
Цирроз печени, развивающийся при воздействии лекарственных препаратов, обычно как исход хронического гепатита, макроскопически чаще мелкоузловой, микроскопически – монолобулярный. Гепатоциты находятся в состоянии жировой дистрофии, местами отмечаются признаки холестаза. Фиброзные септы инфильтрированы лимфогистиоцитарными элементами с примесью эозинофильных лейкоцитов. Об активности процесса свидетельствуют некротические изменения гепатоцитов и выраженная воспалительная инфильтрация.
Алкогольный цирроз печени макроскопически обычно мелкоузловой (на поздних стадиях может быть мелко-крупноузловым), микроскопически – монолобулярный. Ложные дольки разделены тонкими соединительнотканными септами, инфильтрированными лимфогистиоцитарными элементами с примесью нейтрофильных лейкоцитов. Внутри ложных долек выражен перпцеллюлярный фиброз. Гепатоциты находятся в состоянии жировой дистрофии. В купферовских клетках (звездчатых ретикулоэндотелиоцитах) и гепатоцитах часто находят гемосидерин.
Признаками активности являются очаги некроза гепатоцитов, образование алкогольного гиалина (тельца Маллори), усиление инфильтрации нейтрофильными лейкоцитами.
Цирроз печени, развивающийся в исходе острой формы вирусного гепатита с массивными некрозами или (чаще) хронические формы вирусного гепатита В, макроскопически, как правило, крупноузловой, микроскопически – мультилобулярный. Ложные дольки разделены широкими полями соединительной ткани, инфильтрированной лимфогистиоцитарными элементами с примесью эозинофильных и нейтрофильных лейкоцитов. Часто встречается пролиферация эпителия желчных протоков.
Характерны белковая (гидропическая, баллонная) дистрофия гепатоцитов и наличие телец Каунсилмена. Доказательством вирусной природы цирроза является обнаружение антигенов вируса гепатита В в ткани печени. Поверхностный антиген HBsAg обнаруживают в гепатоцитах с мутной эозинофильной мелкозернистой цитоплазмой (матово-стекловидные гепатоциты) с помощью окраски орсеином по методу Сикаты, альдегидтионином или методом иммунофлуоресценции; сердцевинный антиген HBsAg находят методом иммунофлуоресценции в гепатоцитах, ядра которых имеют вид вакуолей со слабой эозинофильной зернистостью (песочные ядра). Вирусные включения выявляют в виде тубулярных и циркулярных частиц в цитоплазме и в виде циркулярных электронно-плотных структур в ядрах гепатоцитов с помощью электронно-микроскопического исследования.
При активном процессе в ложных дольках видны очаги колликвационного некроза с воспалительной инфильтрацией, тельца Каунсилмена; граница между паренхимой и стромой вследствие обильной лимфогистиоцитарной инфильтрации не выражена.
Вторичный билиарный цирроз характеризуется тёмно-зеленой окраской печени; макроскопически он может иметь вид неполного септального или мелкоузлового цирроза. Ложные дольки формируются по монолобулярному типу. При микроскопическом исследовании выявляются холестаз, преимущественно в центральных отделах долек, выраженная пролиферация эпителия междольковых желчных протоков, окруженных концентрически расположенными фиброзными волокнами. Нередко наблюдаются признаки гнойного холангита, образование абсцессов. Портальные тракты расширены, инфильтрированы лимфогистиоцитарными элементами, а также нейтрофильными лейкоцитами.
Первичный билиарный цирроз макроскопически чаще мелкоузловой, микроскопически – монолобулярный. Диагностическое значение имеет отсутствие или резкое уменьшение количества мелких желчных протоков, на месте которых среди воспалительного инфильтрата из лимфогистиоцитарных элементов с примесью эозинофильных и нейтрофильных лейкоцитов обнаруживают эозинофильные массы детрита. В строме находят лимфоидные фолликулы и иногда эпителиоидно-клеточные гранулёмы. Характерным является диффузный холестаз, более выраженный на периферии долек.
Застойный цирроз печени, макроскопически обычно мелкоузловой, характеризуется некрозом и атрофией гепатоцитов в центральных отделах долек, коллапсом стромы и развитием центролобулярного фиброза. При прогрессировании процесса соединительнотканные септы соединяют центральные отделы соседних долек, образуя центро-портальные и порто-портальные септы. В таких случаях говорят о картине «перевернутых долек», в центре которых находятся портальные тракты.
Индийский детский цирроз микроскопически мелкоузловой. При микроскопическом исследовании находят жировую и баллонную дистрофию гепатоцитов, очаги некроза; в гепатоцитах на периферии долек обнаруживают тельца Маллори. Выражен перицеллюлярный склероз.
При циррозе печени любой этиологии можно обнаружить изменения и в других органах. Следствием портальной гипертензии являются склероз стенки воротной вены, образование в её просвете тромбов, варикозное расширение вен пищевода, желудка, передней брюшной стенки, геморроидальных вен, асцит. В слизистой оболочке пищевода, желудка и кишечника встречаются изъязвления, которые наряду с варикозно-расширенными венами могут стать причиной желудочно-кишечных кровотечений.
Отмечается спленомегалия, полнокровие венозных синусов селезёнки, склероз их стенок, гиперплазия, а затем атрофия ретикулоэндотелиальных и лимфоидных элементов, отложения гемосидерина. Наблюдается гиперплазия красного костного мозга, иногда мегалобластический тип кроветворения. В лёгких появляются множественные артериовенозные и вено-венозные анастомозы (порто-пульмональное шунтирование кровотока). Вследствие повышения давления в венозной системе и застоя лимфы в грудном протоке (при асците) развивается сердечная недостаточность.
Портокавальное шунтирование кровотока лежит в основе развития портокавальной энцефалопатии, проявляющейся дистрофическими и некробиотическими изменениями клеток головного мозга. Признаки дистрофии отмечаются также в спинном мозге и периферической нервной системе. Наблюдаются изменения в почках, а также в половых органах.
Цирроз печени
- Классификация
- Причины возникновения (этиология)
- Механизмы развития (патогенез)
- Патологическая анатомия
- Виды цирроза печени
- Диагностика
- Лечение
- Прогноз и профилактика
- Цирроз печени у детей
Большая медицинская энциклопедия 1979 г.
| Поиск по сайту «Ваш дерматолог» | |||
Источник
Лучевая диагностика цирроза печени
а) Определения:
• Хроническое заболевание печени, характеризующееся диффузно-очаговым некрозом паренхимы с выраженным фиброзом и образованием узлов регенерации:
о Результат общей реакции ткани печени на различные повреждения
б) Визуализация цирроза печени:
1. Общие характеристики:
• Основные диагностические признаки:
о Бугристый контур, неоднородная эхоструктура ± гипоэхогенные узлы
• Локализация:
о Диффузная, поражаются обе доли
• Размер:
о Общие атрофические изменения с относительным увеличением хвостатой/левой долей
2. Ультрасонография при циррозе печени:
• Серошкальное ультразвуковое исследование:
о Бугристый контур поверхности печени
о Гепатомегалия (на ранних стадиях)/нормальный размер/ уменьшение размеров
о Увеличенная хвостатая доля и латеральный сегмент левой доли
о Атрофические изменения правой доли и медиального сегмента левой доли
о Увеличение эхогенности щелей венозной и круглой связок и структур ворот печени
о Грубая эхоструктура, повышение эхоплотности паренхимы
о Стеатоз
о Узлы регенерации (сидеротические):
— Изо-/гипоэхогенные узлы о Диспластические узлы (> 1 см):
— Считаются предраковым состоянием
— Трудно отличимы от небольшого печеночноклеточного рака
о Сдавливание печеночных вен
о Признаки портальной гипертензии:
— Спленомегалия
— Портокавальные шунты, варикоз
— Асцит
о Признаки гипоальбуминемии:
— Асцит
— Отек стенок желчного пузыря и стенок кишечника
• Цветовая допплерография:
о Печеночная вена: портализация печеночной вены:
— Потеря нормальной трехфазности на спектрограмме (ее уплощение) печеночной вены
— Турбулентность при сдавливании печеночной вены
о Воротная вена: усиление пульсации, снижение скорости:
— Гепатофугальный кровоток (от печени)
о Печеночная артерия: расширение печеночных артерий с усилением артериального кровотока:
— Гипертрофия печеночной вены часто наблюдается при гепатофугальном кровотоке в воротной вене
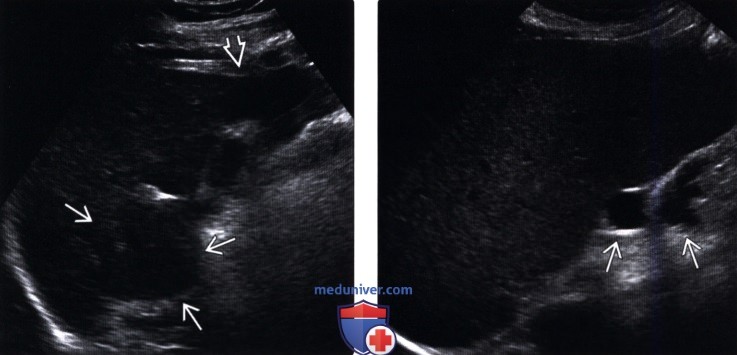
(Левый) Продольный трансабдоминальный ультразвуковой срез у пациента с циррозом печени. Отмечается неоднородная эхоструктура печени с увеличением хвостатой доли по сравнению с атрофичным медиальным сегментом левой доли.
(Правый) Косой трансабдоминальный ультразвуковой срез у того же пациента. Отмечается спленомегалия (23 см) и расширение вен селезенки в результате портальной гипертензии, вызванной циррозом.
3. КТ при циррозе печени:
• Бугристый контур и расширение щелей печени
• Атрофические изменения правой доли и медиального сегмента левой доли
• Увеличение хвостатой доли и латерального сегмента левой доли
• Узлы регенерации: фиброзные и жировые изменения
• Портальная гипертензия: варикоз, асцит, спленомегалия
• Сидеротические узелки регенерации:
о КТ без контрастирования: повышенное ослабление за счет содержания железа
о КТ с контрастированием: узелки исчезают после введения контраста
— Узелки и паренхима контрастируются до одного уровня
• Диспластические регенеративные узелки:
о КТ без контрастирования: большие узлы имеют повышенную плотность (↑ железо + ↑ гликоген):
— Маленькие узелки изоденсивны паренхиме печени (не визуализируются)
о КТ с контрастированием: изо-/гиперденсивны неизмененной ткани печени
4. МРТ при циррозе печени:
• Сидеротические узелки регенерации: парамагнитный эффект, вызванный содержанием железа в узлах:
о Т1-взвешенное изображение: гипоинтенсивные
о Т2-взвешенное изображение: повышение выраженности сигнала низкой интенсивности
о Т2 градиент-эхо или быстрая экспозиция с малым углом отклонения (FLASH): заметно гипоинтенсивные
о Узелки Ганди-Гамны (сидеротические узелки в селезенке):
— Вызваны кровоизлияниями (портальная гипертензия) в фолликулы селезенки
— Т1- и Т2-взвешенные изображения: гипоинтенсивные
— Т2 GRE и FLASH изображения: заметно гипоинтенсивные
• Диспластические узлы регенерации:
о Т1-взвешенное изображение: гиперинтенсивные по сравнению с паренхимой печени
о Т2-взвешенное изображение: гипоинтенсивные по сравнению с паренхимой печени
• Фиброзные и жировые изменения:
о Т1 -взвешенное изображение: фиброзные — гипоинтенсивные; жировые-гиперинтенсивные
о Т2-взвешенное изображение: фиброзные — гиперинтенсивные; жировые-гипоинтенсивные
5. Эластография при циррозе печени:
• Транзиторная эластография (аппарат FibroScan фирмы Echosens; Париж, Франция):
о Выраженный фиброз >7,71 кПа (оценка F2 по шкале Metavir)
о Цирроз > 15,08 кПа (оценка F4 по шкале Metavir)
о Патологическое ожирение и асцит исключают возможность применения эластографии
• Эластография сдвиговой волны:
о Округленные значения при фиброзных изменениях конкретного аппарата, измеряются в м/с:
— F2> 1,34 м/с
— F3> 1,55 м/с
— F4> 1,8 м/с
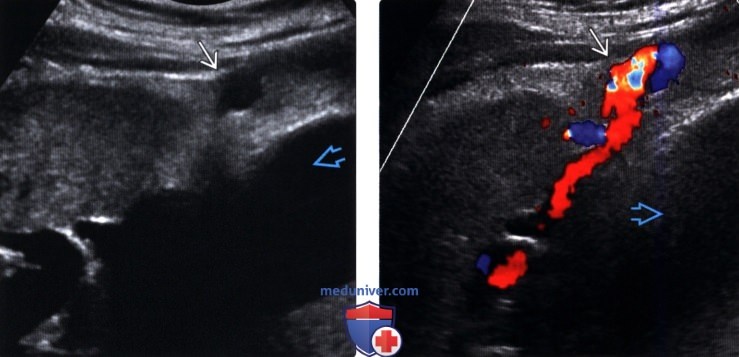
(Левый) Косой трансабдоминальный ультразвуковой срез. Отмечается реканализация околопупочной вены, которая служит портокавальной коллатералью, компенсирующей портальную гипертензию. Частично визуализируется выраженный асцит.
(Правый) Продольный ультразвуковой срез у того же пациента с цветовой допплерографией. Визуализируется венозный кровоток в реканализированных околопупочных венах как результат портальной гипертензии. Здесь также частично визуализируется выраженный асцит.
в) Дифференциальная диагностика цирроза печени:
1. Синдром Бадда-Киари:
• Окклюзия или сужение печеночных вен ± НПВ, асцит
• Ткань печени изменена, но это не связано с фиброзными изменениями
• Асцит
• Острая фаза: гепатомегалия, геморрагический инфаркт
• Хроническая фаза: фиброз (постинфарктный), большие узлы регенерации, развитые коллатерали
• Хвостатая доля сохранна (гипертрофирована)
2. Печеночноклеточный рак:
• Гипоэхогенный очаг на фоне цирроза печени
• Может отмечаться тромбоз/прорастание в ветви воротной вены
3. Метастазы после лечения:
• Пример: рак молочной железы, метастазировавший в печень:
о Может уменьшаться и фиброзироваться в ходе лечения, имитируя бугристый контур печени при циррозе
4. Саркоидоз печени:
• Узелки сниженной плотности (размер: до 2 см)
• Гипоинтенсивные узелки на МР Т1- и Т2-взвешенном изображении
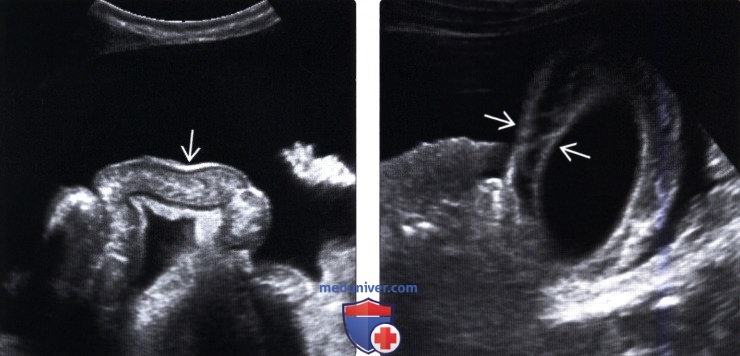
(Левый) Поперечный трансабдоминальный ультразвуковой срез. Отмечается утолщение петель кишечника плавающих в асцитической жидкости. Отек стенок может быть вызван портальной гипертензией или гипоальбуминемией.
(Правый) Косой трансабдоминальный ультразвуковой срез. Отмечается диффузное утолщение стенок желчного пузыря у пациента с циррозом печени, обусловленное гипоальбуминемией или нарушением венозного оттока.
г) Патология цирроза печени:
1. Общая характеристика:
• Этиология:
о Злоупотребление алкоголем — ведущая причина на Западе (входит в 10 ведущих причин смерти [6-ое место в США]); гепатит В — в Азии:
— США: алкоголь (60-70%), хронический вирусный гепатит В/С (10%)
о Первичный билиарный цирроз (5%), гемохроматоз (5%)
о Первичный склерозирующий холангит, воздействие лекарственных средств, кардиологические причины
о У детей: атрезия желчных протоков, гепатит, дефицит alpha;-1 антитрипсина
• Микронодулярный цирроз (Лаэннека): алкоголь
• Макронодулярный (посгнекротический) цирроз: вирусная этиология
• Окисление этанола каталазой — повреждение мембран и белков клетки
• Стеатоз — гепатит — цирроз
• Узлы регенерации (особенно сидеротические) — диспластические узлы → печеночноклеточный рак
о Диспластические узлы считаются предраковым состоянием
2. Стадирование, оценка и классификация цирроза печени:
• Основана на морфологии, гистологии и этиологии:
о Микронодулярный (< 1 см в диаметре) цирроз (Лаэннека): алкоголизм (причина 60-70% случаев в США)
о Макронодулярный (посгнекротический) цирроз: вирусный гепатит (причина 10% случаев в США; большинства случаев по всему миру)
3. Макроскопические и хирургические особенности:
• Алкогольный цирроз:
о Ранние стадии: увеличенная, желтая, жирная печень с множеством мелких узелков
о Поздние стадии: сморщенная, желто-коричневая, твердая печень с крупными узлами
• Постнекротический цирроз:
о Макронодулярный (>3 мм идо 1 см); фиброзные рубцы
4. Микроскопия:
• Портальные, кавальные, порто-портальные фиброзные тяжи
• Микро- и макро узлы; моноциты
• Патологические артериовенозные анастомозы
д) Клинические особенности:
1. Проявления цирроза печени:
• Наиболее распространенные симптомы/признаки:
о Алкогольный цирроз: может не проявляться клинически
о Бугристая печень, потеря аппетита, нарушения питания, потеря веса
о Портальная гипертензия: спленомегалия, варикоз, голова медузы
о Слабость, желтуха, асцит, энцефалопатия
о Гинекомастия: печень не способна метаболизировать эстрогены
• Клинический профиль:
о Пациент с алкоголизмом, бугристой печенью, желтухой, асцитом и спленомегалией
• Лабораторные данные: функциональные пробы печени за пределами нормы; анемия:
о Алкогольный цирроз: существенный подъем ACT
о Вирусная этиология: существенный подъем АЛТ
2. Демография:
• Эпидемиология:
о Люди среднего и старшего возраста; мужчины >женщины
о Третья по распространенности причина смерти среди мужчин 34-54 лет
о Риск развития печеночноклеточного рака:
— США: гепатит С (цирроз) вызывает 30-50% случаев печеночноклеточного рака
— Япония: гепатит С (цирроз) вызывает 70% случаев печеночноклеточного рака
о Смертельные исходы вызваны осложнениями:
— Асцит (50%), кровотечение из варикозно расширенных вен (25%), почечная недостаточность (10%), бактериальный перитонит (5%), осложнения лечения асцита (10%)
3. Течение и прогноз:
• Осложнения:
о Асцит, кровотечение из варикозно расширенных вен, почечная недостаточность, кома
о Печеночноклеточный рак: вызван гепатитами В и С, алкоголизмом
• Прогноз:
о Алкогольный цирроз: пятилетняя выживаемость менее 50%
о Поздние стадии заболевания: плохой прогноз
• Стадия фиброзных изменений печени:
о Определяет прогноз и ведение пациента
о Биопсия печени-золотой стандарт определения стадии:
— Шкала Metavir специально разработана для пациентов с гепатитом С; указывает на степень и стадию:
Степень (активности или воспаления) А0 = нет активности; А3 = тяжелое состояние
Стадия (фиброзных изменений) F0 = нет фиброзных изменений; F4 = цирроз
о Новые неинвазивные методы оценки фиброзных изменений печени:
— Ультразвук: транзиторная эластография и эластография сдвиговой волны
— Магнитно-резонансная эластография (МРЭ)
4. Лечение цирроза печени:
• Алкогольный цирроз:
о Прекращение приема алкоголя; диета с низким содержанием белков; прием поливитаминов
о Преднизон; диуретики (при асците)
• Ведение пациента сводится к лечению осложнений и первопричины
• Поздние стадии: трансплантация печени
е) Диагностическая памятка:
1. Следует учесть:
• Исключите другие причины узловых изменений печени
2. Основные диагностические критерии:
• Бугристый контур печени; атрофия или гипертрофия доли
• Узлы регенерации, асцит, спленомегалия, варикоз
ж) Список использованной литературы:
1. Beland MD et al: A pilot study estimating liver fibrosis with ultrasound shear-wave elastography: does the cause of liver disease or location of measurement affect performance? AJR Am J Roentgenol. 203(3):W267-73, 2014
2. Ferraioli G et al: Shear wave elastography for evaluation of liver fibrosis. J Ultrasound Med. 33(2):197-203, 2014
3. Buadu A et al: Small liver nodule detection with a high-frequency transducer in patients with chronic liver disease: report of 3 cases. J Ultrasound Med. 32(2):355-9, 2013
4. Irshad A et al: Current role of ultrasound in chronic liver disease: surveillance, diagnosis and management of hepatic neoplasms. Curr Probl Diagn Radiol. 41 (2):43-51,2012
— Также рекомендуем «УЗИ печени при стеатозе»
Редактор: Искандер Милевски. Дата публикации: 29.10.2019
Источник