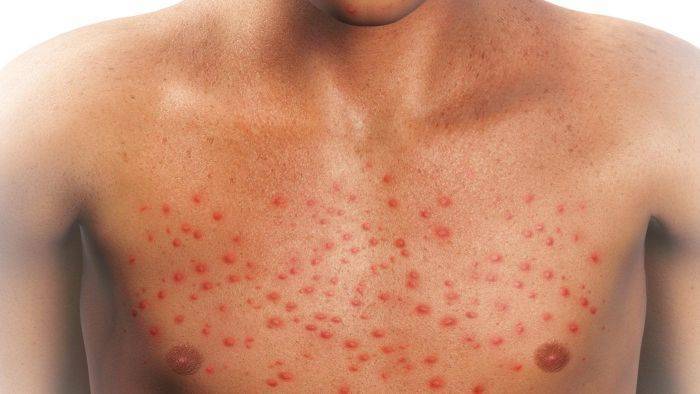
Васкулит при циррозе печени
Существуют болезни, протекающие параллельно или предшествующие друг другу. Гепатит и васкулит в клинике внутренних болезней тесно взаимосвязаны. Воспаление печени имеет множественные проявления. Васкулит — это воспаление стенок сосудов. Оно может возникать на фоне гепатита, как один из его симптомов. Но сосуды способны воспаляться и вследствие аутоиммунных процессов. В этом случае враждебные иммунные комплексы поражают не только артерии и вены, но и гепатоциты печени.

Что собой представляют?
Гепатит — это воспаление печеночных клеток, развивающееся под влиянием лекарственных или промышленных токсинов, вирусных агентов или иммунных комплексов при аутоиммунном поражении. Васкулит — это поражение эндотелиальной выстилки артерий, вен, артериол, венул и капилляров. Чаще всего оно развивается на фоне аутоиммунного процесса. Поскольку печень — это густо васкуляризированный орган, поражение сосудов тяжело сказывается на всех его функциях. Но часто причиной развития самого васкулита является вирусное поражение гепатоцитов. В основном триггерами выступают вирусы гепатита B и C.
При вирусном поражении в крови появляются специфические криоглобулины. Именно они оседают на стенках сосудов, провоцируя васкулит.
Вернуться к оглавлению
Частота совместного течения
Гепатит и васкулит практически всегда протекают совместно. Комбинация этих двух патологий чаще встречается в возрастной группе от 20 до 70 лет. Причем тенденция к их совместному течению с возрастом увеличивается. Женщины болеют практически в 2 раза чаще. Это обусловлено особенностями гормонального фона. Ученые не определили связи между частотой совместного течения воспаления печени и сосудов и какими-либо этническими особенностями.
Вернуться к оглавлению
Васкулит, как одно из проявлений гепатита
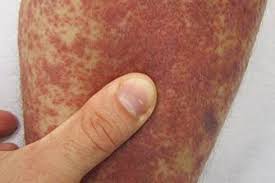 Один из симптомов, указывающий на развитие опасной патологии.
Один из симптомов, указывающий на развитие опасной патологии.
Гепатит, особенно вирусной этиологии, практически всегда выступает предшественником воспаления сосудов. Поэтому васкулит, ассоциированный с гепатоцеллюлярным заболеванием, называют вторичным. Причиной этому является то, что он не развивается сам по себе, а возникает как следствие выделения организмом иммунных клеток против вируса. На этот симптом редко обращают внимание. Он уступает более яркой картине желтухи, интоксикации и гипертермии. Но появление мелкоточечной сыпи на передней поверхности голеней, которым дебютирует васкулит, является первым красным флажком болезни.
Вернуться к оглавлению
Как развиваются?
Гепатит является первым звеном в патогенетической цепочке. Нужно различать мелкоточечную сыпь при воспалении печени, которая обусловлена недостатком факторов свертываемости крови и таковую, спровоцированную воспалением самих сосудов. Недуг развивается в такой последовательности:
- Появление желтушности. Она свидетельствует о гепатоцеллюлярной недостаточности с высвобождением пигмента билирубина.
- Болезненные ощущения в правом подреберье. Печень увеличивается и растягивает свою капсулу, воздействуя на нервные окончания.
- Выступание печеночного края из-под правой реберной дуги.
- Появление на коже сыпи, спровоцированной недостатком синтеза печенью факторов свертываемости крови.
- Общая слабость, вялость, недомогание.
- Диспепсия. Она проявляется тошнотой и рвотой.
- Возникновение на передних поверхностях обеих голеней симметричных петехиальных высыпаний. Эта мелкоточечная сыпь сигнализирует о начале васкулита.
Вернуться к оглавлению
Диагностика и лечение
 Направлено лечение на восстановление функций и гепатоцитов.
Направлено лечение на восстановление функций и гепатоцитов.
Воспаление печени и сосудов — это разные патологии. Но поскольку фактор, спровоцировавший их, один, диагностируются и лечатся эти недуги в комплексе. Прежде всего проводится дифференциальная диагностика с другими патологиями. Ищут следы поражения различных органов и систем. Только после подтверждения предварительного диагноза данными лабораторных и инструментальных методик исследования расписывают схему терапии.
Вернуться к оглавлению
Диагностика патологий
Диагностические мероприятия при гепатитах, сочетанных с васкулитами, проводятся в такой последовательности:
- Общий анализ крови. На нем отмечаются воспалительные изменения. Это повышение количества лейкоцитов и ускорение оседания эритроцитов. Признаками гепатита также является недостаточность тромбоцитов.
- Общий анализ мочи. Она приобретает бурый цвет за счет пигмента уробилиногена.
- Биохимия крови. Это самый информативный анализ. Он показывает повышение всех печеночных ферментов — аспартатаминотрансферазы, аланинаминотрансферазы, аланинаминотрансфераза, щелочной фосфатазы. При гепатитах и васкулитах будут расти билирубин и C-реактивный протеин.
- Серологический анализ. С его помощью выявляют специфические антигены, которые появляются при заражении вирусом.
- Ультразвуковое исследование органов брюшной полости. На мониторе отмечают увеличение печени и селезенки.
Вернуться к оглавлению
Лечение недугов
В состав комплексной терапии входят противовирусное лечение и снижение активности воспаления. Пациенту рекомендуется принимать гепатопротекторы — медикаментозные средства, защищающие клетки печени от разрушения и стимулирующие их регенерацию. Для снятия системного воспаления используют введение глюкокортикостероидов. Эти гормональные противовоспалительные средства не только убирают симптомы, но и влияют на звенья патогенеза.
Источник
Васкулитом называют заболевания, связанные с воспалительными процессами и разрушениями стенок кровеносных сосудов. Болезнь одновременно поражает клетки тканей и органов. Предшественниками являются аутоиммунные заболевания. Часто при гепатите возникает васкулит, вирусы гепатита B и C влияют на работу печени и другие тканей, в результате развиваются внепеченочные проявления.
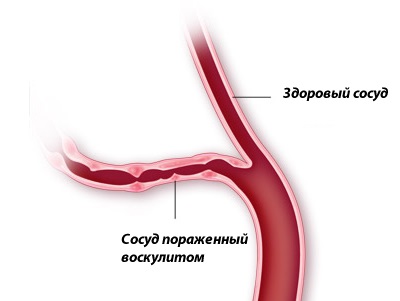
Что такое васкулит?
Васкулит — это воспаление артериальных или венозных сосудов. В основе воспаления — иммунологическое поражение, из-за которого в поврежденных сосудах нарушается кровоток. В зависимости от факторов образования, выделяют первичные и вторичные васкулиты. Первичные изредка сопровождаются заболеваниями и появляются самостоятельно. Вторичные — это проявление других заболеваний. Известно много подвидов, одни поражают кожу и не вредят органам, другие наносят урон жизненно важным органам. Если заболевание не лечить, возможен летальный исход. Виды васкулитов:
- узелковый периартериит, артерии поражаются сегментами;
- гранулематоз Вегенера, поражаются легкие и верхние дыхательные пути;
- микрополиангиит;
- гигантоклеточный темпоральный артериит, воспаляются сосуды головы;
- облитерирующий тромбангиит, поражаются артерии вен;
- синдром Бехчета, поражаются глаза и слизистые оболочки;
- болезнь Такаясу, воспаляется аорта;
- смешанный и геморрагический; аллергический;
- синдромы Черджа-Стросс и Кавасаки.
74% больных с диагнозом гепатит С испытывали различные формы внепеченочных проявлений.
Вернуться к оглавлению
Эпидемиология васкулитов при гепатитах
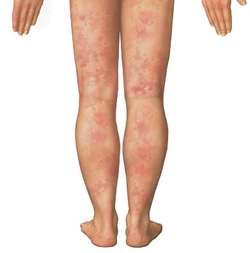 Часто причиной болезни является гепатит В.
Часто причиной болезни является гепатит В.
Узелковый полиартериит — редкое заболевание, чаще развивается у мужчин от 20 до 40 лет. Часто причина болезни заключается в инфицировании вирусом гепатита B. Происходит поражение артерий среднего и малого калибра, расширяются или сужаются сосуды в мышцах и внутренних органах. Криоглобулинемический васкулит связан с образованием в организме особых белков. Иммунитет вырабатывает белок вследствие гепатита С. Белки оседают на стенках сосудов и провоцируют воспаления, которые затрагивают почки, суставы и кожу. Заболеванию подвержены женщины от 30 до 60 лет, пик болезни приходится на зиму и весну. Геморрагический васкулит возникает у детей от 4 до 12 лет, у мальчиков в 2 раза чаще, чем у девочек.
Вернуться к оглавлению
Васкулит как внепеченочное проявление гепатита
Внепеченочные проявления при гепатитах В, С обусловлены аутоиммунной реакцией, при которой поражаются суставы, легкие, скелетные мышцы. Иммунные комплексы провоцируют васкулит, узелковый периартериит, высыпания, крапивницу, мембранозный гломерулонефрит, узловатую эритему, панкреатит. Такие заболевания влияют на работу почек, иммунной и нервной систем, поражают суставы и кожу.
 При лечении васкулита назначают препараты прямого действия.
При лечении васкулита назначают препараты прямого действия.
Васкулит, как внепеченочное проявление гепатита, появляется в итоге криоглобулинемии, основной симптом — сыпь на ногах. Для лечения назначают лекарства прямого воздействия, «Софосбувир» и «Даклатасвир». Также могут появиться:
- лихорадка;
- периферическая невропатия;
- зудящие рубцы;
- болезненные ощущения в мышцах;
- увеличение лимфоузлов.
Вернуться к оглавлению
Механизм развития
В кровеносной системе возникают иммунные комплексы из антитела и антигена. Укрепляются они на внутренней оболочке сосудов. Сосуды начинаю инфильтрацию нейтрофилами, реакция вызывает выделение перекиси водорода и ферментов. Эти вещества являются агрессивными и разрушают сосуды, вызывают воспалительные процессы. Иммунитет воспринимает сосудистую стенку, как чужеродное тело и активно атакует ее. В результате сосуды становятся хрупкими и проницаемыми. Воспаления протекают с образованием тромбов, происходит перекрытие просвета.
У 75% больных узелковым периартериитом поражаются внутренние органы, у 25% кожа.
Разрушенная сосудистая стенка разрывается, в ткани попадает кровь. Из-за нарушения кровообращения ткани организма не получают питания и кислород в нужном количестве. Это становится причиной гибели клеток, тромбозов, нарушений функций органов и кровообращения. В основе развития васкулитов лежит деформированная реакция на повреждения и неправильный иммунный ответ. Причиной этому является прием антибиотиков и вакцин, может быть проявлением при герпесе, аллергии, гепатите, поллинозе или цитомегалиях.
Источник
23 января 20191957,8 тыс.
Васкулит — это аутоиммунное воспаление стенки сосудов. При этом синдроме могут поражаться любые сосуды разного калибра: артериолы, вены, артерии, венулы, капилляры.
В процессе своего развития патология приводит к осложнениям со стороны различных органов, что бывает обусловлено нарушением нормального притока крови к этим частям тела. В зависимости от того, что и как спровоцировало болезнь, васкулиты подразделяются на первичные и вторичные.
В большинстве случаев заболевание протекает доброкачественно. Им может заболеть каждый — взрослый или ребенок. Васкулиты имеют большое количество подвидов и классификаций, отличаются они тяжестью, локализацией и этиологией. Отдельно выделяют геморрагический васкулит, поражающий сосуды кожи, почек, ЖКТ, суставов.
Причины васкулита
Что это за болезнь, и каковы причины ваcкулита: основная причина данного заболевания воспаление стенок кровеносных сосудов. Чаще всего встречается васкулит на ногах, лечение которого необходимо начинаться своевременно.
- Этиология первичных васкулитов до сих пор точно не установлена. Главной возможной причиной считают аутоиммунные нарушения.
- Вторичный васкулит может проявиться на фоне хронических, острых инфекций, проведенной вакцинации, онкологических заболеваний, сильного перегрева или охлаждения, термических поражений кожи, в т.ч. солнечных ожогов.
Нередко заболевание возникает вследствие аллергической реакции на медикаменты. В настоящее время известно более 150 лекарств, прием которых запускает развитие васкулита. К этим средствам относятся: сульфаниламидные препараты, рентгеноконтрастные вещества, витамины группы В, туберкулостатики, анальгетики, препараты йода, антибиотики и т.д. Кроме этого, следует уделить внимание аллергическим проявлениям после введения некоторых вакцин, сывороток. Особенно это касается детей.
Каждый из указанных факторов может послужить причиной начала процесса изменения антигенной структуры ткани, которая составляет основу сосудов. В результате чего запуститься аутоиммунный процесс, при котором организм начнёт воспринимать собственные ткани организма как чужеродные. В результате иммунная система человека начинает атаковать собственные ткани, повреждая кровеносные сосуды.
Классификация
Существует большое количество различных видов васкулитов, каждый из которых сопровождается поражением определенного вида сосудов и собственными специфическими симптомами. Наиболее распространенные из них.
- Геморрагический васкулит. Протекает с симптомами поверхностного васкулита, характеризуется поражением капилляров кожи, суставов, ЖКТ и почек. В его основе лежит повышенная продукция иммунных комплексов, повышение проницаемости сосудов и повреждение стенки капилляров.
- Системный – заболевание, протекающее с поражением крупных и мелких кровеносных сосудов. Часто возникает в качестве аллергии либо в ответ на наличии в организме инфекции. Лечится Преднизолоном, Пиразолоном, ацетилсалициловой кислотой.
- Гранулематоз Вегенера – васкулит, при котором происходит поражение мелких сосудов верхних дыхательных путей, легких и почек.
- Уртикарный — может выступать, как самостоятельный недуг аллергической природы, так и как проявление системных заболеваний. Внешне уртикарный васкулит очень напоминает проявление крапивницы, только волдыри при этом заболевании держатся намного дольше (1-4 суток).
- Аллергический – поражение сосудов при различных аллергических реакциях.
Кроме этого, васкулит может быть первичным — развивается в качестве самостоятельного заболевания, и вторичный — возникает в качестве проявления другого заболевания.
Симптомы васкулита
При васкулите симптомы могут быть различны. Они зависят от характера поражения, вида васкулита, локализации воспалительного процесса, а также от степени выраженности основного заболевания.
В случае поражения кожи, на ее поверхности появляется сыпь. Если же поражены нервы, то теряется, обостряется или полностью исчезает чувствительность человека. Когда же нарушено кровообращение мозга, возникает инсульт.
Среди общих симптомов васкулита у взрослых можно отметить слабость и утомляемость, потерю аппетита, бледность, увеличение температуры тела и другое. Первым признаком заболевания становятся небольшие едва заметные, постепенно прогрессирующие кровоизлияния на коже, остальные проявления при этом отсутствуют либо возникают чуть позже.
Симптоматика при поражении нижних конечностей:
- сыпь и геморрагические пятна;
- кровяные пузыри;
- повышенная температура тела;
- суставные боли или боли в мышцах;
- слабость;
- зуд кожи в пораженном месте.
Заболевание характеризуется длительным и хроническим течением с периодическими обострениями, сложностями в лечении и прогрессированием.
Лечение васкулита
Лечением васкулита, как и диагностикой заболевания, должен заниматься врач ревматолог. Только он способен с помощью симптомов, которые указывает пациент, сделать вывод о том, какая форма васкулита перед ним и назначить индивидуальное лечение.
Стоит учитывать, что практически все виды васкулитов имеют хронический прогрессирующий характер, поэтому терапия должна быть комплексная и длительная.
Для лечения васкулита назначают препараты, подавляющие выработку антител, уменьшающие чувствительность тканей: цитостатики (циклофосфан), глюкокортикостероиды (преднизолон). Могут быть назначены такие процедуры, как — гемосорбция и плазмаферез. Необходимым лечением геморрагического васкулита являются антибиотики. Больным с облитерирующими формами васкулита, тромбозом крупных артерий, развитием стеноза магистральных артерий показано хирургическое лечение.
Что касается первичного аллергического васкулита, то он в большинстве случаев проходит самостоятельно, не требуя при этом абсолютно никакого специального лечения. Когда же болезнь поражает органы, важные для жизни (мозг, сердце, легкие, почки), больному необходима интенсивная и агрессивная терапия.
Если есть желание использовать какие-либо народные средства лечения васкулита, то их также нужно обсудить со своим лечащим врачом.
Прогноз заболевания может быть разнообразным. Как правило, васкулиты поражают лишь кожные покровы. Но есть и такие виды болезни, которые способны нанести серьезный вред жизненно важным органам, и привести к летальному исходу. У больных с васкулитом без специфического лечения иммуносупрессивной терапией прогноз не благоприятный, 5-летняя выживаемость составляет 10 % от общего числа больных.
Диета при васкулите
Рацион питания больного васкулитом составляется с учетом причин, повлекших за собой развитие недуга. В первую очередь такая диета направлена на исключение возможности аллергических реакций. Поэтому во время обострения и некоторое время после него больной должен придерживаться строгой гипоаллергенной диеты.
Не стоит отказываться от употребления свежих овощей, фруктов (за исключением тех, что провоцируют аллергию), кисломолочных продуктов, в частности творога, сухофруктов, различных круп. К примеру, некоторые препараты повышают артериальное давление, а значит, потребление кофе, жирного мяса, консервов, копченостей, сдобы, соли нужно ограничить.
Имеет значение и характер приготовления пищи. При обострении нельзя употреблять жареные блюда, лучше перейти на отварные или тушеные. В целом диета при васкулите должна составляться на основе формы заболевания и индивидуальных особенностей организма, поэтому при составлении рациона диеты очень важно прислушиваться мнения врача.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 9 февраля 2020;
проверки требуют 3 правки.
Геморраги́ческий васкули́т (синонимы: пурпура Шёнлейна — Ге́ноха[3], болезнь Шёнлейна-Ге́ноха, ревматическая пурпура, аллергическая пурпура[4]) — наиболее распространённое заболевание из группы системных васкулитов. В его основе лежит асептическое воспаление стенок микрососудов, множественное микротромбообразование, поражающее сосуды кожи и внутренних органов (чаще всего почек и кишечника).
Главной причиной, вызывающей это заболевание, является циркуляция в крови иммунных комплексов и активированных компонентов системы комплемента. В здоровом организме иммунные комплексы выводятся из организма специальными клетками — клетками фагоцитарной системы. Чрезмерное накопление циркулирующих иммунных комплексов в условиях преобладания антигенов или при недостаточном образовании антител приводит к отложению их на эндотелии микроциркуляторного русла с вторичной активацией белков системы комплемента по классическому пути и вторичном изменении сосудистой стенки.
В результате развивается микротромбоваскулит и происходят сдвиги в системе гемостаза: активация тромбоцитов, циркуляция в крови спонтанных агрегатов, выраженная гиперкоагуляция, снижение в плазме антитромбина III, тромбопения, повышение уровня фактора Виллебранда, депрессия фибринолиза.
История вопроса[править | править код]
В 1837 году известный немецкий врач И. Л. Шёнляйн (нем. J. L. Schönlein) описал «анафилактическую пурпуру». В 1874 году его соотечественник E. N. Henoch опубликовал ценную работу о том же заболевании.
Название «геморрагический васкулит», использующееся только в России, введено в 1959 году выдающимся ревматологом В. А. Насоновой[5]. За рубежом до настоящего времени господствует термин «пурпура Шёнляйна — Геноха».
Этиология[править | править код]
У большинства больных (66—80 %) развитию заболевания предшествует инфекция верхних дыхательных путей[6]
Описана манифестация заболевания после тифа, паратифа А и Б, кори, жёлтой лихорадки[7].
Другими потенциальными стартовыми агентами заболевания могут быть лекарственные стердства (пенициллин, ампициллин, эритромицин, хинидин, эналаприл, лизиноприл, аминазин), пищевая аллергия, укусы насекомых и переохлаждение[8].
Иногда геморрагический васкулит осложняет развитие беременности[8].
Классификация[править | править код]
По формам[править | править код]
- кожная и кожно-суставная:
- простая
- некротическая
- с холодовой крапивницей и отеками
- абдоминальная и кожно-абдоминальная
- почечная и кожно-почечная
- смешанная
По течению[править | править код]
- молниеносное течение (часто развивается у детей до 5 лет)
- острое течение (разрешается в течение 1 месяца)
- подострое (разрешается до трех месяцев)
- затяжное (разрешается до шести месяцев)
- хроническое.
По степени активности[править | править код]
- I степень активности — состояние при этом удовлетворительное, температура тела нормальная или субфебрильная, кожные высыпания необильные, все остальные проявления отсутствуют, СОЭ увеличено до 20 миллиметров в час.
- II степень активности — состояние средней тяжести, выраженный кожный синдром, повышается температура тела выше 38 градусов(лихорадка), выраженный интоксикационный синдром (головная боль, слабость, миалгии), выраженный суставной синдром, умеренно выраженный абдоминальный и мочевой синдром. В крови повышено количество лейкоцитов, нейтрофилов, эозинофилов, СОЭ будет повышено до 20—40 миллиметров в час, снижается содержание альбуминов, диспротеинемия.
- III степень активности — состояние будет уже тяжелым, выражены симптомы интоксикации (высокая температура, головная боль, слабость, миалгии). Будет выражен кожный синдром, суставной, абдоминальный (приступообразные боли в животе, рвота, с примесью крови), выраженный нефритический синдром, может быть поражение центральной нервной системы и периферической нервной системы. В крови выраженное повышение лейкоцитов, повышение нейтрофилов, повышение СОЭ выше 40 миллиметров в час, может быть анемия, снижение тромбоцитов.
Клиническая картина[править | править код]
Как правило, геморрагический васкулит протекает доброкачественно. Обычно болезнь заканчивается спонтанной ремиссией или полным выздоровлением в течение 2-3 недель от момента появления первых высыпаний на коже. В некоторых случаях болезнь приобретает рецидивирующее течение. Возможны тяжёлые осложнения, обусловленные поражением почек или кишечника.
Выделяют несколько клинических форм геморрагического васкулита:
- Простая (кожная) форма;
- Суставная (ревматоидная) форма;
- Абдоминальная форма;
- Почечная форма;
- Молниеносная форма;
- Сочетанное поражение (смешанная форма).
Клинически болезнь проявляется одним или несколькими симптомами:
- Поражение кожи — самый частый симптом[9], относится к числу диагностических критериев заболевания. Наблюдается характерная геморрагическая сыпь — так называемая пальпируемая пурпура, элементы которой незначительно возвышаются над поверхностью кожи, что незаметно на глаз, но легко определяется на ощупь. Часто отдельные элементы сливаются, могут образовывать сплошные поля значительной площади. Иногда отдельные элементы некротизирующиеся.
В дебюте заболевания высыпания могут иметь петехиальный характер.
В начале заболевания высыпания всегда локализуются в дистальных отделах нижних конечностей. Затем они постепенно распространяются на бёдра и ягодицы. Очень редко в процесс вовлекаются верхние конечности, живот и спина.
Через несколько дней пурпура в большинстве случаев бледнеет, приобретает за счёт пигментации бурую окраску и затем постепенно исчезает. При рецидивирующем течении могут сохраняться участки пигментации. Рубцов не бывает никогда (за исключением единичных случаев с некротизацией элементов и присоединением вторичной инфекции).
- Суставной синдром — часто возникает вместе с кожным синдромом, встречается в 59-100 % случаев[7].
Поражение суставов чаще развивается у взрослых, чем у детей.
Излюбленная локализация — крупные суставы нижних конечностей, реже вовлекаются локтевые и лучезапястные суставы.
Характерны мигрирующие боли в суставах, возникающие одновременно с появлением высыпаний на коже. Примерно в четверти случаев (особенно у детей) боли в суставах или артрит предшествуют поражению кожи.
Возможно сочетание суставного синдрома с миалгиями (болями в мышцах) и отёком нижних конечностей.
Длительность суставного синдрома редко превышает одну неделю.
- Абдоминальный синдром, обусловленный поражением желудочно-кишечного тракта, встречается примерно у 2/3 от числа всех больных. Проявляется спастическими болями в животе, тошнотой, рвотой, желудочно-кишечным кровотечением (умеренно выраженные, не опасные кровотечения встречаются часто — до 50 % случаев; тяжёлые — реже, опасные для жизни — не более чем в 5 % случаев). Возможны такие тяжёлые осложнения, как инвагинация кишечника, перфорация, перитонит.
При эндоскопическом исследовании обнаруживают геморрагический или эрозивный дуоденит, реже эрозии в желудке или в кишечнике (локализация возможна любая, включая прямую кишку).
- Почечный синдром: распространённость точно не установлена, в литературе значительный разброс данных (от 10 до 60 %). Чаще развивается после появления других признаков болезни, иногда через одну — три недели после начала заболевания, но в единичных случаях может быть первым его проявлением. Тяжесть почечной патологии, как правило, не коррелирует с выраженностью других симптомов.
Клинические проявления поражения почек разнообразны. Обычно выявляется изолированная микро- или макроглобулинурия, иногда сочетающаяся с умеренной протеинурией. В большинстве случаев эти изменения проходят бесследно, но у некоторых больных может развиться гломерулонефрит[9]. Возможно развитие нефротического синдрома.
Морфологические изменения в почках варьируют от минимальных до тяжёлого нефрита «с полулуниями». При электронной микроскопии выявляются иммунные депозиты в мезангии, субэндотелии, субэпителии, в клубочках почек. В их состав входят IgA, преимущественно 1-го и реже 2-го субкласса, IgG, IgМ, С3 и фибрин.
- Поражение лёгких: встречается в единичных случаях. Описаны больные с лёгочным кровотечением и лёгочными геморрагиями.
- Поражение нервной системы: встречается в единичных случаях. Описаны больные с развитием энцефалопатии, с небольшими изменениями в психическом статусе; могут быть сильные головные боли, судороги, кортикальные геморрагии, субдуральные гематомы и даже инфаркт мозга. Описано развитие полинейропатии.
- Поражение мошонки: встречается у детей, не чаще 35 %, и сводится к отёку мошонки (что связывают с геморрагиями в её сосуды).
Молниеносная форма. В её основе лежит гиперергическая реакция, развитие острого некротического тромбоваскулита. Заболевание чаще развивается на первом-втором году жизни через 1-4 недели после детской инфекции (ветряная оспа, краснуха, скарлатина и т. д.). Характерны симметричные обширные кровоизлияния, некрозы, появление цианотичных участков кожи (кисти, стопы, ягодицы, лицо), имеющих сливной характер. В дальнейшем возможно развитие гангрены кистей и стоп, развитие комы, шока.
Особенности геморрагического васкулита у детей:
- Выраженность экссудативного компонента;
- Склонность к генерализации;
- Ограниченный ангионевротический отек;
- Развитие абдоминального синдрома;
- Острое начало и течение заболевания;
- Склонность к рецидивирующему течению.
Офтальмологические проявления: массивные кровоизлияния под кожу век и конъюнктиву; иногда кровоизлияния в сетчатку, радужку, мягкие ткани глазницы (образуется экзофтальм и застойный сосок зрительного нерва); гипертоническая ретинопатия на фоне поражения почек.
Лабораторные признаки[править | править код]
Неспецифичны. Важным признаком, позволяющим заподозрить заболевание, является увеличение концентрации IgA в сыворотке крови.
У 30 % — 40 % больных обнаруживается РФ.
У детей в 30 % случаев наблюдается увеличение титра АСЛ-О.
Повышение СОЭ и СРБ коррелируют со степенью активности васкулита.
Диагностические критерии[править | править код]
Существуют признанные международным сообществом ревматологов классификационные критерии геморрагического васкулита, которые на протяжении многих лет (с 1990 г.) успешно используются в диагностике[10].
Их четыре, каждому даётся чёткое определение.
- Пальпируемая пурпура. Слегка возвышающиеся геморрагические кожные изменения, не связанные с тромбоцитопенией.
- Возраст менее 20 лет. Возраст начала болезни менее 20 лет.
- Боли в животе. Диффузные боли в животе, усиливающиеся после приёма пищи. или ишемия кишечника (может быть кишечное кровотечение).
- Обнаружение гранулоцитов при биопсии. Гистологические изменения, выявляющие гранулоциты в стенке артериол и венул.
Наличие у больного 2-х и более любых критериев позволяет поставить диагноз с чувствительностью 87,1 % и специфичностью 87,7 %.
Предложены и другие системы классификационных и дифференциально-диагностических критериев[11][12].
Лечение[править | править код]
Во-первых, необходима диета (исключаются аллергенные продукты).
Во-вторых, строгий постельный режим.
В-третьих, медикаментозная терапия (антиагреганты, антикоагулянты, кортикостероиды, иммунодепрессанты-азатиоприн, а также антитромботическая терапия).
Применяют следующие препараты:
- дезагреганты — курантил по 2—4 миллиграмма/килограмм в сутки, трентал внутривенно капельно.
- гепарин в дозировке по 200—700 единиц на килограмм массы в сутки подкожно или внутривенно 4 раза в день, отменяют постепенно с понижением разовой дозы.
- активаторы фибринолиза — никотиновая кислота.
- При тяжелом течении назначают плазмаферез или терапию глюкокортикостероидами.
- В исключительных случаях применяют цитостатики, такие, как Азатиоприн или Циклофосфан.
В основном течение заболевания благоприятное, и иммуносупрессивная или цитостатическая терапия применяется редко (например, при развитии аутоиммунного нефрита).
Дети обязательно находятся на диспансерном учёте. Проводится в течение 2-х лет. Первые 6 месяцев больной посещает врача ежемесячно, затем — 1 раз в 3 месяца, затем — 1 раз в 6 месяцев. Профилактику проводят при помощи санации очагов хронической инфекции. Регулярно исследуют кал на яйца гельминтов. Таким детям противопоказаны занятия спортом, различные физиопроцедуры и пребывание на солнце.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Нем. Henoch, с ударением на первом слоге.
- ↑ Rapini R. P., Bolognia J. L., Jorizzo J. L. Dermatology (неопр.). — St. Louis: Mosby, 2007. — ISBN 1-4160-2999-0.
- ↑ Насонова, 1959.
- ↑ Насонов и др., 1999, с. 358.
- ↑ 1 2 Насонов и др., 1999, с. 359.
- ↑ 1 2 Насонов и др., 1999.
- ↑ 1 2 Кривошеев О. Г. Опасны ли системные васкулиты? (недоступная ссылка). vasculitis.ru; webcitation.org. Дата обращения 27 апреля 2013. Архивировано 27 апреля 2013 года.
- ↑ Mills J.A., Michel B.A., Bloch D.A. et al. The American College of Rheumatologi criteria for the classification of Henoch-Schönlein purpura // Artr. Rheum. — 1990. — Vol. 33. — P. 1114—1120
- ↑ Насонов и др., 1999, Классификационные критерии геморрагического васкулита, Шилкина Н. П. и соавторы, 1994, с. 363.
- ↑ Насонов и др., 1999, критерии дифференциальной диагностики геморрагического васкулита и васкулита гиперчувствительности, (?)1992, с. 364.
Литература[править | править код]
- Насонова В. А. Геморрагический васкулит (болезнь Шёнлейна-Геноха). — М.: Медицина, 1959.
- Насонов Е.Л., Баранов А.А., Шилкина Н.П. Геморрагический васкулит (болезнь Шёнлейна-Геноха) // Васкулиты и васкулопатии. — Ярославль: Верхняя Волга, 1999. — 616 с.
Ссылки[править | править код]
- Информация о заболевании — информация от Diagnos.ru
- Геморрагический васкулит (недоступная ссылка) (перенесено в Википедию с разрешения автора, текст разрешения в конце статьи)
Источник