Вирусные гепатиты у детей первого года жизни
Гепатит у детей – это воспаление печени, как правило, вирусного происхождения. Поражение печени у детей чаще всего сопровождается гепатитом «А», «В» или «С».
Влияние вируса гепатита на организм ребенка известно давно, а способы лечения активно применяются в условиях современной медицины.
Сегодняшняя наука различает 8 видов вирусов гепатита. Первые 6 обозначаются английскими буквами из алфавита в порядке очередности от «А» до «G». Два оставшихся малоизученных типа имеют написание в виде аббревиатур SEN (по инициалам первого больного, у которого диагностировали этот вирус в 1999 году) и TTV, которым является посттрансфузионный гепатит с кольцевой структурой вируса.
Дети в 75% случаях болеют гепатитом «А», следующими по данным статистики идут вирусы группы «В» и «С». Именно поэтому медицина большое внимание уделяет изучению причин появления этих трех видов и их симптоматике, предлагает разные способы лечения детей.

Разновидности гепатита у детей
Заражение ребенка гепатитом возможно, прежде всего, при проникновении в его организм вирусов. Однако, изменения в работе печени происходят и под влиянием некоторых заболеваний, из-за воздействия токсичных веществ или наличия врожденных патологий. Поражения печени по форме и причинам детских заболеваний традиционно делятся на следующие виды:
- Вирусный гепатит. Данный вид заболевания вызван инфицированием больного вирусом гепатита, имеющим начальную острую форму;
- Хронический гепатит. Инфекционное заражение продолжается более 6 месяцев и может привести к необратимым последствиям, например, к циррозу печени.
Причиной появления хронических заболеваний могут быть врожденные патологии (нарушение обмена веществ), вирусы (чаще всего гепатит группы «В» и «С», Эпштейн-Барр), попадание в организм токсичных веществ, заражение радиацией, реакция на ряд лекарственных препаратов или муковисцидоз.
Видео лечение гепатита у детей
Причины появления гепатита у ребенка
Ребенок может приобрести вирусное заражение печени на самых ранних этапах жизни — во время внутриутробного развития, рождения и в течение первых месяцев жизни.
Вирусом гепатита группы «В» малыши иногда заражаются, находясь в утробе матери. Мать может быть хроническим носителем этого вида гепатита или заболеть им во время беременности на поздних сроках. Инфицирование возможно и во время родовых контактов из-за одновременного появления травм на слизистой мамы и малыша.
Печень плода и новорожденного может пострадать от фетального гепатита. Если мать злоупотребляет алкоголем и наркотиками во время беременности, бесконтрольно принимает медикаменты с гепатоксичными свойствами, имеет цитатогаловирус, токсоплазмоз, переболела во время вынашивания плода краснухой, ветрянкой или сифилисом, то, как правило, поражения печени малышу не избежать.
Гепатитом «С» дети заражаются во время внутриутробного развития или в ходе родов. Наличие хронической формы вируса у беременной может привести к замедлению развития плода или рождению ребенка недоношенным. По данным ВОЗ, через плаценту гепатит от мамы к малышу передается лишь в 3% случаев. Поэтому самыми распространенными путями проникновения инфекции являются — прохождение через родовые пути и грудное вскармливание. При нем заражение возможно через не зажившие трещины на сосках груди и язвочки или ссадины в ротовой полости у ребенка.
После рождения здорового малыша без инфекций в виде гепатитов, родителям не стоит расслабляться. Как и взрослый человек, ребенок может получить вирусы типа «В» и «С» при переливании крови, проведении пункций и уколов нестерильными инструментами. Родителям нужно быть внимательными как в случае поведения этих процедур, так и при контроле за соблюдением детьми элементарных мер гигиены — мытья грязных рук перед едой. Потому что самым распространенным видом является, безусловно, гепатит «А», вирус которого попадает в организм ребенка через ротовую полость. Грязные руки, игрушки и другие предметы быта, которые содержат инфекцию этого типа, становятся прямыми источниками для заражения.
Возбудителем всем известной желтухи, болезни Боткина, является все тот же гепатит «А». Он может передаться ребенку через бытовой контакт с носителем вируса или попадать в пищеварительный тракт фекально-оральным способом. Любые выделения больного человека переносят инфекцию в виде гепатита «А», его молекулы устойчивы к влиянию окружающей среды: он не боится ультрафиолета, многих химических веществ и выживает при температуре +60°С в течение получаса.
Симптомы гепатита у детей
Печень любого человека выполняет одну из множества полезных для организма функций — активное обезвреживание и полное выведение из него вредных веществ. Её клетки с помощью желчи переводят в разряд безвредных все продукты распада, в том числе превращают отработанный им гемоглобин в билирубин, который поступает в кишечник и выводится наружу. Печень участвует во всех видах обменных процессов в организме.
Такой компонент желчи, как билирубин, имеет желто-коричневый цвет, что влияет на обычную окраску каловых масс у ребенка. При поражении печени он не выводится из организма, скапливается и начинает поступать в кровь. Этим объясняются основные симптомы гепатита у детей.
- Желтый цвет кожи, ногтей и склер (белков) глаз из-за большого количества билирубина в крови. Свертываемость крови в виду изменения химического состава изменяется, у больного повышается кровоточивость;
- Светлая окраска кала («белый» кал) из-за неспособности печени выполнять функцию детоксикации организма;
- Коричневый цвет мочи из-за того, что почки начинают брать на себя выведение билирубина;
- Нарушение процессов пищеварения: во рту у ребенка может появляться горечь, иногда наблюдается рвота, метеоризм, может появиться не прекращающаяся изжога.
- Упадок сил и слабость из-за общей интоксикации организма.
При врачебном осмотре дети жалуются на боли или «тяжесть» в правом подреберье, а при пальпации доктор констатирует увеличение печени. Для острой формы вируса характерны резкий скачок температуры тела до 37,5°С, тошнота, рвота, зудящая кожа и, конечно, явная её желтушность.
При хроническом гепатите на теле у ребенка появляются звездочки из лопнувших сосудов, краснеют ладони. Начало болезни может протекать без симптомов или имеет неярко выраженные признаки. Так как при этом процесс развития заболевания идет досрочно долго, то со временем, изменениям подвергаются все системы организма: у ребенка увеличиваются лимфоузлы, появляется боль в суставах, нарушается работа эндокринной системы организма. В печени вместо её родных клеток гепатоцитов, начинает образоваться соединительная ткань, что приводит к развитию фиброза.

Лечение гепатита у детей
Назначения препаратов от вирусного гепатита делает педиатр (или гастроэнтеролог), родители не должны заниматься лечением ребенка, самостоятельно подбирая медикаменты. Врач также может порекомендовать диету, известную как «стол №5», расписать меры для профилактики заболевания на будущее.
Для борьбы с вирусами применяется интерферон, повышающий защитные функции организма, и различные иммуномодуляторы. В лечении детей хорошо зарекомендовали себя противовирусные препараты на основе ламивудина.
Для выведения продуктов распада в качестве помощи для детской печени назначают сорбенты в виде гелей, паст или таблеток активированного угля. Главная цель лечения — восстановление больного органа, поэтому активно используются гепатопротекторы в виде лекарств или БАДов. При застое желчи выписываются желчегонные препараты, часто — природного и растительного происхождения, рекомендуется прием сборов из трав (артишока, бессмертника и др.) Обязателен прием витаминных препаратов, содержащих группы В6 и В12, и спирулины, восполняющие недостаток в детском организме минералов и витаминов.
При хроническом гепатите нужна консультация врача-гепатолога или инфекциониста. В зависимости от причины возникновения заболевания и степени поражения организма они назначают соответствующее лечение.
Профилактика появления гепатита у ребенка
Родители часто задаются вопросом о том, как предупредить возникновение заболевания. Обезопасить малыша помогут прививки от гепатита группы «В» на первом году жизни, и прививки от гепатита группы «А» — по эпидемическим показаниям. К профилактическим мерам относится соблюдение гигиенических норм, правильное питание, исключающее влияние на печень жирных, жаренных и острых продуктов питания. Повышению иммунитета помогают закаливание, физические упражнения и активный образ жизни.
Детский гепатит чаще всего вызывается вирусами гепатита групп «А», «В» и «С», может протекать в острой форме или иметь вид хронического заболевания. Помощь в борьбе с болезнью способны оказать ребенку и его родителям правильно подобранное лечение, следование рекомендациям врача и соблюдение мер по профилактике заболеваний печени.
Внимание! Употребление любых лекарственных средств и БАДов, а так же применение каких-либо лечебных методик, возможно только с разрешения врача.
Источник
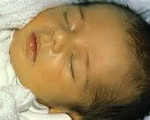
Врожденные гепатиты у детей – это группа гетерогенных заболеваний, возникающих в результате внутриутробного воздействия патогенных факторов на печень плода. Клинически такие патологии могут проявляться холестатическим синдромом, гепатоспленомегалией, отставанием в психофизическом развитии, неврологической симптоматикой. Лабораторная диагностика основывается на определении уровня АлАТ, АсАТ, билирубина, щелочной фосфатазы, HBs- HBe- HBc-антигенов, РСК, ПЦР, ИФА. Основное лечение – этиотропная терапия, коррекция рациона и водно-электролитного баланса. При необходимости проводится патогенетическая фармакотерапия, хирургическая коррекция или трансплантация печени.
Общие сведения
Врожденные гепатиты у детей – это полиэтиологическая группа острых или хронических воспалительных, дистрофических и пролиферативных заболеваний печени, возникающих во внутриутробном периоде либо во время родов. Суммарная распространенность всех форм составляет 1:5 000-10 000. Среди всех новорожденных порядка 15% инфицируются трансплацентарно и 10% – непосредственно во время родов. Вероятность развития врожденного гепатита у детей зависит от этиологического фактора. При остром вирусном гепатите В она составляет до 90%, при HCV-инфекции – около 5%. Прогностически благоприятными формами врожденных гепатитов у детей считаются холестатические, неблагоприятными – с выраженной гепатоцеллюлярной недостаточностью. Во втором случае летальность на первом году жизни достигает 40%.
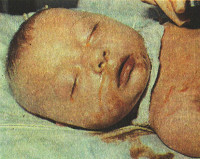
Врожденные гепатиты у детей
Причины врожденных гепатитов у детей
Ведущую роль в этиологии врожденных гепатитов у детей играют вирусные инфекции из группы TORCH: цитомегаловирус, вирусы гепатита В и простого герпеса человека, вирусы Эпштейна-Барр, ECHO, краснухи. Также развитие этой группы патологий могут вызывать перенесенные во время беременности бактериальные и паразитарные заболевания: сифилис, листериоз, туберкулез, токсоплазмоз. К факторам риска со стороны матери относятся бесконтрольный прием медикаментов с гепатотоксическими свойствами, употребление алкоголя, табачных изделий, наркотических веществ. Со стороны ребенка спровоцировать развитие врожденного гепатита у детей могут наследственные ферментопатии: муковисцидоз, галактоземия, дефицит α1-антитрипсина и тирозина. Довольно часто точную этиологию определить не удается. В таком случае устанавливается диагноз идиопатический врожденный гепатит.
Механизм заражения при врожденных гепатитах у детей основывается на трансплацентарной (вертикальной) передаче вирусных или инфекционных агентов от матери к ребенку или их интранатальной аспирации вместе с околоплодными водами. Реже заражение происходит при контакте кожи и слизистых оболочек ребенка с инфицированными родовыми путями. Развитие врожденного гепатита во внутриутробном периоде обычно происходит в III триместре. Риск заражения ребенка в первой половине беременности при остром гепатите В или С составляет до 10%. Воздействие TORCH-инфекций на плод в I-II триместре может привести к спонтанному аборту.
В основе патогенеза врожденных гепатитов у детей помимо структурных изменений гепатоцитов (баллонной или вакуольной дистрофии и др.) лежит холестатический синдром. Его главное морфологическое проявление – имбибиция цитоплазмы желчными пигментами и образование желчных тромбов в начальных отделах внутрипеченочных ходов. Также при врожденных гепатитах у детей возможна гипо- или аплазия внепеченочных отделов желчевыводящих путей, что еще больше усугубляет холестаз.
Симптомы врожденных гепатитов у детей
Сроки возникновения симптоматики врожденного гепатита у детей, а также его клиническая характеристика зависят от этиологии. Идиопатическая форма развивается на протяжении первых 2-10 дней жизни ребенка. Основные проявления – желтушность склер, слизистых оболочек и кожных покровов. Интенсивность может варьировать в течение нескольких суток, после чего кожа приобретает зеленоватый оттенок. Также идиопатический врожденный гепатит у детей может сопровождаться нарушением общего состояния (вялость, апатия), дефицитом массы тела и ее медленной прибавкой, гепатоспленомегалией разной степени выраженности, увеличением живота, асцитом, частой рвотой. Уже с первых дней моча приобретает темный или «кирпичный» цвет, спустя 2-3 недели становится ахоличным кал. В тяжелых случаях врожденных гепатитов у детей наблюдаются неврологические расстройства – снижение тонуса рефлексов, вялые парезы, нарушение актов глотания и сосания. Реже выявляются судороги и менингеальная симптоматика. Длительность заболевания составляет от 14 дней до 3 месяцев. Врожденный гепатит, вызванный HBV-вирусом, имеет аналогичную клиническую картину, однако он дебютирует на 2-3 месяце жизни.
Первые симптомы бактериальных врожденных гепатитов у детей возникают на 2-3 сутки после рождения. Как правило, отмечается субфебрильная или фебрильная температура тела, диарея, увеличение печени. Часто развиваются пневмонии и инфекционно-токсический шок, появляются признаки энцефалита. В зависимости от возбудителя наблюдаются характерные клинические особенности. Для ЦМВ характерны геморрагии, микроцефалия или гидроцефалия, поражения сетчатки, легких и почек. При краснухе отмечается незаращение артериальной протоки, поражение хрусталика и внутреннего уха. Токсоплазмозный врожденный гепатит у детей сопровождается кожными высыпаниями, гидро- и микроцефалией, хориоретинитом. При герпес-вирусном гепатите, помимо других симптомов, возникают высыпания на коже, слизистых оболочках рта и конъюнктивы, а также геморрагический синдром и ДВС-синдром. При заболевании сифилитической этиологии формируется специфическая сыпь на коже и слизистых, обнаруживается периостит.
Диагностика и лечение врожденных гепатитов у детей
Диагностика врожденных гепатитов у детей включает в себя сбор анамнеза, объективное обследование ребенка, лабораторные анализы и инструментальные методы исследования. Анамнестические данные дают возможность определить, в каком возрасте возникли первые признаки заболевания и какими они были. Также они могут указывать на потенциальные этиологические факторы. При физикальном обследовании педиатром внимательно осматриваются все кожные покровы и видимые слизистые оболочки на предмет желтухи и высыпаний. Оцениваются размеры печени и селезенки, размеры живота, определяются возможные неврологические расстройства.
При врожденных гепатитах у детей наблюдаются неспецифические изменения лабораторных анализов. Наиболее информативными являются печеночные трансаминазы – АлАТ и АсАТ, уровень которых значительно повышается. Также отмечается повышение уровня билирубина (как прямой, так и непрямой фракций), щелочной фосфатазы. При исследовании кала удается выявить отсутствие в нем желчи (ахолия), в моче определяется наличие уробилина. В диагностике врожденных гепатитов у детей крайне важными являются вирусологические и иммунологические исследования, которые позволяют установить этиологию заболевания. Среди них используются определение HBs- HBe- HBc-антигенов в крови, Ig M и G при ИФА, бактериальные посевы крови и ликвора, ПЦР и РСК.
Среди инструментальных методов исследования при врожденных гепатитах у детей информативными могут быть УЗИ и биопсия. При ультразвуковом исследовании определяются структурные изменения паренхимы печени, желчного пузыря и желчевыводящих путей. Пункционная биопсия печени используется с целью подтверждения диагноза на фоне нечеткости клинической картины и лабораторных результатов. По данным цитологического исследования тканей печени при врожденных гепатитах у детей может выявляться фиброз, склероз или некроз печеночных ацинусов, наличие гигантских клеток, лимфо- и плазмоцитарная инфильтрация, имбибиция цитоплазмы желчными пигментами.
Специфическое этиотропное лечение врожденных гепатитов у детей осуществляется в соответствии с их этиологией. При идиопатических формах применяется только патогенетическая и симптоматическая терапия. Проводится коррекция рациона ребенка, при подтверждении острой патологии у матери показан перевод на искусственные смеси, в других случаях – грудное вскармливание, нормализация водно-электролитного баланса. Смеси, применяемые у таких детей, должны быть богатыми на триглицериды, кальций, фосфор, цинк и водорастворимые витамины. При наличии холестатического синдрома в рацион ребенка также включают витамины A и E. Помимо коррекции питания могут назначаться гепатопротекторы, желчегонные, глюкокортикостероиды, интерфероны в зависимости от клинической ситуации. При наличии структурных аномалий или атрезии желчевыводящих путей выполняется их хирургическая коррекция. В тяжелых случаях врожденного гепатита у детей показана трансплантация печени.
Прогноз и профилактика врожденных гепатитов у детей
Прогноз при врожденном гепатите у детей зависит от этиологии, тяжести состояния ребенка и эффективности лечения. Показатель смертности на первом году жизни составляет 25-40%. Сюда преимущественно относятся формы, которые сопровождаются выраженной гепатоцеллюлярной недостаточностью. Еще у 35-40% детей формируются хронические заболевания печени и различные осложнения. Наиболее распространенными среди них являются холестатический синдром, синдромы недостаточности витаминов D, E и K, цирроз печени и фиброзирующий хронический гепатит, портальная гипертензия и острая печеночная недостаточность, энцефалопатия, задержка физического развития.
Специфическая профилактика врожденных гепатитов у детей проводится при выявлении у матери в крови HBs-антигенов или подтверждении диагноза острого гепатита. Таким детям уже в первый день жизни осуществляется вакцинация донорскими иммуноглобулинами и рекомбинантной вакциной. В 1 и 6 месяцев показана повторная вакцинация без иммуноглобулинов. Неспецифические профилактические меры включают в себя контроль над используемой донорской кровью и медицинским инструментарием, антенатальную охрану плода, регулярное посещение женской консультации и прохождение соответствующих обследований во время беременности.
Источник


