Алт при кишечных инфекциях
Что такое кишечная инфекция
Кишечная инфекция — это группа заболеваний с преимущественным поражением желудочно-кишечного тракта и сходными симптомами, причиной которых являются бактерии, вирусы, грибы и паразиты.
Заболевание также известно как
Часто встречаются термины «острая кишечная инфекция» или «пищевая токсикоинфекция». Их применяют, когда не установлен возбудитель инфекции. Если возбудитель определен, то используют следующие названия:
- брюшной тиф;
- дизентерия;
- холера;
- эшерихиозы;
- сальмонеллез;
- кишечный иерсиниоз;
- ротавирусная инфекция;
- псевдомембранозный колит;
- ботулизм и другие.
По отделу поражения желудочно-кишечного тракта различают:
- гастрит — поражение с преимущественной локализацией в желудке;
- энтерит — поражение тонкой кишки;
- колит — поражение толстой кишки;
- гастроэнтерит — сочетание гастрита с энтеритом;
- энтероколит — одновременное поражение тонкой и толстой кишок;
- гастроэнтероколит — поражение всех отделов пищеварительного тракта.
Причины
Возбудителями кишечных инфекций могут быть различные микроорганизмы:
- бактерии — шигеллы, сальмонеллы, кишечные палочки и другие;
- вирусы — ротавирус, вирус Норволк, аденовирус, энтеровирус;
- паразиты (простейшие и гельминты) — амебы, лямблии;
- грибы — грибы рода Candida.
Кто в группе риска
- Лица со сниженным иммунитетом (пациенты после химиотерапии, лучевой терапии, больные ВИЧ-инфекцией и другими иммунодефицитами, пациенты после трансплантации органов и тканей, принимающие препараты, которые подавляют иммунитет);
- регулярно питающиеся в местах общественного питания;
- закрытые коллективы — военнослужащие, детские лагеря и сады, учреждения закрытого типа;
- медицинские работники инфекционных больниц и отделений, а также любой персонал, ухаживающий за пациентами с кишечными инфекциями;
- путешественники — при контактах с новыми возбудителями, при ограничении доступности необходимых средств гигиены;
- купающиеся в открытых водоемах, а также некачественно обработанных бассейнах;
- не соблюдающие правила личной гигиены;
- употребляющие в пищу некачественные или необработанные продукты (немытые овощи и фрукты, термически необработанные яйца, мясо и рыбу и т. д.), а также продукты с истекшим сроком годности;
- люди, которые недавно лечились антибактериальными препаратами.
Как часто встречается
По некоторым данным, ежегодно во всем мире регистрируется до 4 миллиардов случаев кишечных инфекций, из них около 2 миллионов заболевших, в том числе детей, погибает от осложнений. Чаще кишечные инфекции встречаются в странах Африки, Азии и Латинской Америки. Это одни из самых распространенных заболеваний в мире.
Симптомы
Основные проявления — симптомы поражения желудка и кишечника:
- диарея — жидкий стул более 3 раз в сутки; кроме консистенции, могут изменяться цвет и запах фекалий, появляться посторонние примеси (кусочки непереваренной пищи, кровь, слизь);
- боли в животе — могут иметь связь с дефекацией, менять интенсивность и локализацию после отхождения стула;
- тошнота, рвота;
- вздутие живота, бурление в кишечнике;
- ложные позывы на отхождение стула.
Симптомы общей интоксикации:
- повышение температуры тела;
- общая слабость;
- отсутствие аппетита.
При сильном обезвоживании бывают спутанность и потеря сознания, судороги, падение артериального давления.
Диагностика заболевания
Врач расспросит об особенностях питания до появления первых симптомов, о похожих симптомах у родственников и коллег, о посещении общественных мест и дальних поездках. Это поможет предположить круг потенциальных возбудителей.
Для установления точной причины кишечной инфекции используют методы лабораторной диагностики:
- Микробиологическое исследование (посев) кала и/или рвотных масс позволяет выявить возбудителя при бактериальных инфекциях.
- Метод полимеразной цепной реакции (ПЦР) в короткие сроки позволяет определять вирусы, чего нельзя сделать микробиологическими методами.
- Серологические методы выявляют в крови, кале, рвотных массах антитела и антигены некоторых патогенных бактерий (сальмонелл, шигелл, кампилобактера и других) и вирусов (цитомегаловирус, ротавирусы, аденовирусы и другие); метод подходит не для всех видов возбудителей и обычно требует оценки результатов в динамике.
- Микроскопическое исследование кала (копрограмма) используется для того, чтобы определить, насколько сильно нарушены функции кишечника, в каком отделе пищеварительного тракта находится очаг воспаления; в некоторых случаях, например при инфекциях, вызванных простейшими, позволяет выявить возбудителя.
- В общем анализе крови выявляются признаки воспалительного процесса — повышение уровня лейкоцитов и изменение лейкоцитарной формулы, повышение СОЭ.
- Исследование концентрации калия, натрия, хлора и других электролитов в крови позволяет оценить тяжесть нарушения водно-электролитного баланса.
- АЛТ, АСТ, билирубин, маркеры повреждения поджелудочной железы (амилаза, липаза) используются для определения вовлеченности в патологический процесс печени и поджелудочной железы.
В качестве дополнительных методов диагностики, чаще всего при подозрении на развитие осложнений, могут применяться:
- эндоскопическое исследование кишечника — для оценки состояния слизистой и биопсии;
- рентгенографическое исследование органов брюшной полости — для диагностики осложненного течения колитов с перфорацией стенки кишки.
Лечение
Цели лечения
- Устранение симптомов заболевания;
- восстановление баланса жидкости и минеральных веществ;
- удаление возбудителя инфекции из организма;
- профилактика осложнений.
Образ жизни и вспомогательные средства
При диарее и рвоте в остром периоде заболевания необходимо:
- употреблять как можно больше жидкости (морсы, несладкий чай, кисели и специальные растворы, например регидрон);
- придерживаться щадящей диеты — избегать горячей и острой пищи, кисломолочных продуктов, винограда, бобовых; пищу желательно принимать мелкими порциями до 5-8 раз в день;
- следует пользоваться отдельной посудой и предметами гигиены.
Лекарства
- Антибактериальные препараты назначают только при выявлении возбудителя инфекции. Однако маленьким детям, пациентам с подозрением на осложнения или с ослабленным иммунитетом врачи могут назначить антибиотики сразу.
- Очень важна борьба с обезвоживанием. Если питья недостаточно, назначают капельницы. Объем необходимой жидкости рассчитывает врач. Продолжать бороться с обезвоживанием нужно до полного прекращения поноса или рвоты.
- Антидиарейные препараты при кишечных инфекциях могут приводить к серьезным побочным эффектам, поэтому их применяют только по назначению врача.
- Противорвотные средства можно принимать при тяжелой неукротимой рвоте. При диарее, которая связана с приемом антибактериальных средств, применяют пробиотики — препараты для восстановления нормальной микрофлоры кишечника.
- Жаропонижающие средства используют при повышении температуры тела выше 38 градусов.
- Сорбенты назначают для уменьшения проявлений интоксикации.
Хирургические операции
Хирургическое лечение может потребоваться только для лечения тяжелых осложнений кишечной инфекции, таких как перфорация стенки кишечника.
Восстановление и улучшение качества жизни
Своевременное и адекватное лечение практически при всех кишечных инфекциях приводит к полному восстановлению качества жизни. После перенесенного заболевания некоторое время полезно соблюдать принципы щадящего питания, постепенно вводить в рацион новые продукты.
Возможные осложнения
- Тяжелое обезвоживание характеризуется потерей жидкости, равной более 10% веса человека. Это опасное для жизни состояние, при котором необходима срочная медицинская помощь.
- Сепсис и септический шок возникают в результате распространения инфекции за пределы желудочно-кишечного тракта с развитием признаков тяжелого нарушения функций других органов. Сепсис лечат в отделении реанимации.
Профилактика
- Гигиена рук после посещения туалета, смены подгузников, до и после приготовления пищи, перед едой, в случаях контакта с животными, мусором.
- При уходе за пациентами с диареей нужно использовать перчатки и спецодежду, мыть руки с мылом или обрабатывать их антисептиками.
- Важно соблюдать правила хранения пищевых продуктов (температура, сроки годности).
- Для профилактики некоторых бактериальных инфекций, а также ротавирусной инфекции существуют вакцины.
Прогноз
При своевременном и адекватном лечении прогноз благоприятный для большинства кишечных инфекций. Поздняя диагностика и начало терапии может привести к развитию осложнений, которые и являются основной причиной редких смертельных случаев. Основная их часть наблюдается в странах с низкой доступностью медицинской помощи. Часто серьезные осложнения развиваются у пациентов с иммунодефицитом или тяжелыми сопутствующими заболеваниями.
К инфекциям с исходно неблагоприятным прогнозом можно отнести кишечные формы листериоза, сибирской язвы, холеру. При этих заболеваниях высока смертность от развития осложнений.
Какие вопросы нужно задать врачу
- С чем предположительно связано развитие кишечной инфекции?
- Может ли диарея у меня быть связана с неинфекционным заболеванием?
- Кто из моего окружения должен обратиться к врачу, даже если нет никаких симптомов?
- Можно ли заразить своих близких?
- Какого режима питания нужно придерживаться в период заболевания?
- Нужно ли принимать антибиотики?
- Какие жидкости можно пить для борьбы с обезвоживанием?
Список использованной литературы
- Andi L Shane, Rajal K Mody, John A Crump, Phillip I Tarr, Theodore S Steiner, Karen Kotloff, Joanne M Langley, Christine Wanke, Cirle Alcantara Warren, Allen C Cheng, Joseph Cantey, Larry K Pickering, 2017 Infectious Diseases Society of America Clinical Practice Guidelines for the Diagnosis and Management of Infectious Diarrhea, Clinical Infectious Diseases, Volume 65, Issue 12, 15 December 2017, Pages e45–e80, https://doi.org/10.1093/cid/cix669.
- Инфекционные болезни : национальное руководство / Под ред. Н.Д. Ющука, Ю.Я. Венгерова. — М. : ГЭОТАР-Медиа, 2009. С. 276-282, 291-1030.
Источник
Аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ) – это ферменты, которые присутствуют в клетках многих органов и тканей. Наибольшее их количество сосредоточено в печени. Норма АЛТ и АСТ у детей разного возраста немного отличается. Повышение этих показателей чаще всего связано с заболеваниями гепатобилиарной системы, однако бывают и другие причины.
Нормы АЛТ и АСТ у детей до года и старше
Ферменты АЛТ и АСТ синтезируются внутри клеток и участвуют в обмене аминокислот. В кровь они попадают в ограниченном количестве. Повышенные показатели в биохимическом анализе говорят о разрушении клеток печени или других органов.
Нормальный уровень АСТ у детей младше 12 месяцев составляет до 36 Ед/л. После года – до 31 Ед/л. Норма АЛТ немного отличается, а именно:
- у детей 1–12 месяцев – до 27 Ед/л;
- у детей старше 1 года – до 22 Ед/л.
У детей отличий в зависимости от пола нет. У взрослых мужчин нормальные значения выше.
Причины повышения показателей
Если у ребенка значительно повышены уровни обоих ферментов, можно заподозрить массовую гибель клеток печени. Такое бывает при:
- вирусных гепатитах А, В, С;
- отравлении;
- прогрессирующих опухолях печени;
- циррозе.
Увеличенные на 5–10 единиц показатели часто связаны с приемом токсических медикаментов, например антибиотиков.
Если повышен у ребенка только уровень АЛТ, то, скорее всего, имеются проблемы с гепатобилиарной системой. К менее вероятным причинам относятся:
- острая аноксия;
- сердечная недостаточность;
- мышечная дистрофия;
- инфаркт миокарда;
- выраженный панкреатит;
- тяжелые ожоги.
Повышение уровня АСТ при нормальном уровне АЛТ не всегда связано с проблемами с печенью. Такое бывает:
- при воспалительных патологиях миокарда и сердечных мышц;
- инфаркте;
- дерматомиозите;
- гипотиреозе;
- кишечной непроходимости.
Реже это указывает на цирроз, острый гепатит, метастазы в печени. У взрослых женщин уровень аспартатаминотрансферазы увеличивается на фоне беременности.
К другим причинам отклонений от нормы относятся:
- повышение уровня глюкозы при сахарном диабете;
- гормональные сбои;
- высокий уровень холестерина;
- ожирение;
- затяжные стрессы;
- неправильное питание;
- гельминтозы.
При хронических гепатитах В и С трансаминазы остаются в пределах референсных значений или немного повышаются.
Превышение нормы АЛТ и АСТ у детей бывает из-за множества причин
Патологии, при которых уровень ферментов снижается
Уменьшение уровня трансаминаз в крови встречается реже. АСТ и АЛТ ниже нормы наблюдается:
- при недостатке витамина В6;
- почечной недостаточности;
- пониженной концентрации пиридоксальфосфата, кофермента аминотрансфераз.
Иногда отклонение связано с уменьшением количества клеток, синтезирующих ферменты, например, при обширных некрозах органов, хронических гепатитах.
Подготовка к исследованию
Забор крови проводится утром, натощак. За 2–3 дня до посещения лаборатории стоит воздержаться от употребления тяжелой пищи: жирного, жареного, продуктов, содержащих большое количество сахара, и приема медикаментов.
На уровень АСТ и АЛТ влияет прием следующих препаратов:
- изониазида;
- фуросемида;
- цианокита;
- сульфасалазина;
- сульфапиридина;
- добезилата кальция;
- доксициклин.
Фтористые соединения и цитрат ингибируют действие фермента. Применять такие средства до анализа нежелательно.
Дополнительное обследование
Для постановки диагноза данных биохимического анализа недостаточно. Часто эти показатели остаются в пределах нормы при серьезных нарушениях или незначительно повышаются на фоне полного благополучия. Необходимость дальнейшего обследования определяется в зависимости от ситуации. Его рекомендуется продолжить при наличии жалоб и плохой наследственности.
При подозрении на патологии печени назначается:
- УЗИ органов брюшной полости;
- клинический анализ крови;
- лабораторные исследования, оценивающие уровень альбумина и билирубина.
Если у ребенка есть признаки проблем с сердцем, делают УЗИ и электрокардиограмму (ЭКГ). Для оценки свертываемости проводят коагулограмму.
Для диагностики почечных нарушений сдают общий анализ мочи, оценивают уровень креатинина, осматривают парный орган при помощи УЗИ и рентгена с контрастом.
В список дополнительных исследований входит:
- анализ на сахар для исключения сахарного диабета;
- скрининг вирусных гепатитов. При наличии антител к инфекции назначают дополнительные методы диагностики;
- соскоб на энтеробиоз для выявления паразитов;
- фиброскан для оценки степени фиброза;
- биопсию печени – при подозрении на онкологию.
Самостоятельная расшифровка результатов анализов малоинформативна, поскольку при оценке показателей учитывается не только их значение, но и соотношение.
Выводы
Незначительные отклонения АЛТ и АСТ у малышей до года не всегда говорят о болезни. При сильном повышении показателей стоит продолжить обследование и выяснить причину, поскольку ранняя диагностика и лечение помогают решить большинство проблем до развития осложнений.
Читайте также: норма АЛТ и АСТ у женщин
Источник
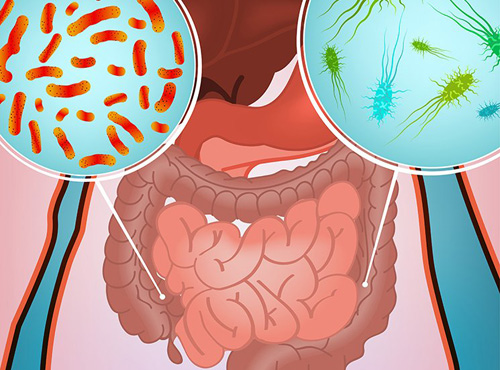
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
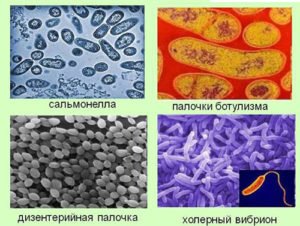
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
- бактериальные;
- вирусные;
- протозойные.
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
Общие симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Специфические симптомы
| Кишечная инфекция | Специфические симптомы |
| Ботулизм |
|
| Сальмонеллез |
|
| Дизентерия |
|
| Эшерихиоз |
|
| Брюшной тиф |
|
| Паратифозные инфекции |
|
| Ротавирусная инфекция |
|
| Аденовирусная инфекция |
|
| Энтеровирусная инфекция |
|
Пути передачи кишечных инфекций
-
 Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.
Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций. - Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:
-
 Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.
Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев. - Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.
Диета
 При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Препараты
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
-
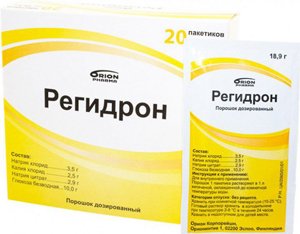 Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально. - Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
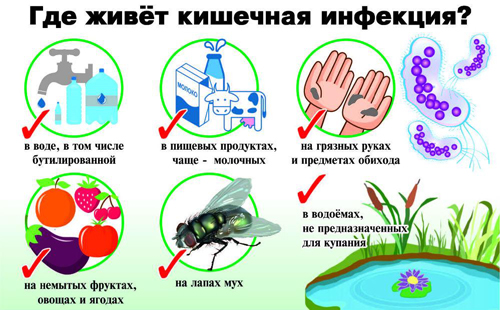
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Источник