Артрит при циррозе печени
Может ли цирроз печени либо другие патологические изменения этого органа влиять на суставы, вопрос, который нередко звучит из уст пациентов в кабинете ревматолога. Спровоцировать болезни суставов способны различные нарушения в человеческом организме, в частности, на состояние костно-мышечной системы влияют неполадки в работе печени. Крупнейшая пищеварительная железа, отвечающая за выработку желчи, призвана обезвреживать токсические вещества, переизбыток которых негативно отражается на многих внутренних органах и системах организма, не оставляя без внимания и подвижные соединения костей скелета.
Взаимосвязь заболеваний печени и суставов
Печень является многофункциональным органом, который принимает участие более чем в 500 различных реакциях. Пищеварительная железа выполняет следующие функции, важные для человеческого организма:
- фильтрует кровь и создает запасы витаминов, гемоглобина, сахара;
- выступает защитой от проникновения ядовитых и вредоносных веществ;
- вырабатывает желчь, которая необходима для расщепления и переваривания жиров, содержащихся в пище;
- ликвидирует большинство гормонов.
Нарушенная деятельность печени опасна загрязнением организма.
Таким образом, сторонники Аюрведы аргументируют связь больных суставов и печени тем, что патологии костно-мышечной системы нередко являются результатом зашлакованности организма. В связи с этим, проблемы с фильтрационным органом и как следствие недостаточный контроль обменных процессов в хрящевой ткани — одна из основных причин возникновения болей в мышцах и суставах, которым предшествует разрушение соединительнотканных структур костных сочленений.
 Болезни печени приводят к нарушению кровотока.
Болезни печени приводят к нарушению кровотока.
Здоровый орган содержит специфические клетки, которые синтезируют вещество, поступающее по лимфе и кровяной жидкости к суставам. Этот элемент способствует регенерации и восстановлению хрящевой ткани, а также улучшает кровоснабжение костно-мышечного аппарата. Однако если «строительного материала» в крови недостаточно, то ухудшается питание суставов и в результате под воздействием постоянных нагрузок, они начинаются крушиться. Кроме этого, плохая работа печени влияет и на межпозвонковые хрящи, которые начинают разрушаться, а позвонки, смещаясь, зажимают нервные окончания. Итогом этого являются различные заболевания.
Вернуться к оглавлению
Чем грозят проблемы с печенью?
Увеличение печени — опасное патологическое состояние, которое негативно отражается на функциональности многих органов и систем человеческого организма. Нередко на фоне печеночных болезней у больного развивается ревматоидный артрит, при котором сильно болят суставы, отмечается утренняя скованность и затекание тела. Значительно ухудшается общее самочувствие, повышается температура тела, ухудшается аппетит, и пациенты жалуются на постоянную слабость. Кроме ревматоидного артрита, нередко у больных с патологиями печени развивается спондилоартроз. При этом недуге людей беспокоит выраженная боль в позвоночнике, после чего становится трудно передвигаться и совершать движения.
Вернуться к оглавлению
Лечебные мероприятия
 Лечебная диета очистит организм от шлаков и токсинов.
Лечебная диета очистит организм от шлаков и токсинов.
Для торможения развития суставных заболеваний, в первую очередь, необходимо предпринять меры, чтобы перестала болеть печень — главная виновница проблем с опорно-двигательным аппаратом. Для этого рекомендуется придерживаться следующих рекомендаций:
- Наладить режим питания, увеличив количество трапез до 5-ти раз в сутки. При этом порции должны быть небольшими, чтобы не перегружать желудок.
- Сократить потребление жирной пищи, заменив животные жиры растительными.
- Заменить сдобу хлебом крупного помола, каши и картофель — овощами, шоколад и прочие сладости — сухофруктами, фруктами.
- Отказаться от ночного приема пищи. Последняя трапеза должна быть за 4 часа до сна.
Кроме этого, важно регулярно принимать медикаментозные препараты, которые улучшают функционирование печени и защищают ее клетки от негативного воздействия окружающих факторов.
Чтобы не допустить развития осложнений суставных патологий, не следует затягивать с лечением. Поэтому вместе с мероприятиями, направленными на улучшение состояния печени нужно приступить и к борьбе с болезнями суставов. Унять боль и снять воспалительный процесс под силу нестероидным противовоспалительным средствам. Вместе с местным лечением отличные результаты показывает физиотерапия.
Вернуться к оглавлению
Профилактика
Предупредить болезни печени и не дать пострадать суставам можно с помощью несложных мероприятий. Всем людям без исключения рекомендуется следить за своим питанием и образом жизни. Еда должна быть не только вкусной, но и полезной, спорт — в меру, без лишних интенсивных нагрузок на костно-мышечный аппарат. Помимо этого, важно следить за здоровьем и своевременно обращаться к врачу.
Источник
Комментарии
Опубликовано в журнале:
Научно-практическая ревматология »» N 1 2001 Наблюдения из практики
УДК: (616.72-002.77):611.36 Т.И. Злобина, Е.С. Маслова, Л.Н. Горячкина, *С.С. Голубев
Иркутский городской ревматологический центр
* Иркутский областной диагностический центр
Резюме
Описаны два случая аутоиммунного гепатита. В первом случае наличие симметричных артритов, высокого ревматоидного фактора послужило основанием для ошибочного диагноза ревматоидного артрита (РА). Гепатомегалия, повышение уровней аминотрансфераз и острофазовых показателей расценивались как системные проявления РА. Морфологическое исследование биоптата печени позволили верифицировать аутоиммунный гепатит. Во втором случае полиморфизм клинических проявлений привел к ошибочной диагностике смешанного заболевания соединительной ткани. Смерть больной наступила от кровотечения из варикозно расширенных вен пищевода. На аутопсии печени выявлена картина микро- и макронодуллярного цирроза печени.
Ключевые слова: аутоиммунный гепатит, ревматоидный артрит, смешанное заболевание соединительной ткани
Хронические диффузные заболевания печени (ХДЗП) любой этиологии часто сопровождаются внепеченочными (системными) проявлениями. Системные проявления иногда возникают задолго до клинически выраженного поражения печени, в то время как печеночные признаки впервые выявляются на стадии цирроза печени. ХДЗП в течение нескольких лет могут протекать под маской различных аутоиммунных заболеваний. Наибольшее разнообразие системных проявлений характерно для хронического аутоиммунного гепатита (ХАГ). В клинической практике ревматолога нередко встречаются «ревматологические» синдромы ХДЗП. Обсуждая эту проблему, считаем интересным привести следующие клинические наблюдения:
1. У больной К., 54 лет, в 44 года появились рецидивирующие нестойкие артриты мелких суставов кистей с ускорением СОЭ до 47 мм в час. На протяжении нескольких лет отмечались полинейропатии, слабость. Больная наблюдалась эндокринологом с диагнозом аутоиммунный тиреоидит. В дальнейшем развилась картина ревматоидоподобного артрита с выраженными экссудативными проявлениями со стороны мелких суставов кистей, коленных и голеностопных суставов. Полиартрит сопровождался лихорадкой до 38°С и кожным васкулитом с геморрагической петехиальной сыпью на голенях, эритематозными высыпаниями на туловище, ревматоидными узелками в затылочной области головы, а также увеличением печени (+ 4 см) и селезенки (+ 2 см). При лабораторном исследовании: СОЭ 62 мм в час, умеренная анемия (эритроциты 3,4х1012, гемоглобин 109 г/л), РФ 1:80 в реакции Ваалер-Роузе. Белковые фракции: общий белок 101,0 г/л, альбумины 15,2 г/л, глобулины 85,8 г/л (гамма-глобулины 56,5 г/л). В анализах мочи — изолированная протеинурия 0,066-0,165 г/л.
Увеличение печени и селезенки было расценено как гепатолиенальный синдром у больной с ревматоидным артритом (РА). Через месяц от начала лечения (нестероидными противовоспалительными и глюкокортикостероидными препаратами) полиартрит и васкулит купированы, сохранялись незначительные артралгии. В последующие годы наблюдалось несколько эпизодов лихорадки до 39°С по 7-10 дней, один из них сопровождался пневмонитом, прогрессировало похудание (потеря веса составила 25 кг), появился умеренный синдром Рейно, ксеростомия. Лабораторные данные: СОЭ до 56 мм в час, гипоальбуминемия до 14,9 г/л, гиперглобулинемия 79,5 г/л, гипер-гамма-глобулинемия 56,9 г/л, снижение протромбинового индекса до 50%. Трансаминазы: АлАТ 91,2, АсАТ 58,3 ед (N 40); билирубин 8,1 мкм/л, прямой — отр., непрямой — 8,1 мкм/л; щелочная фосфатаза 0,95-2,35, тимоловая проба 17,4-43,3 ед, HBsAg отр. Отмечалась высокая иммунологическая активность заболевания: ЦИК 440-542 ед.; РФ 1:640, положительный LE-тест.
Появление признаков печеночной недостаточности явилось основанием для детального обследования печени и верификации диагноза РА, тем более, что за 4 года признаки эрозивного артрита не прогрессировали. На ультразвуковом исследовании выявлено увеличение печени и селезенки, структура печени диффузно неоднородна; диаметр воротной вены 15 мм, селезеночной 8 мм. На сканограмме печени размеры ее увеличены, контуры неровные, накопление радионуклида неравномерное, в селезенке — резко повышено. При лапароскопическом исследовании: печень значительно увеличена, правая доля достигает уровня пупка, фиброз капсулы, селезенка занимает все левое подреберье. Париетальная брюшина с усиленным сосудистым рисунком. Проведенная биопсия печени выявила картину хронического аутоиммунного гепатита с начальными признаками цирроза. Гистологическое исследование: множество ступенчатых некрозов, обилие лимфоплазмоцитарных инфильтратов с преобладанием плазматических клеток, образующих на отдельных участках розетки. В портальных трактах сформированные лимфоидные фолликулы, макрофаги и фибробласты с развитием соединительной ткани, врастающей на отдельных участках в дольки, начало формирования «ложных долек».
Таким образом, ХАГ диагностирован у больной через 10 лет с момента появления первых признаков болезни. Длительное время заболевание печени протекало под маской различных ревматологических синдромов. Стало очевидным, что многочисленные системные проявления в виде ревматоидоподобного артрита, васкулита, полинейропатии, лихорадки, пневмонита, нефрита, тиреоидита, синдромов Рейно и Шегрена были аутоиммунными проявлениями хронического гепатита.
2. Б-ая Т.Н., 38 лет, поступила в ревматологический центр с подозрением на overlap синдром. При поступлении состояние больной тяжелое: лихорадка до 39°С, питание пониженное, эритема лица с десквамативными элементами и корочками, параорбитальный отек с эритемой верхнего века, гиперпигментация кожи туловища с отдельными участками депигментации на груди и животе, тотальная алопеция, индуративный отек кистей, предплечий, капилляриты ладоней, дигитальный ангиит с точечными некрозами на кончиках пальцев рук, ангулярный стоматит, отсутствие передних зубов. Больная обездвижена из-за слабости и болей в мышцах: самостоятельно не может поднять голову, ноги без помощи рук, сесть в постели. Отмечалась небольшая тахикардия (ЧСС 92 в 1 мин.), АД в норме. В легких выявлена правосторонняя пневмония с выпотным плевритом. Печень увеличена, выступая из-под реберной дуги на 3 см. Значительные отеки на ногах, пояснице, лице, небольшой асцит. На ФГДС — эрозивно-язвенный эзофагит. При обследовании: анемия: гемоглобин 73 г/л, эритроциты 2,5х1012; тромбоциты в норме, СОЭ 70 мм в час; суточная протеинурия 1,0 г/сут, явления почечной недостаточности: мочевина 24, 9 ммоль/л, креатинин 164 мкм/л. Белковые фракции: альбумины 23,2 г/л, глобулины 62,7 г/л, гамма-глобулины 44,2 г/л. ЦИК 128 ед., положительный LE-тест, комплемент снижен до 40 ед.; билирубин, трансаминазы в норме. Из анамнеза: в течение 3-х лет преходящие артриты, артралгии коленных суставов и мелких суставов кистей и стоп. Полгода назад возникли «волчаночная» эритема лица, гиперпигментация кожи, тотальная алопеция головы, выпало 6 зубов. За месяц до госпитализации развился отечный синдром.
Клиническая картина указывала на системное заболевание соединительной ткани (СЗСТ), однако полиморфизм признаков не укладывался в рамки одной нозологической формы: отмечался нефрит с нефротическим синдромом и почечной недостаточностью, резко положительный LE-тест, «волчаночная» эритема, имелись проявления полимиозита, кожного и дигитального ангиита, явления склеродермо-подобного поражения кожи. Это явилось основанием для постановки диагноза смешанного заболевания соединительной ткани с признаками СКВ, ССД и дерматомиозита.
На проведение интенсивной терапии, включающей: 3 плазмафереза, 2 пульс-терапии (ПТ) метипредом в дозе 1000 и 750 мг, и пероральный прием преднизолона 60 мг/сут. больная отреагировала положительно: через 4 недели исчезли отеки, темная окраска кожи, кожный васкулит, прошли явления полимиозита и плевропневмонии, купирована лихорадка, нормализовалась СОЭ. На фоне удовлетворительного состояния у больной развился тубуло-интерстициальный компонент нефрита с полиурией (диурез 3-4,5 л в сутки) и полидипсией, депрессией удельного веса мочи (1001-1010). На фоне лечения преднизолоном через 2 недели диурез и удельный вес мочи восстановились, исчезла протеинурия. Больная была переведена на амбулаторное лечение. Через 3 месяца она прекратила прием преднизолона. Через год больная поступила в ревматологическое отделение с выраженной кахексией и гипотрофией мышц, иктеричностью кожи, асцитом, расширенной венозной сетью на коже живота и передней грудной стенке, увеличением печени (печень плотная, с острым краем выступала на 2 см ниже края реберной дуги). При обследовании: гемоглобин 101 г/л, эритроциты 2,8х1012; билирубин 64,8 мкм/л, прямой — 35,1, непрямой — 29,7; АсАТ 0,85, АлАТ 0,40 мккат/л (N 0,06-0,14). HBsAg отр.; холестерин 6,6 ммоль/л, b-липопротеина 28 ед; белковые фракции: альбумины 12,8 г/л, глобулины 87,2 г/л, гамма-глобулины 59,5 г/л; протромбиновое время 50%; креатинин крови 0,15 ммоль/л. Анализ мочи без патологии.
При данной госпитализации не вызывало никаких сомнений наличие у больной цирроза печени с явлениями портальной гипертензии. Проведенная лапароскопия подтвердила данный диагноз: в брюшной полости определялась жидкость с желтовато-зеленым оттенком, печень у края реберной дуги серо-бурого цвета, поверхность неровная, множественные белесоватые образования от 0,5 до 1,0 см в диаметре. Глиссонова капсула с фиброзом по краю, спаечный процесс между диафрагмальной поверхностью печени и париетальной брюшиной. Серозный покров желудка, кишечника, большого сальника, париетальной брюшины с выраженным сосудистым рисунком.
Через полгода наступила смерть от кровотечения из варикозно-расширенных вен пищевода. Морфологические изменения печени на аутопсии соответствовали микро- и макронодуллярному циррозу печени умеренной степени активности: в печени наличие мелких и крупных «ложных долек», узлов-регенератов, выраженная диффузная крупнокапельная жировая дистрофия гепатоцитов, в портальных трактах лимфоцитарная инфильтрация с умеренной плазматизацией и формированием фолликулов, диффузная нейтрофильная инфильтрация. Имелось интенсивное разрастание грубо-волокнистой соединительной ткани со значительным утолщением серозных листков (брюшины в верхнем этаже брюшной полости, плевры и перикарда) с формированием множественных спаек.
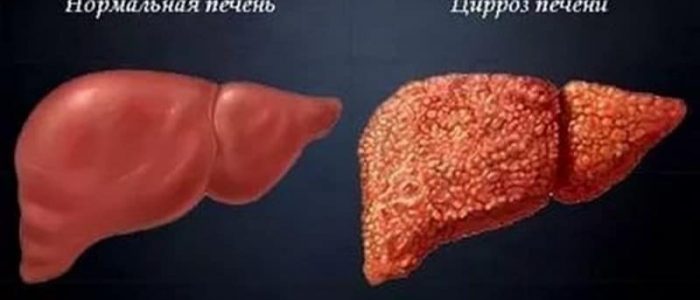
Как выяснилось позже, больная более 10 лет страдала алкоголизмом, который привел к развитию алкогольного (мелкоузлового) цирроза печени, осложненного варикозным расширением вен пищевода и желудка, кровотечением и острой постгеморрагической анемией, явившейся непосредственной причиной смерти. Наличие на вскрытии смешанного микро-макронодуллярного цирроза печени с характерными морфологическими проявлениями указывает на аутоиммунный фактор в механизме повреждения печени.
Особенностью случая является поздняя диагностика ХДЗП, клинические проявления которого при первой госпитализации были вытеснены яркими внепеченочными аутоиммунными проявлениями, протекающими под маской ревматологических синдромов, что послужило основанием для постановки первичного диагноза СЗСТ.
ЛИТЕРАТУРА.
1. Апросина З.Г. Хронический активный гепатит как системное заболевание. М., Медицина, 1981.
2. Радченко В.Г., Шабров Л.В., Нечаев В.В. Аутоиммунный гепатит. Хр. заболевания печени. — С-Петербург, 2000, 66-68.
3. Подымова С.Д. Хр. аутоиммунный гепатит. Болезни печени. М., Медицина, 1993, 229-240.
4. Уэндс Дж. P., Кофф P.С., Иссельбахер К. Дж. Хр. гепатит. Вн. болезни под редакцией Е. Браунвальда и др., книга 7, 237-243.
5. Апросина З.Г. Аутоиммуиный гепатит. Рос. журн. гастроэнтерологии. 1998, VIII, 47-55.
6. Апросина З.Г. Аутоиммунный гепатит. Информационный бюллетень. 1998, 3-4 (4), 12-20.
Summary
Two case of autoimmune hepatitis are described. In the 1st case the presence of symmetrical arthritis, high rheumatoid factor led to erroneous diagnosis of rheumatoid arthritis (RA). Hepatomegalia, increasing of aminotransferase levels and acute phase indices were interpreted as systemic manifestations of RA. Morphologic studies of hepatic bioptates allowed us to verificate autoimmunic hepatitis. In the 2nd case polymorphism of clinical manifestations led to diagnosis of diffuse connective tissue disease. Lethal outcome in this patient was due to intestinal hemorrhage from varicose dilated essophageal veins. During autopsy of the liver the picture of micro- and macronodular hepatic cirrhosis was revealed.
Key words: autoimmunic hepatitis, rheumatoid arthritis, diffuse disease of connective tissue
Поступила 2.10.2000 г.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
По данным ВОЗ, распространение цирроза печени в современном мире достигло огромного количества: около сорока случаев на сто тысяч населения. Чаще страдают мужчины в возрасте от тридцати пяти до пятидесяти лет. Летальный исход чаще всего наблюдается при достижении пациентом возраста 45-50 лет. Из этой статьи вы узнаете о причинах необратимых повреждений печени, о видах цирроза печени и лечении.
Функции печени в человеческом организме
Это довольно большой орган. Масса здоровой печени у мужчины ростом 180 см около полутора килограммов. Располагается в области правого подреберья. Имеет две доли: правую и левую. Печень имеет ячеистую структуру. Такое устройство и обусловливает удивительные способности этого органа к самовосстановлению. Количество ячеек — около полумиллиона. Они разделены между собой тонкими перепонками из соединительной ткани, через них проходят желчевыводящие пути и артерии. Они играют важную роль при формировании цирроза.
Печень прокачивает огромное количество крови. За одну минуту — в среднем около литра.
Человеческая печень — это, по сути, «завод» по жизнеобеспечению организма. При ее заболеваниях страдают все системы.
Роль печени в обмене веществ
Благодаря функции печени в человеческом организме осуществляются следующие процессы:
- Синтез трех важнейших нутриентов — белков, жиров, углеводов.
- Печень — это один из этапов выработки тиреотропных и половых гормонов как у мужчин, так и у женщин.
- Из поступившей глюкозы синтезируется энергия.
- Происходит обезвреживание токсических и ядовитых веществ (в том числе продуктов распада этанола при злоупотреблении алкогольными напитками).
- Образуются форменные элементы крови.
- Зарождаются клетки иммунитета.
- Синтез желчи и некоторых незаменимых ферментов для обеспечения здорового пищеварения.
Какие процессы происходят при циррозе
Утолщение, закостевание и разрастание соединительной ткани между ячейками органа — это и есть процесс цирроза. Эти уплотнения начинают со временем сильно сдавливать кровеносные сосуды, вызывая нарушение нормального кровообращения в органе.
Со временем ячейки печени становятся бугристыми, плотными новообразованиями, не способными выполнять все задачи здоровой печени. По сути, идет перерождение и отмирание органа частями. Позже, на поздних стадиях, начинают образовываться так называемые ложные дольки, которые на УЗИ неопытные специалисты могут перепутать с гемангиомами и прочими новообразованиями.
Прогноз при цирротической болезни
Если цирроз появился, возможно только приостановить его развитие. Полностью излечить его невозможно. В редких случаях так называемого исцеления от цирроза были совершены ошибки в диагностике. Виды цирроза печени и лечение тесно взаимосвязаны: без постановки точного диагноза благополучный исход маловероятен.
Часто пациенты относятся к диагнозу легкомысленно и продолжают выпивать и вести опасный для здоровья образ жизни. Это неминуемо приведет к летальному исходу.
По каким причинам появляется эта болезнь
Причины появления этого серьезного смертельного заболевания хорошо изучены. Очень часто сами пациенты в течение долгих лет провоцируют появление этого недуга неправильным питанием и склонностью к злоупотреблению спиртными напитками. Виды цирроза печени и патологическая анатомия органа будут рассмотрены чуть позже.
- Хронический алкоголизм является провоцирующим фактором в 68% случаев у мужчин и 76% у женщин. Цирротические изменения в печени, характерные для первой стадии, начинают формироваться при ежедневном употреблении 50 и более миллилитров спирта уже через пять лет. Неважно, что пьет пациент — будь то пиво, дорогие вина, изысканные коньяки. Во всех этих напитках содержится этанол, который всегда ведет к необратимым изменениям в печени.
- Хронический вирусный гепатит тоже часто является предшественником цирротических изменений в органе.
- Причиной цирроза печени у молодых в ряде случаев является употребление синтетических наркотиков.
- Вследствие перенесенного гепатита А часто возникает так называемый аутоиммунный гепатит. Вызывается нарушением распознавания чужеродных агентов и разрушением своих клеток печени. Острый аутоиммунный процесс превращается в хронический и становится причиной появления мелкоузлового цирроза.
- Проблемы с функционированием желчного пузыря тоже могут привести к циррозу. Тут уже основную роль играет соблюдение пациентом диеты (стол № 5). Нарушения желчевыделения в 7% случаев являются причиной цирротической болезни.
- Бывает, что причиной развития заболевания становится лечение химиотерапией и прочими высокотоксичными лекарствами. Печень не справляется с нагрузкой, и соединительная ткань начинает перерождаться.
- Наследственные нарушения, патологии обмена веществ, проблемы с усвоением железа, натрия, хлора, ферментной недостаточностью, образованием гликогена, муковисцидоз.
- Перенесенные эхинококкоз, бруцеллез, токсоплазмоз даже после лечения могут привести к перерождению тканей печени.
Первые симптомы и проявления цирроза
Сразу стоит насторожиться людям, которые неумеренны в употреблении алкогольных напитков. Они попадают в особую группу риска развития цирроза. Этой категории пациентов следует особо обратить внимание на симптомы, и лечение, и питание при циррозе печени.
Следует насторожиться при следующих недомоганиях:
- тянущая боль в правом боку, которая очевидно усиливается после приема в жирной и тяжелой пищи, распития алкогольных напитков, сильных физических нагрузок;
- стремительная потеря веса при обычном рационе;
- бледный цвет стула и наличие непереваренных кусков пищи;
- частые проблемы работы желудочно-кишечного тракта: запоры, вздутие живота;
- постоянная жажда, которую сложно утолить даже большим количеством чистой воды;
- появление по утрам горького привкуса во рту;
- на поздних стадиях цирротической болезни — пожелтение кожных покровов и склер.
Виды цирроза печени: краткое описание
Существует восемь разновидностей болезни. Рассмотрим виды цирроза печени и симптомы, характерные для каждого из них:
- Первичный билиарный цирроз — разрушаются желчные протоки, расположенные в междольковом пространстве. Может скрываться под маской хронического холестатического гепатита. Неопытные гастроэнтерологи часто путают два этих диагноза, проводя ошибочную диагностику.
- Билиарный цирроз — воспалительное заболевание внутренних желчных протоков. Практически во всех случаях наблюдается серьезный застой желчи, камнеобразование. Основные симптомы — увеличение печени, частые боли в правом подреберье, горький привкус по утрам во рту.
- Алкогольный цирроз возникает вследствие злоупотребления этанолсодержащими напитками. На замену здоровой ткани печени приходит рубцовая фиброзная. Такое перерождение органа медленно, но верно ведет пациента к летальному исходу.
- Вирусный цирроз является следствием пережитого гепатита. Возникает далеко не у всех пациентов. При соблюдении диеты и проведении терапии возможен благоприятный для больного исход. Характеризуется нарушениями в процессе переваривания пищи и болями в правом подреберье.
- Портальный цирроз — самый распространенный после алкогольного. Нерациональное питание, строгие диеты и голодовки, анорексия и булимия на протяжении долгих лет являются причиной развития этого заболевания. На УЗИ наблюдаются характерные признаки в виде узлов небольшого, но одинакового размера.
- Токсический цирроз возникает после вынужденного или добровольного злоупотребления наркотическими веществами или тяжелыми медицинским препаратами. Часто развивается у спортсменов-тяжелоатлетов вследствие приема оральных анаболических стероидов.
- Микронодулярный цирроз печени — последствие воздействия алкоголя на печень. Иначе данную разновидность называют Лаэнэковским циррозом. Основные симптомы — тошнота, светлый стул, расстройства пищеварения.
- Декомпенсированный — клетки печени еще не считаются разрушенными, но они уже потеряли функциональный потенциал. Симптомы — боли в правом боку, снижение веса, упадок сил, гипертермия, проявления желтухи, нарушения пищеварения.
Четыре стадии цирроза печени
По клиническому течению можно выделить четыре стадии развития заболевания:
- начальная стадия компенсации — измененные биохимические показатели в анализах крови (билирубин, АСТ и АЛТ);
- субкомпенсированная стадия — к изменениям в биохимии добавляется постоянная слабость и астения у пациента, расстройства пищеварения, тяжесть и боль в правом подреберье;
- стадия декомпенсации — «во всей красе» разворачивается вся клиническая картина цирротической болезни;
- декомпенсированный цирроз — запущенная стадия, которая так или иначе в скором времени приводит к летальному исходу.
Все виды цирроза печени, независимо от причин и симптоматики, всегда проходят эти четыре стадии. Чем раньше диагностировать недуг и начать терапию, тем больше шансов у пациента на благоприятный исход и ремиссию.
Самые распространенные осложнения цирроза печени
При повышении артериального давления, нарушении режима питания, сильных физических нагрузках могут лопаться истончившиеся стенки вен пищевода, кишечника. Такое кровотечение опасно для жизни и сопровождается рвотой, потерей сознания, головокружением и бледностью. При серьезной площади лопнувших вен оказать помощь могут только хирурги: возможен летальный исход от потери крови.
Печеночная кома развивается в том случае, если ткань печени уже практически полностью переродилась. Желтушность кожного покрова и склер, астения и сонливость, бредовые идеи и галлюцинации — при этих симптомах необходима срочная врачебная помощь. Если оставить пациента болеть дома, возможен летальный исход.
Виды асцита при циррозе печени
Скапливание жидкости в брюшной полости возникает при утрате печени своих функций. Это явление именуется в медицине асцитом и имеет несколько стадий:
- Наличие жидкости в количестве одного-двух литров. На этой стадии медики рекомендуют провести лапароскопию: шанс на благоприятный исход довольно велик.
- Вторая стадия асцита — объем жидкости более 3 литров, резкое увеличение живота в размерах. Необходима срочная госпитализация.
- Запущенный асцит — скопление жидкости до пятнадцати литров. Пациент испытывает нехватку воздуха, начинает задыхаться, так как изогнутая диафрагма давит на легкие. Исход для пациента крайне неблагоприятный.
Роль питания в состоянии печени
Если пациенту повезло и медики смогли диагностировать цирроз на ранней стадии, надо действовать. Раз и навсегда нужно изменить свой рацион, отказаться от алкоголя. Это поможет войти в стадию ремиссии и продлить жизнь больного на долгие десятилетия. Симптомы цирроза печени, лечение и диета очень тесно взаимосвязаны. Современные препараты «Гептрал», «Карсил», «Хофитол» и многие другие способны поддержать функцию органа, но без здорового питания все усилия и прием таблеток будут тщетны. Любые виды цирроза печени требуют соблюдения диеты и полного исключения алкоголя и наркотиков.
Отказ от жирного мяса (свинина, баранина), газированных и алкогольных напитков, жареных блюд и фастфуда — необходимый шаг при любой патологии печени или желчного пузыря. Если не изменить свой подход к питанию и продолжать вести прежний образ жизни, прогноз останется крайне неблагоприятным.
Источник: FB.ru
Читайте также
Вид:


Источник