Асцит при вирусном гепатите а
Вздутие живота при гепатите объясняется накоплением жидкости в брюшной полости, связанным с застоем крови и повышением давления в воротной вене. Данное патологическое состояние называется асцитом. Оно не считается самостоятельным заболеванием, являясь осложнением гепатита. Асцит брюшной полости усугубляет течение основной патологии, повышая риск летального исхода.

Почему раздувается живот при гепатите
Жидкость в животе начинает накапливаться на стадии перехода вирусного, токсического или алкогольного гепатита в цирроз печени. Увеличению живота способствуют следующие причины:
- Избыточное восстановление печеночных тканей. При гепатите происходит ускоренный распад гепатоцитов, что запускает процессы усиленного деления клеток. Появляются очаги регенерации, состоящие из разросшихся тканей. Структура узлов отличается от строения здоровых тканей, что способствует нарушению кровообращения и сдавливанию воротной вены. Это приводит к застою жидкости в брюшной полости.
- Замещение паренхиматозной ткани соединительнотканными волокнами. Характерно для запущенных форм вирусного гепатита. Чем большие участки охватывает патологический процесс, тем ярче проявляется печеночная недостаточность. Нарушение функций печени приводит к снижению содержания белков в крови. Онкотическое давление плазмы падает, из-за чего она начинает просачиваться сквозь стенки сосудов в брюшную полость.
- Снижение объема циркулирующей в организме крови. Потеря плазмы способствует запуску ряда защитных механизмов, среди которых выделяют усиленную выработку гормона альдостерона. Вещество замедляет выведение натрия и воды из организма. Гидростатическое давление растет, из-за чего и увеличивается живот у больного хроническим гепатитом.
- Повышение нагрузки на сердце. При нарушении работы печени развивается сердечная недостаточность, способствующая повышению количества накапливающейся за брюшиной жидкости.

Симптомы асцита
Ранние стадии асцита при гепатите протекают бессимптомно, наблюдается лишь незначительное увеличение окружности талии, не вызывающее у пациента беспокойства.
По мере развития патологии у мужчин и женщин появляются следующие симптомы:
- Увеличение живота. Пациент замечает, что живот резко увеличился в размерах за несколько дней. Кожа растягивается и становится блестящей. Нередко появляются розовые полосы и расширенные сосуды. При нахождении в положении стоя передняя брюшная стенка провисает вниз, при пребывании в лежачем положении боковые стенки выпячиваются. Как выглядит пациент при асците, можно увидеть на фото.
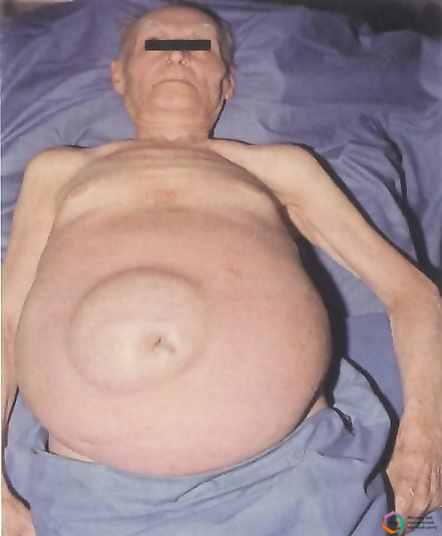
- Боли в области живота. Имеют постоянный тянущий характер, усиливаются по мере накопления жидкости.
- Симптом колебания живота, связанный с накоплением большого количества жидкости.
- Нарушение функций дыхательной системы. Когда живот при асците постоянно растет, повышается давление на диафрагму, которая начинает сжимать легкие. Больной жалуется на одышку, учащение дыхательных движений, признаки нехватки кислорода. Особенно ярко эти симптомы проявляются тогда, когда пациент находится в лежачем положении. Поэтому человек вынужден спать полусидя и стоять, опираясь на возвышение. На поздних стадиях асцита у женщин и мужчин наблюдается сухой кашель и синюшность носогубного треугольника.
- Пищеварительные расстройства. Смещение желудка вверх способствует более быстрому насыщению во время приема пищи. После еды пациент испытывает чувство тяжести в животе. Появляется изжога и отрыжка. Нередко случаются приступы рвоты, связанные со сдавливанием нижних отделов желудка. Рвотные массы содержат большое количество непереваренной пищи. Реже наблюдается кишечная непроходимость, сопровождающаяся задержкой кала и газов.
- Нарушение функций выделительной системы. Когда при асците растет живот, объем мочевого пузыря уменьшается, поэтому появляются частые позывы, урина выделяется в небольших количествах. Развиваются воспалительные процессы в почках и мочевыводящих путях.
- Отечность нижних конечностей. Связана с нарушением оттока лимфы.
- Образование пупочной грыжи. Мышцы передней брюшной стенки расходятся, из-за чего формируются грыжевые ворота.
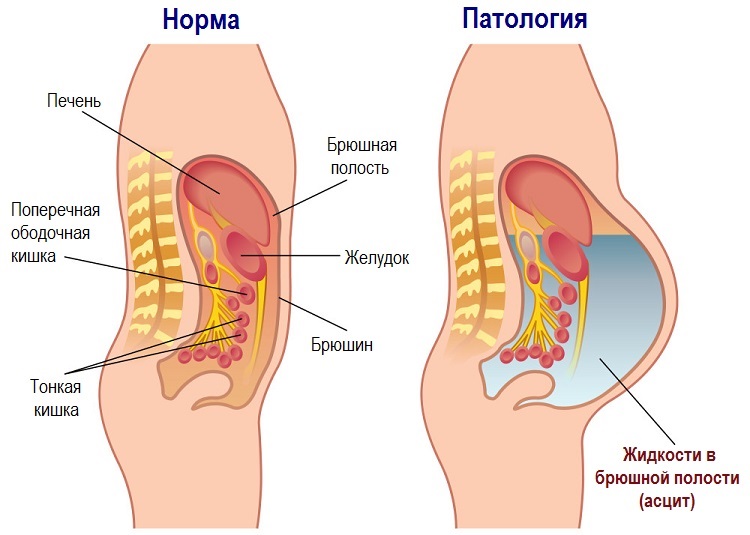
Первые признаки асцита появляются, когда количество жидкости за брюшиной превышает 1000 мл. При тяжелом течении заболевания в брюшной полости может накапливаться более 20 л воды. До появления симптомов асцита будут присутствовать признаки основного заболевания – гепатита. К ним относятся боли в правом боку, общая слабость, пожелтение кожных покровов.
Стадии асцита
Синдром большого живота при вирусном и токсическом гепатите развивается в 3 стадии:
- Преходящий асцит. На этом этапе в брюшной полости обнаруживается не более 500 мл жидкости. Выявить патологию можно только с помощью аппаратных диагностических процедур. Функционирование внутренних органов не изменяется. Устраняются симптомы асцита путем лечения основного заболевания.
- Умеренный асцит. За брюшиной накапливается до 5 л жидкости. Пациент на этой стадии обнаруживает, что у него резко надулся живот. В положении стоя выявляется выпирание нижней части живота. При принятии горизонтального положения появляется одышка. Наличие жидкости выявляется путем простукивания или пальпации живота. При простукивании начинает колебаться противоположная сторона брюшной стенки.
- Напряженный асцит. На данном этапе количество скапливающейся в брюшной области жидкости превышает 10 л. Внутрибрюшное давление увеличивается, нарушается работа кишечника, желудка, легких и почек. Состояние больного оценивается как тяжелое, он нуждается в незамедлительной госпитализации.
Своевременная диагностика
Для выявления асцита при вирусном или аутоиммунном гепатите подразумевают использование:
- Осмотра пациента. При простукивании наблюдается притупление звука, перемещение границы тупости при сменах положения тела.
- Рентгенологического исследования брюшной полости. Позволяет выявить асцит, сопровождающийся накоплением более 500 мл воды.
- Лабораторных методов исследования. Применяются анализы крови на антитела к вирусу гепатита, уровни печеночных трансаминаз и свертываемость.
- Эзофагогастродуоденоскопии. При повышении давления в воротной вене обнаруживается расширение вен пищевода и желудка.
- Рентгенологического исследования грудной клетки. Снимок отражает наличие выпота в плевральной полости, снижение объема легочных тканей, смещение дна диафрагмы.
- УЗИ брюшной области. При асците требуется определение размеров печени и селезенки.
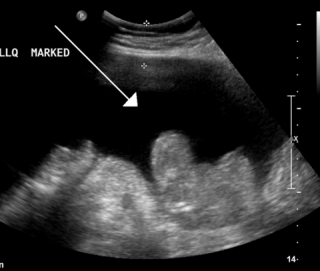
- Допплерографии. Направлена на оценку скорости кровотока в воротной вене.
- Гепатосцинтиграфии. Используется для оценки функций печени и выявления признаков цирроза.
- Диагностического лапароцентеза. Во время процедуры производится забор асцитической жидкости для определения ее состава.
Как лечить асцит
Схема медикаментозного лечения асцита при гепатите С включает следующие лекарственные средства:
- Искусственные гепатопротекторы (Урсосан). Препараты нормализуют уровень холестерина, усиливают кровоснабжение печени, замедляют распад тканей органа.
- Растительные гепатопротекторы (Аллохол, Карсил). Нормализуют перистальтику кишечника, устраняют застой желчи.
- Эссенциальные фосфолипиды (Фосфоглив). Восстанавливают поврежденные клетки печени, нормализуют обмен веществ, устраняют признаки интоксикации.
- Противовирусные препараты (Пегасис). Стимулируют работу иммунной системы, снижают активность вирусов гепатита В и С. Рибавирин воздействует на вирус гепатита С, Адефовир борется с возбудителем гепатита В.
- Гормональные противовоспалительные средства (Преднизолон). Применяются для быстрого купирования признаков аутоиммунного воспаления печени, сопровождающегося накоплением жидкости за брюшиной.
- Альбумин. Белковый препарат повышает коллоидное давление плазмы, пополняет запасы белков в крови.
- Диуретики (Спиронолактон, Диакарб). Используются как для профилактики, так и для лечения асцита.
При неэффективности медикаментозного лечения назначают операцию, во время которой жидкость откачивают с помощью специальной иглы. За один сеанс удаляют не более 5 л. В противном случае повышается риск возникновения ортостатического коллапса. Операция помогает быстро убрать живот и устранить боли.
Что изменить в питании
В первую очередь необходимо ограничить количество потребляемой соли (не рекомендуется более 2 г в сутки). Из рациона исключают:
- жирные и жареные блюда;
- копчености;
- грибы;
- жирные сорта мяса;
- консервированные и маринованные продукты;
- кондитерские изделия;
- майонез и острые соусы;
- алкогольные напитки;
- сдобные изделия.
Разрешены к употреблению:
- сваренные на воде каши;
- свежие овощи и фрукты;
- нежирные сорта мяса и рыбы;
- ржаной хлеб;
- кисломолочные продукты.
Осложнения и прогноз при развитии асцита во время гепатита
Асцит может осложняться:
- токсическим поражением головного мозга, связанным с нарушением работы печени;
- бактериальными инфекциями;
- гепаторенальным синдромом;
- внутренними кровотечениями.
Прогноз зависит от степени выраженности асцита и характера течения основного заболевания. При преходящей форме асцита продолжительность жизни достигает 10-15 лет. Средняя пятилетняя выживаемость при умеренном и тяжелом течении патологического процесса не превышает 20%. 50% пациентов погибает в течение первых 2 лет после постановки диагноза.
Источник
Учеными доказано что гепатит С, именуемый в медицинских кругах «ласковый убийца», получил второе название не зря. Вирус планомерно уничтожает не только клетки печени, он также разрушительно действует и на другие жизненно-важные органы человека, вызывая различные патологии. Одной из таких патологий является асцит. Назвать его самостоятельным заболеванием нельзя, он выступает как осложнение гепатита С.
Почему при гепатите С нередок асцит
При переходе от фиброзного изменения печени к циррозу возникает асцит. Это уже тревожный звонок, ситуация с организмом крайне критическая, возможен летальный исход. Асцит возникает по следующим причинам:
- распад гепатоцитов печени, приводящий к застою жидкости;
- замещение паренхимы органа соединительной тканью – ярко проявляется печеночная недостаточность;
- повышенная нагрузка на сердце – развивается сердечная недостаточность и накапливание жидкости в брюшной полости;
- усиленная выработка альдостерона, замедляющего выведение воды из организма.
Внимание. Изначально асцит бессимптомен, наблюдается лишь увеличение окружности живота. Не нужно путать его с набором веса.
Симптоматика асцита у больных гепатитом С
Несмотря на то, что данная патология протекает бессимптомно, есть ряд симптомов, на которые следует обратить пристальное внимание:
- увеличение живота – не постепенное, а резкое (за несколько дней) с растянутой кожей и отчетливо видными расширенными сосудами;
- тянущие боли в животе;
- симптом колеблющегося живота;
- нарушение дыхания, одышка в лежащем положении, сухой кашель;
- диспепсические расстройства – изжога, отрыжка, рвота, запор;
- частое мочеиспускание;
- отечность ног;
- возникновение пупочной грыжи.
Уже при образовании в брюшной полости 1 литра воды могут проявиться вышеперечисленные признаки. А при тяжелом асците количество воды может быть порядка 20 литров. До появления асцита у больных наблюдаются все симптомы гепатита С, поэтому не следует затягивать с лечением.
Протекание асцита – стадии
При гепатите С различают несколько стадий асцита, а именно:
- преходящий – не боле 0,5 литра жидкости в брюшной полости, диагностируется при помощи УЗИ;
- умеренный – около 5 литров жидкости, выявляется при пальпации живота, симптоматика – одышка, резкое вздутие живота;
- напряженный – объем жидкости в брюшной полости превышает 10 литров, требует немедленной госпитализации больного ввиду нарушения работы легких, почек и желудка.
Своевременная диагностика гепатита С поможет избежать асцита
Для того, чтобы избежать патологий, вызванных вирусом HCV рекомендовано посещать профильного специалиста – терапевта хотя бы раз в год, даже при отсутствии жалоб. Не лишним будет ежегодная сдача биохимического и общего анализа крови. Что касается диагностики асцита, то в медицине предусмотрены следующие виды исследований для постановки диагноза:
- осмотр больного с пальпацией печени и живота;
- рентген брюшной полости;
- ФГДС;
- рентген грудной клетки;
- доплерография;
- фибросканирование;
- УЗИ брюшной полости;
- лабораторные анализы;
- лапароцентез – забор асцитической жидкости.
Как лечится асцит при гепатите С
Для лечения данной патологии необходимо устранить основную причину – гепатит С. В наши дни это вирусное заболевание печени легко поддается лечению противовирусными препаратами прямого действия – «Софосбувир», «Ледипасвир», «Велпатасвир», «Даклатасвир». Схемы лечения предусматривают комплексный прием двух препаратов – софосбувир + вышеперечисленные в зависимости от разновидности вируса и подбираются индивидуально лечащим врачом. Срок терапии – 12 недель для пациентов без тяжелого фиброза и 24 недели для больных с запущенным фиброзом и циррозом.
Что касается лечения асцита на фоне ВГС в крови, то терапия основывается на приеме следующих лекарств:
- гепатопротекторы – «Урсосан», «Карсил», «Аллохол», «Фосфоглив», «Эссенциале»;
- иммуномодуляторы – «Циклоферон»;
- гормональные – «Преднизолон»;
- Диуретики – «Диакарб», «Трифас»;
- Альбумин.
В случае критического скопления жидкости в брюшной полости – свыше 20 литров проводится медикаментозное вмешательство путем ввода аспирационной иглы и откачивания жидкости.
Изменение рациона питания для больных гепатитом С на фоне имеющегося абсцита
Пациентам с абсцитом рекомендуется полный отказ от соли, или ее минимальное количество – не более 2 грамма в сутки. В рационе должны присутствовать каши на воде, овощи и фрукты (свежие, тушеные, запеченные), нежирное мясо и рыба, ржаной хлеб.
До наступления ремиссии следует отказаться от копченостей, жирного и жареного, грибов, майонеза, маринадов и соусов, алкоголя, кондитерских изделий.
Прогноз жизни у больных гепатитом С имеющих в анамнезе асцит и отказывающихся от лечения – неблагоприятен. По статистике у 50% больных с такой патологией наблюдается летальный исход в первые два года после постановки диагноза.
Источник
Челябинская Государственная Медицинская Академия
Кафедра Внутренних болезней с курсом эндокринологии
Заведующий д.м.н. проф. Синицын С.П.
Ассистент к.м.н. Эктова Н. А.
ЭПИКРИЗ
Ф.И.О.
Клинический диагноз основного заболевания:
Цирроз печени смешанной этиологии, класс В по Чайлду. Портальная гипертензия III ст. Асцит
Преподаватель:
Куратор:_____________________
Группа №
Время курации:
Челябинск 2008
Выделение ведущего клинического синдрома
Ведущим синдромом можно выделить синдром асцита.
— больной обратился за помощью именно из за возникновения увеличения живота;
— асцит послужил поводом для госпитализации
Круг заболеваний для дифференциального диагноза
Цирроз печени
Хроническая сердечная недостаточность метастатическое поражение брюшины (карциноматоз)
Дифференциальный диагноз
Хроническая сердечная недостаточность в столь молодом возрасте может быть вызвана врожденным пороком, однако при аускультации патологических тонов, шумов не выявляется. Также для нее характерны восходящие отеки, которых нет у данного пациента, как и инспираторной одышки. Поэтому диагноз хронической сердечной недостаточности можно исключить.
С метастатическим поражением брюшины – отсутствуют другие проявления опухоли – кахексия, раковая интоксикация, нет симптомов со стороны других органов, в которых могла бы располагаться опухоль.
Предварительный диагноз
На основании жалоб больного (боли в правом подреберье и эпигастрии ноющего характера, увеличение живота, общую слабость), данных анамнеза(периодическое злоупотребление алкоголем, ухудшение состояния после очередного эпизода), данных осмотра(наличие кустарно сделанной татуировки, увеличение живота, расширение подкожных вен живота, болезненность при пальпации живота в правом подреберье и эпигастрии, расширение границ печени и ее болезненность при пальпации, положительный симптом наличия свободной жидкости в брюшной полости) можно поставить предварительный диагноз:
«Цирроз печени неутонченной этиологии. Портальная гипертензия III ст. Асцит.»
План лабораторных и инструментальных методов исследования
Общий анализ крови + тромбоциты
Общий анализ мочи
Биохимический анализ крови (АЛТАСТ, креатинин, мочевина, тимоловая проба, протромбиновый индекс, ОХС).
Анализ на маркеры вирусных гепатитов
УЗИ органов брюшной полости
ФГДС
Результаты лабораторных и инструментальных методов исследования
1. ОАК 12.03:
Эритроциты 3.98 х 10^12
Лейкоциты 6.3 x 10^9
Тромбоциты 270 x 10^9
Формула:
Эозинофилы 2%
Палочкоядерные 1%
Сегментоядерные 48%
Лимфоциты 41%
Моноциты 8%
CОЭ 29
2. ОАМ 12.03 – без патологии
3. Биохимический анализ крови
Общий билирубин 44 ммольл
Прямой билирубин 26 ммольл
Тимоловая проба 12
АСТ 112
АЛТ 42
ОХС 7.2 ммольл
С-Реактивный белок 45
Альбумины 38.5
Протромбиновый индекс 93%
Фибриноген 3.99
Креатинин 83.6 ммольл
Мочевина 3.1 ммольл
Маркеры Вирусных гепатитов:
Core +++ (резко положительный)
NS ++++ (резко положительный)
Выявлен вирусный гепатит С
4. ФГДС от 12.03
Пищевод свободно проходим, слизистая розовая, в нижней трети очагово гиперемирована. Розетка кардии сомкнута, в области розетки – эрозия диаметром до 3 мм с налетом фибрина. В желудке слизь, слизистая очагово неярко гиперемирована, рядом с привратником группа эрозий до 3 – 4 мм каждая, с налетом фибрина. Складки эластичные, не утолщены, перистальтика прослеживается во всех отделах привратник проходим, луковица 12-перстной кишки не деформирована, слизистая очагово гиперемирована, отечна, в просвете желчь.
Заключение: эзофагит, эрозия пищевода, поверхностный гастрит. Эрозия желудка. Дуоденит.
5. УЗИ органов брюшной полости 10.03:
Гепатоспленомегалия, асцит.
Окончательный диагноз
На основании жалоб больного(боли в правом подреберье и эпигастрии ноющего характера, увеличение живота, общую слабость), данных анамнеза(периодическое злоупотребление алкоголем, ухудшение состояния после очередного эпизода), данных осмотра(наличие кустарно сделанной татуировки, увеличение живота, расширение подкожных вен живота, болезненность при пальпации живота в правом подреберье и эпигастрии, расширение границ печени и ее болезненность при пальпации, положительный симптом наличия свободной жидкости в брюшной полости), данных лабораторных(повышение общего и прямого билирубина, общего холестерина, АСТ и АЛТ, появление С-реактивного белка, положительная реакция на Core и NS-антигены, снижение уровня альбуминов) и инструментальных(гепатоспленомегалия на УЗИ, диффузные изменения паренхимы печени на УЗИ) можно поставить окончательный диагноз:
«Цирроз печени смешанной этиологии(алкогольной и вирусной), класс В по Чайлду, Портальная гипертензия III ст. Асцит».
Лечение
Режим – полный отказ от алкоголя. Полноценный отдых, санаторно-курортное лечение. Диета – с ограничением белка до 100 г в день, с преимущественным получением его из растений.Из-за целесообразности ограничения поваренной соли при приготовлении пищи ее специально не подсаливают. Для исключения соблазна – соль должна отсутствовать и на столе во время приема пищи пациентом с циррозом печени. Исключают и богатые натрием минеральные воды. Исключаются любые продукты, содержащие пекарный порошок и питьевую соду (пирожные, бисквитное печенье, торты, выпечка и обычный хлеб), а также соленья, оливки, ветчина, бекон, солонина, язык, устрицы, мидии, копченая сельдь, рыбные и мясные консервы, рыбный и мясной паштет, колбаса, майонез, различные баночные соусы (кроме бессолевых), все виды сыров, мороженое. Предпочтение должно отдаваться бессолевым продуктам. Для улучшения вкусовых качеств пищи (она должна возбуждать аппетит) ее готовят с добавлением различных специй и приправ: лимонный сок, цедра апельсина, лук, чеснок, перец, горчица, шалфей, тмин, петрушка, майоран, лавровый лист, гвоздика и т.д..Из разрешенных пациентам с циррозом печени продуктов следует назвать телятину или мясо домашней птицы, кролика до 100 г в сутки, нежирные сорта рыбы. Одно яйцо эквивалентно 50 г мяса.Молоко ограничивается до 1 стакана в сутки. Возможно нерегуряное потребление нежирной сметаны. Вареный рис потребляется только без соли.
Этиотропное лечение-терапия гепатита С
Комбинированная терапия Иммуноглобулинами и аналогами нуклеозидов.
Пэгиинтерферон – 1 раз в неделю
Рибаверин – 1050 мгсут
Гептрал – 0.4, по 2 табелткисут
Витамины В1, В2, В6, В12
Этиопатогенез
Наиболее частыми причинами развития цирроза печени признаются хроническая интоксикация алкоголем (по разным данным, от 40–50% до 70–80%) и вирусные гепатиты В, С и D (30–40%). Важнейшие этапы в возникновении алкогольного цирроза печени – острый алкогольный гепатит и жировая дистрофия печени с фиброзом и мезенхимальной реакцией. Особенно тяжелым течением отличаются алкогольно–вирусные ЦП с быстропрогрессирующей динамикой заболевания. Они же наиболее часто трансформируются в гепатоцеллюлярную карциному. Существенно реже в развитии цирроза печени играют роль болезни желчных путей (внутри– и внепеченочных), застойная недостаточность сердца, различные химические и лекарственные интоксикации. Редкие формы цирроза печени связаны с генетическими факторами, приводящими к нарушению обмена веществ (гемохроматоз, гепатолентикулярная дегенерация, недостаточность a1–трипсина), и окклюзионными процессами в системе воротной вены (флебопортальный цирроз). Неясной остается причина первичного билиарного цирроза печени. Приблизительно у 10–35% больных этиологию цирроза установить не удается. Такие наблюдения относят к криптогенным циррозам, причины которых пока неизвестны. Причины цирроза печени представлены в таблице 1.
Формирование цирроза печени происходит в течение многих месяцев или лет. За это время меняется генный аппарат гепатоцитов и создаются поколения патологически измененных клеток. Этот процесс в печени можно охарактеризовать, как иммуновоспалительный. Важнейший фактор в генезе алкогольного цирроза печени – повреждение (некроз) гепатоцитов, обусловленный прямым токсическим действием алкоголя, а также аутоиммунными процессами. Сенсибилизация иммуноцитов к собственным тканям организма – важный фактор патогенеза и при циррозе, развивающемся у больных вирусными гепатитами В, С и D. Основной мишенью аутоиммунной реакции представляется здесь печеночный липопротеид. Доминирующий фактор патогенеза застойного цирроза печени – некроз гепатоцитов, связанный с гипоксией и венозным застоем.
Дальнейший этап развития патологического процесса: портальная гипертензия – повышение давления в системе портальной вены, обусловленное обструкцией внутри– или внепеченочных портальных сосудов. Портальная гипертензия, в свою очередь, приводит к появлению портокавального шунтирования крови, спленомегалии и асцита. Со спленомегалией связаны тромбоцитопения (усиленное депонирование кровяных пластинок в селезенке), лейкопения, анемия (повышенный гемолиз эритроцитов).
Асцит приводит к ограничению подвижности диафрагмы (риск легочных ателектазов, пневмоний), гастроэзофагальному рефлюксу с пептическими эрозиями, язвами и кровотечениями из варикозно–расширенных вен пищевода, брюшным грыжам, бактериальному перитониту, гепаторенальному синдрому.
У больных циррозом печени часто наблюдаются гепатогенные энцефалопатии.
Ведущее место в происхождении первичного билиарного цирроза печени принадлежит генетическим нарушениям иммунорегуляции. К начальным изменениям относят деструкцию билиарного эпителия с последующим некрозом сегментов канальцев и в более позднюю стадию болезни – их пролиферацию, что сопровождается нарушениями экскреции желчи, эпителий инфильтрирован лимфоцитами, плазматическими клетками, макрофагами. В эволюции болезни прослеживаются 4 стадии: хронического негнойного деструктивного холангита, дуктулярной пролиферации с деструкцией желчных канальцев, рубцевания с уменьшением желчных канальцев и развития крупноузлового цирроза и холестазом.
Source: mirznanii.com
Читайте также
Вид:


Источник

