Аутоиммунный гепатит заразен ли он
Аутоиммунный гепатит среди заболеваний печени встречается не так часто. При данной болезни нарушение работы органа провоцирует сам организм. Это значительно затрудняет процесс диагностики, поэтому лечение врачи начинают в стадии разгара патологического процесса.
Аутоиммунный гепатит – что это?
Аутоиммунный гепатит (АИГ) – хроническое воспаление печени, которое характеризуется утратой иммунологической толерантности организма к антигенам. В результате данного процесса организм начинает воспринимать клетки печени в качестве чужеродных агентов. Это приводит к развитию воспаления в органе, нарушению его функциональных характеристик. В настоящее время аутоиммунный гепатит определяется специалистами как перипортальный гепатит с лимфоцитарно-плазмоцитарной инфильтрацией и ступенчатым развитием некроза.
Аутоиммунный гепатит – патогенез
Полностью изучить этиологию заболевания в ходе многочисленных исследований врачам так и не удалось. Большинство медиков считает, что на развитие болезни оказывают влияние как генетические факторы, так и факторы окружающей среды. Среди центральных звеньев патогенеза врачи выделяют определенные аллели генов HLA II (человеческий лейкоцитарный антиген типа II) и генов, связанных с регуляцией деятельности иммунной системы. Они и провоцируют хронический аутоиммунный гепатит.
Непосредственное влияние на развитие болезни оказывают следующие причины:
- Противовоспалительные факторы (цитокины), которые продуцирует иммунная система в ходе формирования иммунного ответа.
- Угнетение активности Т-клеток, которые играют важную роль в поддержании толерантности к аутоантигенам.
- Нарушение апоптоза – механизма, регулирующего иммунный ответ и его правильность.
- Молекулярная мимикрия – явление, при котором иммунный ответ затрагивает схожие с ними собственные компоненты.
- Токсическое лекарственное воздействие на печень – нередко манифестация заболевания происходит в процессе употребления противогрибковых препаратов, нестероидных противовоспалительных средств.
Аутоиммунный гепатит – типы
В зависимости от вида антител, которые обнаруживаются при АИГ, типы заболевания выделяют следующие:
- АИГ 1 типа – сопровождается появлением в кровяном русле антинуклеарных антител (АНА, antinuclear antibodies, ANA) или антител к гладкомышечным структурам (АГМА, smoothmuscle antibodies, SMA).
- АИГ 2 типа – характеризуется формированием аутоантител к микросомальным антигенам тканей печени и почек (anti-liver kidney microsomal type-1 antibodies, anti-LKM-1).
- АИГ 3 типа – сопровождается формированием аутоантител к растворимому печеночному антигену, тканям печени и поджелудочной железы (anti-SLA/LP).
Отдельно специалисты выделяют перекрестные формы патологий, при которых наблюдаются и различные аутоиммунные процессы в печени:
- АИГ + ПБЦ (первичный билиарный цирроз);
- АИГ + ПСХ (первичный склерозирующий холангит).
Заразен ли аутоиммунный гепатит?
Чтобы обезопасить родных и близких от заболевания, пациенты нередко интересуются у врачей, как передается аутоиммунный гепатит. Стоит отметить, что патология не носит контагиозный характер, то есть не передается от человека к человеку по воздуху, при контакте или через предметы обихода.
В большинстве случаев болезнь проявляется при наличии сопутствующих заболеваний:
- аутоиммунный тиреоидит;
- неспецифический язвенный колит;
- болезнь Грейвса.
Отдельно необходимо сказать о наличии генетической предрасположенности. В ходе исследований врачи установили, что наличие аутоиммунного гепатита у одного из членов семьи в несколько раз повышает риск формирования болезни. В отдельных случаях возможность развития патологии можно установить с помощью проведения генетического анализа.
Чем опасен аутоиммунный гепатит?
Длительное наличие заболевания без соответствующего лечения приводит к развитию цирроза. При данной патологии печень постепенно утрачивает свою функциональность, что отражается на работе внутренних органов и систем. Конечным итогом заболевания при его прогрессировании может быть летальный исход. Узнав об этом, пациенты часто интересуются у врачей, сколько живут с аутоиммунным гепатитом.
Как показывают наблюдения специалистов, при правильном проведении терапии процент пациентов с продолжительностью жизни больше 10 лет составляет 90%. В большинстве случаев ожидаемая продолжительность жизни таких людей не отличается от среднестатистических показателей. Неблагоприятным прогноз может быть в случае цирроза печени или при отсутствии ремиссии после двух лет терапии.

Аутоиммунный гепатит – симптомы
Длительное время пациент может не знать о том, что у него аутоиммунное воспаление печени: симптомы заболевания зачастую отсутствуют или имеют невыраженный характер. Среди основных признаков возможных проблем с печенью врачи называют хроническую усталость. В острой форме заболевание может возникать у молодых пациентов и детей – острый гепатит с желтухой. В большинстве случаев клиническая картина АИГ соответствует симптомам хронического гепатита.
Для развития аутоиммунного гепатита характерно появление следующих симптомов:
- астения;
- тошнота;
- рвота;
- боли или дискомфорт в области правого подреберья;
- кожный зуд;
- артралгия.
Аутоиммунный гепатит – диагностика
Диагноз аутоиммунный гепатит выставляется на основании результатов клинического, иммунологического и серологического исследований. Предварительно врач осуществляет дифференциальную диагностику: перед тем, как выставить диагноз аутоиммунный гепатит, анализы проводят для исключения схожих патологий:
- хронический вирусный гепатит;
- токсический гепатит;
- болезнь Вильсона;
- гемохроматоз;
- криптогенный гепатит.
При диагностике заболевания врачи отдельное внимание обращают на маркеры аутоиммунного гепатита, среди которых:
- Гипергаммаглобулинемия — повышение концентрации иммуноглобулинов IgG при нормальном уровне IgA и IgM.
- Наличие антител – присутствие антител anti-SLA/LP, специфичных для АИГ. Также для диагностики аутоиммунного гепатита имеет значение наличия у пациентов антител к двухцепочечной ДНК.
- Гистологические изменения печени – характерна инфильтрация портальных полей Т-лимфоцитами и плазмоцитами.
Лечение аутоиммунного гепатита
Узнав о заболевании, первый вопрос, который задают пациенты врачу: можно ли вылечить аутоиммунный гепатит? Полностью избавиться от болезни сложно, однако врачам удается добиться длительной ремиссии – когда на несколько месяцев и даже лет симптомы и проявления АИГ исчезают полностью. Как показывают наблюдения специалистов, решающее значение имеет возраст пациента и стадия, на которой выявлен аутоиммунный гепатит. Снижает шансы на выздоровление наличие у пациентов цирроза печени.
Аутоиммунный гепатит – клинические рекомендации
Когда диагностируется аутоиммунный гепатит, рекомендации пациентам врачи выдают индивидуально. При этом обращают внимание на этап заболевания, при котором оно обнаруживается. Зачастую основу терапии составляет иммуносупрессивное лечение (подавление защитных сил организма).
Среди показаний к его проведению:
- активность АСТ выше 10 × ВГН;
- уровень γ-глобулинов больше 2 × ВГН;
- наличие мостового или центролобулярного некроза;
- трансплантация печени – терапия выбора при лечении тяжелой формы аутоиммунного гепатита с печеночной недостаточностью.

Препараты при аутоиммунном гепатите
Наиболее часто при аутоиммунном гепатите применяют гормональные препараты. Эти лекарственные средства помогают индуцировать ремиссию. Схема лечения подбирается индивидуально.
В качестве примера можно привести следующую терапию:
- Преднизолон – по 0,5 мг/кг в сутки.
- Азатиоприн – 1 мг/кг в сутки спустя 2–4 недели от момента начала лечения Преднизолоном. Постепенно дозировку глюкокортикоидов уменьшают до 10 мг в сутки, контролируя активность АСТ и АЛТ и уровень IgG (повторное повышение свидетельствует о слишком быстром уменьшении дозы).
В качестве поддерживающей терапии используют:
- Азатиоприн – 1 мг/кг в сутки;
- Преднизон – 10 мг в сутки. Лечение может затягиваться до двух лет у пациентов с клинической и биохимической ремиссией. Спустя 2 года повторяют биопсию для подтверждения гистологической ремиссии.
Народная медицина при аутоиммунном гепатите
Пытаясь узнать, лечится ли аутоиммунный гепатит, какие средства и медикаменты при этом использовать, пациенты нередко интересуются о пользе народной медицины при данной патологии. Как утверждают медики, подобные методы лечения не приносят существенного терапевтического эффекта, однако в некоторых случаях помогают бороться с проявлениями болезни.
Отвар овса
Ингредиенты:
- неочищенные зерна овса – 300–350 г;
- вода – 3 л.
Приготовление, применение
- Сырье заливают водой, ставят на огонь.
- Доводят до кипения и томят на медленном огне 3 часа.
- Отжимают, фильтруют и принимают отвар по 150 мл 2 раза в день за полчаса до еды. Продолжительность курса – 2 недели.
Тыквенный сок
Ингредиенты:
- тыква – 1 шт.;
- сахар.
Приготовление, применение
- Тыкву очищают, мякоть помещают в соковыжималку.
- В полученный сок добавляют немного сахара.
- Выпивают по 120 мл сока в день.
Диета при воспалении печени
Питание при воспалении печени аутоиммунного характера – важная составляющая терапевтического процесса.
Чтобы улучшить самочувствие, пациенту рекомендуется исключить из рациона:
- белый хлеб, сдобу;
- жирное мясо (баранина, свинина);
- жареное, тушеное;
- рыбные консервы и рыбу;
- бобовые;
- макароны;
- крупы (пшенная, перловая).
Меню должно быть разнообразным. В рацион включают супы на овощном отваре с разваренными крупами – рисом, манкой, овсянкой. В качестве гарниров рекомендуют употреблять овощи, приготовленные на пару или отваренные: картофель, цветную капусту, тыкву. Каши готовят на воде с добавлением небольшого количества молока.
Источник
Аутоиммунный гепатит (лат. Autoimmune hepatitis) — хроническое воспалительное заболевание печени, характеризующееся наличием типичных аутоантител, повышением уровня гамма-глобулинов и хорошим ответом на иммуносупрессивную терапию. Несмотря на успехи в изучении заболевания за последние 50 лет, аутоиммунный гепатит (АИГ) считается одной из самых сложных проблем в гепатологии. Этиология АИГ по-прежнему остается неизвестной, а течение заболеванием является хроническим, волнообразным, с высоким риском развития цирроза печени.
История[править | править код]
Аутоиммунный гепатит впервые был описан в 1951 году в качестве хронического гепатита у молодых женщин, сопровождающегося гипергаммаглобулинемией, который улучшается на фоне адренокортикотропной терапии[3]. В 1956 году выявлена связь между АИГ и наличием антинуклеарных антител (АНА) в крови, в связи с чем заболевание получило название «Волчаночного гепатита». В период между 1960 и 1980 гг. в ряде клинических исследованиях была доказана эффективность монотерапии АИГ стероидными препаратами, а также в комбинации с цитостатиком — азатиоприном. АИГ стал первым заболеванием печени, медикаментозная терапия которого доказано увеличивала продолжительность жизни больных.
Эпидемиология[править | править код]
Аутоиммунный гепатит — сравнительно редкое заболевание. Распространенность в Европе составляет 16-18 случаев на 100 000 человек. Среди больных АИГ существенно преобладают женщины (80 %) (по последним данным (2015 год) соотношение женщин к мужчинам составляет 3:1). Существует два пика заболеваемости: в 20-30 лет и в 50-70 лет. Однако по последним данным отмечается повсеместный рост заболеваемости АИГ среди всех возрастных групп и у мужчин, и у женщин[4], и составляет 15-25 случаев на 100000 человек.
Этиология[править | править код]
Существует 2 типа аутоиммунного гепатита. Для АИГ 1 типа характерен положителен титр антинуклераных антител (АНА) и/или антител к гладкой мускулатуре (ASMA). АИГ 2 типа характеризуется положительным титром микросомальных антител против печени и почек (LKM-1) и/или anti-LC1. Хотя этиология АИГ остается по-прежнему неизвестной, наиболее вероятной гипотезой является влияние факторов окружающей среды на иммунную систему у генетически предрасположенных лиц.
Клиническая картина[править | править код]
Дебют аутоиммунного гепатита может наблюдаться в любом возрасте и среди лиц всех национальностей. Обычно протекает с клиникой хронического гепатита, но в 25 % случаев может стартовать как острый, в том числе фульминантный гепатит. Поэтому диагностика всех случаев фульминатного гепатита с острой печеночной недостаточностью должна включать исключение АИГ. В большинстве случаях преобладают неспецифические симптомы, такие как слабость, повышенная утомляемость и боли в суставах. Желтуха, выраженная венозная сеть на передней брюшной стенке, кровотечения из верхних отделах желудочно-кишечного тракта свидетельствуют о прогрессировании заболевания с исходом в цирроз печени. Часто у больных АИГ имеют место другие заболевания, в особенности иммунно-опосредованные, такие как аутоиммунный тиреоидит, ревматоидный артрит, болезнь Шегрена, витилиго, гломерулонефрит, воспалительные заболевания кишечника (язвенный колит и болезнь Крона) и другие.
Диагностика и дифференциальная диагностика[править | править код]
Основана на определении специфических аутоантител и исключении других причин гепатита. Характерно:
- Преобладание содержания АЛТ над АСТ в крови (индекс де Ритиса <1);
- Исключение вирусных гепатитов (гепатит А, В, С, Е);
- Исключение токсического гепатита (тщательный сбор анамнеза: исключение употребления алкоголя в пересчете на чистый этиловый спирт >25 гр/сут; прием потенциально гепатотоксичных медикаментов);
- Исключение гемохроматоза (определение уровня ферритина и сывороточного железа в крови);
- Исключение альфа-1-антитрипсиновой недостаточности (определение концентрации альфа-1-антитрипсина в крови);
- Исключение болезни Вильсона (нормальный уровень церулоплазмина в крови и содержания меди в суточной моче);
- Повышенное содержание IgG в крови >1,5 раза;
- Обнаружение положительного титра специфических аутоантитела (ASMA; LKM-1; anti-LC1);
«Золотой стандарт» — проведение биопсии печени с уточнением микроморфологического диагноза. Морфологическая картина соответствует тяжёлому хроническому гепатиту. Активность процесса выражена неравномерно, и некоторые участки могут быть практически нормальными. Визуализируются клеточные инфильтраты, преимущественно из лимфоцитов и плазматических клеток, которые проникают между печёночными клетками. Усиленное формирование перегородок изолирует группы печёночных клеток в виде «розеток». Жировая дистрофия отсутствует. Цирроз развивается быстро. Очевидно, хронический гепатит и цирроз развиваются почти одновременно.
С целью диагностики аутоиммунного гепатита разработана специальная балльная шкала The Revised International Autoimmune Hepatitis Group Modified Scoring System[5]
Лечение[править | править код]
Цель терапии — предотвращение дальнейшего прогрессирования заболевания, заключается в нормализации уровня АЛТ/АСТ и IgG в анализах крови.
- Во всех случаях диагностики АИГ показано проведение длительной иммуносупрессивной терапии;
- В качестве иммуносупрессивной терапии назначаются глюкокортикостероиды (монотерапия или в комбинации с цитостатиками (азатиоприном));
- Отмена терапии возможна не ранее чем через 5 лет устойчивой медикаментозной ремиссии и при условии проведения контрольной биопсии печени (исключение гистологической активности гепатита);
- В случае развития повторных обострений заболевания и/или гормонорезистентного варианта течения возможно применения альтернативных схем терапии (циклоспорина А, микофенолата мофетила; инфликсимаба; ритуксимаба);
Особенности течения в детском возрасте[править | править код]
Дебют аутоиммунного гепатита в детском возрасте характеризуется более агрессивным течением и ранним развитием цирроза печени. По данным литературы, на момент постановки диагноза 43,7 % детей с АИГ 1 типа и 70 % детей с АИГ 2 типа уже имели картину сформированного цирроза печени.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Waldenstrom J. Liver, blood proteins and food proteins. Dtsch Z Verdau Stoffwechselkr 1952;12:113-121.
- ↑ https://www.easl.eu/medias/cpg/2015-09/CPG_AIH_final.pdf
- ↑ Alvarez F, Berg PA, Bianchi FB, Bianchi L, Burroughs AK, Cancado EL, et al. International Autoimmune Hepatitis Group Report: review of criteria for diagnosis of autoimmune hepatitis. J Hepatol 1999;31:929-938.
Источник
Несмотря на значительные достижения современной медицины, аутоиммунный гепатит (АИГ) остается довольно сложным заболеванием в сфере гепатологии. Часто встречается под названием волчаночный или активный. В большей степени поражает молодых женщин до 30 лет и в климактерический период (после 50 лет), может диагностироваться у малышей. Относится к числу редких, плохо изученных патологий.
Классификация болезни
Аутоиммунный гепатит – это прогрессирующее хроническое заболевание печени, при котором собственная иммунная система постепенно разрушает клетки органа. Носит воспалительно-некротический характер, при этом в крови присутствует большое количество иммуноглобулинов и антител, имеющих печеночную ориентацию. Не передается воздушно-капельным путем.
Классификация недуга производится на основе выявленных в сыворотке крови антител. Существует три разновидности заболевания, различающихся спецификой, реакциями на терапию и исходом:
- АИГ 1 типа – характеризуется наличием антител к: гладкомышечным клеткам, актину (белку мышечной ткани, участвующему в сократительных процессах), антинуклеарным антителам (группе антител, появляющихся при системных заболеваниях соединительной ткани). Развивается в любом возрасте, но чаще в 10–20 лет и период постменопаузы. При отсутствии терапии более 40% пациентов в течение трех лет получают цирроз печени. Хорошо поддается лечению кортикостероидами, порядка 20% больных показывают стойкую ремиссию после того, как иммунодепрессанты отменяют. Активный гепатит 1 типа распространен в Западной Европе и Соединенных Штатах Америки.
- АИГ 2 типа – проявляется антителами к: микросомам печеночных и почечных клеток, антигенам щитовидной железы, париетальным клеткам желудка. Часто диагностируется у людей после 35 лет и детей, 60% из которых — девочки. В старшей возрастной группе преобладают мужчины. Характеризуется острыми клиническими проявлениями, быстро прогрессирует в цирроз. У большей части пациентов на момент постановки диагноза в печени уже начались необратимые процессы. Нередко сочетается с другими патологиями (тиреоидит, витилиго, диабет, язвенный колит). Второй тип активного гепатита показывает большую устойчивость к медикаментозному лечению и рецидивирует после прекращения иммунотерапии. Имеет менее благоприятные прогнозы на исход болезни по сравнению с АИГ 1 типа.
- АИГ 3 типа – отличается наличием в крови антител к печеночному антигену. Этому виду присущ ревматоидный фактор. Многие специалисты не выделяют его отдельной формой недуга, определяя специфическим маркером первого типа.
Аутоиммунный гепатит
Кроме того, в классификации следует выделить формы заболевания, имеющие признаки хронического вирусного гепатита, первичного склерозирующего холангита (ПСХ), криптогенного гепатита, первичного билиарного синдрома (ПБЦ).
Причины возникновения болезни
До сих пор причины появления недуга остаются невыясненными. Считается, что к изменениям в работе иммунной системы человека, провоцирующим развитие АИГ, приводят вирусные заболевания: герпес, гепатиты A, B, C, болезнь Эпштейна-Барра, корь, цитомегаловирусная инфекция.
Еще одной причиной патологии является прием некоторых лекарственных препаратов (например, Интерферон). Не стоит исключать из списка негативных факторов наследственность.
Симптоматика болезни
Выраженность симптомов напрямую зависит от формы гепатита. При остром заболевании клинические проявления имеют стремительный характер. Если патология перешла в стадию хронической, вялотекущей, то симптоматика слабая, волнообразная.
Обычно первые признаки болезни замечают молодые люди до 30 лет. Появляются жалобы на: сильную слабость, переутомление, изменение цвета мочи и каловых масс, возникновение желтизны кожи, слизистых и склер (белочных оболочек глаза).
В 25% случаев аутоиммунный гепатит на начальном этапе проходит бессимптомно, что приводит к обнаружению патологии только на стадии цирроза. Затрудняет диагностику наличие острого инфекционного заболевания печени (цитомегаловирус, герпес). В этом случае АИГ берется под сомнение.
Слабость
Развитие хронического гепатита происходит постепенно с нарастанием основных признаков. В этом случае больной отмечает: слабость и головокружение, тупую боль в правом подреберье, периодическую желтизну склер, повышение температуры тела.
Среди других симптомов болезни следует выделить:
- чувство тяжести в правом подреберье;
- тошнота, потеря аппетита;
- увеличение лимфатических узлов, печени и селезенки;
- покраснения на коже, зуд, угревая сыпь;
- боль в суставах, их отечность;
- сбои в менструальном цикле у женщин;
- усиление волосяного покрова по всему телу.
Довольно часто при болезни производится излишек гормонов коры надпочечников, что приводит к появлению синдрома Иценко-Кушинга с характерной симптоматикой: истончение и уменьшение мускулатуры конечностей, быстрый рост веса, возникновение на щеках болезненного, красного румянца, пигментация кожи, особенно в местах активного трения (локти, шея).
Более 35% больных параллельно с АИГ страдают другими аутоиммунными заболеваниями. Чаще всего диагностируют: витилиго, гингивит, герпетиформный дерматит Дюринга, болезнь Грейвса, плеврит, местный миозит, ирит, пернициозная или гемолитическая анемия, тиреоидит Хашимото, клубочковый нефрит, красный плоский лишай, диабет, синдром Хаммана-Рича, хроническая крапивница, миокардит, перикардит, ревматоидный артрит, синдром гиперкортицизма, болезнь Шегрена, узловатая эритема, системная красная волчанка, неспецифический язвенный колит.
Миокардит
Диагностирование болезни
Правильно поставить диагноз при данной болезни очень сложно, даже при выраженных симптомах. Проблема заключается в том, что признаки не проявляются все сразу, а, как правило, по отдельности. В результате врач может спутать АИГ с иным заболеванием и без комплексного обследования, включающего лабораторные и инструментальные мероприятия, выявление затруднительно. Обычно диагностика проходит путем исключения других печеночных патологий, особенно вирусных гепатитов.
В первую очередь врач собирает анамнез жизни пациента и фиксирует основные жалобы на самочувствие. Обязательно отмечают наличие хронических и наследственных заболеваний, вредные привычки, условия работы (контакт с химическими веществами, излучениями), длительный прием лекарственных препаратов, ранее перенесенные воспалительные процессы в брюшной полости, сепсис.
Далее проводится осмотр больного, при котором доктор обращает внимание на состояние кожных покровов, слизистых оболочек, склер глаз. Изменение размеров печени и болезненность этой области обнаружит пальпация. При подозрении на патологические процессы в органе назначаются анализы.
Лабораторные исследования включают:
- Общий анализ крови – покажет уровень лейкоцитов и гемоглобина. Повышенное содержание белых клеток говорит о воспалительном процессе в теле человека.
- Биохимический анализ крови – при болезни выявляет повышение нормы билирубина и аминотрансфераз.
- Исследование крови на наличие вирусов гепатитов A, B, C.
- Иммунологический анализ крови – у больного АИГ наблюдается повышение иммуноглобулинов G, гамма-глобулинов и некоторых антител (к гладким мышечным тканям, различным печеночным структурам, микросомам и антинуклеарных).
- Коагулограмма – позволяет оценить свертываемость крови. При циррозе печени этот показатель будет низким.
- Биохимические маркеры фиброза печени (PGA-индексы) – необходим для выявления цирроза печени.
- Исследование кала на простейших и яйца глистов. Некоторые паразиты поражают печень, вызывая сходные с АИГ симптомы.
- Копрограмма – микроскопическое, химическое и физическое лабораторное исследование каловых масс. Позволяет оценить состояние желудочно-кишечного тракта и правильность его функционирования.
Для подтверждения диагноза аутоиммунный гепатит нужно пройти ряд инструментальных процедур. В первую очередь назначается УЗИ органов брюшной полости. При этом обращают внимание на состояние почек, кишечника, желчного пузыря, поджелудочной, печени и желчевыводящих путей. Чтобы изучить желудок, пищевод и двенадцатиперстную кишку, проводится эзофагогастродуоденоскопия. Во время процедуры через ротовую полость вводится небольшой гибкий эндоскоп.
УЗИ органов брюшной полости
Детально изучить органы брюшной полости и выявить новообразования можно при компьютерной томографии (КТ). Биопсия печени позволяет получить образец ткани для проведения гистологического исследования. Также рекомендуется пройти эластографию – новейшее УЗИ, во время которого оценивают степень фиброза.
Методы терапии
Лечение аутоиммунного гепатита может проходить двумя способами: консервативно и хирургически. Медикаментозное лечение подразумевает использование иммуносупрессоров, кортикостероидов, средств на основе урсодезоксихолевой кислоты (компоненты желчи, что предотвращают гибель печеночных клеток). При совместном применении (иммунодепрессанты и глюкокортикоиды) наблюдается меньше побочных эффектов от препаратов. Комбинированное лечение показано пациентам с ожирением, кожными заболеваниями, остеопорозом, сахарным диабетом, нестабильным давлением.
Медикаментозное лечение
Нормализация общего состояния человека, исчезновение симптомов, улучшение анализов говорит об эффективности консервативного лечения. В случае отсутствия ответа на медикаменты, осложнения, рецидивы, нужна трансплантация печени. Операция проводится только в случае невозможности нормализации функционирования собственного органа. Зачастую пересаживают часть печени от близкого родственника. Выполняется в клинике профильным хирургом после тщательного обследования.
В период стойкой ремиссии по согласованию с врачом можно использовать средства народной медицины. Рецепты на основе лекарственных растений позволяют поддерживать здоровье органа и улучшить его состояние.
Прогноз
Для выздоровления необходима терапия, самостоятельно аутоиммунный гепатит не пройдет. Если больной не получает должного лечения, неизбежный итог болезни – печеночная недостаточность и цирроз, что развиваются в течение пяти лет. Выживаемость при этом не превышает 50%.
Правильно подобранное терапевтическое направление позволяет добиться стойкой ремиссии в большинстве случаев, продлевает срок жизни до 20 лет у 80% пациентов.
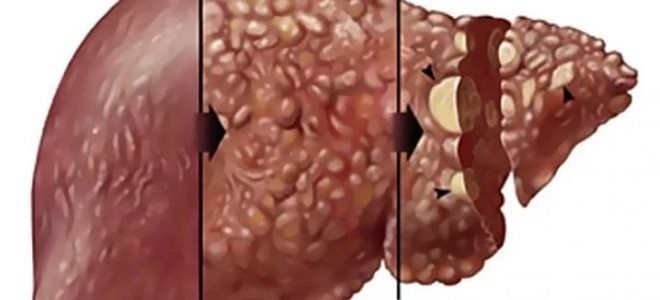
Цирроз печени
Наличие цирроза при остром воспалительном процессе в печени имеет неблагоприятный прогноз. В 60% случаев у таких больных летальный исход наступает в течение пяти лет, а 20% людей умирают через 1–2 года.
Профилактические меры
Так как точные причины возникновения недуга неизвестны, то и меры профилактики остаются под вопросом. Пациентам, перенесшим заболевание, необходимо вовремя проходить осмотр у гастроэнтеролога, контролировать уровень иммуноглобулинов, антител в крови и активность печеночных ферментов.
Любые патологии печени требуют снижения нагрузки на орган. Для этого следует полностью отказаться от пагубных привычек, минимизировать прием лекарственных препаратов, соблюдать строгую диету. Особенно это касается детей, которые так любят «вредные» продукты: шоколад, сухарики, чипсы, газированные сладкие напитки. Взрослые должны тщательно контролировать рацион ребенка и не допускать послаблений.
Следует ограничить физическую активность, чередовать нагрузки с отдыхом. Если больному показаны физиотерапевтические процедуры, необходимо проконсультироваться с лечащим врачом, чтобы не навредить печени. Профилактическая или плановая вакцинация проводится только с разрешения доктора.
Аутоиммунный гепатит – малоизученное и тяжелое заболевание печени. Важно понимать, что это не приговор. Чем раньше диагностировать и приступить к лечению, тем больше шансов на положительный исход болезни.
Источник