Безжелтушная форма гепатита в симптомы
Симптомы гепатита B
- Повышение температуры тела.
- Интоксикация (общее недомогание, слабость, ухудшение самочувствия, быстрая утомляемость, разбитость).
- Головокружение.
- Ухудшение аппетита, тошнота, рвота, горечь во рту, отрыжка.
- Боли в крупных суставах (чаще в ночное и утреннее время).
- Кожный зуд.
- Высыпания на коже в виде крапивницы.
- Кровоточивость десен, носовые кровотечения.
- Увеличение печени и селезенки, при пальпации болезненность.
- Боль в правом подреберье.
- Развитие желтухи (потемнение кожных покровов, белков глаз, потемнение мочи до цвета крепко заваренного черного чая, при этом сильно пенится), кал светлеет.
- Возможно послабление стула.
Инкубационный период
От 45 до 180 дней (обычно 2-4 месяца).
Формы
Выделяют следующие формы.
- Острая (желтушная) форма:
- слабо выраженные признаки интоксикации (головная боль, головокружение, слабость, ломота в мышцах, суставах);
- основная жалоба — это кожный зуд..Желтуха интенсивная с зеленоватым или сероватым оттенком кожи, сохраняется долго, от двух недель до нескольких месяцев в зависимости от тяжести течения заболевания и состояния иммунной системы больного. Моча становится темного цвета. Острый гепатит В продолжается около 6-8 недель.
- Подострая (безжелтушная) форма – характерны все начальные симптомы желтушной формы, но проявлений самой желтухи не бывает.
- Субклиническая форма болезни:
- клинические проявления практически отсутствуют;
- общее состояние больного не нарушено;
- печень не увеличена;
- наличие заболевания определяется путем лабораторной диагностики крови (повышенный уровень печеночных ферментов АЛТ и АСТ в крови, наличие специфических маркеров вируса).
- Стертая форма болезни, которая характеризуется минимальными и быстро проходящими симптомами.
Причины
- Источником инфекции является больной человек, носитель вируса.
- Эпидемиологическую опасность представляют кровь, сперма и слюна (в других биологических жидкостях концентрация вируса очень мала).
- Пути передачи: половой, контактный и от матери к ребенку.
- В группе риска находятся наркоманы, гомосексуалисты и гетеросексуалы с большим количеством половых контактов.
- Заражение возможно при нарушении целостности слизистых и кожных покровов после контакта с больными и носителями, при совместном использовании бытовых предметов (например: постельное белье, ножницы, бритвы).
- Заражение возможно в результате проведения медицинских (например: инъекции, гинекологическое обследование, стоматологическое лечение) и немедицинских (например: пирсинг, татуаж) манипуляций, если были нарушены правила стерилизации инструментов.
- В группе риска пациенты гемодиализных (больные, находящиеся на аппарате « искусственная почка»), ожоговых отделений, медицинский персонал, часто контактирующий с кровью (процедурные медсестры, гинекологи, стоматологи, хирурги).
- Заболевание регистрируется у детей 1-ого года жизни, как правило, от инфицированной матери.
- Тяжело болеют пожилые люди.
- Пик заболеваемости приходится на возрастные группы 20–49 лет.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
Для постановки диагноза:
- выясняется эпидемиологический анамнез: были ли подозрительные контакты, подвергался ли человек медицинским и немедицинским манипуляциям (например: лечение зубов, пирсинг, татуаж);
- учитываются имеющиеся симптомы: признаки интоксикации (общее состояние, самочувствие), расстройство пищеварения, проявления желтухи;
- при пальпации (ощупывание) живота можно обнаружить увеличение печени (в случае, если присутствует желтушность, нарастает интоксикация но печень уменьшена, возможно развитие печеночной недостаточности);
- биохимический анализ крови (контроль печеночных показателей – показателей, отражающих функцию и состояние печени, например, характерное повышение фермента АЛТ);
- анализ на наличие антигена вируса HBsAg и антител к нему (anti — HBs). Наличие HBsAg свидетельствует об инфицировании. Вакцинация в этом случае уже бессмысленна — необходимо обратиться к врачу. Если обнаруживаются anti — HBs при отсутствии HBsAg, то вакцинация не нужна. Организм уже защищен. Анализ крови на HBs-антиген положителен через 1-9 недель после заражения (в среднем через 4 недели);
- наличие маркеров гепатита В и ДНК возбудителя в сыворотке крови подтверждает наличие гепатита В.
Возможна также консультация инфекциониста.
Лечение гепатита B
- Госпитализация в стационар.
- Дезинтоксикационная терапия (введение препаратов, снижающих интоксикацию при повреждении печени, например 10% глюкозы, и способствующих выведению токсинов, выделяемых вирусом).
- Антибиотики при присоединении бактериальной инфекции.
- Общеукрепляющая терапия (прием витаминно-минеральных комплексов и пр.).
- Гепатопротекторы (препараты, защищающие клетки печени).
- Строгое соблюдение диеты: запрещено употребление алкоголя, кондитерских изделий, шоколада, острых приправ, свинины, баранины, жареных, копченых и консервированных продуктов.
- Экстренная вакцинация.
Осложнения и последствия
- При бессимптомном, безжелтушном течении острого гепатита В, обусловленном слабым иммунным ответом на инфекцию, переход гепатита в хроническую форму развивается в 10-15% случаев.
- Развитие цирроза и риск развития первичного рака печени.
- Поражение желчных путей, образование « желчных тромбов».
- При тяжелых формах возможны носовые кровотечения, петехии (мелкие кровоизлияния) на коже.
- Может наблюдаться желудочно-кишечное кровотечение.
- При присоединении вторичной бактериальной инфекции возможно поражение легких, желчного пузыря и других органов.
- Развитие печеночной недостаточности (нарушение функций печени): данное осложнение развивается редко и встречается у лиц с хроническими патологиями печени (например, у больных алкоголизмом).
- Возможно развитие печеночной энцефалопатии — это крайне тяжелая форма острого гепатита. Ввиду того, что печень перестает справляться со своими функциями и нейтрализовывать вредные вещества, они с током крови попадают в ткани головного мозга, человек впадает в кому. Как правило, летальный исход наступает через несколько дней.
- Иногда при гепатите В развивается полиартрит (поражаются суставы).
Профилактика гепатита B
- Тщательная проверка донорской крови.
- Строгое соблюдение правил стерилизации медицинских инструментов.
- Для медицинского персонала соблюдение правил личной защиты (ношение очков, повязок, использование перчаток).
- Санитарно-просветительская работа среди населения (информация о риске полового заражения, риске заражения при употреблении наркотиков).
- Использование барьерных способов контрацепции (презервативы), исключение случайных половых связей.
- Обследование беременных женщин, людей, поступающих на стационарное лечение.
- Вакцинация (возможно повторное проведение вакцинации через 5-7 лет, если уровень защитных антител в крови снижается).
Источник
Гепатит Б – это инфекционное заболевание, которое поражает печень. Его симптомы могут носить как стертый, так и прогрессирующий характер.
У женщин во время беременности данный тип патологии распространен не так широко, как гепатит С, однако при этом повышается риск смертности для матери и плода. Около 10% пациентов, которые перенесли гепатит Б в острой форме, становятся пожизненными носителями вируса.
Возбудитель гепатита В
Возбудитель гепатита B (HBV) относится к группе гепаднавирусов, которые вызывают патологии печени. Его размножение происходит в основном в печеночных клетках, а также (в меньшей степени) в почках, поджелудочной железе, костном мозге и лимфоцитах – клетках иммунной системы.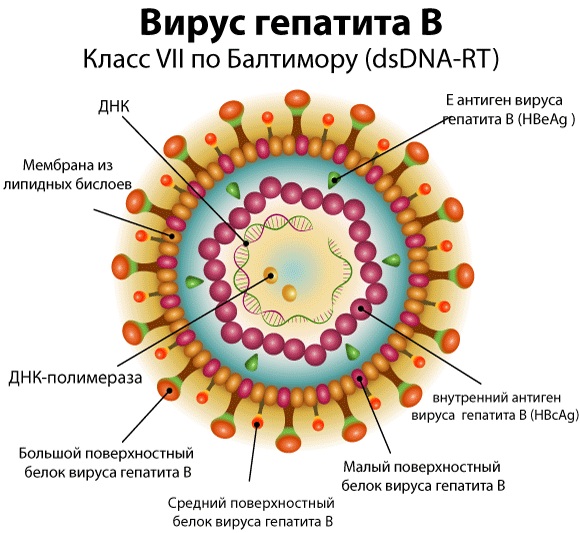
Гепатит Б, симптомы у женщин которого описаны в статье, характеризуется следующими особенностями:
- высокая заразность – достаточно 10 патогенов, чтобы произошло инфицирование;
- способность к выживанию вне человеческого организма в течение 1 недели;
- высокая устойчивость к воздействию факторов внешней среды – сохранение жизнеспособности при -20°С в течение 15 лет, при +160°С – в течение 1 ч;
- повышенная способность к мутации – 10 генотипов и 60 штаммов;
- для каждого из генотипов присуща своя географическая и этническая специфика, а также тяжесть течения заболевания и его исход.
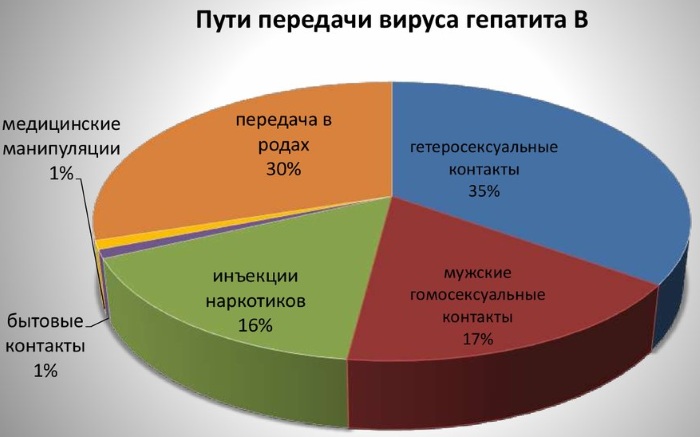
Пути заражения
В большинстве случаев заражение происходит от вирусоносителей (95% пациентов), остальное число инфицированных – от больных гепатитом в острой форме (5%).
Возможны следующие пути передачи вируса:
- гемоконтактный – при попадании зараженной крови в организм здорового человека (инъекции, переливание крови и другие медицинские и косметологические манипуляции);
- половой (вирусы содержатся как в сперме, так и в вагинальном секрете);
- перинатальный – во время родов от больной матери к ребенку;
- трансплацентарно – через плаценту от беременной к плоду;
- через грудное молоко.
К группе риска относятся следующие лица:
- медицинский персонал, студенты медицинских колледжей и ВУЗов;
- сексуально активные люди, молодежь;
- больные, которым производится переливание крови или пересадка донорских органов;
- пациенты хирургических отделений;
- люди, употребляющие наркотические средства (через загрязненные иглы);
- дети, родившиеся от больных женщин.
Вирусы не передаются через пищевые продукты, питьевую воду и бытовые контакты с больными.
Течение патологии и симптомы у мужчин и женщин
Процесс повреждения печеночных тканей происходит по следующему механизму:
- Проникновение вирусов в печень через кровеносное русло.
- Активное размножение патогенов в печеночных тканях.
- Возникновение массового некроза (омертвения) функциональных клеток печени.
- Белковые элементы печеночных клеток начинают восприниматься иммунной системой как чужеродные.
- Самопереваривание мертвых клеток приводит к повреждению кровеносных капилляров.
- Плазменные элементы крови просачиваются через стенки сосудов.
- Развивается активность фагоцитов.
- Активизируется воспалительный процесс.
- В результате гипериммунного ответа формируется массовый некроз тканей печени.
Таким образом, вирус оказывает опосредованное повреждающее действие. Часть его структуры может встраиваться в геном печеночных клеток, что приводит к появлению измененных раковых клеток.
 Течение болезни носит циклический характер, в котором выделяют несколько последовательных периодов, описанных ниже.
Течение болезни носит циклический характер, в котором выделяют несколько последовательных периодов, описанных ниже.
Скрытый (инкубационный) период
Длительность латентного (скрытого) периода может составлять от 45 дней до 6 месяцев, в среднем – 2,5 месяца. Возбудитель выявляется в анализах крови через 30-60 дней после заражения и может находиться в организме различное время.
Безжелтушный период
Промежуток времени между инкубационным периодом и появлением признаков желтухи составляет 1-5 недель.
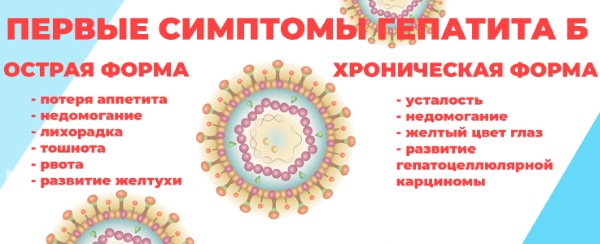
 Симптомы гепатита Б
Симптомы гепатита Б
У пациенток возникают следующие симптомы:
- общая слабость, быстрая утомляемость, ощущение разбитости;
- головная боль;
- крапивница, кожный зуд;
- болезненность в крупных суставах – плечевом, коленном, тазобедренном (отмечается у трети больных);
- нарушение сна;
- кратковременное повышение температуры тела;
- тошнота, рвота;
- чувство горечи во рту;
- снижение аппетита;
- ощущение тяжести или тупая ноющая боль в правом подреберье, увеличение печени (иногда и селезенки).
Уже в этот период моча может стать более темного цвета. В лабораторных анализах крови выявляется повышенная активность ферментов АЛТ и АСТ, которые служат маркерами поражения печени. Иногда преджелтушная стадия отсутствует. В таких случаях желтуха является первым признаком заболевания.
Желтушная стадия
Гепатит Б, симптомы у женщин во время желтушного периода характеризуются дальнейшим ухудшением состояния, имеет признаки:
- нарастание слабости;
- значительное снижение массы тела из-за постоянного отсутствия аппетита;
- ощущение жажды;
- горечь во рту;
- головные боли и головокружения;
- окрашивание кожи, склер глаз и других слизистых в желтый цвет;

- светлый кал и темная моча.
Длительность этого периода может составлять от нескольких дней до 6 недель. Уровень АЛТ в крови повышается в 30-50 раз.
Восстановительная стадия
Восстановление организма после заражения может длиться до полугода. Биохимические показатели крови нормализуются постепенно – билирубин в течение 0,5-1 месяца, ферменты АЛТ и АСТ – в течение 1-3 месяцев. У некоторых больных наблюдается их волнообразное изменение.
Гепатит Б у беременных
Распространенность гепатита B у беременных составляет 0,01-3%. По санитарным правилам, анализ крови на наличие вирусов проводится всем беременным в I и II триместрах. Заражение плода происходит чаще всего во время родов. При этом риск развития заболевания в хронической форме у ребенка составляет 70-90%.
Беременные с гепатитом в острой форме должны госпитализироваться в инфекционную больницу, а носители и хронически больные – в обсервационное отделение роддома для женщин с инфекционными заболеваниями. Необходимость изоляции от остальных рожениц обусловлена необходимостью соблюдения строгого противоэпидемического режима.
Как проявляется хроническая форма болезни
Гепатит Б переходит в хроническую форму, если заболевание продолжается более полугода. При этом симптомы у женщин имеют более стертый характер, а патологию выявляют по повышенному уровню ферментов в крови.
При хронической форме могут наблюдаться следующие признаки:
- быстрая утомляемость при физических нагрузках;
- повышенная раздражительность, эмоциональная нестабильность;
- частые головные боли;

- повышение температуры тела до +37°С, потливость;
- чувство тяжести в правом боку в области печени;
- метеоризм, боль в животе;
- тошнота, отрыжка;
- увеличение печени и селезенки;
- непереносимость жирной пищи;
- частые носовые кровотечения;
- четкий рисунок кровеносных сосудов на груди;
- мелкие подкожные кровоизлияния, сосудистые звездочки размером 1-10 мм, чаще всего возникающие на лице, шее, туловище, конечностях;
- расширение кровеносных капилляров на щеках, между лопатками или на груди;
- покраснение внутренней поверхности ладоней.
Выраженная желтуха отмечается в редких случаях, в основном происходит окрашивание только склер глаз. Степень тяжести вышеперечисленных проявлений зависит от активности воспалительного процесса в тканях печени. Если гепатит сочетается с нарушением оттока желчи, то желтушность становится более интенсивной, а кожа приобретает зеленовато-желтый оттенок.
Специфические формы патологии
К более редким формам заболевания относятся:
- Фульминантная (злокачественная) при развитии суперинфекции – одновременном поражении вирусами гепатита B и D. При этом происходит тяжелое поражение печени, которое может привести к циррозу и летальному исходу. Характерными признаками заболевания служат короткий преджелтушный период (3-5 суток), высокая температура тела, желтуха, общая интоксикация, отеки и брюшная водянка, сильная боль в суставах, волнообразное течение с периодическими ухудшениями, кожная сыпь.

- Безжелтушная. Признаки желтухи и лабораторные показатели нарушения билирубинового обмена отсутствуют, активность ферментов в крови повышена не более чем в 3-5 раз. Интоксикация слабая или ее совсем нет. Печень увеличена на 1-3 см, а цвет кала и мочи сохраняются нормальными.
- Субклиническая. Субъективные признаки заболевания полностью отсутствуют. Диагноз можно установить только по повышению активности ферментов и серологическому анализу крови на антитела к вирусу.
Диагностирование
Диагностика заболевания производится следующим способами:
- Клинический и биохимический анализ крови, в которых выявляются общие признаки воспаления, а также изменение концентрации билирубина, ферментов АСТ, АЛТ, глюкозы.
- Серологическое исследование крови на антигены (НВsAg – определение белка, присутствующего на поверхности вируса, наиболее ранний и основной маркер заболевания, появляется за 2-8 недель до проявления симптомов; НВеАg – маркер, указывающий на активное размножение вируса в организме). Как правило, проводится иммуноферментный анализ, обладающий высокой чувствительностью и относительно невысокой ценой (400-1400 руб. в платных клиниках, в зависимости от типа исследования).
- Анализ на антитела к антигенам (анти-НВe – маркер перенесенного острого гепатита и стадии ремиссии; анти-НВs – показатель наличия защитного иммунитета; антитела к HB-core Ag – их наличие говорит о том, что человек когда-то переболел гепатитом Б; анти-НВсIgМ – один из наиболее достоверных маркеров, сохраняющийся на протяжении всего периода заболевания после окончания инкубационного периода). Стоимость таких исследований в среднем составляет 800 руб.
- ПЦР-диагностика, позволяющая выявить ДНК вируса в крови или других биологических материалах (биоптат клеток печени, лимфоциты).
- УЗИ органов брюшной полости, при котором определяется увеличение печени и селезенки, а также патологические изменения в тканях.
- Морфологическая оценка степени поражения печени по биоптату, взятому из этого органа. Выявляются некротические и воспалительные изменения, фиброз.
Дифференциальный диагноз
Гепатит Б, симптомы у женщин которого описаны в статье, требует дифференциальной диагностики с другими заболеваниями гепатобилиарной системы:
- поражения печени, связанные с воздействием токсических веществ или приемом лекарственных препаратов;
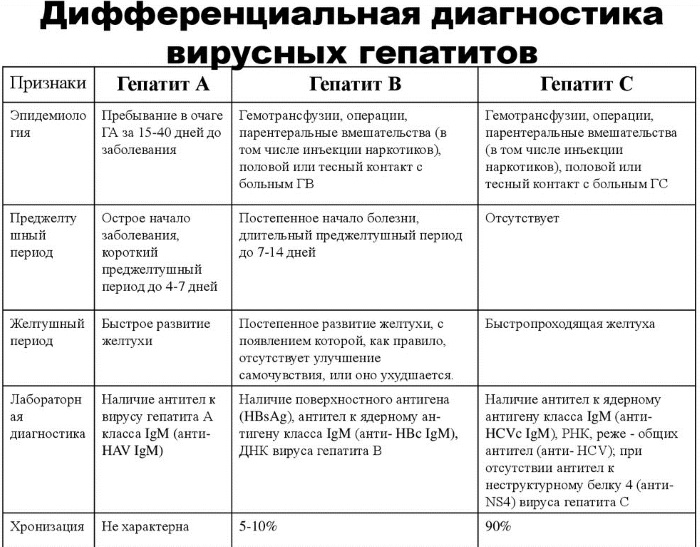
- структурное перерождение печеночных тканей при алкогольной болезни;
- гепатит аутоиммунного характера;
- жировой гепатоз, при котором в клетках печени происходит накопление жира;
- билиарный цирроз печени при поражении желчевыводящих путей и застое желчи;
- опухоли и метастазы в печени;
- тромбоз печеночных вен;
- другие инфекционные патологии (сифилис, бруцеллез, туберкулез).
Лечение
Специфического лечения для данного заболевания нет. До 95% пациентов, заболевших гепатитом в острой форме, выздоравливают, при этом противовирусная терапия не требуется. Однако госпитализация в инфекционную больницу обязательна. Лечение направлено на устранение симптоматики и поддержание водно-электролитного баланса.
Поддерживающая и дезинтоксикационная терапия
При развитии тяжелого состояния применяются противовирусные средства, описанные в таблице ниже:
| Название, форма выпуска | Активное вещество | Дозировка | Средняя цена, руб. |
| Ламивудин-ЗТС, таблетки 150 мг | Ламивудин | 100 мг 1 раз в день | 440 |
| Энтекавир, таблетки 1 мг | Энтекавир | 0,5 мг 1 раз в сутки | 3000 |
| Себиво, таблетки 600 мг | Телбивудин | 1 таблетка 1 раз в сутки | 10 000 |
| Тенофовир, таблетки 150 и 300 мг | Тенофовир | 300 мг 1 раз в сутки | 2000 |
Длительность лечения составляет 3-12 месяцев. Данные препараты применяются также у беременных женщин в III триместре беременности. При развитии печеночной комы необходима неотложная трансплантация печени. Это позволяет повысить выживаемость с 15% до 80%.
В качестве поддерживающей терапии назначаются следующие препараты:
- лактулоза (по 30 мл 3-4 раза в сутки), Гепа-Мерц (Орнитин, по 20 г в день) для снижения проявлений печеночной комы и энцефалопатии;
- Викасол, который после введения превращается в витамин К (по 3 мл внутримышечно, 1 раз в день), – способствует нормализации свертывания крови;
- антибактериальные препараты (из группы цефалоспоринов, фторхинолонов, карбапенемов) для профилактики присоединения бактериальной инфекции;
- раствор глюкозы и электролиты;
- Маннитол (0,5-1 г на 1 кг веса тела) при повышении внутричерепного давления.
Диета при гепатите В
При данном заболевании рекомендуется соблюдать диету №5 по Певзнеру, особенностями которой являются:
- снижение количества животных жиров;
- предпочтительные способы приготовления пищи – варка, выпекание, тушение, следует исключить жареные, копченые, соленые блюда, а также холодную пищу;
- щадящее воздействие на ЖКТ, протирание овощей, насыщенных клетчаткой, измельчение жилистого мяса;
- исключение газообразующих веществ, грубой клетчатки;
- кратность питания – 4-5 раз в сутки малыми порциями;
- количество соли в блюдах – не более 10 г ежедневно.

Разрешенные и не рекомендуемые продукты указаны в таблице ниже:
| Группа продуктов | Не рекомендуемые | Можно включать в рацион |
| Первые блюда | Наваристые бульоны, сваренные на мясе, рыбе, грибах, окрошка. |
|
| Вторые блюда, салаты |
|
|
| Напитки | Кофе, какао, газировка, спиртное |
|
| Прочее |
|
|
Терапия на подавление симптоматики
В качестве симптоматической терапии применяются следующие лекарства:

- мочегонные препараты при отеках печеночного происхождения (Верошпирон, Верошпилактон, Спиронол);
- средства для снятия психомоторного возбуждения (Диазепам, натрия оксибутират);
- гепатопротекторы – эссенциальные фосфолипиды (Эссенциале, Фосфоглив, Эссливер, Ливенциале);
- при геморрагическом синдроме – Этамзилат;
- при нарушении выведения желчи – Урсофальк, Адеметионин, Урдокса, Ливодекса, Урсолив;
- при интоксикации – Полисорб;
- для снижения зуда кожи – витамины А и Е (Аевит).
Народное лечение гепатита Б
Гепатит Б, симптомы у женщин которого сходны с таковыми для мужчин, лечится в народной медицине с помощью следующих рецептов:
- В стакан кипяченой питьевой воды добавить 15-20 капель перекиси водорода. Сделать микроклизму (50 г), выдержать 15 мин. Предварительно также рекомендуется сделать простую очищающую клизму, чтобы вода с перекисью проникла глубже. Такую клизму достаточно делать 1 раз в неделю.
- Взять в равных пропорциях измельченную траву полыни горькой и полыни цитварной, смешать. 1 ч. л. смеси заварить в 1 ст. кипятка, размешать. Как только раствор немного остынет, процедить его и выпить.
- 1 ч. л. перетертого порошка древесного угля принимать 2 раза в день, запивая водой. Лучше всего для этих целей подойдет древесина липы.
- Смешать по 2 ст. л. корней валерианы и цветков боярышника, по 3 ст. л. корней барбариса и листьев мяты. Залить 1 ст. л. данной смеси 1 ст. кипятка. Настоять 2 ч. Пить утром и вечером натощак.
Вакцинация и профилактика
Прививки от гепатита Б являются самым эффективным способом профилактики этого заболевания.
На фармацевтическом рынке России имеются следующие виды моновакцин:
- производства России – Комбиотех, ДНК-рекомбинанатная, Регевак;
- европейского производства – Энджерикс В (Бельгия), НВ-ВАКС11 (Нидерланды);
- изготовленные в других странах – Шанвак (Индия), Эувакс (Корея), Эбербиовак НВ (Куба).
Новорожденным детям вакцина вводится в первые 12 часов после рождения. Малышам, рожденным от больных матерей или носительниц данного заболевания, повторная вакцинация производится в 1, 2 и 12 месяцев. Прививку также делают в обязательном порядке лицам, относящимся к группе риска, а ревакцинацию – через каждые 5-7 лет.
При случайном контакте с кровью больных или половой связи прививка может производиться для экстренной профилактики заболевания. При сочетании с введением специфического иммуноглобулина уровень защиты достигает 95%.
Для защиты от заражения при половых контактах необходимо пользоваться презервативами, которые эффективны в 93-97% случаев.
Осложнения и последствия. Сколько живут с заболеванием?
Заболевание может привести к таким осложнениям, как:
- развитие хронической инфекции в печени;
- цирроз;
- печеночная энцефалопатия (поражение центральной нервной системы);
- перерождение нормальных клеток печени в раковые (часто смерть наступает в течение нескольких месяцев после постановки диагноза);
- повышение риска рождения недоношенного ребенка у больной беременной женщины.
В странах СНГ ежегодно от гепатита Б погибает около 10 тысяч человек. При развитии цирроза в течение последующих 5 лет умирает 20% пациентов.
 Тем людям, которые переболели гепатитом в острой форме, разрешается возвращаться на работу или учебу не раньше, чем через 1 месяц после выписки из стационара (при этом лабораторные показатели должны быть в норме). Пациенту должны выдать освобождение от тяжелой физической работы на 0,5-1 год. Диспансерное наблюдение (осмотр, лабораторные тесты) таких лиц продолжается в течение 6 месяцев.
Тем людям, которые переболели гепатитом в острой форме, разрешается возвращаться на работу или учебу не раньше, чем через 1 месяц после выписки из стационара (при этом лабораторные показатели должны быть в норме). Пациенту должны выдать освобождение от тяжелой физической работы на 0,5-1 год. Диспансерное наблюдение (осмотр, лабораторные тесты) таких лиц продолжается в течение 6 месяцев.
Согласно мировой статистике, количество смертей, связанных с гепатитом Б, составляет 1-2 млн. человек ежегодно. Симптомы у женщин зависят от формы заболевания. Одними из наиболее серьезных осложнений являются цирроз и рак печени, которые характеризуются высокой смертностью.
Так, при декомпенсированном циррозе в течение 5 лет выживает всего 20% пациентов. В связи с этим необходимо своевременно обращаться к врачу при появлении первых симптомов заболевания и соблюдать правила профилактики.
Оформление статьи: Владимир Великий
Видео о гепатите Б
Причины, симптомы и лечение гепатита Б:
Источник

