Боли в мышцах и суставах при циррозе печени
Если верить американским врачам, ежегодно только в США от цирроза печени погибает 49 500 человек. В России цирроз печени находится на 7 месте среди причин смерти, всего — 47 200 случаев в год[1]. Отчего возникает эта грозная болезнь, как ее избежать и можно ли повернуть процесс вспять — читайте в нашей статье.
Цирроз печени: характеристика заболевания и стадии его развития
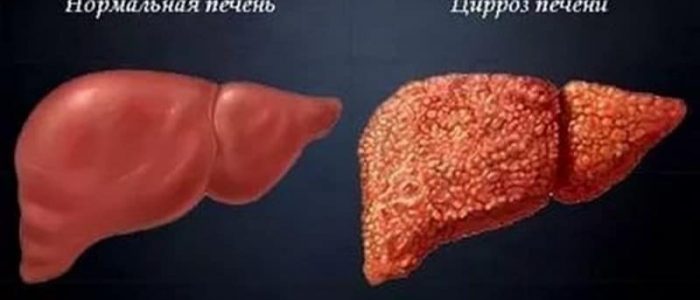
Цирроз печени — хроническое прогрессирующее заболевание, в основе которого постепенная гибель клеток печени (гепатоцитов), избыточное разрастание нефункциональной соединительной ткани и активное деление сохранившихся гепатоцитов. Это ведет к нарушению нормального строения органа, невозможности выполнять функции (развитию печеночной недостаточности) и изменению внутрипеченочного кровотока.
В экономически развитых странах цирроз печени входит в шесть основных причин смерти для возраста 35–60 лет. Ежегодно заболеваемость увеличивается на 3,7%[2].
Цирроз может стать исходом любого хронического воспаления печеночной ткани. Само же воспаление может быть вызвано множеством причин, начиная от вирусов и заканчивая неправильным питанием. Избыток жиров и легко усваиваемых углеводов в пище ведет к избыточному накоплению жира в гепатоцитах (стеатоз), что может стать причиной развития воспаления (стеатогепатит). Независимо от внешней причины, вызвавшей воспаление (вирусов, лекарств, неправильного питания — подробно об этом далее), в тканях печени активируются так называемые звездчатые клетки, которые начинают синтезировать коллаген, то есть соединительную (фиброзную) ткань, которая, собственно, и нарушает нормальную работу печени.
Получившаяся фиброзная ткань:
- препятствует обмену веществ между кровью и гепатоцитами;
- нарушает питание клеток печени;
- скапливаясь вокруг мелких сосудов, усиливает сопротивление току крови, что повышает давление в системе воротной вены (переносящей кровь от органов брюшной полости в печень);
- нарушает отток желчи.
Эти изменения приводят к печеночной недостаточности и портальной гипертензии — повышению давления в системе воротной вены.
В развитии болезни выделяются 3 стадии:
- Начальная: на фоне выраженных патоморфологических изменений симптомы минимальны.
- Стадия выраженных клинических проявлений, когда разворачивается типичная картина заболевания.
- Терминальная: появляются необратимые изменения во всех органах и системах, что приводит к летальному исходу.
Основные осложнения цирроза печени:
- гепаторенальный синдром — нарушение функции почек на фоне портальной гипертензии;
- печеночная энцефалопатия — поражение мозга из-за хронической интоксикации продуктами обмена веществ, которые печень должна обезвреживать;
- кровотечение из варикозно расширенных вен пищевода, образовавшихся из-за повышенного давления в системе воротной вены;
- асцит — скопление в брюшной полости жидкости, «пропотевшей» сквозь стенки расширенных из-за портальной гипертензии вен.
Причины заболевания
Основные причины развития цирроза:
- злоупотребление алкоголем (по данным разных источников от 30 до 80% случаев)[3];
- хронические вирусные гепатиты (В, С) — до 40% случаев;
- болезни желчных путей, приводящие к застойным явлениям;
- химические и лекарственные интоксикации;
- хронический дефицит белков и витаминов в пище;
- крайне редко — врожденные нарушения обмена веществ.
Исходя из причин возникновения циррозы делятся на:
- алкогольный;
- вирусный;
- лекарственно индуцированный;
- метаболический — вызванный генетически обусловленными аномалиями обмена веществ;
- первичный билиарный цирроз;
- вторичный билиарный цирроз;
- застойный;
- аутоиммунный;
- криптогенный (причина не установлена).
Крайне трудно провести грань между начавшимся фиброзом и развитием цирроза печени. Несмотря на то, что гистологически (при исследовании биоптата печеночной ткани) выделяют 4 степени фиброза, появление развернутой клинической картины, как правило, говорит о финальной стадии процесса фиброзирования: циррозе — состоянии окончательно необратимом.
Признаки цирроза
Первым проявлением фиброза обычно становится так называемый астеновегетативный синдром: беспричинная усталость, слабость, раздражительность, «капризы» и головные боли.
Далее проявляется комплекс симптомов, которые врачи называют диспептическим:
- пониженный аппетит;
- тошнота, рвота;
- тяжесть «под ложечкой»;
- вздутие живота;
- отрыжка;
- чередование запоров и поносов.
К этим признакам может присоединяться ноющая боль и тяжесть в правом подреберье.
Поскольку печень — главный орган, синтезирующий белки организма, в том числе и белки, регулирующие свертываемость крови, по мере прогрессирования болезни развивается геморрагический синдром:
- кровоточивость десен;
- носовые, маточные кровотечения;
- беспричинные гематомы (синяки);
- точечные подкожные кровоизлияния в виде сыпи (экхимозы);
- желудочные, кишечные кровотечения;
- кровотечения из варикозно расширенных вен пищевода.
Постепенно снижается вес, вплоть до кахексии (т. е. истощения). Из-за асцита начинает расти живот, появляются отеки на ногах, лице — из-за дефицита белка. Накопление токсинов вызывает энцефалопатию.
В зависимости от состояния больного выделяют четыре стадии печеночной энцефалопатии:
- Продромальная стадия: появляется эмоциональная неустойчивость, тревога сменяется эйфорией, раздражительность — апатией. Нарушается память, внимание, замедляется мышление. Меняется сон: ночью больной страдает от бессонницы, днем — от постоянной сонливости. Появляются первые признаки нарушения речи и письма.
- Больные становятся агрессивными, ведут себя «странно», совершают бессмысленные поступки, часто развивается неопрятность. Нарушается координация, снижается разборчивость речи. Возможны желтуха и появление сладкого «печеночного» запаха изо рта.
- Ступор. Длительный сон с редкими пробуждениями, во время которых пациент может приходить в возбужденное состояние. Нарушаются рефлексы, возможны судороги, недержание мочи.
- Кома. Сознание отсутствует, нет реакции на болевые раздражители. В терминальной стадии исчезает реакция зрачков на свет, рефлексы.
Врач при обследовании больного циррозом может увидеть:
- увеличение печени и селезенки;
- желтуху;
- сосудистые звездочки и расширенные вены на передней брюшной стенке;
- геморрагические высыпания;
- ярко-красные ладони (пальмарную эритему);
- признаки гормональных расстройств (гинекомастия, атрофия яичек).
При первых же симптомах нужно обратиться к врачу-терапевту, который порекомендует основные лабораторные исследования и с их результатами переадресует пациента к гастроэнтерологу, по возможности — специализирующемуся на болезнях печени (врачу-гепатологу). При появлении признаков печеночной энцефалопатии необходима консультация невролога.
Как вылечить цирроз печени?
Единственный радикальный метод лечения цирроза печени — трансплантация органа. Вовремя начатая медикаментозная терапия позволяет замедлить процесс и поддержать нарушенные функции.
По возможности необходимо устранить причину цирроза: отказаться от алкоголя, провести противовирусную терапию. Очень важен щадящий образ жизни без чрезмерных физических и психоэмоциональных нагрузок, полноценный сон.
Необходимо строго соблюдать диету: ограничить животные белки, восполняя их недостаток молочными продуктами, белки которых легче усваиваются. Суточное количество белка должно быть не менее 60 г, а при отсутствии печеночной энцефалопатии — 80–100 г. Суточная калорийность — 1800–2500 ккал. Если говорить о калорийности в целом, она тем выше, чем моложе пациент и чем выше его физическая активность. Обязательно наличие в рационе пищевых волокон, клетчатки: овощей, фруктов, цельных злаков, отрубей. Пищевые волокна не только способствуют развитию нормальной микрофлоры, которая активно участвует в пищеварении, но и способны всасывать токсические вещества. Питание 5–6-разовое. При появлении отеков ограничивается соль.
Используемые группы медикаментов:
- Противовирусные средства — для лечения вирусных гепатитов;
- Глюкокортикостероиды и цитостатики — при выраженных аутоиммунных процессах;
- Симптоматическая терапия — коррекция свертывающей системы крови, снятие отеков, лечение энцефалопатии и т. д.
- Антиоксиданты — витамины С, Е, альфа-липоевая кислота и другие. Угнетают процесс перекисного окисления липидов, который развивается при любом воспалении и запускает каскад реакций, разрушающих клетки. Помогают предотвратить обострение и улучшить функциональное состояние печени.
- Глицирризиновая кислота (входит в состав лекарственного средства «Фосфоглив»). Эффективность действующего вещества впервые была обнаружена в Японии, и после 30 лет успешного применения препаратов на его основе глицирризиновая кислота стала включаться в составы различных лекарственных средств во всем мире. Глицирризиновая кислота не только защищает клетки печени от свободных радикалов и стабилизирует мембраны гепатоцитов, но и активирует клетки иммунной системы под названием «натуральные киллеры». Этот вид клеток призван уничтожать звездчатые клетки — первопричину развития фиброза[4]. Кроме того, глицирризиновая кислота обладает выраженной противовирусной и противовоспалительной активностью[5].
- Эссенциальные фосфолипиды («Эссенциале»), средства на основе экстракта расторопши (например, «Силимарин»), препараты на основе урсодезоксихолевой кислоты (например, «Урсофальк»). Эти вещества стабилизируют мембраны клеток печени, предотвращая разрушение гепатоцитов, ускоряют их регенерацию, предотвращают развитие фиброза, стимулируют синтез белка и тормозят процессы перекисного окисления липидов.
- Адеметионин (S-аденозил-L-метионин)[6] составляет основу таких лекарственных средств как «Гептрал»[7], «Гепаретта»[8], «Гептор»[9]. Обладает детоксикационными, регенерирующими, антиоксидантными, антифиброзирующими и нейропротективными свойствами. В биохимических реакциях адеметионин является донором метильной группы для синтеза фосфолипидов клеточных мембран, нейротрансмиттеров, нуклеиновых кислот, белков, гормонов. Является предшественником цистеина, таурина, глутатиона, коэнзима ацетилирования. У пациентов с диффузными заболеваниями печени (цирроз, гепатит) с синдромом внутрипеченочного холестаза понижает выраженность кожного зуда и изменений биохимических показателей (прямого билирубина, активности ЩФ, аминотрансфераз). Терапия сопровождается исчезновением астенического синдрома у 54% пациентов и уменьшением его интенсивности у 46% больных. По результатам клинических исследований, гепатопротективный, антихолестатический и антиастенический эффекты сохраняются в течение 3-х месяцев после прекращения лечения. Показана эффективность при гепатопатиях, обусловленных гепатотоксическими лекарственными средствами. В результате лечения пациентов с опиоидной наркоманией, сопровождающейся поражением печени, отмечалась регрессия клинических проявлений абстиненции, улучшение функционального состояния печени и процессов микросомального окисления.
Цирроз печени — опасное заболевание. Но если выявить проблему на ранних стадиях, можно надолго замедлить его развитие. Внимательное отношение к своему здоровью и регулярные обследования помогут улучшить качество и продолжительность жизни при обнаруженном фиброзе.
Источник: aif.ru
Читайте также
Вид:


Источник
Может ли цирроз печени либо другие патологические изменения этого органа влиять на суставы, вопрос, который нередко звучит из уст пациентов в кабинете ревматолога. Спровоцировать болезни суставов способны различные нарушения в человеческом организме, в частности, на состояние костно-мышечной системы влияют неполадки в работе печени. Крупнейшая пищеварительная железа, отвечающая за выработку желчи, призвана обезвреживать токсические вещества, переизбыток которых негативно отражается на многих внутренних органах и системах организма, не оставляя без внимания и подвижные соединения костей скелета.
Взаимосвязь заболеваний печени и суставов
Печень является многофункциональным органом, который принимает участие более чем в 500 различных реакциях. Пищеварительная железа выполняет следующие функции, важные для человеческого организма:
- фильтрует кровь и создает запасы витаминов, гемоглобина, сахара;
- выступает защитой от проникновения ядовитых и вредоносных веществ;
- вырабатывает желчь, которая необходима для расщепления и переваривания жиров, содержащихся в пище;
- ликвидирует большинство гормонов.
Нарушенная деятельность печени опасна загрязнением организма.
Таким образом, сторонники Аюрведы аргументируют связь больных суставов и печени тем, что патологии костно-мышечной системы нередко являются результатом зашлакованности организма. В связи с этим, проблемы с фильтрационным органом и как следствие недостаточный контроль обменных процессов в хрящевой ткани — одна из основных причин возникновения болей в мышцах и суставах, которым предшествует разрушение соединительнотканных структур костных сочленений.
 Болезни печени приводят к нарушению кровотока.
Болезни печени приводят к нарушению кровотока.
Здоровый орган содержит специфические клетки, которые синтезируют вещество, поступающее по лимфе и кровяной жидкости к суставам. Этот элемент способствует регенерации и восстановлению хрящевой ткани, а также улучшает кровоснабжение костно-мышечного аппарата. Однако если «строительного материала» в крови недостаточно, то ухудшается питание суставов и в результате под воздействием постоянных нагрузок, они начинаются крушиться. Кроме этого, плохая работа печени влияет и на межпозвонковые хрящи, которые начинают разрушаться, а позвонки, смещаясь, зажимают нервные окончания. Итогом этого являются различные заболевания.
Вернуться к оглавлению
Чем грозят проблемы с печенью?
Увеличение печени — опасное патологическое состояние, которое негативно отражается на функциональности многих органов и систем человеческого организма. Нередко на фоне печеночных болезней у больного развивается ревматоидный артрит, при котором сильно болят суставы, отмечается утренняя скованность и затекание тела. Значительно ухудшается общее самочувствие, повышается температура тела, ухудшается аппетит, и пациенты жалуются на постоянную слабость. Кроме ревматоидного артрита, нередко у больных с патологиями печени развивается спондилоартроз. При этом недуге людей беспокоит выраженная боль в позвоночнике, после чего становится трудно передвигаться и совершать движения.
Вернуться к оглавлению
Лечебные мероприятия
 Лечебная диета очистит организм от шлаков и токсинов.
Лечебная диета очистит организм от шлаков и токсинов.
Для торможения развития суставных заболеваний, в первую очередь, необходимо предпринять меры, чтобы перестала болеть печень — главная виновница проблем с опорно-двигательным аппаратом. Для этого рекомендуется придерживаться следующих рекомендаций:
- Наладить режим питания, увеличив количество трапез до 5-ти раз в сутки. При этом порции должны быть небольшими, чтобы не перегружать желудок.
- Сократить потребление жирной пищи, заменив животные жиры растительными.
- Заменить сдобу хлебом крупного помола, каши и картофель — овощами, шоколад и прочие сладости — сухофруктами, фруктами.
- Отказаться от ночного приема пищи. Последняя трапеза должна быть за 4 часа до сна.
Кроме этого, важно регулярно принимать медикаментозные препараты, которые улучшают функционирование печени и защищают ее клетки от негативного воздействия окружающих факторов.
Чтобы не допустить развития осложнений суставных патологий, не следует затягивать с лечением. Поэтому вместе с мероприятиями, направленными на улучшение состояния печени нужно приступить и к борьбе с болезнями суставов. Унять боль и снять воспалительный процесс под силу нестероидным противовоспалительным средствам. Вместе с местным лечением отличные результаты показывает физиотерапия.
Вернуться к оглавлению
Профилактика
Предупредить болезни печени и не дать пострадать суставам можно с помощью несложных мероприятий. Всем людям без исключения рекомендуется следить за своим питанием и образом жизни. Еда должна быть не только вкусной, но и полезной, спорт — в меру, без лишних интенсивных нагрузок на костно-мышечный аппарат. Помимо этого, важно следить за здоровьем и своевременно обращаться к врачу.
Источник
Цирроз печени – хроническая прогрессирующая патология органа, при которой нормальные клетки замещаются соединительной тканью. Заболевание возникает в ответ на другие патологии печени (гепатит, холестаз и др.). Основные симптомы – общая слабость, похудение, желтушность, кожный зуд. Болезнь чревата осложнениями. Да и уровень жизни пациента значительно падает. Поэтому лучше распознать диагноз на ранней стадии и начать своевременное лечение.
Пусть терапия не избавит от цирроза. Но значительно улучшить состояние пациента можно. Более того, запущенный процесс приводит к развитию печеночной недостаточности.
Механизм развития цирроза
Цирроз печени – это поздняя стадия воспалительного процесса в самом органе (возникает при гепатите) и в некоторых других (на фоне сердечной недостаточности, например). В ряде причин присутствует отравление лекарственными средствами, алкоголем и другими ядами.
Что происходит:
- Сильно поврежденные и воспаленные клетки отмирают.
- На их месте образуется соединительная ткань, которая лишь замещает погибшие клеточки, но не выполняет их функции.
- Пока еще здоровые клетки печени начинают делиться в ускоренном режиме – формируются островки нормальной печеночной ткани, окруженные соединительной тканью.
- Больной орган не в состоянии выполнять функции в полном объеме – развивается печеночная недостаточность.
Терапия цирроза печени симптоматическая. Плюс специальная диета. Если «схватить» болезнь на начальной стадии, то патологический процесс можно остановить. Кардинальное лечение – пересадка органа.
Общая симптоматика
Яркая клиника развивается только в 60% случаев. Жалобы пациентов разнообразны.
Первые признаки цирроза печени:
- Боль под ребрами справа и в эпигастральной области. Объясняется увеличением больного органа, растяжением капсулы. Болезненность усиливается после спиртного, физических нагрузок, употребления острой и жирной пищи.
- Желтуха. Насколько интенсивно проявляются желтушные симптомы, зависит от стадии цирроза. Чем запущеннее заболевание, тем ярче желтый цвет кожных покровов. На первой стадии окрашивается нижняя поверхность языка, склеры, ладони и стопы. В дальнейшем – все тело. Кожа сухая, сильно шелушится.
- Резкое снижение работоспособности. Печень не может полноценно трудиться – многие отравляющие вещества остаются в крови. Отсюда сильная усталость, слабость в мышцах, раздражительность.
- Вздутие живота. Больная печень увеличивается за счет соединительной ткани. При пальпации ощущается бугристость, плотность. Край органа острый, болезненный.
Подобные симптомы проявляются в 6 случаях из 10. Они характерны для всех видов цирроза печени (в той или иной степени). Редко на первой стадии встречаются такие признаки, как:
- тошнота и рвота,
- постоянная сухость, горечь во рту;
- зуд, связанный со скоплением желчных кислот в крови;
- частый жидкий стул после еды.
Клиника форм цирроза печени
Формы цирроза печени:
- постнекротическая (клетки массово погибают, на их месте формируется рубцовая ткань);
- портальная (нарушается кровоснабжение органа);
- билиарная (нарушается отток желчи).
Симптомы форм немного отличаются.
Признаки постнекротического цирроза:
- явная желтуха, имеющая постоянный характер;
- на коже живота выступают расширенные вены, иногда они расходятся из зоны пупка;
- все время болят мышцы и суставы;
- увеличиваются лимфатические узлы;
- на теле образуются сосудистые звездочки.
Симптомы портального цирроза на первой-второй стадии:
- утомляемость и раздражительность;
- постоянная бессонница;
- атрофия мускулатуры;
- регулярный дискомфорт в желудочно-кишечном тракте (вздутие, тяжесть, газы, боли);
- болезненность печени усиливается после еды или физической деятельности;
- желтушность слабая, иногда данный признак вообще не проявляется;
- на брюшной стенке также появляются вены;
- сосудистые звездочки сосредотачиваются на лице, плечах, груди, лопатках.
Признаки билиарной формы заболевания:
- резкое увеличение печени;
- частые внутренние кровотечения (из десен, вен в желудке и кишечнике);
- боль в суставах и костях;
- периодическое повышение температуры;
- воспаление легких.
Нередко цирроз развивается на фоне хронического гастрита, панкреатита, холецистита, дискинезии желчных протоков. Если патология желчевыводящих путей имеет гипокинетическую форму, то пациента беспокоят слабые тянущие боли, чувство тяжести в эпигастральной области, под ребрами справа. В случае гиперкинетической формы поражения – колики, ярко выраженные боли.
Если цирроз печени развивается на фоне алкогольного отравления, то характерные для болезни симптомы – нарушение менструального цикла у женщин, половая дисфункция у мужчин.
Что покажет обследование
Цирроз развивается очень медленно. Стадии заболевания:
- Компенсации. Внешние проявления отсутствуют. Здоровые клеточки работают усиленно.
- Субкомпенсации. Стадия, на которой и можно выявить заболевание. Ресурс оставшихся клеток иссякает – орган не в состоянии решать свои задачи в полном объеме. Именно на данном этапе появляются первые признаки цирроза печени.
- Декомпенсации. Развивается печеночная недостаточность. Патология становится крайне опасной для жизни пациента.
Врач может заподозрить цирроз уже во время осмотра пациента. У больного – характерные внешние признаки:
- Общее похудание, иногда – до истощения. Человек «спадает» с лица, четко очерчиваются скулы. Сильно худеют конечности. Причем руки становятся тонкими, а на ноги – отечными.
- Снижается мышечный тонус и сила.
- Если болезнь появилась в детском возрасте, то ребенок отстает в физическом и половом развитии.
- Суставы припухают.
Для подтверждения диагноза проводятся инструментально-лабораторные анализы и манипуляции:
- Общий анализ крови (обнаруживается анемия, повышенная скорость оседания эритроцитов).
- Общий анализ мочи (выявляются белок и эритроциты).
- Биохимический анализ крови (концентрация связанного и несвязанного билирубина повышена, увеличен уровень ферментов АлАТ и АсАТ).
- Ультразвуковое исследование печени (орган увеличен, структура гомогенная или гиперэхогенная; при нарастании фиброза правая доля уменьшается, а левая – увеличивается).
- Биопсия печени (анализ микроструктуры).
- Фиброгастродуаденоскопия (проводится в отдельных ситуациях для выявления варикозных вен желудка и пищевода; расширенный сосуд указывает на портальную гипертензию).
Некоторые специалисты говорят о «малых признаках» цирроза. К этой группе врачи относят
- Расширенные капилляры на верхней части тела и лице. В уголках глаз и у крыльев носа они могут кровоточить.
- «Печеночные» ладони, ярко-красные, с брусничным оттенком, горячие.
- Отечный, яркий, лакированный язык.
- Гинекомастия у мужчин – патологическое увеличение грудных желез.
- Атрофия яичек.
- Атрофия женских половых органов.
«Малые признаки» развиваются из-за того, что цирротическая печень не в состоянии участвовать в метаболизме эстрогенов – половых гормонов.
Выводы:
- Разрушение клеток печени – процесс длительный и медленный. Поэтому распознать болезнь в самом начале невозможно.
- Первые признаки проявляются, когда печень уже перестает справляться со своими функциями.
- Клиника у разных форм цирроза несколько отличается.
- Общая симптоматика – болезненность, хроническая усталость, физические и умственные силы быстро иссякают. Когда патологический процесс усугубляется, появляется желтуха, увеличивается живот.
Источник: cirroz03.ru
Читайте также
Вид:


Источник

