Цирроз печени алкогольный постановка диагноза
4 июля 20192158,2 тыс.
Алкогольный цирроз печени – процесс гибели гепатоцитов и их замещения соединительной фиброзной тканью вследствие длительного употребления спиртных напитков. Проявляется астенией, истощением и диспепсическими симптомами, увеличением печени и желтушностью кожи, признаками печеночной недостаточности, портальной гипертензии, токсической энцефалопатии. Для диагностики проводят исследование биохимического профиля, УЗИ, КТ, ЭРХПГ. Наиболее достоверные методы диагностики – биопсия печени или эластография. Лечение основано на полном отказе от алкоголя и замещении утраченных функций печени, при невозможности восстановления производится трансплантация части печени.
Алкогольный цирроз печени
Алкогольный цирроз печени – тяжелейшее заболевание, поражающее больных хроническим алкоголизмом, характеризующееся разрушением гепатоцитов, зачастую заканчивающееся летальным исходом в течение нескольких лет от появления признаков печеночной недостаточности. Имеет более неблагоприятное течение у женщин, так как повышенный уровень эстрогенов благоприятствует более быстрому и тяжелому повреждению печени. При переходе цирроза в терминальную стадию смерть наступает в течение полугода у половины больных. При отказе от выпивки состояние значительно улучшается, однако полного излечения возможно добиться только путем пересадки печени. Удручающая статистика свидетельствует, что от 10 до 50% пациентов после пересадки печени возобновляют употребление алкоголя.
Причины алкогольного цирроза печени
Механизм развития алкогольного цирроза весьма сложен. Согласно исследованиям в области гастроэнтерологии, цирроз поражает только 35% всех больных алкоголизмом. Известно, что для развития тяжелого фиброза печени требуется сочетание нескольких повреждающих механизмов. Так, факторами риска цирроза являются генетическая предрасположенность, длительное употребление даже небольших доз любого спиртного, употребление жирной и острой пищи, недостаток белка и витаминов, женский пол.
Так как попадающий в организм этанол перерабатывается именно в печени, то образующиеся при этом свободные радикалы более всего воздействуют именно на этот орган. При этом происходит повреждение мембран клеток и последующее их разрушение. Нарушается структура эндотелия сосудов, чем вызывается их спазм с последующей гипоксией печеночной ткани и усугублением повреждения гепатоцитов. Все эти процессы стимулируют выработку фиброзной ткани, которая постепенно замещает погибшие участки. Печень постепенно утрачивает свои функции, основными из которых являются белковообразующая, кроветворная, дезинтоксикационная. Эти процессы необратимы, приводят к инвалидизации и летальному исходу, излечение возможно только при трансплантации органа.
Классификация алкогольного цирроза печени
Принято разделение форм цирроза на мелкоузловой, крупноузловой и смешанный. Также заболевание разделяется по степени тяжести. Компенсированная стадия обычно не имеет клинических проявлений, так как печень еще в состоянии выполнять свои функции, диагноз на этом этапе можно установить только путем биопсии.
Субкомпенсированная стадия характеризуется появлением признаков печеночной недостаточности как клинически, так и при исследованиях. На этой стадии повреждение печеночной ткани еще обратимо, и при отказе от выпивки состояние может нормализоваться.
Декомпенсированная стадия проявляется отказом печени, тяжелейшим состоянием с алкогольным поражением всех органов и систем. На этой стадии помочь больному может только пересадка органа.
Симптомы алкогольного цирроза печени
Симптоматика алкогольного цирроза печени зависит от стадии заболевания. Обычно на стадии субкомпенсации оно никак не проявляется, поэтому диагноз на этом этапе ставится достаточно редко. От момента начала фиброзирования печеночных тканей до появления первых симптомов обычно проходит около пяти лет. Заподозрить цирроз можно только при увеличении печени.
На стадии субкомпенсации уровень фиброза становится критическим для сохранения печеночных функций, начинает появляться первая симптоматика. Пациент отмечает ухудшение аппетита, похудение, слабость, тошноту и диспепсические проявления. Печень увеличивается в размерах.
При декомпенсации процесса начинается постепенное угасание всех печеночных функций. Развивается характерный для цирроза синдромокомплекс. Астенический синдром характеризуется быстрой утомляемостью, безучастностью, потерей аппетита, развитием депрессии. Постепенно развивается кахексия – крайняя степень истощения. Отмечается артериальная гипотензия с тахикардией. Характерно покраснение носа, щек, стоп и ладоней. Увеличиваются околоушные железы. У мужчин появляются признаки избытка эстрогенов: жир откладывается в области живота и бедер, ноги и руки остаются очень худыми, увеличивается грудь, атрофируются мужские половые железы, развивается бесплодие. Кожа и слизистые желтеют, на коже часто образуются синяки. Пальцы приобретают вид барабанных палочек, на ногтях появляются мелкие белые штрихи. Патогномонично для этой патологии развитие контрактуры Дюпюитрена – укорочение сухожилий мышц-сгибателей ладоней с утратой их двигательной функции.
Если вовремя не начать лечить цирроз, утрата функций печени приводит к тяжелейшим осложнениям и необратимым изменениям в организме. Появляется варикозное расширение вен пищевода и прямой кишки, часто возникают кровотечения из измененных вен, приводящие к значительному ухудшению состояния.
Появляются признаки портальной гипертензии (повышения давления в воротной вене). В брюшной полости образуется выпот (асцит). Живот увеличивается в размерах, на нем четко прослеживается венозная сеть в виде головы медузы. В дальнейшем этот выпот может воспалиться (в связи со снижением иммунитета), развивается перитонит. Значительно увеличивается печень.
На поздних стадиях развивается печеночная энцефалопатия – так как печень не выполняет функцию детоксикации, токсины свободно циркулируют в крови и вызывают повреждение клеток мозга. Возникают различные нарушения сознания, изменения личности. Также повреждение печени может приводить к нарушению работы легких, желудка и кишечника, почек, провоцировать развитие панкреатита. Повреждение нервов проявляется периферической полиневропатией. Иногда вследствие цирротических изменений в печени образуется злокачественное новообразование – гепатоцеллюлярная карцинома.
Диагностика алкогольного цирроза печени
Диагноз после появления симптоматики обычно не представляет сложности. Проводится забор крови на клинические и биохимические анализы. В анализе крови отмечается анемия, уменьшение пула тромбоцитов, может быть лейкоцитоз. В биохимическом анализе крови отмечают повышение уровней гамма-глобулинов, иммуноглобулина А, трансферрина. Соотношение АСТ и АЛТ смещается в сторону АСТ (в норме равняется единице). Увеличивается PGA-индекс (протромбин, гаммаглутамилтранспептидаза, аполипопротеин А1) – если он превышает 9, риск цирроза практически равен 90%. Определяются маркеры фиброза (любого, не только печени): ламинин, гиалуроновая кислота, проколлаген 3 типа, коллаген 4 типа, металлопротеиназы 4 типа и др.; ухудшается коагулограмма. Необходимо обязательно определять маркеры вирусных гепатитов, так как цирротическая трансформация предрасполагает к их развитию. В анализах мочи и кала также имеются изменения.
Наиболее информативны инструментальные методики исследований. На УЗИ органов брюшной полости оценивается размер и структура печени, наличие очагов фиброза, состояние селезенки. МРТ и КТ органов брюшной полости позволяют сделать прицельные послойные снимки, оценить структуру печеночной ткани, печеночных ходов, окружающих органов (поджелудочной железы, селезенки) и сосудов. ЭГДС позволяет осмотреть стенки пищевода и желудка на предмет варикозно расширенных вен. ЭРХПГ дает возможность оценить состояние печеночных ходов, наличие их стриктур и сужений.
Наиболее информативными являются эластография и пункция печени. Эластография – ультразвуковой метод исследования, который позволяет оценить количество соединительной ткани в органе и на основании этого определить степень тяжести фиброза. Более инвазивной методикой является чрескожная биопсия печени с последующим исследованием биоптата.
Для точной оценки степени выраженности и тяжести цирроза используется шкала Чайлд-Пью. В ней оцениваются уровни протромбина, билирубина, альбумина; после этого определяется наличие асцита и печеночной токсической энцефалопатии. После оценки всех показателей выставляется класс цирроза: А (компенсированный), В (субкомпенсированный) или С (декомпенсированный).
Лечение алкогольного цирроза печени
В лечении фиброза печени, индуцированного алкоголизмом, принимает участие ряд специалистов: гастроэнтеролог, гепатолог, терапевт, хирург, психиатр и нарколог. При необходимости привлекаются доктора других профилей. Абсолютно необходимое условие для успешного лечения цирроза – полный отказ от употребления спиртного. Больному назначается лечебная диета (пятый печеночный стол), богатая белком и витаминами, охранительный режим.
Консервативное лечение включает в себя применение гепатопротекторов, препаратов урсодезоксихолевой кислоты, основных витаминов (А, В, С, Е), глюкокортикоидных гормонов. Широкое применение получило назначение адеметионина – данное вещество способно защищать клетки печени от разрушения, стимулировать их восстановление, улучшать отток желчи, защищать головной мозг от токсинов, нейтрализовать токсины, устранять депрессию. Ингибиторы протеаз препятствуют образованию соединительной ткани, оказывают противовоспалительное действие.
Лечение портальной гипертензии включает в себя препараты, ограничивающие кровоток в области варикозно расширенных сосудов: гормоны гипофиза, нитраты, бета-блокаторы, диуретики. Кроме того, обязательно назначают лактулозу, которая улучшает пищеварение и улучшает выведение токсинов через кишечник. Лечение асцита осуществляется с помощью противоотечных препаратов, внутривенного введения альбумина. Это будет способствовать перемещению жидкости в сосудистое русло и удалению ее излишков через почки. С целью лечения печеночной энцефалопатии пациент должен получать дезинтоксикационную инфузионную терапию, диету с ограничением белка, лактулозу, антибактериальные препараты.
Хирургическое лечение цирроза заключается в пересадке донорской печени. Для постановки в очередь на трансплантацию необходимо выполнение обязательного условия: отказ от употребления спиртных напитков в течение полугода. Хирургическое лечение осложнений фиброза печени заключается в удалении селезенки, портосистемном или спленоренальном шунтировании; ушивании, склерозировании или лигировании вен пищевода, балонной тампонаде пищевода зондом Блэкмора.
Прогноз и профилактика алкогольного цирроза печени
Профилактика фиброза печени при алкоголизме заключается в полном отказе от спиртных напитков, своевременном лечении начавшегося алкогольного гепатита, соблюдении высокобелковой диеты.
Прогноз заболевания при полном отказе от спиртного более благоприятный у молодых людей с нормальной массой тела, у мужчин, при своевременном начале лечения. Чем выше класс поражения печеночной ткани по шкале Чайлд-Пью, тем хуже выживаемость. В классе С в течение полугода погибает половина больных.
Источник
Справочник болезней
«Медицина заставляет нас умирать продолжительнее и мучительнее» Плутарх
ОПРЕДЕЛЕНИЕ
Диффузный процесс в печени, характеризующийся фиброзом и образованием узлов.
Морфология цирроза печени
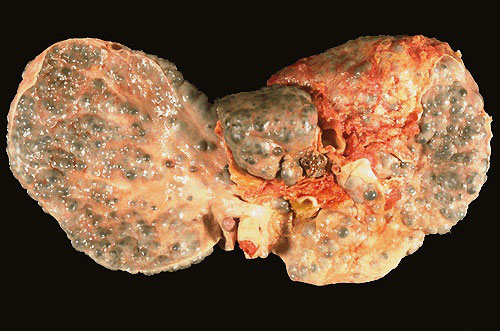
Макронодулярный (крупноузловой) цирроз печени.
ЭТИОЛОГИЯ ЦИРРОЗА ПЕЧЕНИ
• Вирусный гепатит (В, С).
• Алкогольный стеатогепатит.
• Неалкогольный стеатогепатит
• Метаболические нарушения (гемохроматоз, болезнь Вильсона).
• Холестаз внутри- или внепеченочный.
• Нарушение венозного оттока (синдром Бадда-Киари).
• Лекарства (амиодарон, метотрексат).
Морфология цирроза печени
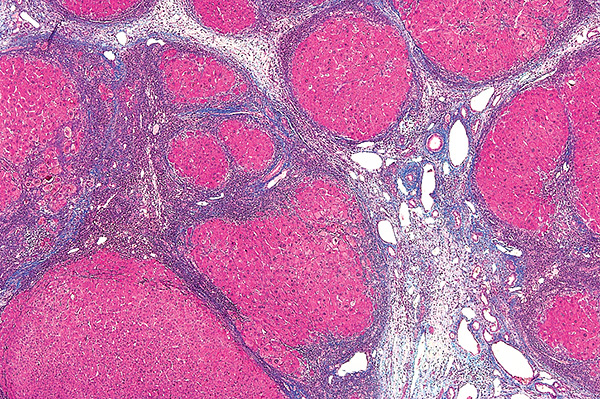
Фиброзные перегородки, отделяющие узлы регенерирующих гепатоцитов.
КЛИНИЧЕСКАЯ КАРТИНА
• Портальная гипертензия: отеки, асцит, расширение вен пищевода, кровотечения из пищевода, расширение подкожных вен.
• Печеночная недостаточность: гипопротеинемические отеки, коагулопатия (> протромбинового времени, МНО), гинекомастия.
• Бактериальный перитонит: лихорадка, боли в животе, напряжение брюшной стенки отеки, >250 полиморфноядерных лейкоцитов в мм3 асцитической жидкости.
• Гепатокарцинома.
• Гепаторенальный синдром.
Прогрессирование цирроза печени
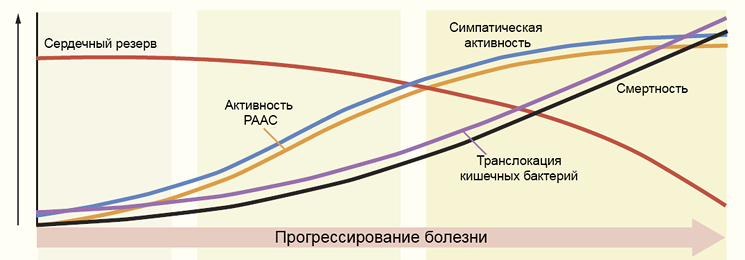
РААС — ренин-ангиотензин-альдостероновая система. Ge P, Runyon B. N Engl J Med. 2016;375:767–77.
ДИАГНОСТИКА
• Общий анализ крови с тромбоцитами.
• Биохимический анализ крови: АСТ, АЛТ, ЩФ, ГГТП, протеинограмма, коагулограмма, альфа–фетопротеин, креатинин.
• Шкала APRI: неинвазивная оценка цирроза печени.
• Сонография: узлы, неравномерная плотность, асцит, v.portae >13 мм. Повторять через 2–3 года.
• Эзофагогастроскопия (обычная, ультратонкая ≤6 мм): варикоз вен пищевода, желудка.
• Эластография печени.
• Вирусы гепатита В (HBsAg, анти-HBc, анти-HBs, HCV DNA, HBeAg), С (анти-HCV, HCV RNA, HCVcAg).
По показаниям
• Компьютерная томография: гепатокарцинома.
• Биопсия: узлы, гепатокарцинома.
• Парацентез: анализ и посев асцитической жидкости.
• Биохимический анализ крови: церулоплазмин, железо сыворотки, ферритин, насыщение трансферрина железом.
Цирроз печени и легочная эмболия
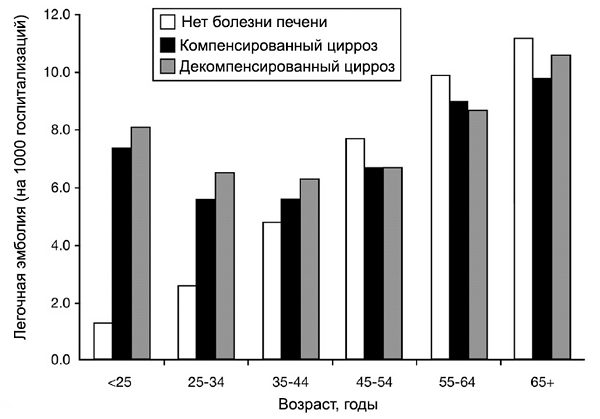
Wu H, Nguyen G. Clin Gastroenterol Hepatol. 2010;8:800–5.
КРИТЕРИИ Baveno VI
Критерии низкой вероятности варикоза вен пищевода и нецелесообразности эндоскопии:
• Тромобоциты >150•109/л.
• Плотность печени при эластографии <20 кПа.
КЛАССИФИКАЦИЯ ЦИРРОЗА ПЕЧЕНИ
• Этиология: вирусы гепатита В или С, алкоголь…
• Тяжесть: шкалы MELDNa, Child-Turcotte-Pugh.
• Варикоз пищевода, желудка: малый (<5 мм), большой (>5 мм).
• Морфология: крупноузловой, мелкоузловой, смешанный.
Спонтанный бактериальный перитонит
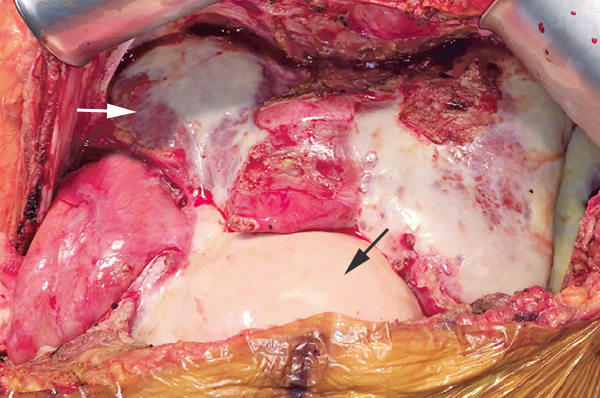
Правая доля при терминальной болезни печени (светлая стрелка), фибриновый налет на кишечнике (темная стрелка). Lancet. 2017;389.
ФОРМУЛИРОВКА ДИАГНОЗА
Ds: Цирроз печени вирусный (HCV), класс В, портальная гипертензия (большой варикоз пищевода, асцит), печеночная энцефалопатия 2 степени, кардиомиопатия. [K70.3]
Осложнение: Рецидивирующее пищеводное кровотечение. Бактериальный перитонит.
Ds: Цирроз печени алкогольный, класс А, портальная гипертензия (малый варикоз пищевода). [K70.3]
Ds: Цирроз печени неуточненный, декомпенсация печеночной недостаточности. [K74.6]
Асцит при циррозе печени
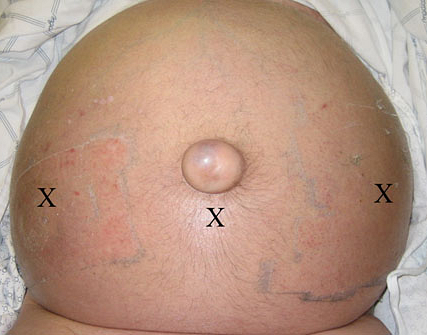
ПОКАЗАНИЯ К ПАРАЦЕНТЕЗУ (AASLD, BGS, WGO)
• Для уточнения причины ухудшения (спонтанный перитонит).
• Напряженный асцит с дыхательной недостаточностью, дискомфортом, рвотой при стабильной гемодинамике.
• Выраженный или рефрактерный к диуретической терапии асцит.
• Невысокий риск геморрагий: протромбиновый индекс >40%, МНО <2–3, тромбоциты >25–40•109/л.
• Отсутствие острого живота.
Асцит при сонографии
Парацентез
• Однократно 5–10 л.
• Можно 10 л за 1 час с введением 6 г бессолевого альбумина (хуже 150 мл декстрана) на 1 л удаляемой жидкости.
• Не более 6 л, если креатинин >265 мкмоль/л, билирубин >170 мкмоль/л, альбумин <30 мг/л.
Лечение портальной гипертензии
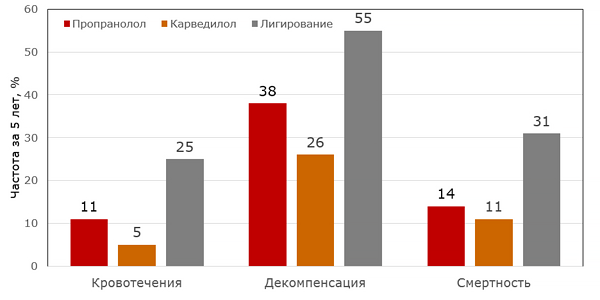
Reiberger T, et al. Gut 2013;62:1634–41.
ЛЕЧЕНИЕ ЦИРРОЗА ПЕЧЕНИ (AASLD, BSG)
• Лечение причины: противовирусная терапия, отказ от алкоголя и лечение зависимости.
• Асцит: ограничение соли (Na 2 г/сут), неселективные бета–блокаторы, спиронлактон 200–400 мг/сут, фуросемид <160 мг/сут, альбумин человеческий (ANSWER), парацентезы, перитонеовенозный шунт.
• Профилактика кровотечений: бета–блокаторы (титровать пропранолол 20–160 мг 2 раза, карведилол 6.25–25 мг 2 раза), лигирование узлов, склеротерапия.
• Лечение кровотечений: переливание эритроцитов, свежезамороженная плазма, тромбомасса (<50•109/л), антифибринолитики (ε-аминокапроновая или транексамовая кислота), вазопрессоры (октреотид, терлипрессин), лигирование узлов, баллонная тампонада.
• Тромбоцитопения: кортикостероиды, спленэктомия, стимуляторы гемопоэза (элтромбопаг, ромиплостим).
• Гепаторенальный синдром (b тип): инфузия альбумина, октреотид, мидодрин, норадреналин.
• Профилактика бактериального перитонита: норфлоксацин 400 мг, рифаксимин 1200 мг однократно, постоянно.
• Бактериальный перитонит: в/в ципрофлоксацин 400 мг 2 раза, цефотаксим 2 г 3 раза, цефтриаксон 1 г 1 раз, офлоксацин 400 мг 2 раза per os.
• Печеночная недостаточность: ограничение белка (1 г/кг/сут), лактулоза 15–30 мл 3 раза, сифонные клизмы.
• Трансплантация печени: ≥15 по MELD.
Лигирование венозных узлов в пищеводе
ПОКАЗАНИЯ К ПРОФИЛАКТИКЕ БАКТЕРИАЛЬНОГО ПЕРИТОНИТА (AASLD, EASL)
• Острое гастроинтестинальное кровотечение (7 сут).
• Низкий уровень белка в асцитической жидкости (<1.5 г/дл) + дисфункция почек (креатинин ≥106 мкмоль/л, Na ≤130 мкмоль/л) или печеночная недостаточность (шкала Чайлд ≥9 и билирубин ≥154 мкмоль/л).
• Бактериальный перитонит в анамнезе.
Динамика смертности при трансплантации печени
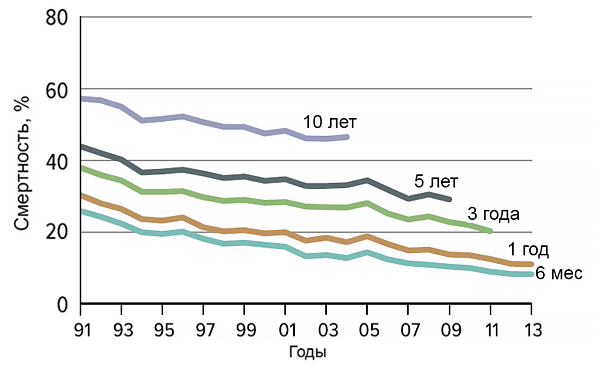
Fayek S, et al. Am J Transplant. 2016;16:3093–104.
СКРИНИНГ ГЕПАТОКАРЦИНОМЫ И ВАРИКОЗА ВЕН ПИЩЕВОДА
• Фиброэзофагогастроскопия: каждые 2–3 года (компенсированный цирроз и нет варикоза), каждые 1–2 года (малый варикоз), ежегодно (декомпенсированный цирроз).
• Альфа-фетопротеин, сонография печени: каждые 6 мес.
• Компьютерная томография, магнитно-резонансная томография.
• Биопсия печени.
ПОКАЗАНИЯ ДЛЯ ТРАНСПЛАНТАЦИИ ПЕЧЕНИ (AASLD)
• Острая печеночная недостаточность.
• Осложнения цирроза печени: асцит, хроническая желудочно-кишечная кровопотеря вследствие портальной гипертензивной гастропатии, энцефалопатия, рак печени, рефрактерные варикозные кровотечения, дисфункция синтеза.
• Печеночные метаболические нарушения с системными проявлениями: дефицит a1-антитрипсина, семейный амилоидоз, болезнь накопления гликогена, гемохроматоз, первичная оксалурия, болезнь Вильсона.
• Системные осложнения хронической болезни печени: гепатопульмональный синдром, портопульмональная гипертензия.
Источник
Цирро́з пе́чени (др.-греч. κίρρως — рыжий, янтарный) — хроническое заболевание печени, сопровождающееся необратимым замещением паренхиматозной ткани печени фиброзной соединительной тканью, или стромой. Цирротичная печень увеличена или уменьшена в размерах, необычно плотная, бугристая, шероховатая. Десятилетняя смертность от постановки диагноза составляет 34-66%, в зависимости от причин: алкогольный цирроз имеет худший прогноз, чем связанный с другими причинами. Первое известное описание заболевания было за авторством Гиппократа в 5-м веке до нашей эры[2]. Сам термин «цирроз» был изобретен в 1819 году из-за желтоватого цвета больной печени.[3]
Эпидемиология[править | править код]
Годы жизни, скорректированные по нетрудоспособности пациентов с циррозом печени на 100 000 населения в 2004 году.[4]
Нет данных Менее 50 50—100 100—200 200—300 300—400 400—500 500—600 600—700 700—800 800—900 900—1000 Более 1000
В экономически развитых странах цирроз входит в число шести основных причин смерти пациентов от 35 до 60 лет, составляя 14—30 случаев на 100 тыс. населения. Ежегодно в мире умирают 40 млн человек[5] от вирусного цирроза печени и гепатоцеллюлярной карциномы, развивающейся на фоне носительства вируса гепатита B. В странах СНГ цирроз встречается у 1 % населения.
Чаще наблюдается у мужчин: соотношение мужчин и женщин составляет в среднем 3:1. Заболевание может развиться во всех возрастных группах, но чаще после 40 лет[6].
Этиология[править | править код]
Чаще цирроз развивается при длительной интоксикации алкоголем (по разным данным, от 40—50 % до 70—80 %) и на фоне вирусных гепатитов B, С и D (30—40 %) и паразитарных инфекций. Более редкие причины цирроза — болезни желчевыводящих путей (внутри- и внепечёночных), застойная сердечная недостаточность, различные химические (гепатотоксины) и лекарственные интоксикации. Цирроз может развиваться и при наследственных нарушениях обмена веществ (гемохроматоз, гепатолентикулярная дегенерация, недостаточность α1-антитрипсина) и окклюзионными процессами в системе воротной вены (флебопортальный цирроз). Среди инфекционных факторов: хронические вирусные гепатиты, особенно B и C и паразитарные инфекции, особенно грибковые и трематодозные (шистосомоз, описторхоз, кандидоз, аспергиллёз). Первичный билиарный цирроз печени возникает первично без видимой причины. Приблизительно у 10—35 % больных этиология остаётся неясной[6].
Патогенез[править | править код]
За многие месяцы и годы меняется геном гепатоцитов и создаются клоны патологически изменённых клеток. Вследствие этого развивается иммуновоспалительный процесс.
Выделяют следующие этапы патогенеза цирроза[7]:
- Действие этиологических факторов: цитопатогенное действие вирусов, иммунные механизмы, влияние гепатотоксичных цитокинов, хемокинов, прооксидантов, эйкозоноидов, ацетальдегида, железа, продуктов перекисного окисления липидов
- Активизация функции клеток Ито, что приводит к избыточному разрастанию соединительной ткани в пространствах Диссе и перицеллюлярному фиброзу печени
- Нарушение кровоснабжения паренхимы печени за счёт капилляризации синусоидов и уменьшения сосудистого русла с развитием ишемических некрозов гепатоцитов
- Активация иммунных механизмов цитолиза гепатоцитов
При мостовидном некрозе гепатоцитов в зону поражения стягиваются Т-лимфоциты, которые активизируют клетки Ито, приобретающие фибробластоподобные свойства: синтезируют коллаген I типа, что и ведёт в итоге к фиброзу. Кроме того, микроскопически в печёночной паренхиме образуются ложные дольки, не имеющие центральной вены.
Алкогольный цирроз печени. Этапы: острый алкогольный гепатит и жировая дистрофия печени с фиброзом и мезенхимальной реакцией. Важнейший фактор — некроз гепатоцитов, обусловленный прямым токсическим действием алкоголя, а также аутоиммунными процессами.
Вирусный цирроз печени. Важным фактором является сенсибилизация иммуноцитов к собственным тканям организма. Основной мишенью аутоиммунной реакции является печёночный липопротеид.
Застойный цирроз печени. Некроз гепатоцитов связан с гипоксией и венозным застоем.
Развивается портальная гипертензия — повышение давления в системе портальной вены, обусловленное обструкцией внутри- или внепечёночных портальных сосудов. Это приводит к появлению портокавального шунтирования крови, спленомегалии и асцита. Со спленомегалией связаны тромбоцитопения (усиленное депонирование тромбоцитов в селезёнке), лейкопения, а также анемия вследствие повышенного гемолиза эритроцитов. Асцит приводит к ограничению подвижности диафрагмы, гастроэзофагальному рефлюксу с пептическими эрозиями, язвами и кровотечениями из варикозно-расширенных вен пищевода, брюшным грыжам, бактериальному перитониту, гепаторенальному синдрому. У больных циррозом печени часто наблюдаются гепатогенные энцефалопатии.
Первичный билиарный цирроз печени. Основное место принадлежит генетическим нарушениям иммунорегуляции. Вначале происходит разрушение билиарного эпителия с последующим некрозом сегментов канальцев, а позднее — их пролиферация, что сопровождается нарушениями экскреции жёлчи. Стадии процесса следующие:
- хронический негнойный деструктивный холангит
- дуктулярная пролиферация с деструкцией жёлчных канальцев
- рубцевание и уменьшение жёлчных канальцев
- крупноузловой цирроз с холестазом
Патологоанатомическая картина первичного билиарного цирроза включает инфильтрацию эпителия лимфоцитами, плазматическими клетками, макрофагами[6].
Лабораторными исследованиями выявляются антимитохондриальные антитела (АМА), наиболее специфичны — М2-АМА, направленные против Е2-субъединицы пируватдегидрогеназы, повышение IgM в сыворотке. Помимо этого выявляются иммуноопосредованные внепечёночные проявления — тиреоидит Хашимото, синдром Шегрена, фиброзирующий альвеолит, тубулоинтерстициальный нефрит, целиакия, а также сочетание с заболеваниями ревматического круга — системной склеродермией, ревматоидным артритом, системной красной волчанкой[8].
Симптомы[править | править код]
Большинство внепечёночных симптомов обусловлено повышением давления в синусоидах, что ведёт к возрастанию давления в системе воротной вены. Портальная гипертензия. Также характерным симптомом является «голова медузы» — перенаполнение вен передней брюшной стенки.
Для цирроза характерны общие симптомы: слабость, пониженная трудоспособность, неприятные ощущения в животе, диспепсические расстройства, повышение температуры тела, боли в суставах, также отмечаются метеоризм, боль и чувство тяжести в верхней половине живота, похудение, астения. При осмотре выявляется увеличение печени, уплотнение и деформация её поверхности, заострение края. Сначала отмечается равномерное умеренное увеличение обеих долей печени, позднее как правило преобладает увеличение левой доли. Портальная гипертензия проявляется умеренным увеличением селезёнки.
Развёрнутая клиническая картина проявляется синдромами печёночно-клеточной недостаточности и портальной гипертензии. Имеют место вздутие живота, плохая переносимость жирной пищи и алкоголя, тошнота, рвота, диарея, чувство тяжести или боль в животе (преимущественно в правом подреберье). В 70 % случаев обнаруживается гепатомегалия, печень уплотнена, край заострён. У 30 % больных при пальпации выявляется узловатая поверхность печени. Спленомегалия у 50 % больных.
Субфебрильная температура, возможно, связана с прохождением через печень кишечных бактериальных пирогенов, которые она не в состоянии обезвредить. Лихорадка резистентна к антибиотикам и проходит только при улучшении функции печени.
Могут быть внешние признаки — пальмарная или плантарная эритема, сосудистые звёздочки, скудный волосяной покров в подмышечной области и на лобке, белые ногти, гинекомастия у мужчин вследствие гиперэстрогенемии. В ряде случаев пальцы приобретают вид «барабанных палочек».
В терминальной стадии болезни в 25 % случаев отмечается уменьшение размеров печени. Также возникают желтуха, асцит, периферические отёки из-за гипергидратации (прежде всего отёки ног), внешние венозные коллатерали (варикозно-расширенные вены пищевода, желудка, кишечника). Кровотечение из вен часто заканчивается летальным исходом. Реже возникают геморроидальные кровотечения, они менее интенсивны.
Энцефалопатия может быть следствием как печёночно-клеточной, так и портально-печёночной недостаточности[6].
Осложнения[править | править код]
- печёночная кома
- кровотечение из варикозно-расширенных вен пищевода
- тромбоз в системе воротной вены
- гепаторенальный синдром
- формирование рака печени — гепатоцеллюлярной карциномы
- инфекционные осложнения — пневмонии, «спонтанный» перитонит при асците, сепсис
Диагностика[править | править код]
Цирроз печени с уменьшением объёма органа. Компьютерная томография брюшной полости.
Характерно повышение активности АЛТ, АСТ, щелочной фосфатазы, лейкоцитоз. При гепатолиенальном синдроме может развиваться гиперспленизм, проявляющийся лейкопенией, тромбоцитопенией, анемией и увеличением клеточных элементов в костном мозге.
Расширенные и извитые венозные коллатерали выявляются при ангиографии, компьютерной томографии, ультразвуковом исследовании или в ходе оперативного вмешательства.
Классификация[править | править код]
Морфологическая классификация[править | править код]
Предложена Всемирной ассоциацией гепатологов (Акапулько, 1974) и ВОЗ (1978)[6].
- мелкоузловой, или мелконодулярный цирроз (диаметр узлов от 1 до 3 мм)
- крупноузловой, или макронодулярный цирроз (диаметр узлов более 3 мм)
- неполная септальная форма
- смешанная (при которой наблюдаются различные размеры узлов) форма
Этиологическая классификация[править | править код]
Различают следующие формы цирроза[6]:
- вирусный
- алкогольный
- лекарственный
- вторичный билиарный
- врождённый, при следующих заболеваниях:
- гепатолентикулярная дегенерация
- гемохроматоз
- дефицит α1-антитрипсина
- тирозиноз
- галактоземия
- гликогенозы
- застойный (недостаточность кровообращения)
- болезнь и синдром Бадда-Киари
- обменно-алиментарный, при следующих состояниях:
- наложение обходного тонкокишечного анастомоза
- ожирение
- тяжёлые формы сахарного диабета
- цирроз печени неясной этиологии
- криптогенный
- первичный билиарный
- индийский детский
Шкала оценки тяжести печёночной недостаточности по Чайлду — Пью[править | править код]
Функция печёночных клеток при циррозе печени оценивается по Чайльду — Пью[9][10].
| Параметр | Баллы | ||
|---|---|---|---|
| 1 | 2 | 3 | |
| Асцит | Нет | Мягкий, легко поддаётся лечению | Напряжённый, плохо поддаётся лечению |
| Энцефалопатия | Нет | Лёгкая (I—II) | Тяжёлая (III—IV) |
| Билирубин, мкмоль/л(мг%) | менее 34 (2,0) | 34—51 (2,0—3,0) | более 51 (3,0) |
| Альбумин, г/л | более 35 | 28—35 | менее 28 |
| ПТВ, (сек) или ПТИ (%) | 1—4 (более 60) | 4—6 (40—60) | более 6 (менее 40) |
Класс цирроза выставляется в зависимости от суммы баллов по всем параметрам. Сумма баллов 5—6 соответствует классу A, при сумме 7—9 — классу B, а при сумме в 10—15 баллов — классу C[6].
Ожидаемая продолжительность жизни у больных класса А составляет 15—20 лет, послеоперационная летальность при полостном хирургическом вмешательстве — 10 %. Класс В является показанием для рассмотрения вопроса о пересадке печени; при этом послеоперационная летальность при полостном хирургическом вмешательстве достигает 30 %. У больных класса С ожидаемая продолжительность жизни достигает 1—3 года, а послеоперационная летальность при полостном вмешательстве — 82 %. На основании критериев Чайлда — Пью предложено оценивать необходимость в трансплантации печени: высокая необходимость у больных, относящихся к классу С, умеренная — у больных класса В и низкая — у больных класса А[11].
Система критериев SAPS[править | править код]
В последние годы для определения прогноза у пациентов в момент развития желудочно-кишечного кровотечения, комы, сепсиса и других осложнений используется система критериев SAPS (Simplified Acute Physiology Score), включающая основные физиологические параметры[12]. В стратификации имеют значение: возраст, ЧСС, ЧДД, систолическое артериальное давление, температура тела, диурез, гематокрит, лейкоциты крови, мочевина, калий, натрий, и бикарбонаты плазмы, а также стадия печёночной комы[6].
Критерии оценки по системе SAPS
Критерий | Баллы | |||||||
4 | 3 | 2 | 1 | 1 | 2 | 3 | 4 | |
Возраст, годы | ≤45 | 46-55 | 56-65 | 66-75 | >75 | |||
ЧСС в минуту | ≥180 | 140—179 | 110—139 | 70-109 | 55-69 | 40-54 | <40 | |
Систолическое артериальное давление, мм рт. ст. | ≥190 | 150—189 | 80-149 | 55-79 | <55 | |||
Температура тела, ºС | ≥41 | 39,0-40,9 | 38,5-38,9 | 36,0-38,4 | 34,0-35,9 | 32,0-33,9 | 30,0-31,9 | <30 |
Частота дыхательных движений в минуту | ≥50 | 35-49 | 25-34 | 12-24 | 10-11 | 6-9 | ИВЛ или ППДВ | <6 |
Количество мочи, л/сут | ≥5,00 | 3,50-4,99 | 0,70-3,49 | 0,50-0,69 | 0,20-0,49 | <0,2 | ||
Мочевина крови, ммоль/л | ≥55 | 36 −54,9 | 29 −35,9 | 7,5 −28,9 | 3,5 −7,4 | <3,5 | ||
Гематокрит, % | ≥60,0 | 50,0-59,9 | 46,0-49,9 | 30,0-45,9 | 20,0-29,9 | <20,0 | ||
Количество лейкоцитов, ×109/л | ≥40 | 20,0-39,9 | 15,0-19,9 | 3,0-14,9 | 1,0-2,9 | <1 | ||
Глюкоза крови, ммоль/л | ≥44,4 | 27,8-44,3 | 13,9-27,7 | 3,9-13,8 | 2,8-3,8 | 1,6-2,7 | <1,6 | |
Калий крови, мэкв/л | ≥7,0 | 6,0-6,9 | 5,5-5,9 | 3,5-5,4 | 3,0-3,4 | 2,5-2,9 | <2,5 | |
Натрий крови, мэкв/л | ≥180 | 161—179 | 156—160 | 151—155 | 130—150 | 120—129 | 110—119 | <110 |
НСО3, мэкв/л | ≥40 | 30,0-39,9 | 20,0-29,9 | 10,0-19,9 | 5,0-9,9 | <5,0 | ||
Шкала Глазго, баллы | 13-15 | 10-12 | 7-9 | 4-6 | 3 |
ППДВ — постоянное положительное давление воздуха.
Формулировка диагноза[править | править код]
Диагноз выставляется по следующей схеме:[источник не указан 3358 дней]
- Основной:
- Цирроз печени,
- морфология (если есть), этиология,
- активность, класс по шкале Чайлда-Пью, стадия компенсации.
- Осложнения:
- Портальная гипертензия.
- Присутствующие синдромы (асцит, варикозно-расширенные вены пищевода (степень расширения)),
- гиперспленизм (степень),
- энцефалопатия (этиология, степень, стадия …)
Лечение[править | править код]
Лечение цирроза печени заключается в употреблении лекарственных препаратов и строгом соблюдении диеты, однако сформировавшийся цирроз печени необратим: печень в таком состоянии вылечить невозможно, единственный способ спасти жизнь пациенту — трансплантация печени.
Профилактические мероприятия[править | править код]
- предупреждение заражения острым вирусным гепатитом
- отказ от алкоголя
- защита от гепатотоксических препаратов
Диета[править | править код]
Диета при ЦП должна быть полноценной, содержащей 70—100 г белка (1—1,5 г на 1 кг массы тела), 80—90 г жиров (из них 50 % — растительного происхождения), 400—500 г углеводов. Необходимо

