Цирроз печени эмболизация селезеночной артерии
— Îáùåå ïðåäñòàâëåíèå
Ïå÷åíü — íåïàðíûé îðãàí, ðàñïîëîæåííûé â ïðàâîì ïîäðåáåðüå. Îíà âûïîëíÿåò ìíîæåñòâî ðàçíîîáðàçíûõ ôóíêöèé, íàèáîëåå èçâåñòíûìè èç êîòîðûõ ÿâëÿþòñÿ:
— ôèëüòðàöèÿ êðîâè, îòòåêàþùåé îò êèøå÷íèêà, î÷èñòêà åå îò âðåäíûõ âåùåñòâ.
— ðåãóëÿöèÿ òåìïåðàòóðû òåëà.
Ïå÷åíü ÿâëÿåòñÿ óíèêàëüíûì îðãàíîì, èìåþùèì äâîéíîå êðîâîñíàáæåíèå (ðèñ.1).
| Ðèñ.1 Ïå÷åíî÷íûé êðîâîòîê â íîðìå |
1. Àðòåðèàëüíîå êðîâîñíàáæåíèå. Èç àîðòû êðîâü ïîïàäàåò â ÷ðåâíûé ñòâîë, îò êîòîðîãî îòõîäèò ïå÷åíî÷íàÿ àðòåðèÿ, ïðèíîñÿùàÿ â ïå÷åíü àðòåðèàëüíóþ êðîâü.
2. Êðîâîñíàáæåíèå èç âîðîòíîé âåíû. Êðîâü, îòòåêàþùàÿ îò êèøå÷íèêà è ñåëåçåíêè ïî áðûæåå÷íîé è ñåëåçåíî÷íîé âåíàì ïîïàäàþò â âîðîòíóþ âåíó (vena porta), íåñóùóþ â ïå÷åíü êðîâü, áîãàòóþ ïèòàòåëüíûìè âåùåñòâàìè, âñîñàííûìè êèøå÷íèêîì.
Àðòåðèàëüíàÿ è âîðîòíàÿ êðîâü, ôèëüòðóÿñü ÷åðåç òêàíü ïå÷åíè, îòòåêàþò ÷åðåç ïå÷åíî÷íûå âåíû â íèæíþþ ïîëóþ âåíó.
×åðåç âîðîòíóþ âåíó ïå÷åíü ïîëó÷àåò îêîëî
60–80%
êðîâè. Êðîâîòîê ïî âîðîòíîé âåíå ìîæåò çíà÷èòåëüíî âîçðàñòàòü ïîñëå åäû (êðîâü ïðèëèâàåò ê êèøå÷íèêó), îäíàêî äàâëåíèå â íåé îñòàåòñÿ ïðàêòè÷åñêè íåèçìåííûì áëàãîäàðÿ ñëîæíîìó ðåãóëèðóþùåìó ìåõàíèçìó.
Òàêèì îáðàçîì, âîðîòíûé (ïîðòàëüíûé) êðîâîòîê â íîðìå ïðåîáëàäàåò íàä àðòåðèàëüíûì. Åñëè íàðóøåíèå àðòåðèàëüíîãî êðîâîñíàáæåíèÿ ïå÷åíè (çàêóïîðêà ïå÷åíî÷íîé àðòåðèè) çíà÷èòåëüíî íå ñêàçûâàåòñÿ íà ôóíêöèè ïå÷åíè, òî íàðóøåíèå ïîðòàëüíîãî êðîâîñíàáæåíèÿ âåäåò ê òÿæåëîìó çàáîëåâàíèþ, íàçûâàåìîìó ïîðòàëüíîé ãèïåðòåíçèåé.
— Ïîðòàëüíàÿ ãèïåðòåíçèÿ: ïðè÷èíû |
Èòàê, ïîðòàëüíàÿ ãèïåðòåíçèÿ — ýòî çàáîëåâàíèå, âûçâàííîå ïîâûøåíèåì äàâëåíèÿ â âîðîòíîé âåíå. Îñíîâíîé ïðè÷èíîé òàêîãî ïîâûøåíèÿ äàâëåíèÿ ÿâëÿåòñÿ çàòðóäíåíèå îòòîêà êðîâè èç âîðîòíîé âåíû ÷åðåç ïå÷åíü â íèæíþþ ïîëóþ âåíó.
Ðèñ.2 Äîïå÷åíî÷íûé ïîðòàëüíûé áëîê
Ïðåïÿòñòâèå îòòîêó ìîæåò ðàñïîëàãàòüñÿ íà ðàçíûõ óðîâíÿõ ñèñòåìû ïå÷åíî÷íîãî êðîâîòîêà, è â ñîîòâåòñòâèè ñ ýòèì ðàçëè÷àþò 3 òèïà ïîðòàëüíîé ãèïåðòåíçèè (3 òèïà ïîðòàëüíîãî áëîêà):
1. Äîïå÷åíî÷íûé ïîðòàëüíûé áëîê — ïðåïÿòñòâèå êðîâîòîêó ïî âîðîòíîé âåíå ðàñïîëàãàåòñÿ â ñåëåçåíî÷íîé, áðûæåå÷íîé, âîðîòíîé âåíå èëè åå âåòâÿõ (ðèñ.2).
Ïðè÷èíà: òðîìáîç ëèáî ñäàâëåíèå ñåëåçåíî÷íîé, áðûæåå÷íîé, âîðîòíîé âåíû è åå âåòâåé. Âîçíèêàåò ó íîâîðîæäåííûõ êàê ðåçóëüòàò ïóïî÷íîãî ñåïñèñà; ó âçðîñëûõ ìîæåò áûòü ñëåäñòâèåì ôëåáèòà, âîñïàëåíèÿ ñîñåäíèõ îðãàíîâ (ïàíêðåàòèòà) ëèáî ñäàâëåíèÿ âåí îïóõîëÿìè èëè ðóáöàìè.
Êëèíè÷åñêèå ïðîÿâëåíèÿ: âàðèêîçíîå ðàñøèðåíèå âåí ïèùåâîäà è æåëóäêà, ÷àñòî ñ êðîâîòå÷åíèÿìè, àñöèò (ñêîïëåíèå æèäêîñòè â æèâîòå), ãèïåðñïëåíèçì (óâåëè÷åíèå ñåëåçåíêè, ñîïðîâîæäàþùååñÿ óìåíüøåíèåì êîëè÷åñòâà òðîìáîöèòîâ, ëåéêîöèòîâ, ýðèòðîöèòîâ è ïîâûøåííîé êðîâîòî÷èâîñòüþ). Ýòè ñèìïòîìû â çàâèñèìîñòè îò ðàñïðîñòðàíåííîñòè ïîðàæåíèÿ ìîãóò âñòðå÷àòüñÿ êàê ïîîäèíî÷êå, òàê è â ðàçíîîáðàçíûõ êîìáèíàöèÿõ.
Ðèñ.3 Âíóòðèïå÷åíî÷íûé ïîðò. áëîê
2. Âíóòðèïå÷åíî÷íûé ïîðòàëüíûé áëîê — ïðåïÿòñòâèå êðîâîòîêó ïî âîðîòíîé âåíå ðàñïîëàãàåòñÿ âíóòðè ïå÷åíè — êðîâü íå óñïåâàåò ôèëüòðîâàòüñÿ ÷åðåç èçìåíåííóþ ïå÷åíü (ðèñ.3).
Ïðè÷èíà: çàáîëåâàíèÿ ïå÷åíè, íàèáîëåå ÷àñòûì èç êîòîðûõ ÿâëÿåòñÿ öèððîç ïå÷åíè.
Êëèíè÷åñêèå ïðîÿâëåíèÿ òå æå: âàðèêîçíîå ðàñøèðåíèå âåí ïèùåâîäà è æåëóäêà, ÷àñòî ñ êðîâîòå÷åíèÿìè, àñöèò, ãèïåðñïëåíèçì. Ýòè ñèìïòîìû ÷àñòî ñî÷åòàþòñÿ.
3. Ïîñòïå÷åíî÷íûé ïîðòàëüíûé áëîê — ïðåïÿòñòâèå êðîâîòîêó ðàñïîëàãàåòñÿ â ïå÷åíî÷íûõ âåíàõ ëèáî â ïîëîé âåíå (ðèñ.4).
Ïðè÷èíà: òðîìáîç ïå÷åíî÷íûõ âåí ëèáî ñóæåíèå íèæíåé ïîëîé âåíû. Ñóæåíèå ïîëîé âåíû ìîæåò áûòü âðîæäåííûì ëèáî âûçâàíî ñäàâëåíèåì îïóõîëüþ ëèáî ñàìîé óâåëè÷åííîé ïå÷åíüþ.
Êëèíè÷åñêèå ïðîÿâëåíèÿ: óâåëè÷åíèå ïå÷åíè, àñöèò, îòå÷íîñòü íîã. Ïîñòïå÷åíî÷íàÿ ïîðòàëüíàÿ ãèïåðòåíçèÿ
Ðèñ.4 Ïîñòïå÷åíî÷íûé ïîðòàëüíûé áëîê
òàêæå ìîæåò îñëîæíèòü òÿæåëóþ ñòåïåíü ïðàâîñåðäå÷íîé íåäîñòàòî÷íîñòè —
ïðàâûå îòäåëû ñåðäöà íå óñïåâàþò ïåðåêà÷èâàòü âåíîçíóþ êðîâü è îíà çàñòàèâàåòñÿ âî âíóòðåííèõ îðãàíàõ, â òîì ÷èñëå è â ïå÷åíè.
Îïðåäåëåíèå óðîâíÿ ïîðòàëüíîãî áëîêà è åãî ïðè÷èíû ÿâëÿåòñÿ îáÿçàòåëüíûì äëÿ íàçíà÷åíèÿ ïðàâèëüíîãî è ñâîåâðåìåííîãî ëå÷åíèÿ. Îäèí èç íàèáîëåå èíôîðìàòèâíûõ ìåòîäîâ äèàãíîñòèêè ïîðòàëüíîé ãèïåðòåíçèè ÿâëÿåòñÿ àíãèîãðàôèÿ — ââåäåíèå êîíòðàñòà â àðòåðèè ïå÷åíî÷íî-ñåëåçåíî÷íîé çîíû è îòñëåæèâàíèå åãî ðàñïðîñòðàíåíèÿ â ñîñóäàõ ïå÷åíè.  Èíñòèòóòå õèðóðãèè è òðàíñïëàíòîëîãèè ÀÌÍ Óêðàèíû àíãèîãðàôèÿ ÿâëÿåòñÿ îáÿçàòåëüíûì ýòàïîì îáñëåäîâàíèÿ áîëüíûõ ñ ïîðòàëüíîé ãèïåðòåíçèåé.
— Ïîðòàëüíàÿ ãèïåðòåíçèÿ: ëå÷åíèå |
Äîïå÷åíî÷íûé ïîðòàëüíûé áëîê.
Êîíñåðâàòèâíîå ëå÷åíèå: ñèìïòîìàòè÷åñêîå.
Õèðóðãè÷åñêîå ëå÷åíèå: ïðè ñäàâëåíèè âîðîòíîé âåíû è åå ïðèòîêîâ — õèðóðãè÷åñêîå óñòðàíåíèå ïðè÷èíû ñäàâëåíèÿ. Ïðè òðîìáîçå — â çàâèñèìîñòè îò ðàñïðîñòðàíåííîñòè òðîìáîçà ðàçëè÷íûå õèðóðãè÷åñêèå îïåðàöèè ïî ñîçäàíèþ îáõîäíûõ øóíòîâ ìåæäó ñèñòåìîé âîðîòíîé è ïîëîé âåí. Ïðè ðàñøèðåííûõ âåíàõ ïèùåâîäà è æåëóäêà — ïðèæèãàíèå ëèáî ñêëåðîçèðîâàíèå èõ ÷åðåç ýíäîñêîï. Ïðè èçîëèðîâàííîì òðîìáîçå ñåëåçåíî÷íîé âåíû ìîæåò âûïîëíÿòüñÿ óäàëåíèå ñåëåçåíêè.
Ýíäîâàñêóëÿðíîå ëå÷åíèå: ýìáîëèçàöèÿ ñåëåçåíî÷íîé àðòåðèè — ââåäåíèå â åå ïðîñâåò ÷àñòèö ïåíîïîëèóðåòàíà è ìåòàëëè÷åñêèõ ñïèðàëåé.  ðåçóëüòàòå ýòîé ïðîöåäóðû âîçíèêàåò ñíèæåíèå êðîâîòîêà ïî ñåëåçåíî÷íîé âåíå, ÷òî âûçûâàåò óìåíüøåíèå ñåëåçåíêè, ñíèæåíèå åå ïîâûøåííîé ôóíêöèè, óìåíüøåíèå ïðèòîêà êðîâè ê âîðîòíîé âåíå è ñîîòâåòñòâåííî ñíèæåíèå äàâëåíèÿ â íåé.
Âíóòðèïå÷åíî÷íûé ïîðòàëüíûé áëîê.
Êîíñåðâàòèâíîå ëå÷åíèå: ýôôåêòèâíî íà ðàííèõ ñòàäèÿõ çàáîëåâàíèÿ ïå÷åíè: ãåïàòîïðîòåêòîðû, âèòàìèíû, ïðîòèâîâîñïàëèòåëüíûå ñðåäñòâà, ñèìïòîìàòè÷åñêàÿ òåðàïèÿ.
Õèðóðãè÷åñêîå ëå÷åíèå: ïåðåñàäêà ïå÷åíè, ñîçäàíèå ïðÿìîãî ñîîáùåíèÿ ìåæäó ñèñòåìîé âîðîòíîé è íèæíåé ïîëîé âåí (÷àùå âñåãî ñîåäèíåíèå ñåëåçåíî÷íîé è ïî÷å÷íîé âåí), â ñëó÷àå àñöèòà — ïåðèòîíåîâåíîçíîå øóíòèðîâàíèå (ñîçäàíèå êëàïàííîãî ñîîáùåíèÿ ìåæäó áðþøíîé ïîëîñòüþ è ïîëîé âåíîé).
Ýíäîâàñêóëÿðíîå ëå÷åíèå: ñîçäàíèå ïðÿìîãî ñîîáùåíèÿ ìåæäó âîðîòíîé è ïå÷åíî÷íîé âåíàìè â ñàìîé ïå÷åíî÷íîé òêàíè. Ýòî âìåøàòåëüñòâî âûïîëíÿåòñÿ ÷åðåç ïðîêîë â âåíå øåè è ïîçâîëÿåò êðîâè îòòåêàòü èç âîðîòíîé â ïîëóþ âåíó íàïðÿìóþ, ìèíóÿ ïå÷åíü. Ýòî âûçûâàåò íîðìàëèçàöèþ äàâëåíèÿ â âîðîòíîé âåíå è èñ÷åçíîâåíèå âñåõ ñèìïòîìîâ, ñâÿçàííûõ ñ ïîðòàëüíîé ãèïåðòåíçèåé. Ýòîò ìåòîä íàçûâàåòñÿ TIPS (Transjugular Intrahepatic Portosystemic Shunting).
Ïîñòïå÷åíî÷íûé ïîðòàëüíûé áëîê.
Êîíñåðâàòèâíîå ëå÷åíèå: ñèìïòîìàòè÷åñêîå
Õèðóðãè÷åñêîå ëå÷åíèå: ïðè ñäàâëåíèè âåí èçâíå — óñòðàíåíèå ïðè÷èíû ñäàâëåíèÿ (óäàëåíèå îïóõîëè, ðàññå÷åíèå ñïàåê è ò.ï.), ïðè îñòðîì òðîìáîçå — óäàëåíèå òðîìáà. Ïî ïîêàçàíèÿì — îïèñàííûå ìåòîäèêè ïåðèòîíåîâåíîçíîãî øóíòèðîâàíèÿ è ïðèæèãàíèÿ ðàñøèðåííûõ âåí ïèùåâîäà è æåëóäêà.
Ýíäîâàñêóëÿðíîå ëå÷åíèå: Âàðèàíò âûøåîïèñàííîãî ìåòîäà TIPS: ñîåäèíÿþòñÿ ïîëàÿ (âûøå ìåñòà òðîìáîçà/ñäàâëåíèÿ) è âîðîòíàÿ âåíà.  ñëó÷àå çíà÷èòåëüíîãî ñóæåíèÿ ïîëîé âåíû — óñòàíîâêà â åå ïðîñâåò ñòåíòà.
Íèæå áîëåå ïîäðîáíî îïèñàíû ýíäîâàñêóëÿðíûå ìåòîäû ëå÷åíèÿ ïîðòàëüíîé ãèïåðòåíçèè, ïðèìåíÿåìûå íà Óêðàèíå. Ýòî ýìáîëèçàöèÿ ñåëåçåíî÷íîé àðòåðèè è TIPS
— Ýìáîëèçàöèÿ ñåëåçåíî÷íîé àðòåðèè |
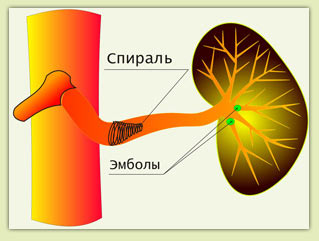
Ðèñ.5 ÐÝÎ ñåëåçåíî÷íîé àðòåðèè
Ïîêàçàíèÿ: äîïå÷åíî÷íàÿ è âíóòðèïå÷åíî÷íàÿ ïîðòàëüíàÿ ãèïåðòåíçèÿ ñ ïðåîáëàäàíèåì ãèïåðñïëåíèçìà (óðîâåíü òðîìáîöèòîâ íèæå 80*109/ë).
Ìåòîäèêà âûïîëíåíèÿ: â ñåëåçåíî÷íóþ àðòåðèþ óñòàíàâëèâàåòñÿ êàòåòåð, ÷åðåç êîòîðûé â ïðîñâåò ñåëåçåíî÷íîé àðòåðèè ââîäÿòñÿ ÷àñòèöû ïîëèóðåòàíà
2–3
ìì, êîòîðûå òîêîì êðîâè çàíîñÿòñÿ â ñîñóäû ñåëåçåíêè ñîîòâåòñòâóþùåãî äèàìåòðà è çàêðûâàþò èõ (ðèñ.5). Çàòåì ÷åðåç êàòåòåð â ïðîñâåò ñåëåçåíî÷íîé àðòåðèè óñòàíàâëèâàåòñÿ êîíóñîâèäíàÿ ìåòàëëè÷åñêàÿ ñïèðàëü. Ýòà ñïèðàëü óìåíüøàåò êðîâîòîê ïî ñåëåçåíî÷íîé àðòåðèè; êðîìå òîãî- îáðàçóþùèåñÿ íà êîí÷èêå ñïèðàëè ìåëêèå êðîâÿíûå ñãóñòêè, ñðûâàÿñü, òîêîì êðîâè òàêæå çàíîñÿòñÿ â ìåëêèå ñîñóäû ñåëåçåíêè è çàêðûâàþò èõ (ðèñ.6).
Ðåçóëüòàò: Òàêàÿ ïðîöåäóðà âûçûâàåò âîçíèêíîâåíèå çîí èíôàðêòà ñåëåçåíêè ñ ïîñëåäóþùèì åå ðóáöåâàíèåì è ñíèæåíèåì ïîâûøåííîé ôóíêöèè. Óìåíüøåíèå êðîâîòîêà ÷åðåç ñåëåçåíêó ñîîòâåòñòâåííî óìåíüøàåò ïðèòîê êðîâè ê âîðîòíîé âåíå.
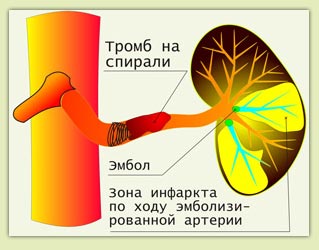
Ðèñ.6 Ðåçóëüòàò âìåøàòåëüñòâà
Ýòî ïîçâîëÿåò â îïðåäåëåííîé ñòåïåíè óìåíüøèòü êðîâîòîê ïî âîðîòíîé âåíå è òàêèì îáðàçîì ñíèçèòü äàâëåíèå â íåé.
 ðåçóëüòàòå óìåíüøàþòñÿ ñèìïòîìû, ñâÿçàííûå ñ ãèïåðñïëåíèçìîì: ïîâûøàåòñÿ
êîë-âî
òðîìáîöèòîâ è ëåéêîöèòîâ, óìåíüøàåòñÿ àñöèò, ñíèæàåòñÿ êðîâåíàïîëíåíèå âàðèêîçíî ðàñøèðåííûõ âåí ïèùåâîäà è æåëóäêà è ñîîòâåòñòâåííî óìåíüøàåòñÿ âîçìîæíîñü æåëóäî÷íîãî êðîâîòå÷åíèÿ.
Ïîñëåîïåðàöèîííîå âåäåíèå ïàöèåíòîâ: êàê ïðàâèëî â ïåðâûå äíè ïîñëå âìåøàòåëüñòâà âîçíèêàþò áîëè â æèâîòå ðàçíîé ñòåïåíè èíòåíñèâíîñòè, ñâÿçàííûå ñ óìåíüøåíèåì êðîâîñíàáæåíèÿ ñåëåçåíêè. Âîçíèêíîâåíèÿ çîí íåêðîçà ñåëåçåíêè è ïîñëåäóþùåå èõ ðàññàñûâàíèå ñîïðîâîæäàåòñÿ ïîâûøåíèåì òåìïåðàòóðû. Íà ÓÇÈ ÷åðåç íåäåëþ ïîñëå ïðîöåäóðû ÷àñòî âèäíû çîíû èíôàðêòà, íà äîïïëåðîãðàôèè îòìå÷àåòñÿ ñíèæåíèå êðîâîòîêà ïî ñåëåçåíî÷íûì ñîñóäàì. Íàçíà÷àþòñÿ àíòèáèîòèêè, àíàëãåòèêè.
— TIPS |
(Transjugular Intrahepatic Portosystemic Shunting, âíóòðèïå÷åíî÷íîå ïîðòîêàâàëüíîå øóíòèðîâàíèå ÷åðåç ÿðåìíóþ âåíó)
Ðèñ.7 Èãëà â ïå÷åíî÷íîé âåíå
Ïîêàçàíèÿ: âíóòðèïå÷åíî÷íàÿ èëè ïîñòïå÷åíî÷íàÿ ïîòàëüíàÿ ãèïåðòåíçèÿ ñ ïðåîáëàäàíèåì àñöèòà è âàðèêîçíîãî ðàñøèðåíèÿ âåí ïèùåâîäà è æåëóäêà.
Ìåòîäèêà âûïîëíåíèÿ:
1. Ïóíêòèðóåòñÿ ïðàâàÿ âíóòðåííÿÿ ÿðåìíàÿ âåíà (íà øåå).  íåå ââîäèòñÿ ñïåöèàëüíàÿ èçîãíóòàÿ èãëà, êîòîðàÿ ïðîâîäèòñÿ â ïå÷åíî÷íóþ âåíó (ðèñ.7).
2. ×åðåç òêàíü ïå÷åíè ïðîèçâîäèòñÿ ïóíêöèÿ âîðîòíîé âåíû.
3. Ïîëó÷åííûé êàíàë ìåæäó âîðîòíîé è ïå÷åíî÷íîé âåíîé ðàñøèðÿåòñÿ áàëëîíîì, çàòåì âíóòðü êàíàëà óñòàíàâëèâàåòñÿ âíóòðèñîñóäèñòûé ñòåíò, êîòîðûé ïðåäîòâðàùàåò ñëèïàíèå ñòåíîê íîâîîáðàçîâàííîãî êàíàëà (ðèñ.8).
Ðåçóëüòàò: Êðîâü èç âîðîòíîé âåíû, ìèíóÿ ïå÷åíü, ïîïàäàåò ñðàçó â ïîëóþ âåíó. Äàâëåíèå â âîðîòíîé âåíå íîðìàëèçóåòñÿ è âñëåäñòâèå ýòîãî èñ÷åçàåò àñöèò è óìåíüøàåòñÿ êðîâîòîê ïî ðàñøèðåííûì âåíàì ïèùåâîäà è æåëóäêà.
Ýòà ïðîöåäóðà ÿâëÿåòñÿ àíàëîãîì òðàäèöèîííî âûïîëíÿþùåãîñÿ õèðóðãè÷åñêîãî ïîðòîêàâàëüíîãî øóíòèðîâàíèÿ, íî íå ñâÿçàíà ñ âñêðûòèåì áðþøíîé ïîëîñòè,
Ðèñ.8 Ñòåíò ìåæäó âîðîòíîé è ïå÷åíî÷íîé âåíàìè
îáùèì íàðêîçîì è ñîïðîâîæäàþùèìè òðàäèöèîííûå õèðóðãè÷åñêèå âìåøàòåëüñòâà îñëîæíåíèÿìè.
Ïîñëåîïåðàöèîííîå âåäåíèå ïàöèåíòîâ: ïîñëå TIPS, êàê è ïîñëå õèðóðãè÷åñêîãî ïîðòîêàâàëüíîãî øóíòèðîâàíèÿ, èç âîðîòíîé âåíû â áîëüøîé êðóã êðîâîîáðàùåíèå ïîïàäàåò êðîâü, íå ôèëüòðîâàííàÿ ïå÷åíüþ. Íàèáîëåå ÷àñòîå ñëåäñòâèå ýòîãî — ýíöåôàëîïàòèÿ (íàðóøåíèå ðàáîòû ãîëîâíîãî ìîçãà). Ïàöèåíòàì ïîñëå TIPS íåîáõîäèìî ñîáëþäàòü äèåòó, óìåíüøàþùóþ ïîïàäàíèå â êðîâü òîêñè÷åñêèõ ñîåäèíåíèé, èñêëþ÷èòü àëêîãîëü, ïðèíèìàòü îïðåäåëåííûå ìåäèêàìåíòû. Ïîñëåîïåðàöèîííûé ïåðèîä,êàê ïðàâèëî íå ñîïðîâîæäàåòñÿ çíà÷èòåëüíûìè áîëåâûìè îùóùåíèÿìè, ïàöèåíò ìîæåò áûòü âûïèñàí ÷åðåç íåñêîëüêî äíåé ïîñëå ïðîöåäóðû.
ÆÅËÀÅÌ ÂÀÌ ÑÊÎÐÅÉØÅÃÎ ÂÛÇÄÎÐÎÂËÅÍÈß !
Ýíäîâàñêóëÿðíîå ëå÷åíèå ïî îïèñàííîé ìåòîäèêå
ìîæíî âûïîëíèòü â ã. Êèåâå
â Èíñòèòóòå õèðóðãèè è òðàíñïëàíòîëîãèè ÀÌÍ Óêðàèíû (èíñòèòóò Øàëèìîâà)
íà áàçå îòäåëà ýíäîâàñêóëÿðíîé õèðóðãèè è àíãèîãðàôèè.
Êîíñóëüòàöèè ïî ïîâîäó ýíäîâàñêóëÿðíîãî ëå÷åíèÿ ôèáðîìèîìû ìàòêè:
+38(067)9594362
Êîíäðàòþê Âàäèì Àíàòîëüåâè÷
ñòàðøèé íàó÷íûé ñîòðóäíèê, êàíäèäàò ìåä. íàóê
rsurgery@ukr.net
Ïîëó÷èòü êîíñóëüòàöèþ íà ôîðóìå
Êàê äîáðàòüñÿ äî Íàöèîíàëüíîãî Èíñòèòóòà õèðóðãèè è òðàíñïëàíòîëîãèè
Источник
Общие положения
1. Пелиоз печени в большинстве случаев носит бессимптомный характер, поэтому диагностируется случайно при аутопсии.
2. Клиника разнообразна и включает в себя различные варианты симптоматики и течения, перечисленные ниже. Наиболее общими признаками следует считать «классические проявления» заболевания печени.
Варианты клинического течения пелиоза печени
1. В некоторых случаях, как и при других поражениях печени, могут наблюдаться гепатомегалия, спленомегалияСпленомегалия — стойкое увеличение селезенки
, асцитАсцит — скопление транссудата в брюшной полости
, портальная гипертензияПортальная гипертензия — венозная гипертензия (повышенное гидростатическое давление в венах) в системе воротной вены.
Подробно, холестазХолестаз — нарушение продвижения желчи в виде застоя в желчных протоках и (или) проточках.
и печеночная недостаточность.
2. Спонтанный разрыв ткани печени может быть первым и единственным значимым проявлением пелиоза.
В зависимости от объема и темпа кровопотери могут присутствовать следующие проявления:
— интенсивная боль в животе;
— признаки острого кровотечения в брюшную полость: бледность кожи, артериальная гипотензияАртериальная гипотензия — снижение артериального давления более чем на 20 % от исходного/обычных значений или в абсолютных цифрах — ниже 90 мм рт. ст. систолического давления или 60 мм рт.ст. среднего артериального давления
, олигоурияОлигоурия — уменьшение количества отделяемой почками мочи. Может быть физиологической (при ограничении питьевого режима, потере жидкости в жаркую погоду с потом) и патологической (при длительных рвотах и поносах, высокой лихорадке, кровотечениях, остром гломерулонефрите, образовании отеков, при беременности)
, перкуторное притупление в боковых отделах живота, тахикардияТахикардия — повышенная частота сердечных сокращений (более 100 в 1 мин.)
, вынужденное положение;
— вздутие, болезненность;
— симптомы раздражения брюшины;
— возможно развитие геморрагического шока (в данном случае предварительный диагноз будет звучать как «Гемоперитонеум» — K66.1).
3. В случае развития бациллярного пелиоза в клинической картине доминируют лимфаденопатияЛимфаденопатия — состояние, проявляющееся увеличением лимфатических узлов лимфатической системы.
(если установлена связь с инфекцией B. henselae) или неврологическая симптоматика (при инфицировании B. quintana). Важен эпиданамнез, наличие контакта с кровососущими насекомыми или кошками, лихорадка и клиника, подобная сыпному тифу («Бартонеллез неуточненный» — A44.9).
4. В случае нецирротической портальной гипертензии (синдром Банти) могут наблюдаться варикозно расширенные узлы и портосистемные коллатералиКоллатераль — анатомическое образование, соединяющее структуры в обход основного пути.
, а также явные признаки спленомегалии и панцитопенииПанцитопения — низкое содержание всех форменных элементов крови; наблюдается, например, при гипо- и апластических анемиях
при минимальных или умеренных изменениях функциональных проб печени:
— повышение АСТ и АЛТ в 2 раза по сравнению с верхней границей нормальных значений;
— повышение ЩФ до 5 раз;
— уровень билирубина, как правило, остается в пределах физиологической нормы;
— имеются сообщения о повышении уровня ГГТП в тех случаях, когда пелиоз печени и нецирротическая портальная гипертензияПортальная гипертензия — венозная гипертензия (повышенное гидростатическое давление в венах) в системе воротной вены.
Подробно были диагностированы у пациентов из Индии и Японии.
Необходимо иметь в виду, что изменения периферической крови и функциональных проб печени могут отмечаться годами, без установленной причины.
5. В случае лимфомы или иных неопластических образований (например, рак толстой кишки, гепатоцеллюлярная карцинома) клиника пелиоза маскируется под эти процессы (первичные опухоли или метастазы).
6. Описаны диагностические трудности при обнаружении пелиоза, например, на фоне острого пиелонефрита, после укуса собаки, на фоне миотубулярной миопатииМиопатия — общее название ряда болезней мышц, обусловленных нарушением сократительной способности мышечных волокон и проявляющихся мышечной слабостью, уменьшением объема активных движений, снижением тонуса, атрофией, иногда псевдогипертрофией мышц
и другой патологии, маскирующей «печеночные» проявления заболевания.
7. Картина весьма вариабельна при развитии пелиоза на фоне СПИДа.
Источник: diseases.medelement.com
Читайте также
Вид:


Источник
Теория развития тромбоцитопении вследствие портальной гипертен-зии, депонирования и секвестрации тромбоцитов в селезенке оставалась доминирующей на протяжении десятилетий.
В 1925 г. Е. Hangis и F. Mann впервые описали роль селезенки как анастомоза, соединяющего артериальный и портальный сосудистые бассейны. По мнению М.Д. Пациоры (1974) в процессе перестройки висцерального кровообращения при прогрессировании портальной гипертензии проходит значительное увеличение артериального селезеночного кровотока. Т. Норкулов (1983) установил, что увеличение числа артерио-венозных шунтов в селезенке наблюдается при повышении внутриселезеночного давления свыше 300 мм. водн. ст. По мнению автора, большое количество артерио-портальных шунтов в селезенке способствует нарушению регуля-торной функции органа в отношении портального давления и усугубляет портальную гипертензию. На основании полученных данных было высказано предположение, что изменение кровообращения в селезенке, застой и полнокровие органа создают условия для депонирования и секвестрации клеток крови и развития цитопенического синдрома. Поскольку предположение о ведущей роли нарушения селезеночной гемодинамики являлось доминирующим, для обозначения цитопении получил распространение термин гиперспленизм.
Роль хирургических методов в коррекции цитопенического синдрома
Основываясь на предположении о роли селезенки в патогенезе портальной гипертензии и гиперспленизма, в группу оперативных вмешательств при циррозе печени была внесена спленэктомия [Пациора М.Д., 1974]. Считалось, что результатом спленэктомии является снижение портального давления на 70— 160 мм. волн. ст. и устранение синдрома гиперспленизма.
По мере накопления опыта спленэктомии при циррозе печени стали очевидны серьезные недостатки вмешательства. Операция сопровождалась высокой частотой послеоперационных осложнений, таких как тром-боцитопения, аспленические кровотечения, рецедивы кровотечения из варикозно расширенных вен пищевода и желудка, гнойно-воспалительные процессы. Летальность после спленэктомии составила 8—12%, а в поздние сроки заболевания — до 25% и выше.
В настоящее время показания к спленэктомии как изолированной операции при портальной гипертензии, а также и в сочетании с другими видами вмешательств (оментопексия, перевязка вен желудка) резко ограничены.
Идея деартериализации селезенки появилась в связи со стремлением воспроизвести эффекты спленэктомии, избежав ее осложнений. В 1973 г. F. Maddison впервые выполнил эмболизацию селезеночной артерии пациенту с выраженной анемией и тромбоцитопенией на фоне рецидивного кровотечения из варикозно расширенных вен пищевода. Через 5 месяцев при контрольном обследовании у данного больного отмечалась нормализация показателей крови, рецидива кровотечения из варикозных вен пищевода не отмечено. Положительный эффект редукции кровотока селезенки проявлялся в повышении общего печеночного кровотока, умеренном снижении портального давления. Считалось, что эффективность эмболизации селезеночной артерии заключается в подавлении повышенной извращенной функциональной активности селезенки.
Существуют три варианта эмболизации селезеночной артерии: стволовая (проксимальная и дистальная), паренхиматозная и сочетанная. Наиболее часто используется первый вариант эмболизации, когда эмбо-лизирующие устройства устанавливают преимущественно в проксимальных отделах селезеночной артерии. Проксимальная эмболизация селезеночной артерии является наименее опасным вмешательством, однако затрудняет возможность выполнения реэмболизации. Дистальная установка эмболизирующих агентов может вызвать тяжелую ишемию селезенки с формированием обширного инфаркта в ближайшем постэмболизацион-ном периоде. Применение этой методики не исключает развития панкрео-некроза хвоста поджелудочной железы, поэтому она не получила широкого распространения в клинической практике. Еще более опасной в связи с неизбежным развитием инфаркта селезенки является паренхиматозная эмболизация. В случае многоярусной методики редукции селезеночного кровотока спирали различного диаметра размещают на различных уровнях селезеночной артерии и в ее ветвях.
Р.Ш. Аджиев (2000) изучал результаты эндоваскулярных вмешательств: эмболизации печеночной, селезеночной и сочетанной эмболизации печеночной и селезеночной артерий. Эмболизация печеночной артерии сопровождалась тенденцией к усугублению цитопенического синдрома. После эмболизации селезеночной артерии было установлено увеличение уровня тромбоцитов и эритроцитов.
Динамику показателей периферической крови после одномоментной эмболизации печеночной и селезеночной артерий автор изучал в группах сформировавшегося и дистрофического цирроза печени. Автор установил снижение уровня эритроцитов в группе больных с асцитом и среди пациентов с дистрофической стадией цирроза печени. У больных на стадии сформировавшегося цирроза печени выявлено увеличение числа лейкоцитов в постэмболизационном периоде. Однако эти изменения могут рассматриваться в качестве системной воспалительной реакции. Косвенно об этом свидетельствует увеличение относительной лимфопении. Сочетанная эмболизация печеночной и селезеночной артерий приводила к значимому увеличению уровня тромбоцитов в обеих группах.
Во второй части исследования автор изучал влияние одномоментной эмболизации печеночной и селезеночной артерий на динамику гиперспленизма при разделении больных на 3 группы в зависимости от исходного содержания тромбоцитов в крови: выше 100 х 106 / мл (I группа), 60—100 х 106/мл (II группа), ниже 60 х 106 / мл (III группа). Ниболее существенное повышение уровня тромбоцитов автор обнаружил у больных второй группы.
Важно подчеркнуть, что в работе представлены лишь непосрествен-ные результаты эндоваскулярных вмешательтв. Длительность наблюдения составила менее 1 месяца. Нельзя исключить, что ранние эффекты эмболизации артерий чревного ствола могут быть обусловлены системной реакцией на ишемию органов.
В.М. Прозоров (2000) при изучении результатов 44 сочетанных эмболизации печеночной и селезеночной артерий не выявил какой-либо значимой динамики параметров клинического анализа крови ни в общем массиве, ни при разделении на функциональные группы по Child.
Анализ отдаленных результатов эндоваскулярных вмешательств представлен в работе Ш.М. Ибронова (2001). Автор установил увеличение содержания тромбоцитов в периферической крови как в группе больных после спленэктомии, так и после эмболизации селезеночной артерии. В работе указывается, что при исходном уровне тромбоцитов ниже 60 х 106/мл эффект от эмболизации минимален.
Эмболизации селезеночной артерии сопровождается рядом осложнений, частота и выраженность которых зависит от методики вмешательства. Наиболее опасна периферическая эмболизация, после которой практически всегда развивается болевой синдром, лихорадка, формируется инфаркт селезенки. К другим осложнениям можно отнести парез кишечника, реактивный выпот в плевральной полости и абсцедирование селезенки Летальность может достигать 7—11%, что по сравнению с летальностью при спленэктомии ниже (20—25%).
Рядом авторов сообщено об уменьшении цитопении после операций портоситемного шунтирования выполненных в связи с пищеводно-желудочным кровотечением. Однако, трудно отличить спонтанное увеличение уровня тромбоцитов после эпизода кровотечения от истинной коррекции гипер-спленизма методом портальной декомпрессии [Peck-Radosavljevic M., 2001 ].
Анализ результатов профилактического портосистемного шунтирования больным без кровотечения в анамнензе не выявил достоверных различий уровня тромбоцитов до и после операции [Mutchnick M.G., 1980].
При внепеченочной портальной гипертензии уровень тромбоцитов обычно снижен в меньшей степени, чем при циррозе. Это косвенно свидетельствует о двойном механизме развития тромбоцитопении — секвестрации тромбоцитов селезенкой и снижении функции печени. Еще в 50-е годы было показано, что при активном течении цирроза печени, синдром ги-перспленизма встречается чаще, чем при компенсированной стадии цирроза (Madden J.L., 1953).
Восстановление функционального резерва печени — важнейшее условие восстановления уровня тромбоцитов. Ярким подтверждением данного положения является нормализация уровня тромбоцитов после трансплантации печени. Успешная гетеротопическая трансплантация печени устраняет оба патогенетических фактора тромбоцитопении — портальную гипертензию и снижение функционального резерва печени.
Различная степень цитопении встречается при циррозе печени и портальной гипертензии. Цитопения может включать снижение уровня эритроцитов, лейкоцитов, тромбоцитов и их комбинации. Депонирование и секвестрация элементов крови увеличенной селезенкой (гиперспленизм) может играть определенную роль в развитии цитопении, однако данный патогенетический механизм не является ведущим.
Механизм развития анемии и лейкопении носит многофакторный характер. Решающее значение имеет миелосупрессивный эффект хронической вирусной инфекции, а роль гиперспленизма представляется сомнительной.
Тромбоцитопения — наиболее частое изменение, обнаруживаемое при портальной гипертензии. Роль депонирования и секвестрации тромбоцитов селезенкой в патогенезе тромбоцитопении представляется незначительной. Тромбоцитопения часто сопровождает заболевания печени до развития цирроза и портальной гипертензии и может быть связана с миелос-упрессивным эффектом хронической вирусной инфекции. При циррозе печени снижение продукции тромбопоэтина является ведущим патогенетическим механизмом развития тромбоцитопении.
Таким образом, абсолютный или относительный дефицит факторов роста и снижение костномозгового кроветворения играет ведущую роль в развитии цитопенического синдрома при циррозе печени. В большинстве случаев цитопения не увеличивает степень риска развития осложнений и не требует целенаправленной коррекции. Вопрос о лечении может возникнуть при планировании хирургического лечения.
Среди медикаментозных методов эффективна терапия рекомбенант-ными гемопоэтическими факторами роста. Среди хирургических методов лишь трансплантация печени может достоверно корригировать цитопени-ческий синдром. Роль спленэтомии, перевязки и эмболизации селезенки в корреции цитопении представляется сомнительной.
Источник


