Цирроз печени локальный статус
Морфологическая классификация предложена Всемирной ассоциацией гепатологов (Акапулько, 1974) и ВОЗ (1978).
— мелкоузловой, или мелконодулярный цирроз (диаметр узлов от 1 до 3 мм)
— крупноузловой, или макронодулярный цирроз (диаметр узлов более 3 мм)
— неполная септальная форма
— смешанная форма (при которой наблюдаются различные размеры узлов).
Этиологическая классификация
Различают следующие формы цирроза:
— вирусный;
— алкогольный;
— лекарственный;
— вторичный билиарный;
— врожденный (гепатолентикулярная дегенерация, гемохроматоз, дефицит α1-антитрипсина, тирозиноз, галактоземия, гликогенозы);
— застойный (недостаточность кровообращения);
— болезнь и синдром Бадда-Киари;
— обменно-алиментарный (наложение обходного тонкокишечного анастомоза, ожирение, тяжелые формы сахарного диабета);
— цирроз печени неясной этиологии (криптогенный, первичный билиарный, индийский детский).
Синдром Бадда-Киари: — стеноз или сужение нижней полой вены на уровне диафрагмы, печеночного сегмента или в надпеченочном отделе, печеночных вен. Основная причина тромбофлебит, флеботромбоз, периваскулярный отек и склероз, чаще на фоне кавальной гипертензии. В 22% случаев синдром Бадда-Киари развивается при циррозе печени. Выделяют острую и хроническую формы заболевания.
Различают острую и хроническуюпеченочную недостаточность и 3 стадии ее: I стадию — начальную (компенсированную), II стадию — выраженную (декомпенсированную) и III стадию — терминальную (дистрофическую). Терминальная стадия печеночной недостаточности заканчивается печеночной комой.
В зависимости от причины различают эндо- и экзогенную формы печеночной недостаточности.
Особенности обследования больного с подозрением на ПГ (план практической подготовки студента на практическом занятии).
2.1. При опросе больного:
1) Жалобы со стороны основного заболевания.
Клинически портальная гипертензия подразделяется на 4 стадии:
I Стадия — доклиническая.
Больные могут предъявлять жалобы на тяжесть в правом подреберье, умеренный метеоризм и общее недомогание.
II Стадия — выраженные клинические проявления.
Субъективно и объективно определяются тяжесть и боли в верхней половине живота, правом подреберье, метеоризм, диспептические расстройства, гепато- и спленомегалия.
III Стадия — резко выраженные клинические проявления с наличием всех признаков портальной гипертензии, асцита при отсутствии выраженных кровотечений.
IV Стадия — стадия осложнений. В таких случаях могут наблюдаться кровотечение из вен пищевода и желудка, кровотечение из прямокишечных вен, повышенная кровоточивость из носа, десен (геморрагический диатез). Имеет место плохо поддающийся терапии асцит.
У каждого третьего больного с ПГ наблюдаются более или менее выраженные клинические симптомы энцефалопатии — синдрома, объединяющего неврологические и психоэмоциональные нарушения, обусловленные метаболическими нарушениями в центральной нервной системе, последние связаны с печеночной недостаточностью. Клинические проявления печеночной недостаточности разнообразны и определяются вызвавшей ее причиной. Они также зависят от того, какие функции печени пострадали более всего (белково-синтетическая, пигментообразования, дезинтоксикационная и т. д.).
Тяжесть печеночной недостаточности тесно взаимосвязана с интенсивностью желтухи, гипераммониемии. Источниками последней являются пищевые белки, кровь, изливающаяся в просвет пищеварительного тракта (чаще при кровотечении из флебэктазий пищевода). Под влиянием пищеварительных соков и ферментов из белков образуется аммиак. В условиях нарушения дезинтоксикационной функции печени аммиак не подвергается разрушению и попадает в общий кровоток, оказывая токсическое действие на головной мозг. Степень тяжести печеночной недостаточности определяет выраженность нервно-психических расстройств. На ранних стадиях выявляют психическую депрессию или, наоборот, эйфорию, которые часто сменяют друг друга. Позднее происходят изменения неврологического статуса: нарушение координации движения, речи, заторможенность сознания. В финальной стадии болезни развивается коматозное состояние.
2) Жалобы со стороны других органов и систем. В той или иной степени отмечаются немотивированная слабость, снижение трудоспособности, быстрая утомляемость, раздражительность, головная боль, бессонница.
3) В анамнезе установить наличие в анамнезе следующих этиологических факторов ПГ:
— стресс-факторы (психический, алиментарный, токсический);
— болел ли пациент гепатитом, циррозом печени (внутрипеченочный блок);
— воспалительные, посттравматические, опухолевые заболевания органов гепатопанкреатобилиарной зоны;
— не лечился ли по поводу альвеококкоза или эхинококкоза печени (внутрипеченочный или подпеченочный блок);
— при подозрении на шистосоматоз необходимо узнать, были ли пациент в странах, где распространено это заболевание. К ним относятся: Египет, Греция, Китай, Португалия, Кипр. Важно помнить, что самое тяжелое осложнение шистосоматозов — перипортальный фиброз с развитием портальной гипертензии, который может возникать через 10-15 лет после заражения Schistosoma mansoni;
— врожденная и приобретенная аномалия сосудов печени;
— врожденная и приобретенная патология нижней полой вены;
— если оперировался по поводу аппендицита — были ли гнойные послеоперационные осложнения (развитие пилефлебита);
— перенесенные в детстве явления омфалита или последствия катетеризации пупочной вены;
— с какого возраста начали проявляться симптомы портальной гипертензии;
— выяснить, принимал ли пациент следующие лекарственные препараты: амиодарон, хлорпромазин, изониазид, метотрексат, метилдопа, толбутамид; воздействие токсинов (мышьяка, железа, меди);
— важно расспросить пациента о том, не было ли у него повышенной температуры и болей в животе, так как часто спонтанный бактериальный перитонит при ПГ может протекать почти бессимптомно.
4) Анамнез жизни (в т.ч. условия работы, профессиональные вредности и т.д., у женщин акушерско-гинекологический анамнез).
Важно оценить род профессиональной деятельности пациента: имеется ли у него контакт с гепатотоксическими ядами, животными.
2.2. Клиническое физикальное обследование (характерные особенности при данном заболевании):
1. Оценка общего состояния больного с ПГ (сознание, конституция, питание).
Наблюдаются изменения состояния сознания, интеллекта, поведения, нейромышечные нарушения, адинамия, отсутсвие аппетита, что обусловлено явлениями энцефалопатии. Различают латентную стадию, которую можно выявить по результатам электроэнцефалограммы и определения аммиака в крови, и четыре последовательных клинических стадии нарушений:
— легкая — нарушение сна, снижение внимания, неврастения, эйфория, депрессия, раздражительность; мелкоразмашистый тремор, изменения почерка и др.;
— средняя — летаргия; отсутствие чувства времени, амнезия; отсутствие торможения, страх, апатия; смазанная речь, гипорефлексия, оцепенение, атаксия;
— тяжелая — дезориентация, ступор; глубокая амнезия, неспособность к счету; неадекватное поведение, паранойя, ярость; гиперрефлексия, патологические рефлексы, спастичность;
— кома — отсутствие сознания.
2. Собирание информации о внешнем виде больного с ПГ (осмотр кожи, подкожного слоя, пальпация лимфатических узлов, щитовидной и молочной желез).
При развитии печеночной недостаточности наблюдается иктеричность кожных покровов и слизистых оболочек, “сосудистые звездочки” на коже туловища, подкожные или подслизистые кровоизлияния, пальмарная эритема.
3. Состояние сердечной системы больного с ПГ. Возможны стенокардия и брадикардия. При выраженной ПГ явления сердечной декомпенсации.
4. Состояние органов дыхания (осмотр грудной клетки и верхних дыхательных путей, пальпация грудной клетки, перкуссия и аускультация легких; определение специальных симптомов).
5. Обследование костно-мышечного аппарата (осмотр и пальпация).
6. Локальный статус: Состояние органов брюшной полости (осмотр живота, пальпация и перкуссия желудка, пальпация кишек, печенки, селезенки, поджелудочной железы, почек, органов малого таза, аускультация живота). Появляются 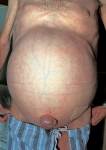 признаки коллатерального кровообращения: расширение вен передней брюшной стенки («голова медузы»), расширение геморроидальных вен, асцит, околопупочная грыжа. Кроме этого отмечается гепатомегалия (или, наоборот, уменьшение размеров печени), болезненность печени при пальпации, спленомегалия, кожный геморрагический синдром, отеки, нарушение обмена и микроциркуляции в виде кожных проявлений (пигментация, пурпура, сосудистые звездочки) или кровотечения из носа, десен, желудочно-кишечные, подкожные кровоизлияния.
признаки коллатерального кровообращения: расширение вен передней брюшной стенки («голова медузы»), расширение геморроидальных вен, асцит, околопупочная грыжа. Кроме этого отмечается гепатомегалия (или, наоборот, уменьшение размеров печени), болезненность печени при пальпации, спленомегалия, кожный геморрагический синдром, отеки, нарушение обмена и микроциркуляции в виде кожных проявлений (пигментация, пурпура, сосудистые звездочки) или кровотечения из носа, десен, желудочно-кишечные, подкожные кровоизлияния.
Рис. 4 «Голова медузы», асцит и пупочная грыжа у пациента с портальной гипертензией.
7. Гепатолиенальный синдром является ведущим при ПГ.
8. На основании полученных данных опроса, анамнеза заболевания и клинического физикального обследования больного поставить предварительный клинический диагноз.
Примеры предварительного клинического диагноза:
І-й вариант:
Основной: Цирроз печени, портальная гипертензия в стадии субкомпенсации.
Осложнение: печеночная энцефалопатия 3 степени, асцит, кровотечение из флебэктазий пищевода ІІ ст.
ІІ-й вариант:
Основной: Цирроз печени, синдром Бадда-Киари, портальная гипертензия в стадии компенсации.
Осложнение: печеночная энцефалопатия 2 степени.
2.3. В соответствии со стандартными схемами план дополнительного обследования(лабораторного и инструментального) больного с МЖ в условиях хирургического отделения включает:
1. Клинический анализ крови. Количество эритроцитов, цветной показатель, СОЭ косвенно свидетельствуют о состоянии функции печени в целом. На поздних стадиях заболевания часто отмечается анемия, увеличение СОЭ. При гиперспленизме отмечается снижение лейкоцитов менее 4х109/л, тромбоцитов — менее 1х108/л, кроме этого возможна панцитопения. У больных с циррозом печени наблюдается уменьшение количества тромбоцитов. Для пациентов с гемохроматозом характерно сочетание высокого содержания гемоглобина с низкими показателями концентрации гемоглобина в эритроцитах.
2. Анализы мочи. При циррозе печени имеет значение определение параметров, характеризующих почечную функцию (белок, лейкоциты, эритроциты, креатинин, мочевая кислота). Это важно, так как у 57% пациентов с циррозом печени и асцитом выявляется почечная недостаточность (клиренс эндогенного креатинина менее 32 мл/мин при нормальных показателях креатинина в сыворотке крови). Возможна билирубинурия. При полном холестазе уробилин в моче отсутствует, возможны признаки токсический нефропатии. У больных с отечно-асцитическим синдромом необходимо определять суточный диурез.
3. Биохимический анализ крови.
При компенсированном циррозе печени активность печеночных ферментов может быть нормальной. Существенное повышение АлАТ , АсАТ , ГГТП наблюдается при алкогольном гепатите с исходом в цирроз, а резкое повышение ЩФ при первичном билиарном циррозе. Кроме того, у больных циррозом печени повышается общий билирубин , снижается содержание альбумина. Содержание аминотрансфераз в терминальной стадии цирроза печени всегда снижается (нет функционирующих гепатоцитов и нет ферментов).
Показатели неблагополучного прогноза: билирубин выше 300 мкмоль/л; альбумин ниже 20 г/л; протромбиновый индекс менее 60%.
4. Коагулограмма: характерна гипокоагуляция (удлинение времени свертывания, снижение протромбина, протромбинового индекса, фибриногена).
5. Определение антител к вирусам хронического гепатита.
Антитела к вирусам, вызывающим хронические гепатиты, должны быть исследованы, даже если цирроз печени имеет прямую зависимость с хронической алкогольной интоксикацией.
Диагностика вирусного гепатита В (НВV). Основной маркер — HbsAg , ДНК НВV . Наличие HBeAg свидетельствует об активности вирусной репликации. Исчезновение HBeAg и появление антител к нему (анти-НВе) характеризует прекращение репликации HBV и трактуется как состояние частичной сероконверсии. Имеется прямая связь между активностью хронического вирусного гепатита В и наличием вирусной репликации и наоборот.
Диагностика вирусного гепатита С (НСV). Основной маркер — антитела к HCV (анти-HCV). Наличие текущей инфекции подтверждается обнаружением РНК HCV. Анти-HCV обнаруживаются в фазе выздоровления и перестают определяться через 1-4 года после острого вирусного гепатита. Повышение этих показателей свидетельствует о хроническом гепатите.
Определение уровней IgA , IgM , IgG в сыворотке крови. Повышенный уровень сывороточных IgA, IgM, IgG часто выявляется при алкогольных поражениях печени, первичном билиарном циррозе печени и при аутоиммунных болезнях, но они не всегда закономерно изменяются при лечении, и поэтому результаты этих исследований в ряде случаев трудно оценивать.
6. Для определения функционального состояния печени общепризнанна балльная оценка по Child — Pugh, при которой выделяют группы: А (5-8 баллов), В (9-11), С (более 12), по критериям (см. таблицу 3).
Таблица 3
Критерии оценки функционального состояния печени.
Классификация тяжести болезни печени по Child-Pugh
| Показатель | 1 балл | 2 балла | 3 балла |
| Билирубин (мкмоль/л) | <34 | 34-51 | >51 |
| Альбумин (мг/л) | >35 | 28-35 | <28 |
| Асцит | нет | лечится медикаментами | рефрактерный |
| Энцефалопатия | нет | степень 1-2 | степень 3-4 |
| МНО | <1.7 | 1.7-2.2 | >2.2 |
МНО — международное нормализованное отношение
| Показатель | А класс | В класс | С класс |
| Баллы | 5-6 | 7-9 | 10-15 |
| Выживаемость за 1 год | 100% | 81% | 45% |
| Выживаемость за 2 года | 85% | 57% | 35% |
| Продолжительность жизни | 15-20 лет | 3-15 лет | 1-3 года |
| Летальность при абдоминальной хирургии | 10% | 30% | 82% |
Mansour A. et al, 1997; Propst A. et al, 1995
7. При печеночной недостаточности в анализах крови отмечают гипопротеинемию, нарушение соотношения белковых фракций с преобладанием грубодисперсных компонентов (глобулины), гипербилирубинемию, снижение уровня фибриногена, протромбина, холестерина. Содержание трансаминаз повышено. Тимоловая проба, как правило, повышена, сулемовая значительно снижена. Довольно рано выявляют нарушения водно-электролитного обмена (снижение уровня калия и натрия в плазме крови).
Источник
1430
Пациентка Жексембаева
Б.,
1953
г.р.,поступила
в экстренном порядке с жалобамина выраженную
общую слабость, головокружение,
увеличение объема живота, желтушность
кожных покровов .
Anamnesis
morbi:
Со слов болеет в течение 4-х лет, когда
в первые стала отмечать умеренный
дискомфорт в правом подреберье после
приема жирной пищи, физических нагрузок,
утомляемость. При амбулаторном
обследовании в ноябре 2012года, в первые
обнаружено гепатоспленомегалия, в
биохимических анализах отмечается
повышение трансаминаз в 2-3 раза от нормы,
положительный эффект после положительный
эффект после курсовой терапии
гепатопрокторами в июне 2013 г. Получила
лечение в условиях АО «РНЦ НМП» с
25.09.2013 г. по 08,10,2013 г. с диагнозом : «Цирроз
печени, вирусной этиологии «В»+ «Д»,
класс тяжести А по Чайльд – Пью. Портальная
гипертензия II
ст.ВРВП II
ст.осложненное кровотечением легкой
степени тяжести. Гиперспленизм. Последняя
госпитализация в АО «ННЦОиТ» с
20.11-30.11.2014г. с диагнозом: цирроз печени
субкомпенсированный (Child
10,MELD
— 9) в исходе вирусного гепатита B+D
( HBVDNA
и HBVRNA+).
Неоднократно
находилась в стационарном лечении в
условиях ГКП на ПВХ «Городская больница
№1» акимата г.Астаны. Сегодня
утром боли усилились в связи с чем
вызвала бригаду скорой помощи, была
доставлена в приемный покой ГКП на ПХВ
«Городская больница №1» акимата г.Астаны.
Осмотрена, госпитализирована в отделение
трансплантологии и гепатобилиарной
хирургии.
Anamnesis
vitae:
Болезнь Боткина, туберкулез,
кожно-венерические заболевания отрицает.
Травм не было. В 1971году — аппендэктомия.
В 1990 году — геморроидэктомия. В анамнезе
неоднократно проводились гемотрансфузия,
без осложнений. На «Д» учете у гепатолога
по поводу цирроза печени, получает
противовирусную, гепатопротективную
терапию, мочегонные препараты.
Аллергологический анамнез: не отягощен.
Status
praesens
objectivus:
Общее состояние больной тяжелой степени
тяжести, тяжесть состояния обусловлена
постгеморрагической анемией и
интоксикацией . Сознание ясное,
продуктивному контакту доступна,
адекватна. Нормостенического телосложения,
нормального питания. Рост -166 см. Вес –
62 кг. Язык сухой, обложен белым налетом.
Кожные покровы и видимые слизистые
желтужной окраски. Температура тела
36,2оС.
Дыхание через нос, свободное. При
аускультации в легких дыхание везикулярное.
Хрипов нет. ЧДД 18 в минуту. Деятельность
сердца ритмичная, тоны приглушены.
Гемодинамические показатели стабильные.
АД 110/70 мм. рт.ст. PS
94 ударов в минуту. Симптом поколачивания
отрицательный с обеих сторон. Мочеиспускание
свободное, безболезненное. Периферических
отеков нет.
Status
localis:
Живот не вздут, симметричный, участвует
в акте дыхания, увеличен за счет асцита,
имеется послеоперационный рубец по
Волковичу-Дьяконову, в удовлетворительном
состоянии. При пальпации живот мягкий,
умеренно болезненный в правом подреберье,
эпигастрии. Симптом Щеткина-Блюмберга
отрицательный. Перистальтика кишечника
прослушивается, газы отходят
Per
rectum
– тонус сфинктера сохранен, ампула
прямой кишки пустая, на перчатке следы
кала обычного цвета.
ОАК:
лейкоциты- 6,8*109/л,
эритроциты- 3,09*1012/л,
Нв- 105 г/л, тромбоциты- 57*109/л,
Нт-30,8%.
ОАМ:
цвет- желт., реакция- кислая, отн.плотность-
1016, белок- 0,735 г/л, эрит.- большое количество
,лей – большое количество .
БАК от:
общ.билирубин-38 мкмоль/л, прямой-12,0мкмоль/л,
АсаТ – 58 е/1,АлаТ-19е/1, амилаза-92 е/1.
Коагулограмма:
АЧТВ -42 сек ;ПВ- 20,9 сек, МНО-1,44, фибриноген-
3,0г/л; ТВ 17,2 сек.
УЗИ органов
брюшной полости:
Печень, размеры 77 х 113мм, не увеличен.
Контуры печени ровные, четкие, эхоструктура
однородная, эхоплотность повышена.
V.portae
– 15мм. Внутрипеченочные протоки
расширены. Желчный пузырь, овальной
формы, размеры 72х30мм. Стенка пузыря
уплотнены, утолщены до 6 мм. В полости
эховзвесь. Поджелудочная железа не
увеличена. Контуры железы ровные,
эхоструктура однородная, эхоплотность
повышена. В брюшной полости свободная
жидкость в большом количестве. Заключение:
Диффузные изменения в печени. Цирроз
печени. Признаки портальной гипертензии.
Хронический холецистит. Хронический
панкреатит. Спленомегалия. Асцит.
Осмотр терапевта.
Диагноз:
Цирроз печени в исходе гепатита В + Д.
Хронический атрофический гастрит. ГЭРБ.
Постгеморрагическая анемия. Артериальная
гипертензия I,
риск I.
На основании
жалоб, анамнеза заболевания, объективного
и локального статусов, инструментальных
данных выставлен предварительный
диагноз:
Цирроз печени субкомпенсированный
(Child
10,MELD
— 9) в исходе вирусного гепатита B+D
( HBVDNA
и HBVRNA+)
Портальная гипертензия. ВРВП II-III
степени, осложненное кровотечением
легкой степени. Асцит. Спленомегалия,
гиперспленизм,
тромбоцитопения,
умеренной степени. Печеночная
энцефалопатия, класс «С», минимальной
степени. Хронический атрофический
гастрит, обострение ГЭРБ, неэрозивная
форма. Образование VI
сегмента печени. Постгеморрагическая
анемия легкой степени тяжести.
Дежурные врачи:
Куспанов М.А.
Донбай
А.А.
План
обследования и лечения:
Общий
анализ крови;Общий
анализ мочи;Микрореакция
крови;Билирубин,
прямой, АлаТ, АсаТ, тимоловая проба,
диастаза крови,общий
белок, креатинин, мочевина;Группа
крови, Rh фактор;Коагулограмма;
ЭКГ,
осмотр терапевта;УЗИ
органов брюшной полости;Но
– шпа 2 мл х 3 раза в/м;Дицинон
2,0 х 3 р/д в/в;Викасол
2,0 х 3 р/д в/в;Аминокапроновая
кислота 100,0 х 3р/д в/в капельно;Квамател
20 мг х 2 раза в/в;Solutionis
NaCl 0,9 % — 1200 мл в/в капельно;Solutionis
Glucosae 5% — 400 мл
+ инсулин
4 Ед.+
vit. «С» 5% — 6
мл в/в капельно;Solutionis
Glucosae
5% — 400 мл + гепадиф 800мг в/в капельно;Динамическое
наблюдение.Осмотр
анестезиолога .
Врач:
Куспанов М.А.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник