Цирроз печени неуточненный что это
Цирроз печени — хроническое заболевание с прогрессирующим течением, сопровождающееся заменой печеночных клеток на неработающую соединительную ткань (рубцы). Болезнь проходит 4 этапа, носит необратимый характер.
Распространенность цирроза печени в разных странах приблизительно одинакова от 20 до 40 на 100 тысяч населения. Мужчины болеют почти в три раза чаще женщин. Летальный исход наблюдается в возрасте 50–60 лет.
Чтобы разобраться в причинах необратимого поражения печени, рассмотрим анатомию органа, его компенсационные возможности.
Структура и функциональные обязанности печени
Печень — довольно крупный орган массой до 1,5 кг, располагается в правом подреберье и в эпигастральной области. Имеет две части (доли): правую и левую. Состоит из почти полумиллиона мелких ячеек (до 2 мм в диаметре), разделенных между собой прослойками соединительной ткани. Через перегородки проходят сосуды (артерии и вены) и желчевыводящие протоки. Они играют важную роль в цирротических нарушениях.
За одну минуту через печень прокачивается до полутора литров крови. Далее отток осуществляется в портальную вену, мелкие артериальные капилляры соединены с печеночной артерией. Желчь поступает в протоки более крупного калибра, в конечном итоге достигает желчного пузыря. Венозная сеть связана с нижней частью пищевода, желудком и кишечником. После всасывания пищевых продуктов через стенку кишечника они с венозной кровью попадают на переработку в печеночные дольки.
Здесь происходит:
- синтез белков, жиров, углеводов, некоторых гормонов (половых и тиреотропных), витаминов для поддержания необходимого уровня обмена веществ;
- образуется энергия из глюкозы (ненужные пока количества откладываются в виде гликогена про запас);
- обеззараживаются токсические вещества, в том числе лекарственные средства;
- образуется гемоглобин и форменные элементы крови;
- формируются клетки иммунной системы;
- синтезируются и хранятся необходимые микроэлементы крови;
- вырабатывается желчь с необходимыми кислотами для обеспечения пищеварения.
Такая сложная система делает печень «фабрикой» по жизнеобеспечению организма. Все органы и системы нуждаются в функционировании печени.
Что происходит при циррозе?
Цирроз печени вызывает утолщение и разрастание соединительной ткани перегородок. Они сдавливают ячейки и кровеносные сосуды. Затем превращают ячейки в бугорки плотной ткани, неспособной выполнять какие-либо функции. Различают мелкоузловую форму (бугорки или узлы в диаметре менее трех мм) и крупноузловую (более 3 мм). Другое название узлов — «ложные дольки».
Поражение сосудистого русла ведет к ишемии органа, застою и повышению давления в системе портальной вены и связанных с ней сосудах брюшной полости, пищевода и желудка. Последняя стадия цирроза печени вызывает еще более тяжелую степень нарушений и декомпенсацию всех функций.
Причины заболевания
Причины заболевания хорошо изучены. Важно, что основное условие для возникновения цирроза обеспечивают себе люди добровольно.
- Алкоголизм считается главным фактором цирроза почти у 40% больных. При ежедневном употреблении 80–160 мл спирта через 4–10 лет формируются цирротические изменения. Обычно начало заболевания наступает у пьющих мужчин к сорокалетнему возрасту.
- Вирусный гепатит В и С приводит к болезни ¼ часть пациентов.
- Аутоиммунный гепатит — часто является последствием перенесенного острого гепатита А. Вызывается нарушением распознавания чужеродных агентов и разрушением своих клеток печени. Острый аутоиммунный процесс превращается в хронический и вызывает появление мелкоузлового цирроза.
- Хронический билиарный гепатит, заболевания, связанные с нарушением желчевыделения, в 5–10% случаев являются причиной болезни.
- Токсическое действие медикаментов (Изониазид, Амидарон и другие).
- Хроническая сердечная недостаточность приводит к застою в портальной вене с последующим развитием цирроза печени.
- Различные наследственные нарушения, связанные с патологией обмена веществ — железа, натрия, хлора, ферментной недостаточностью, образованием гликогена, муковисцидоз.
- У женщин в 20% случаев причина остается невыясненной.
- Инфекционные заболевания эхинококкоз, бруцеллез, токсоплазмоз сопровождаются поражением печени.
Разновидности заболевания
Классификация цирроза печени делит болезнь на разные подвиды.
По основной пораженной структуре ткани:
- постнекротический — после гепатита;
- билиарный — связанный с патологией желчевыводящих путей;
- портальный — зависит от повышенного давления в венозной системе, например, при болезнях сердца.
По причинам:
- алиментарный — связан с безбелковым питанием, голоданием;
- алкогольный;
- итог вирусных гепатитов;
- гемохроматозный — нарушенный обмен железа;
- холестатический — образуется при застое желчи;
- цирроз печени при сердечной недостаточности;
- сифилитический — редкий вид при хроническом сифилисе.
Виды цирроза печени определяют степень функциональных нарушений:
- наличие нарушений в печеночных клетках;
- имеющееся повышение давления в венозной портальной системе;
- активность заболевания (прогрессирование, стационарная стадия или обратное развитие).
Клинические проявления
Симптомы зависят от стадии заболевания и ее активности. У 1/5 пациентов длительно никаких признаков нет.
- Боли тупого характера и чувство тяжести в правом подреберье, которые не снимаются спазмолитическими средствами.
- Вздутие живота без других симптомов, такую форму называют «субкомпенсированный цирроз».
- Частая смена поноса и запора.
- Слабость, повышенная утомляемость.
- Носовые кровотечения.
- Характерная форма пальцев кистей рук с утолщениями конечных фаланг.
- Снижение аппетита и похудание.
- Желтушность склер и кожи, появление сосудистых «звездочек», кожный зуд.
- Повышение температуры.
- Гинекомастия (набухание молочных желез) и уменьшение яичек у мужчин.
По клиническому течению принято разделять стадии цирроза печени:
- компенсации (начальная) — выявляются измененные биохимические пробы в анализах крови, при эндоскопии обнаруживается варикозное расширение вен пищевода и желудка;
- субкомпенсированная стадия — сохраняются изменения в анализах и появляется утомляемость, вздутие живота;
- декомпенсация — развивается вся клиническая картина болезни и осложнения;
- декомпенсированный цирроз печени постепенно приводит к терминальной стадии болезни — печеночной недостаточности.
Последняя стадия цирроза печени (терминальная или 4-я стадия) характеризуется развитием внепеченочных осложнений внутренних органов. Декомпенсация всех видов обмена приводит к сопутствующей почечной недостаточности.
Осложнения цирроза печени чаще всего выражаются в 4 тяжелых состояниях:
- Печеночная недостаточность — возникает при отравлении головного мозга необезвреженными шлаками, особенно аммиачными соединениями, проявляется клинически энцефалопатией. Симптомы энцефалопатии первоначально выражаются в раздражительности, бессоннице, головных болях, в дальнейшем наступает изменение поведения, сонливость, стирается память. В терминальной стадии появляется мозговая кома со 100%-ной летальностью.
- Асцит — скопление жидкости в брюшной полости происходит из-за венозного застоя и прохождения плазмы через стенки сосудов. Если в нормальных условиях здесь находится до 150 мл жидкости, то при асците — 2 л и больше. Живот резко увеличен, на коже вокруг пупка видны вены, на ногах отеки.
- Повышение давления в портальной венозной системе (портальная гипертензия) ведет к кровотечениям из расширенных вен пищевода, желудка и кишечника, они возникают у каждого третьего больного при декомпенсации.
- Присоединение инфекции вызывает бактериальный перитонит с болями в животе, высокой температурой, ознобами.
Осложнения цирроза печени у части больных приводят к внепеченочной патологии — увеличению селезенки (спленомегалии), истощению, острому воспалению желчного пузыря.
Некоторые авторы считают раковое перерождение также проявлением декомпенсации цирроза печени.
Диагностика
Выявление основано на сопоставлении клинических признаков и современных методах диагностики.
- В анализах крови определяют: снижение гемоглобина, свертываемости, общего белка, значительный рост печеночных проб (аминотрансфераз, щелочной фосфатазы), билирубина.
- В анализах мочи нужно искать одно из проявлений декомпенсированной стадии — почечную недостаточность (белок, эритроциты), в крови растет остаточный азот, креатинин.
- Всегда для подтверждения отсутствия активного гепатита проводят определение антител к вирусным гепатитам В и С.
- При УЗИ исследовании обнаруживают увеличенные размеры печени, селезенки, почек, жидкость в брюшной полости, нарушенную структуру ткани, расширение и застой в крупных сосудах.
- Биопсия — для этого исследования необходима пункция печени. Затем готовят препарат и под микроскопом выявляют нарушение структуры ткани. Таким образом можно установить мускатный цирроз при сердечной недостаточности, отличить мелкоузловой от крупноузлового цирроза, выявить признаки аутоиммунного поражения и, самое главное, отличить цирроз печени от рака.
Принято в диагнозе указывать степень тяжести заболевания. Различают три степени, они оцениваются баллами в зависимости от активности процесса, стадии и наличия осложнений.
Проблемы лечения
Вылечить болезнь невозможно. Существующие на сегодняшний день методы позволяют приостановить процесс на стадии компенсации, предотвратить осложнения и продлить жизнь пациенту.
- Назначается диета с ограничением белка, соли, но богатая витаминами.
- Посильные физические упражнения.
- Цирроз вирусной этиологии лечат большими дозами интерферона. Менее успешно применяют стероидные гормоны.
- При сердечной патологии назначаются кардиальная терапия, мочегонные препараты.
- При билиарном циррозе средства, разжижающие желчь, способствующие оттоку.
Хирургические методы показаны только при отсутствии энцефалопатии и низкой активности заболевания.
Оперативное вмешательство заключается в:
- введении в расширенные вены препаратов, вызывающих их изоляцию при кровотечении;
- удаление селезенки;
- создание обходных анастомозов между артериями и венами брюшной полости;
- трансплантации печени.
Борьба с циррозом печени — дело медицины будущего. В настоящее время необходимо не допускать распространения этого заболевания.
Загрузка…
Источник: GastroMedic.ru
Читайте также
Вид:


Источник
Что такое цирроз печени
Это хроническое патологическое состояние, характеризующееся необратимой заменой гепатоцитов рубцовой соединительной тканью. Как выглядит поврежденный орган? Печень, пораженная циррозом, изменяется в размерах, становится очень плотной, шероховатой, местами бугристой.
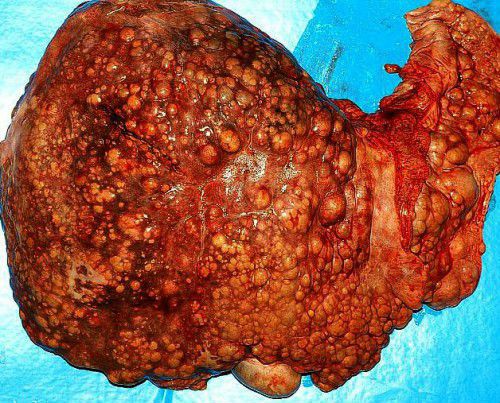
Цирроз – серьезное заболевание, приносящее кучу неприятных последствий на любой стадии возникновения, как в начальной, так и на последней стадии. Цирроз печени с трудом поддается терапии, поэтому правильнее осуществлять профилактику его развития.
По Международной классификации болезней 10-й версии (МКБ-10) циррозу печени присвоены коды, исходя из причины его возникновения:
- Алкогольный цирроз (К70.3). Заболевание печени, обусловленное избыточным приемом алкоголя, специально рассматривается отдельно. Цирроз возникает под деструктивным влиянием этилового спирта, и не имеет значения, с каким видом спиртосодержащего напитка этанол проникает в организм человека. Печеночные клетки отмирают, появляется фиброзная ткань с формированием небольших узелков. При возникновении патологии структура органа целиком изменяется. Исходом становится полное прекращение работы печени.
- Первичный билиарный цирроз (К74.3). Является следствием проявления аутоиммунного процесса. Иммунная система начинает функционировать против организма человека и повреждает желчные протоки. В результате образуется застой желчи, из-за чего гепатоциты утрачивают свою активность. Описанный вид цирроза печени, как правило, определяют у взрослых женщин старше 50 лет.
- Вторичный билиарный цирроз (К74.4). Его возникновение обусловлено агрессивным влиянием желчи, не способной выйти из забитых желчных протоков. Отчего бывает этот цирроз? Патогенез основан на повреждении протоков неудачным оперативным вмешательством или камнями. Причины устраняются операцией, иначе деструкция приведет к тяжелым осложнениям.
- Билиарный неуточненный цирроз (К74.5). Данная формулировка объединяет заболевания печени вирусной или другой инфекционной этиологии, не относящиеся к предыдущим двум группам.
- Неуточненный цирроз печени (К74.6). Если причины и признаки цирроза печени нельзя отнести ни к одной из описанных групп, больному ставится диагноз – неуточненный цирроз.
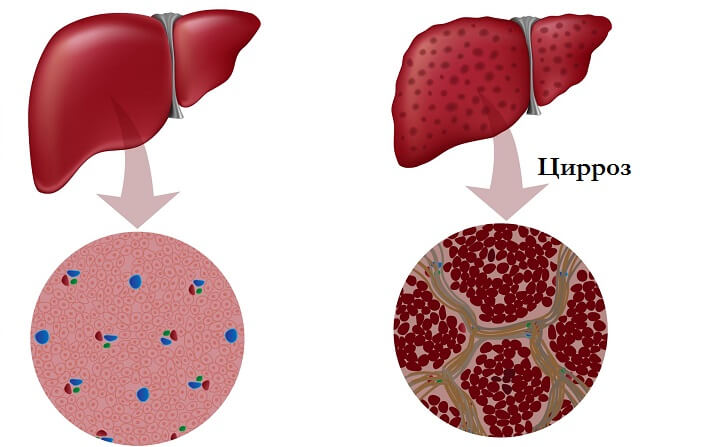
Классификация
В настоящее время не имеется единой классификации печеночного цирроза. Это объясняется необходимостью выявить этиологию, патогенез, степень активности болезни и присутствие осложнений.
- По этиологии различают такие циррозы:
- вирусный;
- алкогольный;
- токсический;
- обусловленный врожденными нарушениями обмена веществ;
- развивающийся вследствие повреждения желчевыводящих протоков (первичный, а также вторичный билиарный);
- криптогенный.
- Исходя из степени активности патологии:
- подострый;
- быстро развивающийся (активный);
- медленно развивающийся (активный);
- вялотекущий;
- скрытый.
- В соответствии с морфологической картиной:
- Мелкоузловой цирроз. Появляются атипичные узлы диаметром до 3-х мм. Данный вид цирроза можно распознать у хронических алкоголиков, выявить при обструкции желчных путей, продолжительном печеночном венозном застое, гемохроматозе.
- Крупноузловой. Проявляется атипичными узлами диаметром свыше 3-х мм. Наблюдают при вирусных инфекциях, нехватке α1–антитрипсина, аутоиммунных реакциях, заболевании Вильсона-Коновалова.
- Смешанный цирроз печени с узлами различного диаметра. Как правило, является промежуточным между мелкоузловым и крупноузловым циррозом.
- Неполный септальный. Характеризуется присутствием соединительнотканных септ, зачастую слепо заканчивающихся. Патология диффузного характера, а не мелкоузлового.
- В зависимости от осложнений, которые вызывает цирроз:
- кровотечения из пищевода и желудка;
- недостаточность печени (как следствие, энцефалопатия, кома);
- гепаторенальный синдром;
- внезапный бактериальный асцит-перитонит;
- закупорка воротной вены тромбом;
- гепатоцеллюлярная карцинома.
- По стадиям болезни, исходя из функциональных нарушений (по показателям Чайльда-Пью). Это снижение содержания белка и увеличение концентрации билирубина в крови, уменьшение протромбинового индекса, энцефалопатия, асцит:
- А (1 стадия) — компенсированная.
- В (2 стадия)— субкомпенсированная.
- С (3 стадия) — декомпенсированная.
Для начальной стадии характерна минимальная тяжесть и лучшая продолжительность жизни, около 15-20 лет. При 2 стадии болезни продолжительность жизни — не более 10 лет. Сколько составляет срок жизни при 3 стадии? Прогноз заболевания – не больше 3 лет.
Послеоперационная смертность высока при 3 стадии — около 82%. 30% — во 2 стадии, 10% — в 1 стадии.
Больше всего нуждаются в пересадке печени больные в 3 стадии заболевания.
Симптомы цирроза печени
Первыми признаками болезни могут стать:
- Непостоянная болезненность в животе, в основном, в правом подреберье. Боль увеличивается после приема жирных, жареных, маринованных продуктов, алкоголя, а также во время избыточных физических нагрузок.
- Горечь и сухость в рту, особенно по утрам.
- Выраженная утомляемость и раздражительность.
- Диспепсические расстройства со стороны желудочно-кишечного тракта.
- Желтушность кожи, слизистых и белков глаз.
Возникновение этих симптомов еще не свидетельствует об образовании цирроза печени, но является предпосылкой для обращения к специалисту с целью проверить свое здоровье.
Терминальные стадии можно узнать по следующим признакам:
- Увеличение болей в животе, ноющего или колющего характера, с чувством тяжести.
- Быстрая потеря массы, отекают ноги, растет живот.
- Тошнота и рвота беспокоят больного чаще. В содержимом рвотных масс можно выявить кровь, что говорит о кровотечении в желудочно-кишечном тракте.
- Возникает мышечная атрофия, у человека просто нет сил.
- Отмечают боль и припухлость суставов, отеки кончиков пальцев, изменение цвета кожи вокруг ногтей.
- Лицо, ладони, ступни – красноватого оттенка.
- Верхняя часть тела больного покрыта сосудистыми звездочками, их число и яркость увеличиваются по мере прогрессирования цирроза.
- У мужчин начинают расти молочные железы, исчезают волосы в подмышках и лобковой зоне. Возникает атрофия половых органов.
- Кожные покровы, слизистые и склеры становятся желтушными, поскольку печень при циррозе не способна перерабатывать билирубин.
- Наблюдают отеки нижних конечностей и языка, жжение кожи, носовые кровотечения, отмечают появление ксантелазм около век.
- У больного выявляют отсутствие настроения, плохой сон, изменение сознания, ухудшение памяти.
- Отмечается гипертермия.
- Селезенка увеличивается в размерах, появляется асцит, портальная гипертензия.
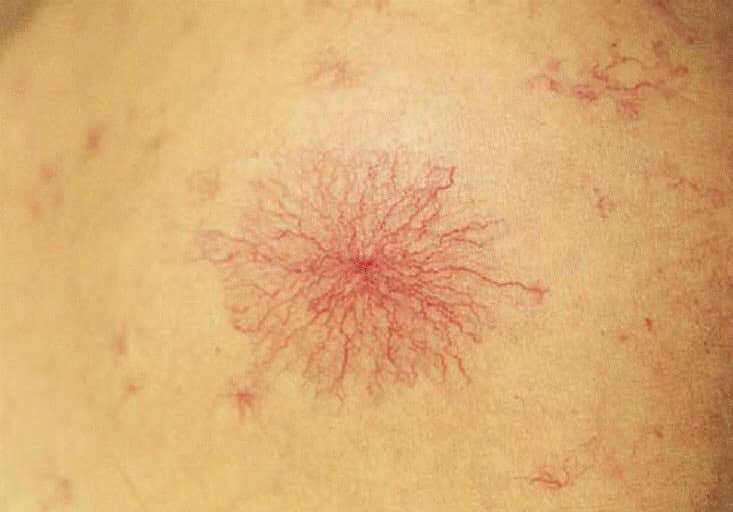
Кожа при циррозе
Для получения клинических рекомендаций следует обратиться к специалисту. Какой врач лечит цирроз печени? В этой ситуации поможет гастроэнтеролог или, лучше, гепатолог.
Как определить цирроз
Для рациональной терапии важно точно поставить диагноз. С этой целью специалист подробно заполняет историю болезни, проводит осмотр, назначает лабораторные анализы и функциональные пробы. Гепатолог рекомендует проверить состояние печени с помощью инструментальной диагностики.
Детализации этиологии заболевания помогут следующие аспекты:
- Образ жизни человека.
- Профессиональная деятельность. Следует учитывать постоянное контактирование с промышленными ядами, занятость в сельском хозяйстве, инфекционный контакт — эхинококкоз, лептоспироз.
- Пищевые предпочтения, вегетарианство.
- Избыточный прием спиртосодержащей продукции.
- Употребление лекарственных средств, обладающих токсическим влиянием на печень.
- Возникновение заболеваний печени у близких родственников.
- Хронические сердечные патологии (способствуют развитию кардиального цирроза)
Все сказанное важно для дифференциальной диагностики болезни.
Общий анализ крови при циррозе печени позволяет выявить анемию, лейкоцито- и тромбоцитопению. При анализе коагулограммы обнаруживают изменение времени свертываемости крови.
Биохимически в крови определяют увеличение активности ферментов печени, изменение состава крови. Серологическое исследование помогает выявить антитела к возбудителю гепатита. Иногда необходимо определить концентрацию альфа-фетопротеина.
Если прибегают к инструментальной диагностике, проводят ультразвуковое исследование печени, назначают КТ брюшной полости, иногда МРТ и допплерометрию.
Для окончательной диагностики цирроза следует выполнить биопсию печени.
Терапия
В лечении цирроза первоначально следует ликвидировать причину болезни. Терапевтический курс заключается в следующем:
- Лекарственная терапия.
- Диета.
- Физиотерапевтические процедуры.
- Контролируемая физическая нагрузка.
- Оперативное лечение (трансплантация печени).
Излечим или нет цирроз печени? Как правило, сформировавшаяся патология становится необратимой и окончательно выздороветь у человека не получается.
Диета
При печеночной патологии больным рекомендуют стол № 5. Эта диета призвана нормализовать работу печени и улучшить желчеотделение.
- Продукты употребляют малыми порциями 5–6 раз в сутки, жареная и жирная пища запрещена.
- Лучше использовать отварные и приготовленные на пару продукты.
- Следует пить много жидкости — не меньше полутора литров в день.
- Исключен прием любых видов алкогольных напитков.
- Белков в рационе должно быть не более 100 граммов в сутки, соли —не больше 10 граммов. При асците показана бессолевая диета.
Продукты, не разрешенные к приему:
- всякие химические пищевые добавки;
- подвергшиеся жарке, маринованию, копчению, солению;
- кондитерские изделия, мороженое;
- жиры животного происхождения;
- молочные продукты большой жирности;
- бобовые, чеснок, редька, редис, шпинат, лук, щавель;
- фрукты и ягоды с кислым вкусом;
- газированные напитки с повышенным содержанием сахара, чай и кофе.
Лекарственная терапия цирроза печени
При компенсированном и частично компенсированном заболевании рекомендуют придерживаться обязательной диеты, в качестве компенсирующей терапии используют гепатопротекторные средства.
Цирроз вирусной этиологии является показанием к назначению противовирусных препаратов. Если причина болезни — отнюдь не вирусы, специалисты советуют отечественное средство, производное глициризиновой кислоты. Этот же препарат назначают при невозможности провести противовирусную терапию.
Стоит сказать, что специфической терапии цирроза не существует.
Оперативное лечение
Заболевание в стадии декомпенсации не поддается лекарственной терапии. Необходимо решать вопрос с трансплантацией печени.
Таким образом, терапия цирроза – трудная задача, лучше стараться заболевание предупредить.
Последствия цирроза печени
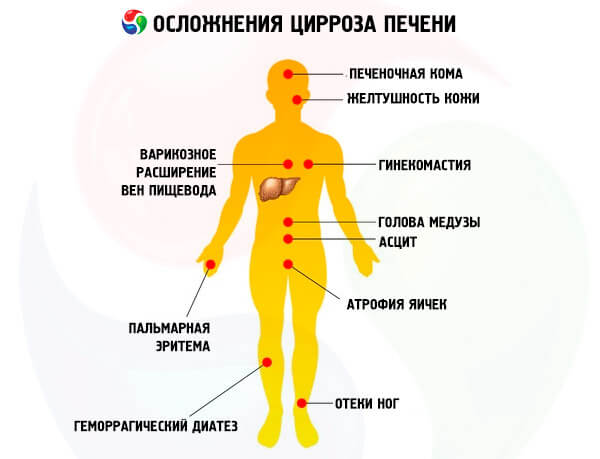
Главными осложнениями цирроза становятся:
- Асцит – накопление жидкости в животе, дополнительно именуют водянкой. Больной крайне быстро прибавляет в весе, у него растет живот, кожа на нем растягивается, становится блестящей. Выпирает пупок, возникает пупочная грыжа. Осложнение развивается при накапливании жидкости в организме человека.
- Портальная гипертензия – увеличенное давление расширяет венозные сосуды: варикозные, около пупка, геморроидальные и прочие. Вследствие этого возникают кровотечения, которые могут привести к летальному исходу. Расширение вен обнаруживают при рентгенографическом и ультразвуковом исследовании. Самым серьезным считается расширение варикозных вен.
- Кровотечения из ЖКТ – наряду с комой их называют самыми опасными последствиями. К их возникновению приводят расширения и разрывы вен в зоне желудка или пищевода. Могут являться следствием язвы и прочих патологий желудочно-кишечного тракта.
- Печеночная кома – изменения появляются на нервно-мышечном и психическом уровнях. При циррозе печени токсические продукты депонируются в организме человека, из-за чего развивается энцефалопатия и даже кома.
- Рак печени – вследствие цирроза может возникнуть и злокачественное новообразование. На его образование не влияет стадия болезни и прочие осложнения.
Грамотная терапия позволит исключить возникновение осложнений. Летальный исход становится следствием одного из данных осложнений.
Заключение
Цирроз печени – серьезная патология, плохо поддающаяся терапии. Заболевание влияет на работу всех систем организма человека. Болезнь входит в шестерку патологий, которые являются причиной смерти взрослых людей развитых государств.
Любой человек способен уменьшить вероятность образования цирроза печени правильной профилактикой. Для этого необходимо исключить прием алкогольных напитков, вредные продукты, заниматься физическими упражнениями, придерживаться правил гигиены и не принимать наркотические препараты.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.
Источник


