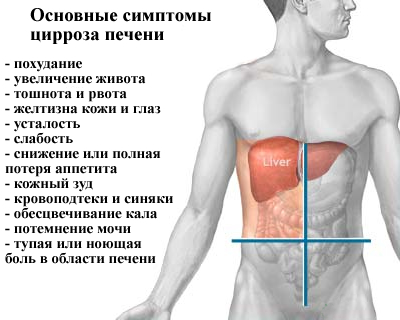
Цирроз печени портальная гипертензия асцит лечение
Цирроз печени — процесс отмирания клеток печени, которые постепенно в запущенной форме может привести к различным осложнениям, таким как:
- асцит;
- кровотечение (сопровождается рвотой алой кровью и понижением АД);
- развитие инфекции и перитонита;
- печеночная энцефалопатия (нервно-психические нарушения, возникающие на фоне портосистемного шунтирования);
- печеночная кома (потеря сознания, нарушение дыхания и кровотока);
- рак печени.
Асцит при циррозе печени — появление между органами жидкости брюшной полости. При таком диагнозе размеры брюшной полости заметно увеличиваются, вследствие чего нарушается функциональная работоспособность таких особо важных органов как сердца и легких. Развитию такого заболевания в 15% случаев способствуют различные хронические патологии внутренних органов и в 75% случаев — цирроз печени. Выявить асцит можно двумя способами: или при осмотре врача, или через УЗИ и КТ.
Если Вам поставили такой диагноз, то нужно быть готовым к тому, что лечение может потребоваться на протяжении всей жизни.
К причинам появления асцита, помимо вышеперечисленных, относят еще и:
- амилоидоз, гломерулонефрит — проблемы, связанные с почками;
- карциноматоз — поражение (рак) желудка или кишечника, а также гинекологических органов;
- туберкулез;
- мезотелиома:
- опухоли яичников и кисты;
- микседема;
- ревматизм, красная волчанка;
- панкреатит;
- перитонит — воспаление брюшины;
- повышенное давление в воротниковой вене печени.
К такому заболеванию как асцит предрасположены люди:
- злоупотребляющие спиртными напитками;
- набивающие татуировки;
- которым производили переливание крови;
- страдающие вирусным гепатитом любого типа;
- у которых повышен уровень холестерина;
- которые колят себе наркотические препараты в вену.
Данное заболевание, как правило, возникает внезапно, но бывает, что и постепенно. Основные симптомы в основном проявляются после того, как в брюшной полости скопилось более 1 литра воды. Поэтому к основным симптомам асцита относят:
- боли в области живота;
- ощущение “шарика” в брюшной части — живот приобретает шарообразную форму и немного отвисает вниз; если человек лежит, то живот распределяется равномерно в бока;
- выпячивание пупка и появление растяжек (как при беременности);
- увеличение веса с ростом живота;
- ощущение дискомфорта при сгибании;
- метеоризм и изжога;
- сильная одышка даже при медленной ходьбе;
- отек ног.
Если Вы обнаружили у себя хоть один из этих симптомов — немедленно обратитесь к врачу. Так как своевременное оказание медицинской помощи поможет быстрее облегчить болевые ощущения. Но необходимо также помнить, что при белковой недостаточности асцит симптомы могут быть пропадающими или незначительными. Но все равно отек конечностей и выпячивание живота должно Вас насторожить и сподвигнуть на обследование всего организма.
Также следует знать, что последствия цирроза печени — запущенного асцита являются поводом для появления портальной гипертензии — скарификация кровотока в печени и усиление давления в воротной вене. Симптомы такого заболевания очень схожи с спленомегалией и асцитом и сопровождаются дилатацией вен желудка и пищевода, а также желудочно-кишечным кровотечением.
У портальной гипертензии существует несколько фаз заболевания:
- начальная;
- умеренная — без асцита, наблюдается незаметная дилатация вен пищевода;
- выраженная — отечно-асцитический синдром;
- болезнь с осложнениями — наблюдаются кровотечения с ярко выраженной печеночной недостаточностью и перитонитом.
Основными факторами возникновения портальной гипертензии выявляются:
- увеличение размеров селезенки;
- появление эрозий желудка;
- жидкость только в животе (брюшной полости) — асцит;
- проблемы с ЖКТ.
Стоит отметить, что при первом кровотечении при портальной гипертензии 65% — летальный исход, у оставшихся 35% наблюдается рецидив болезни, поэтому в скором времени они тоже умирают. Этот период длится от пары дней до 6 месяцев.
При запущенных стадиях цирроза печени появляется рак печени. Также этому способствует вирусный гепатит — в 28% случаев, хронический алкоголизм — в 14% случаев. Цирроз печени может протекать бессимптомно и в ремиссии, поэтому обнаружить рак возможно лишь на позднем сроке, когда вылечить его практически невозможно. Да, существует много способов лечения: медикаментозный, лучевой и так далее, но в запущенных стадиях это уже малоэффективно. Диагностируется рак с помощью УЗИ и ТК, где выявляются объемы печени и величина опухоли.
Основными симптомами рака печени является внезапное ухудшение состояния здоровья, стремительное похудение — уменьшение массы тела (буквально за 5 — 7 дней), ощущение острой боли с правой верхней области живота.
Однозначно установить диагноз “рак печени” помогает биопсия новообразования, которая проводится через кожу или лапароскопию. При раке печени на фоне цирроза печени прогноз печальный и неутешительный. Поэтому в некоторых случаях в запущенных стадиях можно считать, что цирроз печени — это рак.
При циррозе, если его вовремя не диагностировать, рано или поздно возникнут осложнения:
- связанные с асцитом:
- нарушение сознания и расстройство когнитивной функции;
- перитонит на фоне сепсиса и стафилококка;
- безрезультатное снижение веса;
- нарушение функций почек, которое может привести к летальному исходу;
- выделение жидкости через пупочную грыжу.
Продолжительность жизни с таким диагнозом варьируется от 3 месяцев до 3 лет — 25% больных, но, как показывает медицинская практика, исключения составляют и 8 лет на фоне диуретических препаратов.
- связанные с портальной гипертензией:
- разрушение селезенкой клеток крови;
- понижение уровня гемоглобина;
- кровотечение — тромбоцитопение, сопровождается снижением уровня тромбоцитов;
- появление скрытых желудочно-кишечных кровотечений;
- снижение количества белых клеток в крови;
- повреждение головного мозга (продолжительность жизни не более года);
- появление грыжи;
- гепаторенальный синдром (разновидность почечной недостаточности), приводит чаще всего к желтухе;
- пожелтение кожи и декомпенсация (необратимый процесс течения болезни).
Переживают данное заболевание не более 40% больных в течение трех лет. У большинства больных летальный исход наступает намного раньше.
- связанные с раком печени:
- нагноение и отслоение опухоли;
- кровотечение из опухоли — чаще всего приводит в смерти;
- отравление организма человека желчными кислотами;
- сдавливание опухолью крупных сосудов, тем самым блокируя подачу крови организму.
Прогноз при раке не самый благоприятный, но врачи в любом случае борются за жизнь пациента. поэтому шанс выжить и удержать болезнь в ремиссии есть всегда.
Все осложнения — это печальная картина. Если Вам не безразлично свое здоровье, не запускайте свои “болячки” и не доводите их до хронической стадии. Цирроз печени — серьезное заболевание, на начальном этапе оно лечится и очень успешно. Но стоит только сделать один неправильный шаг в процессе лечения и можно поплатиться жизнью. Поэтому, уважаемые читатели, берегите себя и свое здоровье! И никогда не болейте!
Смотри также:
Как выявить цирроз печени
Питание при циррозе
Народные способы лечения цирроза
Единственный способ лечения цирроза
Причины появления цирроза печени
Симптомы цирроза
Как умирают от цирроза
Фиброз печени
Симптомы гепатита с
Лечение гепатита с
Анализ ПЦР на гепатит С
Народные способы лечения гепатита с
Как заражаются гепатитом С
Беременность во время гепатита С
Диета при гепатите С
Сколько лет живут с гепатитом С
Anti HCV total анализ крови
Источник
Портальная гипертензия при циррозе печени характеризуется формированием в воротной вене блокады, которая препятствует току крови не только в пораженном органе, но и во всем ЖКТ. Проявляется различными симптомами, интенсивность которых зависит от совокупности многих факторов.
Общие сведения о циррозе печени
Цирроз характеризуется активизацией в клеточных структурах печени патологических процессов, на фоне которых наблюдается гибель гепатоцитов и их замена фиброзной тканью, а иногда стромой. При этом сам орган подвергается визуальным изменениям: увеличивается или уменьшается в размерах, становится плотным, а поверхность приобретает бугристый и шероховатый характер.
Заболевание имеет различный патогенез. В большинстве случаев его развитие провоцируют:
- алкогольная зависимость;
- медикаментозная интоксикация;
- паразитарные инфекции;
- нарушенный обмен веществ;
- неправильное питание;
- гепатит;
- грибковые и трематозные инфекции;
- химическое отравление и многое другое.

Внимание! Прогноз при циррозе неблагоприятный. Как правило, летальный исход наблюдается по истечению 3-5 лет с момента развития патологических процессов. При этом человек постоянно испытывает боль, которая в терминальной стадии болезни становится просто невыносимой и чтобы ее хоть немного уменьшить, приходится использовать наркотические препараты.
Что такое синдром портальной гипертензии
Данное состояние поражает воротную вену, представляющей собой венозный ствол, через который циркулирует кровь по направлению от непарных органов к печени и обратно (наблюдается своего рода круговорот, во время которого происходит очищение биологической жидкости от токсичных веществ). При развитии данного осложнения в ней образуется блокада, препятствующая нормальному кровообращению. Это провоцирует возникновение застойных явлений, гипертонии и варикоза, который опасен внутренними кровотечениями. В результате наблюдается целый комплекс симптомов, имеющих различную степень выраженности и зависящих от расположения патологического очага.
Формы
Портальная гипертензия при циррозе возникает на различных частях воротной вены. А так как она располагается как внутри печени, так и за ее пределами, синдром подразделяют на следующие формы:
- предпеченочный – патологический очаг находится за границами органа;
- внутрипеченочный – блокада формируется в самой печени.
- смешанный – характеризуется застоями сразу на нескольких участках;
- постпеченочный – образуется в областях, доставляющих кровь в нижнюю половую артерию.
Стадии
Клиническая картина при портальной гипертензии зависит не только от места локализации патологических процессов, но и от степени их развития. Всего выделяют 4 стадии:
-
 Доклиническая. У некоторых людей на этом этапе формирования синдрома симптомы патологии практически отсутствуют. В редких случаях наблюдается легкая тошнота, снижение работоспособности и вялость. У 20% больных отмечается повышенное газообразование, кишечные расстройства и болезненные ощущения в области пупка, которые усиливаются при пальпации.
Доклиническая. У некоторых людей на этом этапе формирования синдрома симптомы патологии практически отсутствуют. В редких случаях наблюдается легкая тошнота, снижение работоспособности и вялость. У 20% больных отмечается повышенное газообразование, кишечные расстройства и болезненные ощущения в области пупка, которые усиливаются при пальпации. - Компенсированная. Клиническая картина на этой стадии развития гипертензии остается такой же, только сами симптомы становятся более выраженными. Боль усиливается, запоры и диарея возникают чаще, тошнота сопровождает человека практически постоянно. При этом появляется ощущение распирания живота и переполненности желудка, даже при небольшом употреблении пищи. Осмотр пациента показывает увеличение объемов печени и селезенки.
- Декомпенсированная. На данном этапе общая симптоматика дополняется пищеварительными расстройствами, которые проявляются не только в виде тошноты, диареи или запора, но и рвоты, отсутствием аппетита, отвращением к еде. Также наблюдается желтушность склер и кожи, отечность нижних конечностей, рук, век, спленомегалия, асцит и кровоизлияния из слизистых рта и носовой полости.
- Терминальная. Характеризуется расширением вен пищеварительного тракта, обострением геморроя, многократными кровоизлияниями из пораженных вен желудка и анального отверстия, усилением симптоматики асцита (на данном этапе устранить его при помощи диуретиков и диеты не предоставляется возможным), возникновением признаков печеночной энцефалопатии, выраженным болевым синдромом, частой рвотой и т.д.
Насколько быстро будет происходить переход от одной стадии к другой, зависит от того, какая тактика лечения синдрома портальной гипертензии при циррозе печени была выбрана и как строго человек следует всем рекомендациям врача.
Причины развития
Спровоцировать гипертонию воротной вены могут различные факторы. Так, например, надпочечная блокада формируется на фоне болезни Бадда-Киари, сужения половой вены, в результате постоянного давления новообразований, и патологических процессов, сопровождающих воспаление в сердечной сумке.
Внутрипеченочная форма болезни в основном диагностируется из-за развития самого цирроза. Также в роли ее провокатора могут выступать:
-
 прохождение затяжного курса лечения цитостатиками;
прохождение затяжного курса лечения цитостатиками; - недавно проведенные операции на органах брюшной полости;
- развитие воспалительных реакций в клеточных структурах печени.
Внепеченочный синдром образуется в результате врожденных и приобретенных аномалий сосудистой системы, перитонита или осложнений, появившихся в послеоперационный период. Определить точную причину развития синдрома может только врач после тщательной диагностики и сбора анамнеза. В основном, именно от нее и зависит дальнейшая тактика лечения.
Симптомы
Точной клинической картины для данного состояния нет, так как признаки синдрома портальной гипертензии при циррозе печени всегда носят различный характер. На ранних стадиях развития болезни острая симптоматика отсутствует. Иногда у больных отмечаются пищеварительные расстройства и боли вокруг пупка и в эпигастральной области, которые и так характерны для имеющейся патологии.
По мере развития заболевания симптоматика усиливается и дополняется:
- спленомегалией (увеличением объемов селезенки);
- гиперспленизмом (ухудшением свертываемости уровня крови);
- варикозом ЖКТ;
- внутренними кровоизлияниями;
- анемией;
- асцитом (проявляется скоплением жидкости в животе, увеличением его объемов, выраженной венозной сеткой на коже);
- желтухой;
- пищеварительными расстройствами.
Нужно отметить, что общая симптоматика при портальной гипертензии во многом зависит от места локализации блокады. Так, например, если она формируется над печенью, то в этом случае больного могут беспокоить сильные и внезапные боли, возникающие в брюшине и под правым ребром, скачки температуры. Когда же застой образуется внутри органа, то клиническая картина дополнится признаками печеночной недостаточности, пожелтением слизистых склер и под языком.
Возможные осложнения
Портальная гипертензия на фоне цирроза является опасным состоянием, лечить которое необходимо сразу же после его возникновения. Отсутствие терапии чревато осложнениями, значительно усугубляющими течение основной болезни и повышающими риски летального исхода. К ним относятся:
- варикозное расширение вен ЖКТ с последующими кровотечениями;
- гиперспленизм;
- энцефалопатия;
- грыжи и многое другое.
Важно знать! Все эти состояния усиливают патологические процессы в печени и приводят к резкому прогрессированию цирроза. В совокупности с этим заболеванием, они способны в разы сократить продолжительность жизни человека.
Диагностические процедуры
Чтобы поставить правильный диагноз и назначить лечение, врачу необходимо получить полноценную картину о состоянии организма больного. Для этого он осуществляет визуальный осмотр пациента, проводит пальпацию пораженных органов, а также рекомендует пройти следующее обследование:
- рентген;
- фиброгастродуоденоскопию;
- компьютерное исследование (МРТ, КТ, УЗИ);
- биопсию;
- Эхо-КГ.
 Какое именно обследование необходимо пройти больному, решает только врач. В некоторых случаях назначается диагностическая лапароскопия, консультация кардиолога, невролога и прочих узкопрофильных специалистов. Чем больше получено информации о состоянии здоровья пациента, тем выше шансы подобрать наиболее эффективную терапию.
Какое именно обследование необходимо пройти больному, решает только врач. В некоторых случаях назначается диагностическая лапароскопия, консультация кардиолога, невролога и прочих узкопрофильных специалистов. Чем больше получено информации о состоянии здоровья пациента, тем выше шансы подобрать наиболее эффективную терапию.
Лечебная тактика
В зависимости от стадии и формы гипертензии, лечение может основываться только на приеме лекарственных препаратов или предполагать под собой хирургическое вмешательство. Но в любом случае, человеку придется особое внимание уделить своему питанию, так как оно является главным в борьбе с этим заболеванием. Соблюдение диеты позволит не только уменьшить симптоматику синдрома, но и снизить нагрузку на печень, благодаря чему появятся шансы приостановить прогрессирование основной патологии.
Внимание! Не стоит прибегать к помощи народных средств. При таком «комплекте», как цирроз и портальная гипертензия, применение таких методов не даст положительных результатов. Кроме того, если человек будет использовать их в качестве основного лечения, то он только усугубит протекание болезни.
Консервативная терапия
В лечении синдрома важным моментом является купирование симптомов, возникающих на фоне застойных явлений в воротной вене и нарушения функциональности самой печени. С этой целью используются различные медикаменты.
Чтобы снизить давление и сузить просвет артериол, назначают гормоны гипофиза и органические нитраты, а также бета-адреноблокаторы. При развитии асцита применяются мочегонные препараты, обеспечивающие выведение из организма избытки жидкости. Так как при нарушенном функционировании печени в кишечнике скапливается множество токсичных веществ, вызывающих интоксикацию, обязательным является прием сорбентов. Для снижения рисков развития осложнений бактериального характера используются антибиотики.
Все препараты назначаются строго индивидуально! Их прием следует осуществлять курсами, не превышая дозировок, так как избыточное воздействие лекарственных средств на печень губительно сказывается на состоянии гепатоцитов.
Хирургическое лечение
Критерии выбора лечебной тактики напрямую зависят от протекания болезни. Если она сопровождается асцитом, варикозом пищеварительного тракта и спленомегалией, то в этом случае помимо медикаментов показана операция. Выполняться они может по-разному.
 Чаще всего прибегают к методу спленоренального шунтирования. Во время такого вмешательства осуществляется обходной анастамоз – соединение селезеночной артерии с полой веной. Такие манипуляции позволяют устранить застойные явления и наладить процесс кровообращения.
Чаще всего прибегают к методу спленоренального шунтирования. Во время такого вмешательства осуществляется обходной анастамоз – соединение селезеночной артерии с полой веной. Такие манипуляции позволяют устранить застойные явления и наладить процесс кровообращения.
Если у пациента наблюдается спленомегалия, то используется деваскуляризация пищевода и желудка. При этом обязательным условием является полная резекция селезенки. Когда синдром сопровождается варикозом, применяется склеротерапия и лигирование пораженных вен. В тяжелых случаях проводится пересадка донорской печени. Такая операция позволяет снизить риски прогрессирования цирроза и восстановить кровообращение в ЖКТ. Однако она нередко сопровождается осложнениями, так как вероятность того, что орган не приживется, довольно высока.
Коррекция питания
При циррозе печени больным в любом случае назначается лечебная диета. Однако, если эта патология дополняется портальной гипертензией, то в этом случае пациенту необходимо внести в свой рацион еще некоторые изменения:
- отказаться от соли или свести ее употребление к минимуму (до 3г в сутки);
- уменьшить количество белковой пищи.
Белок – это специфический нутриент, который трудно переваривается организмом и оказывает сильную нагрузку на печень, что часто приводит к развитию энцефалопатии. Поэтому блюда с его содержанием нужно кушать в маленьких количествах.
Прогноз на выздоровление
В силу того, что цирроз относится к категории заболеваний, которые с трудом поддаются лечению, при возникновении на его фоне синдрома говорить о благоприятном истечении обстоятельств не приходится. Как утверждают врачи, наибольшую опасность несет внутрипеченочная гипертензия, так как смертность при ее развитии составляет 80%.
Профилактика
Предотвратить развитие портальной гипетензии сложно, потому что при циррозе в печени происходят патологические процессы, которые негативным образом сказываются на кровообращении. Но если следовать всем рекомендациям лечащего врача, то вероятность снизить риски его возникновения имеется. Для этого больному потребуется:
- избавиться от вредных привычек;
- правильно питаться;
- отказаться от приема лекарственных средств, оказывающих гепатотоксичное действие;
- регулярно посещать врача.
Данные мероприятия являются эффективными только в том случае, когда человек применяет их на практике еще с самого начала развития цирроза. При осложненном течении патологии предупредить возникновение синдрома поможет госпитализация и постоянное врачебное наблюдение.
Повышенное давление в воротной вене может привести к разрыву ее стенок и открытию внутрибрюшного кровотечения. Поэтому затягивать с лечением синдрома ни в коем случае нельзя и при возникновении его первичных симптомов следует немедленно посетить специалиста.
Источник