Цирроз печени судебно медицинский диагноз

Цирроз печени – это заболевание, характеризующееся перерождением паренхиматозной ткани печени в фиброзную соединительную ткань. Сопровождается тупой болью в правом подреберье, желтухой, повышением давления в системе воротной вены с характерными для портальной гипертензии кровотечениями (пищеводными, геморроидальными), асцитом и пр. Заболевание носит хронический характер. В диагностике цирроза печени определяющую роль играют данные УЗИ, КИ и МРТ печени, показатели биохимических проб, биопсия печени. Лечение цирроза печени предусматривает строгий отказ от алкоголя, соблюдение диеты, прием гепатопротекторов; в тяжелых случаях – трансплантацию донорской печени.
Общие сведения
Цирроз характеризуется возникновением в ткани печени соединительнотканных узлов, разрастанием соединительной ткани, формированием «ложных» долек. Цирроз различают по размеру формирующихся узлов на мелкоузловой (множество узелков до 3 мм в диаметре) и крупноузловой (узлы превышают 3 мм в диаметре). Изменения структуры органа в отличие от гепатитов необратимы, таким образом, цирроз печени относится к неизлечимым заболеваниям.
Среди причин развития цирроза печени лидирует злоупотребление алкоголем (от 35,5% до 40,9% пациентов). На втором месте располагается вирусный гепатит С. У мужчин цирроз развивается чаще, чем у женщин, что связано с большим распространением в мужской среде злоупотребления алкоголем.
Цирроз печени
Причины
В подавляющем большинстве случаев причиной развития цирроза печени является злоупотребление алкоголем и вирусные гепатиты В и С, реже — ферментопатии:
- Алкогольная зависимость. Регулярное употребление алкоголя в дозах 80-160 мл этанола ведет к развитию алкогольной болезни печени, которая в свою очередь прогрессирует с возникновением цирроза. Среди лиц, злоупотребляющих алкоголем на протяжении 5-10 лет, циррозом страдает 35%.
- Заболевания гепатобилиарной системы. Хронические гепатиты также зачастую ведут к фиброзному перерождению ткани печени. На первом месте по частоте диагностирования стоят вирусные гепатиты В и С (гепатит С склонен к более деструктивному течению и прогрессирует в цирроз чаще). Также цирроз может стать результатом хронического аутоиммунного гепатита, склерозирующего холангита, первичного холестатического гепатита, сужения желчных протоков, застоя желчи. Циррозы, развивающиеся вследствие нарушений в циркуляции желчи, называют билиарными. Они подразделяются на первичные и вторичные.
- Метаболические нарушения. Причиной развития цирроза печени может стать обменная патология или недостаточность ферментов: муковисцидоз, галактоземия, гликогеноз, гемохроматоз.
Факторы риска
К факторам риска перерождения печеночной ткани относят:
- гепатолентикулярную дегенерацию (болезнь Вильсона);
- прием гепатотоксичных лекарственных препаратов (метотрексат, изониазид, амиодарон, метил-допа);
- хроническую сердечную недостаточность;
- синдром Бада-Киари;
- операционные вмешательства на кишечнике;
- паразитарные поражения кишечника и печени.
В 20-30% случаев причину развития цирроза печени установить не удается, такие циррозы называют криптогенными.
Патогенез
Основным патогенетическим фактором развития цирроза печени является хроническое нарушение трофики гепатоцитов, их разрушение. Результатом становится постепенное формирование узелка — участка соединительной ткани. Сформировавшиеся узлы сдавливают сосуды в дольках и недостаточность кровообращения прогрессирует. При этом движение крови в системе воротной вены замедляется, сосуды переполняются и перерастягиваются.
Кровь начинает искать обходные пути и преимущественно движется по сосудам коллатерального кровообращения, минуя печень. Сосуды, которые берут на себя основной объем печеночного кровотока – вены пищевода и желудка, геморроидальные, передней брюшной стенки – значительно переполняются, возникает их варикозное расширение, истончение стенок, что провоцирует кровотечения.
Симптомы цирроза печени
Выраженность клинических симптомов зависит от причин возникновения цирроза, активности прогрессирования и степени поражения печени. Бессимптомное течение отмечается у 20% больных, довольно часто заболевание протекает первоначально с минимальными проявлениями (метеоризм, снижение работоспособности).
Позднее может присоединяться периодическая тупая боль в правом подреберье, провоцируемая приемом алкоголя или нарушениями диеты и не купируемая приемом спазмолитиков, быстрое насыщение (ощущение переполнения желудка) и кожный зуд. Иногда отмечается некоторое повышение температуры тела, носовые кровотечения. При дальнейшем прогрессировании обнаруживается желтуха, признаки портальной гипертензии, варикозные кровотечения из пищеводных и геморроидальных вен, асцит (увеличение количества жидкости в брюшной полости).
Характерные симптомы у больных с циррозом печени: «барабанные палочки» (специфическое утолщение фаланг пальцев), «часовые стекла» (характерное изменение ногтей), ладонная эритема (покраснение ладоней), телеангиэктазии («сосудистые звездочки», выступание тонких подкожных сосудов на лице и теле). У мужчин может отмечаться увеличение молочных желез (гинекомастия) и уменьшение яичек. Как правило, прогрессирующий цирроз печени ведет к снижению массы тела, дистрофии.
Осложнения
Одним из опасных для жизни осложнений цирроза печени является печеночная недостаточность. Острая печеночная недостаточность является терминальным состоянием, требующим неотложных лечебных мероприятий, хроническая печеночная недостаточность ведет к тяжелым нарушениям со стороны нервной системы в результате избыточного содержания в крови аммиака и отравления им головного мозга. При отсутствии лечения печеночная недостаточность перетекает в печеночную кому (смертность пациентов в печеночной коме от 80 до 100%).
Практически в подавляющем большинстве случаев прогрессирующий цирроз осложняется асцитом и портальной гипертензией. Асцит представляет собой скопление жидкости в брюшной полости, проявляется как увеличение живота, определяется при физикальном осмотре, методом перкуссии. Часто сопровождается отеками ног. Его возникновение связано с нарушением белкового гомеостаза.
Портальная гипертензия – застой крови в системе воротной вены, характеризуется усилением обходного (коллатерального) венозного оттока. В результате формируется варикозное расширение вен пищевода, желудка, прямой кишки, возникают разрывы их стенок и кровотечения. Визуально портальная гипертензия определяется симптомом «голова медузы» — расширенными венами вокруг пупка, расходящимися в разные стороны.
Помимо вышеперечисленного, цирроз печени может осложняться присоединением инфекции, возникновением злокачественного новообразования (гепатоцеллюлярной карциномы) в печени, а так же есть вероятность развития почечной недостаточности.
Диагностика
Постановка диагноза осуществляется гастроэнтерологом или гепатологом на основании совокупности данных анамнеза и физикального осмотра, лабораторных исследований, функциональных проб, методов инструментальной диагностики.

КТ органов брюшной полости. Цирроз печени: мозаичное изменение структуры (синяя стрелка), уменьшение объема правой доли, асцит (красная стрелка)
- ОАК. В общем анализе крови при циррозе печени может отмечаться анемия, лейкоцитопения, тромбоцитопения (обычно это говорит о развитии гиперспленизма), данные коагулограммы показывают снижение протромбинового индекса.
- Биохимический анализ крови. Выявляет повышение активности печеночных ферментов (Алт, АсТ, щелочной фосфатазы), увеличение содержания в крови билирубина (обе фракции), калия и натрия, мочевины и креатинина, понижен уровень альбуминов. Также проводят анализы на выявление антител к вирусам гепатита и определение содержание альфа-фетопротеина.
- УЗИ органов брюшной полости. По данным сонографии отмечают изменение размеров и формы печени, ее звуковой проницаемости, также видны признаки портальной гипертензии, изменения селезенки.
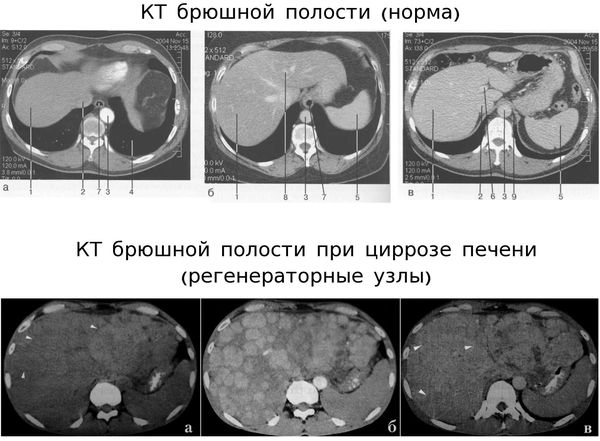
- Томография. КТ брюшной полости позволяет еще более детально визуализировать печень, сосуды, желчные протоки. При необходимости проводится МРТ печени и допплерометрия сосудов печени.
- Биопсия печени. Позволяет оценить характер морфологических изменений и сделать предположение о причинах развития цирроза).
В качестве вспомогательных методов выявления причины возникновения данного заболевания применяют методики выявление ферментных недостаточностей, исследуют показатели метаболизма железа, активность протеинов – маркеров обменных расстройств.

МРТ органов брюшной полости. Повышенная интенсивность МР-сигнала от печеночной паренхимы, множественные гиперинтенсивные разнокалиберные регенераторные узелки (в красном круге). Спленомегалия (красная стрелка)
Лечение цирроза печени
Терапия больных с циррозом печени должна решать следующие задачи: остановить прогрессирующее перерождение печеночной ткани, компенсировать имеющиеся функциональные расстройства, уменьшить нагрузку на вены коллатерального кровотока, предупредить развитие осложнений.
Немедикаментозные методы
Всем пациентам назначается специальная диета и рекомендуется режим питания. При циррозе в фазе компенсации питаться необходимо полноценно, соблюдать баланс содержания белков, жиров и углеводов, принимать необходимые витамины и микроэлементы. Больные с циррозом печени должны категорически отказаться от употребления алкоголя.
При возникновении высокого риска развития энцефалопатии, печеночной недостаточности, больных переводят на диету с пониженным содержанием белка. При асците и отеках пациентам рекомендован отказ от соли. Рекомендации по режиму: питание регулярное, 3-5 раз в день, занятия физическими упражнениями, избегание гиподинамии (прогулки, плавание, ЛФК).
Фармакотерапия
Пациентам, страдающим циррозом печени, противопоказаны многие лекарственные средства. Также желательно ограничить употребление лекарственных трав и биологически активных добавок к пище.
Медикаментозная терапия цирроза печени заключается в корректировании симптомов, связанных с нарушением обмена, применением гепатопротекторов (адеметионин, орнитин, урсодезоксихолиевая кислота). Также применяют препараты, способствующие выведению аммиака и нормализации кишечной флоры (лактулоза), энтеросептики.
Помимо непосредственного лечения цирроза, медикаментозную терапию назначают для борьбы с патологией, послужившей причиной перерождению печеночной ткани: противовирусная интерферонотерапия, гормональная терапия аутоиммунных состояний и т. д.
Хирургическое лечение
При выраженном асците производят лапароцентез и удаление избытка жидкости из брюшной полости. Для формирования альтернативного кровотока делают шунтирование коллатеральных сосудов. Но кардинальной хирургической методикой лечения цирроза является трансплантация донорской печени. Трансплантация показана пациентам с тяжелым течением, быстрым прогрессированием, высокой степенью перерождения печеночной ткани, печеночной недостаточностью.
Профилактика и прогноз
Цирроз является неизлечимым заболеванием, но при выявлении на ранних стадиях, успешном искоренении этиологического фактора и следовании рекомендациям по диете и образу жизни прогноз выживаемости относительно благоприятен. Алкогольный цирроз при продолжении злоупотребления алкоголем склонен к скорой декомпенсации и развитию опасных осложнений.
Больные с развившимся асцитом имеют прогноз выживаемости порядка 3-5 лет. При возникновении кровотечения из варикозных вен коллатерального кровотока смертность в первом эпизоде составляет порядка 30-50%. Развитие печеночной комы ведет к летальному исходу в подавляющем большинстве случаев (80-100%).
Профилактика цирроза печени заключается в ограничении приема алкоголя, своевременном и адекватном лечении вирусных гепатитов и других заболеваний, способствующих развитию цирроза. Также рекомендовано здоровое сбалансированное питание и активный образ жизни.
Источник
Каждый из показателей оценивают в баллах (1,2 или 3). Интерпретация осуществляется по следующим критериям:
Асцит — это скопление жидкости в брюшной полости, которое, как правило, проявляется чувством вздутия, тяжести, полноты, иногда распиранием в животе. Визуально может определяться увеличение живота. Достаточно просто диагностируется при УЗИ и КТ органов брюшной полости.
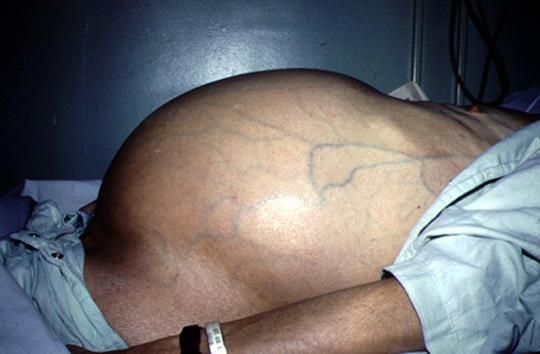
Средний и большой асцит (белее 4 л жидкости) проявляется увеличением массы тела на 5-6 кг. Первично диагностированный асцит требует выполнения пункции брюшной полости для исследования жидкости на микрофлору, определения уровня pH, микроскопического, цитологического и серологического анализа.
Спонтанный бактериальный перитонит (СБП) — осложнение асцита,возникающего при ЦП, которое проявляется в большинстве случаев положительными перитонельными синдромами и лихорадкой. При таком осложнении часто не удаётся выявить первичный инфекционный очаг.
Предполагается, что в развитии СБП важную роль играет условно-патогенная микробная флора кишечника: при возникновении лимфостаза (отёка конечностей) условно-патогенные кишечные бактерии проникают в брюшную полость и активизируются. Из асцитической жидкости чаще высевается кишечная палочка и другие грамотрицательные кишечные микроорганизмы, реже — стрептококки и пневмококки.
Энцефалопатия — осложнение, возникающее из-за печёночной депрессии в результате печёночно-клеточной и портально-печёночной недостаточности. Оба вида энцефалопатии требуют дифференциальной диагностики с передозировками лекарственных средств (в частности, седативных и наркотических средств), острыми цереброваскулярными заболеваниями (включая субдуральную гематому) и острым отравлением алкоголем с определением уровня этилового спирта в крови.
Гепаторенальный синдром — тяжёлая функциональная острая почечная недостаточность у пациентов, имеющих выраженную печёночную недостаточность, которая возникает в результате острого или хронического заболевания печени, чаще всего цирроза.
Диагностика гепаторенального синдрома основана на критериях International Ascites Club (1996 год). К большим критериям относятся:
- хроническое или острое заболевание печени с печёночной недостаточностью и портальной гипертензией;
- низкая клубочковая фильтрация — креатинин сыворотки более 225 мкмоль/л или скорость клубочковой фильтрации менее 40 мл/мин в течении суток при отсутствии противоотёчной терапии;
- отсутствие шока, текущей бактериальной инфекции мочевыводящих путей или нефротоксической терапии;
- отсутствие стойкого улучшения почечной функции при прекращении противоотёчной терапии диуретиками и в/в введении 1,5 л жидкости;
- протеинурия (> 500 мг/сутки) и отсутствие признаков обструкции мочевыводящих путей или заболеваний почек по данным УЗИ.
К методам диагностики ЦП относятся сбор анамнеза, лабораторные и инструментальные исследования, а также проводится дифференциальная диагностика.
Сбор анамнеза
При расспросе пациента уделяется особое внимание наличию в прошлом желтухи, зуда, острых, хронических или наследственных заболеваний печени, употреблению наркотиков, алкоголя, переливаниям препаратов крови и т. д.
Лабораторные исследования
Клинический анализ крови необходим для определения состояния клеток печени. У людей ЦП отмечается тромбоцитопения и тенденция к снижению количества лейкоцитов и нейтрофилов в крови при гиперспленизме. СОЭ часто увеличена. Анемия любой степени тяжести может свидетельствовать о недавно перенесённом кровотечении.
Биохимический анализ крови зависит от причины и выраженности цирроза. При подозрении на заболевание в сыворотке крови определяют уровень активности аминотрансфераз (АЛТ, АСТ), общего и прямого билирубина. Для оценки белково-синтетической функции печени используют протромбиновый индекс, устанавливают количество аммиака и уровень АФП и другое.
Специфические лабораторные тесты для установления причины цирроза предполагают определение наличия аутоантител и проводение серологической диагностики гепатотропных вирусов (HBsAg, HBeAg, Anti-HBc, anti-HCV).
При функциональном обследовании у 80-90% пациентов выявляется повышенная активность аминотрансфераз (обычно в 2-6 раз больше нормы), при аутоиммунных поражениях печени показатели могут быть выше.
Важное значение имеют гамма-глобулин сыворотки (повышен у 90% пациентов с ЦП), сулемовая проба (положительна у 85% пациентов), уровень билирубина (повышен в 2-5 раз у 80-90% пациентов) и содержание аммиака (увеличено у 80-85% людей с ЦП).
Сывороточные маркеры фиброза пока не позволяют точно определить стадию фиброза. Однако Французскими учёными был изобретён тест «ФиброМакс» – метод неинвазивной (без биопсии) структурной оценки состояния ткани печени. Он состоит из нескольких лабораторных исследований, результаты которых используются для расчёта пяти основных показателей состояния ткани печени:
- стадия фиброза по шкале METAVIR (Fibro test);
- степень некровоспалительной реакции (Acti test);
- степень стеатоза и жирового перерождения ткани печени (Steato test);
- диагностика неалкогольного стеатогепатита (Nash test);
- диагностика алкогольного повреждения печени с определением его активности (Ash test).
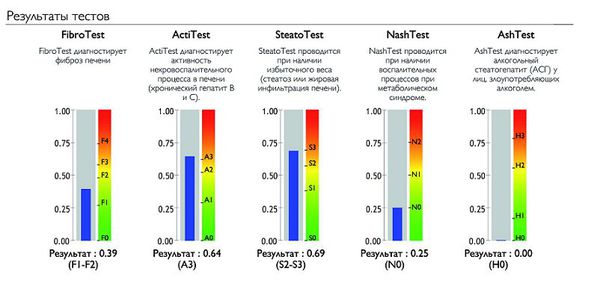
«ФиброМакс» является альтернативой биопсии печени. Он позволяет комплексно оценить изменения, вызванные заболеванием печени.[9][10][11]
Инструментальная диагностика
Ультразвуковое исследование органов брюшной полости (УЗИ) — высокоинформативный метод диагностики ЦП, который позволяет поставить предварительный диагноз. С его помощью можно выявить увеличение плотности печени, узловатую деформацию контуров, расширение внутрипечёночных ветвей воротной и селезёночной вен, а также размеры селезёнки. При высокоактивном ЦП с помощью УЗИ и УЗДГ выявляются чёткие изменения у 80% обследованных, при малоактивных формах ЦП — у 40-60%.
Компьютерная томография (КТ) по диагностической информативности превосходит УЗИ, поэтому она обязательно проводится в сомнительных случаях и при подозрении на онкологические заболевания.
Магнитно-резонансная томография (МРТ) не обладает преимуществами по сравнению с КТ, но такую разновидность МРТ, как магнитно-резонансная холецистопанкреатография, необходимо проводить людям с первичным билиарным циррозом.
УЗДГ (допплерографию) проводят преимущественно для диагностики и оценки выраженности портальной гипертензии.
УЗ-эластография (эластометрия) представляет неинвазивное определение эластичности печени, взаимосвязанное со стадией фиброза по шкале METAVIR.
Видиоэзофагогастродуоденосскопия (ВЭГДС) в 60-70% случаев позволяет выявить узловое расширение вен пищевода (иногда вен кардиального отдела желудка), а в 15-20% — признаки разных стадий язвенной болезни.
Биопсия печени — это морфологическое инвазивное исследование, обладающее высокой информативностью и специфичностью. Оно является золотым стандартом в диагностике ЦП и других заболеваний печени.[17]
Дифференциальная диагностика
Дифференциальная диагностика ЦП проводится с нецирротическими причинами увеличения печени, асцита, портальной гипертензии и энцефалопатии.
При высокоактивных формах ЦП важно дифференцировать заболевание от острого (вирусного, алкогольного или лекарственного) гепатита. Для этого широко используются маркеры вирусов гепатита, ПЦР и иммунология.
Так же дифференциальную диагностику цирроза печени проводят с:
- обструкцией желчевыводящих путей;
- токсическими воздействиями различных веществ, тяжёлых металлов и лекарств;
- аутоиммунным гепатитом;
- первичным и вторичным билиарным циррозом;
- первичным склерозирующим холангитом;
- опухолью или метестазами в печени;
- неалкогольной жировой болезнью печени;
- врождённые патологии (наследованный гемохроматоз, болезнь Вильсона — Коновалова, недостаточность альфа 1 антитрипсина).
Для диагностики, профилактики и поиска оптимального лечения прибегают к помощи дополнительных специалистов: офтальмолога, кардиолога, психиатра, генетика и трансплантолга (для определения возможности и необходимости пересадки печени).[12][13][14]
Диета
Лечебные мероприятия начинаются с рациональной диеты. Она должна быть высококалорийной и высокобелковой (за исключением тяжёлых форм печёночной энцефалопатии), при асците — низкосолевой, с потреблением белка в определённом количестве (из расчёта на 1,5 г/кг массы тела и до 40 ккал/кг в день).
В качестве нутритивной поддержки рекомендуется дополнительные приёмы пищи в виде энтерального питания смесями, обогащёнными пищевыми волокнами, с низким содержанием ароматических аминокислот.
Этиотропное лечение
Этиотропная терапия предполагает лечение основного заболевания, на фоне которого развился цирроз:
- при вирусных гепатитах — противовирусная терапия аналогами нуклеозидов;
- при алкогольном стеатогепатите — исключение приёма алкоголя;
- при лекарственных стеатогепатитах в результате одновременного назначения множества лекарств — ограничение гепатотоксичных и нефротоксичных лекарственных препаратов с сохранением лекарства только по жизненным показаниям;
- при гемохроматозе — отмена препаратов железа.
Патогенетическая терапия
Лечение проводится в зависимости от механизмов развития ЦП, лечения обострений и наличия у пациента хронических заболеваний.
У пациентов с алкогольным циррозом печени (АЦП) возникает дефицит витаминов группы В. Поэтому в этих случаях необходимо принимать 100 мг тиамина, 30 мг пиридоксина и 1 мг фолиевой кислоты в сутки. Для восстановления нарушенной структуры мембран гепатитов используют эссенциальные фосфолипиды, разведённые с кровью пациента по 10 мл на 500 мг в сутки в течение не более 14 дней. Также можно использовать препараты селимарина («Силибинин», «Легалон») и адеметионина («Гептор», «Гептрал») по 800 мг в сутки в/в струйно, метионин и липовую кислоту.
При стойком холестазе и нехватке жирорастворимых витаминов в отсутствии признаков острой печёночной недостаточности в/в водят ретинол (витамин А), эргокальциферол (витамин D), токоферол (витамин Е), викасол (витамин К) и препараты кальция. Для купирования холестаза, развившегося на фоне АЦП, часто назначают препараты урсодезоксихолевой кислоты («Урсосан», «Урсофальк», «Урдокса», «Урсо 100»).
При аутоиммунном гепатите (АИГ) показана иммуносупрессивная и противовоспалительная терапия глюкокортикостероидами (преднизолон, метилпреднизолон). Приём азатиоприна позволяет снизить дозировку глюкокортикостеройдов. Вместо азатиоприна могут быть использованы 6-меркаптопурин, циклоспорин А, циклофосфамид, микофенолата мофетил.
| Суточная доза препаратов | |
|---|---|
| Преднизолон: 60 мг — 1-я неделя; 40 мг — 2-я неделя; 30 мг — 3-я и 4-я неделя; 20 мг — поддерживающая дозировка. | Преднизолон: 30 мг — 1-я неделя; 20 мг — 2-я неделя; 15 мг — 3-я и 4-я неделя; 10 мг — поддерживающая дозировка. Азатиоприн: 50 мг — постоянно. |
Источник