Цвет стула при кишечной инфекции
29 июля 201912168 тыс.
В статье рассматриваются случаи, когда появляется зеленый кал у взрослого,причина и методы устранения подобного состояния.
В норме каловые массы у здорового человека имеют коричневый оттенок и оформленную структуру, однако, при различных заболеваниях желудочно-кишечного тракта, а также при неправильном питании возможно изменение цвета и консистенции каловых масс.
Содержание
Почему кал зеленый у взрослого человека?
Зеленоватый кал может наблюдаться как в норме (из-за особенностей питания пациента), так и при различных заболеваниях желудочно-кишечного тракта.
В норме, зеленый кал может отмечаться при:
- употреблении продуктов, содержащих зеленый краситель (карамель, мармелад, сладкие газировки);
- употреблении киви, крыжовника, огурцов;
- чрезмерном употреблении лакрицы и морской рыбы;
- злоупотреблении ламинарией;
- употреблении большого количества зеленых овощей, фруктов, пшеницы;
- чрезмерном употреблении брокколи, салата, шпината, укропа, петрушки и т.д.
Также зеленый кал может быть связан с приемом некоторых лекарственных средств. Изменить цвет кала на зеленый могут препараты:
- йода;
- сорбита и глюкозы;
- поливитаминных комплексов;
- морских водорослей;
- сорбентов (активированный уголь, Лактофильтрум);
- хлорофиллипта;
- железа (стул может стать черным или черно-зеленым);
- со слабительным эффектом (на основе растительных компонентов).
У детей в норме зеленоватый стул может отмечаться в первые недели жизни. У детей с выраженной желтухой новорожденных, зеленый стул может наблюдаться на протяжении первого месяца жизни.
Следует отметить, что при появлении зеленого кала по алиментарным причинам (связанным с пищевыми привычками пациента) или из-за приема лекарственных средств, отсутствуют признаки воспалительного процесса в кишечнике, отравления, интоксикации, кишечной инфекции и т.д.
СОСТОЯНИЕ НОРМАЛЬНО, если кал окрасился в зеленый из-за продуктов, ламинарии и т.д., не изменяется консистенция кала (кал оформленный), отсутствует тошнота, лихорадка, боли в животе, диарея и т.д.
Состояние пациента не нарушено и зеленый цвет кала является единственной жалобой.
В случаях, когда изменение цвета кала сопровождается нарушением самочувствия пациента, причины появления зеленого кала носят патологический характер.
Патологические причины появления зеленого стула у взрослого их симптомы
Патологические причины появления зеленого кала всегда сопровождаются нарушением общего состояния пациента, а именно:
- лихорадочной симптоматикой (повышение температуры, озноб, вялость, слабость, мышечные и суставные боли);
- тошнотой;
- рвотой;
- диареей;
- появлением зловонного запаха испражнений;
- болями и спазмами в животе;
- появлением большого количества слизи в кале;
- появлением примесей крови в кале;
- постоянная отрыжка;
- метеоризм;
- вздутие живота и т.д.
Причины зеленого кал у взрослого. Заболевания
Зеленый кал может появляться при:
- кишечных инфекциях (основная причина появления зеленого кала – сальмонеллез);
- пищевых отравлениях;
- ротавирусных инфекциях;
- билирубиновой интоксикации;
- непереносимости фруктозы, лактозы и глютена (целиакия).
Также изменение цвета стула может отмечаться при тяжелых дисбактериозах.
Зеленый стул при сальмонеллезе
Наиболее частой причиной появления зеленого кала у взрослых является сальмонеллез. Эта кишечная инфекция протекает преимущественно в виде гастроэнтерической диареи.
У взрослых болезнь часто протекает в легкой и среднетяжелой форме, однако при развитии тяжелых форм сальмонеллеза может сопровождаться тяжелейшей интоксикацией, обезвоживанием и т.д., представляя значительную угрозу для жизни пациента.
У детей заболевание всегда протекает тяжело, поскольку, у них быстро развивается тяжелое обезвоживание.
Особую опасность сальмонеллез представляет для детей первых лет жизни, без специального лечения заболевание может закончиться летальным сходом.
Заражение сальмонеллезом чаще всего происходит при употреблении зараженного термически необработанного мяса, молочных продуктов, яиц, воды. Вспышки заболевания часто носят групповой характер.
Для заболевания характерны короткий период инкубации (менее суток) и острое появление симптомов.
Пациентов беспокоят боли в животе, лихорадка (температура повышается до 38-40 градусов), тошнота, рвота, спазмы в животе, боли в области эпигастрия или вокруг пупка. При этом, после рвоты или диареи состояние больных временно улучшается.
Стул при сальмонеллезе водянистый, зеленый, зловонный, напоминает болотную тину.
Тяжесть обезвоживания зависит от выраженности диареи.
Зеленый стул при дисбактериозе
Кишечный дисбактериоз чаще всего развивается после курса антибактериальной терапии.
Симптомами дисбактериоза могут быть:
- зеленоватый жидкий стул до 2-3 раз в сутки, с остатками непереваренной пищи;
- боли в животе;
- тошнота;
- повышенное газообразование;
- снижение аппетита;
- вздутие живота.
Пищевые токсикоинфекции
При пищевом отравлении отмечается короткий период инкубации (до трех часов). Симптомы отравления появляются остро, отмечается выраженная интоксикационная симптоматика, тошнота, рвота, боли в животе, диарея, появление холодного липкого пота, бледность кожи.
Пациенты вялые, раздражительные, часто отмечается снижение артериального давления. Повышение температуры тела не характерно.
Также отмечаются боли в животе, выраженная болезненность при пальпации эпигастральной области.
Симптомы обезвоживания слабо выражены или отсутствуют.
Дизентерия
Заболевание протекает в виде колитических вариантов диареи. Инкубационный период колеблется от двух до трех дней.
Симптомы заболевания прогрессируют медленно. Отмечается нарастающая интоксикация, слабость, вялость, появляются головные боли, лихорадка.
Через несколько часов присоединяются боли в животе, локализирующиеся преимущественно в нижней части живота или в левой подвздошной области.
Также характерны частые позывы к дефекации, появление ложных позывов, спазмов кишечника, чувства неполного опорожнения кишечника.
Рвота при дизентерии не приносит облегчения. Стул в начале заболевания жидкий, обильный, в дальнейшем отмечается частый скудный стул по типу «ректального плевка».
Целиакия
При глютеновой энтеропатии отмечается нарушение пищеварения из-за повреждения ворсинок кишечника по причине употреблении продуктов, содержащих глютен.
Заболевание развивается преимущественно в возрасте 6-12 месяцев и проявляется появлением зловонного, жирного, сероватого или серо-зеленоватого стула. Ребенок вялый, слабый, истощенный. Также отмечается гиперемия слизистых и резко выраженное вздутие живота по типу псевдоасцита из-за скопления жидкости в атоничном кишечнике.
В дальнейшем отмечается отставание в развитии, признаки поливитаминной недостаточности, появление сухости кожи, рецидивирующие стоматиты, нарушение роста зубов, выпадение волос и т.д.
Источник
 Нарушение пищеварительных функций организма человека чаще всего проявляется в виде измененных каловых масс, увеличением или сокращением количества актов дефекации
Нарушение пищеварительных функций организма человека чаще всего проявляется в виде измененных каловых масс, увеличением или сокращением количества актов дефекации
Достаточно часто пациенты предъявляют жалобы на появление жидкого зеленого стула у взрослых людей. При этом частота дефекации может колебаться от 3 до 12 раз. В частности именно этот параметр зачастую является определяющим в постановке предварительного диагноза инфекционного поражения. При небольшой частоте актов опорожнения кишечника предварительно устанавливается диагноз дискинезии желчевыводящих путей.
Перед тем, как «бить тревогу», вам стоит подумать над следующими вопросами:
- как часто за последние сутки вы посещали туалетную комнату;
- не нарушился ли процесс отделения мочи;
- есть ли у вас мышечная слабость, повышенное потоотделение, повышение температуры тела;
- какой характер имеет боль в животе, и в каком отделе она локализуется;
- что вы употребляли в пищу в последние 48 часов.
Все это — сопутствующие симптомы, которые могут указать на возможную причину изменения качественных и количественных характеристик каловых масс. Ниже мы рассмотрим основные причины, которые могут вызвать зеленый жидкий стул у взрослого человека.
Зеленый стул при нарушении баланса микрофлоры кишечника
Это состояние носит название дисбактериоз. Может сформироваться на фоне длительного приема антибактериальных средств, голодания, соблюдения определенного типа диеты, нарушение режима питания, поражении слизистой оболочки ЖКТ грибковой микрофлорой. Жидкий зеленый стул при нарушении баланса микрофлоры кишечника — это достаточно распространенная проблема. Отличительная характеристика — присутствие зловонного запаха.
Проявляется нарушение баланса кишечной микрофлоры в виде частых расстройств пищеварения, при которых возникает жидкий зеленый стул, понос, вздутие живота, отрыжка, тяжесть и снижение аппетита. Характерный симптом — отсутствия частых повторений актов опорожнения кишечника. Частота стула остается в пределах физиологической нормы (2-3 раза в сутки).
При длительном течении без сопутствующей коррекции состава микрофлоры начинают появляться симптомы кожного зуда, головных болей, повышенной утомляемости, снижения объема мышечной массы.
Диагностика жидкого зеленого стула проводится на основе копрограммы. Лечение только по результатам бактериологического анализа. Назначается гастроэнтерологом.
Зелёный стул при сальмонеллезе, дизентерии и других кишечных инфекциях
Еще одна распространенная причина появления зелени в каловых массах — это инфицирование патогенной микрофлорой. Чаще всего таким специфическим симптомом проявляется сальмонеллез. Зелёный стул при сальмонеллезе — отличительный признак данной инфекции. Определить болезнь достаточно легко. Она начинается с резкого повышения температуры тела до 38 градусов по Цельсию. Мгновенно появляется сильная боль в эпигастрии, на высоте которой возникает многократная рвота с примесью зелени. Спустя несколько часов начинается диарея, которая может проявляться с частотой до 12 раз в сутки. Появлятся многократный жидкий зеленый стул, который сложно остановить стандартными противодиаретическими средствами.
Те же признаки могут быть и при других кишечных инфекциях, например — дизентерии. Жидкий зеленый стул обычно появляется спустя 3 — 4 дня с момента развития острой симптоматики. Чаще присутствует при инфицировании кишечной палочкой.
Сходные симптомы имеет и поражение ЖКТ золотистым стафилококком. Установить точный диагноз можно только при помощи посева рвотных и каловых масс. Состояние требует незамедлительной медицинской помощи. При обширных обсеменениях бактериями может развиться паралич тонкого кишечника, вследствие чего может произойти гибель человека вследствие дегидратации.
Другие кишечные инфекции тоже могут провоцировать появление жидкого зеленого стула, поэтому лабораторная диагностики при подобных состояниях является единственным методом доступного исследования.
Нарушение работы желчного пузыря и появление жидкого зеленого стула
Согласно данным медицинской статистике, примерно 80 % взрослого населения нашей страны страдает от так называемой дискинезии желчевыводящих путей. Эта патология является основной причиной развития калькулезного холецистита с последующей холецисэктомией. Нарушение работы желчного пузыря и билиарной системы отвода желчи практически всегда провоцирует появление жидкого зеленого стула как у взрослых, так и у детей.
Нарушение проявляется в виде неправильного оттока желчи из желчного пузыря. В физиологическом отношении это происходит вследствие попадания пищевого комка в полость желудка. В ответ на это выделяются стимулирующие вещества, которые дают сигнал выбросы желчи в полость двенадцатиперстной кишки. Если этого не происходит, то пищевой комок не обрабатывается желчными кислотами, формируется так называемый «жирный кал». На начальных стадиях дискинезии желчевыводящих путей основным симптомом является жидкий зеленый стул, который характеризуется периодичностью и возникает на фоне нарушения диеты.
В дальнейшем, в результате застоя желчи пузырь переполняется. Желчь теряет свои свойства и приобретает зеленоватый оттенок. Тяжелый физический труд или употребление глюкозы в большом количестве может спровоцировать массовый выброс низменной застойной желчи. Она обжигает слизистую оболочку тонкого кишечника, так, как не смешивается с пищевым комком, в составе которого присутствуют нейтрализующие вещества.
Это вызывает сильное жжение по ходу тонкого и толстого кишечника. Боли могут носить схваткообразный характер. У больного человека может обильно отелятся пот. Спустя 40 — 60 минут появляется характерный жидкий зеленый стул, цвет которого может иметь примесь зелени. Акты дефекации могут повторяться 2 — 3 раза в течение 2 часов. После этого все симптомы затихают. Человек испытывает облегчение. Появляется аппетит.
Состояние требует незамедлительного обследования и коррекционного лечения для исключения процесса формирования камней в желчном пузыре. Необходимо понимать, что жидкий зеленый стул не избавляет от проблем с желчным пузырем. Нужно пройти обследование, найти причину нарушения оттока желчи и провести курс лечения.
Нарушение режима питания
Алиментарная причина жидкого зеленого стула может заключаться в употреблении в пищу большого количества зелени и овощей, которые отличаются аналогичным цветом. Также темный зеленый оттенок калу могут придавать фрукты и овощи с большим содержанием железа. Аналогичный симптом может возникать у людей, которые часто употребляют в пищу субпродукты животного происхождения (особенно печень). Жидкий зеленый стул на фоне нарушения режима питания не должен повторяться несколько раз. Если это многократное опорожнение кишечника на протяжении 24 часов, то следует обратиться на прием к инфекционисту.
Статья прочитана 52620 раз(a).
Источник
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
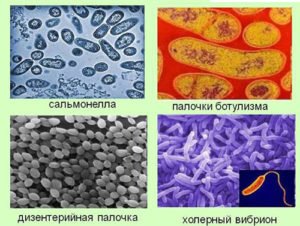
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
- бактериальные;
- вирусные;
- протозойные.
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
Общие симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Специфические симптомы
| Кишечная инфекция | Специфические симптомы |
| Ботулизм |
|
| Сальмонеллез |
|
| Дизентерия |
|
| Эшерихиоз |
|
| Брюшной тиф |
|
| Паратифозные инфекции |
|
| Ротавирусная инфекция |
|
| Аденовирусная инфекция |
|
| Энтеровирусная инфекция |
|
Пути передачи кишечных инфекций
-
 Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.
Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций. - Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:
-
 Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.
Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев. - Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.
Диета
 При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Препараты
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
-
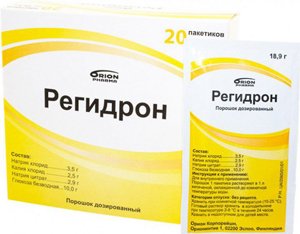 Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально. - Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
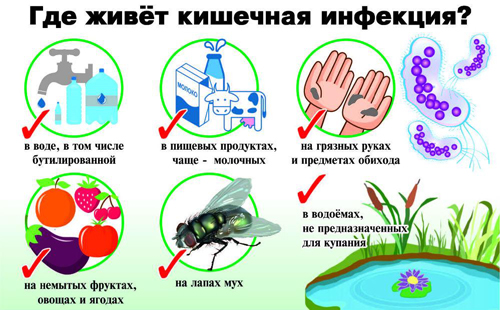
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Источник