Данные воз по кишечным инфекциям
В республике Алтай в апреле-мае текущего года зарегистрировано 2 групповых заболевания острой кишечной инфекции вирусной этиологии. При проведении вирусологических исследований материала от больных и контактных выделены рота-, норовирусы.
Оба случая имели контактно-бытовой характер, при котором источником инфекции являлись носители и больные вирусной инфекции, фактором передачи стали предметы обихода, ухода, пища. Способствовало распространению не соблюдение правил личной гигиены, неудовлетворительное санитарно-техническое состояние помещений.
Что же такое ротавирусная, норовирусная инфекция?
По данным Всемирной организации здравоохранения (ВОЗ), ежегодно в мире регистрируется свыше 200 млн. диарейных заболеваний детей и взрослых, при этом около половины из них – ротавирусные.
В Республике Алтай с 2003 года доля ротавирусной инфекции в этиологии острых кишечных инфекций возросла с 0,4% в 2003 г. до 29% в 2008 г., а интенсивные показатели заболеваемости ротавирусной инфекцией, начиная с 2006 г., превысили показатели заболеваемости дизентерией в 1,3 – 8,4 раза.
Норовирусная инфекция до сегоднешнего дня в Республике Алтай не регистрировалась. Благодаря усилиям санитарной службы в настоящее время вирусологической лабораторией ФГУЗ «Центр гигиены и эпидемиологии по РА» проводятся исследования материала на рота-, норо-, астро-, аденовирусы.
Чаще всего этой инфекцией подвержены дети в возрасте от 1 года до 6 лет. До 1 года у детей, находящихся на грудном вскармливании, имеются материнские антитела, которые препятствуют проникновению вируса в организм или способствуют более легкому течению возникшего заболевания. Как только ребенок взрослеет, и его переводят на искусственное вскармливание, риск заболевания ротавирусной инфекцией повышается. К трем годам жизни, как правило, переболевают 90% детей.
Ротавирусной инфекцией болеют и взрослые. Но у них заболевание протекает в легкой форме, почти не заметно. Мамы и папы, часто не подозревая об этом, сами являются источниками заражения своих детей и окружающих.
Возбудителями инфекции являются ротавирусы, открытые в 70-х годах XX века в Австралии, по «внешнему виду» под электронным микроскопом напоминают колесо-ротор. Позднее было открыто 5 групп ротавирусов А,В,С,Д, и Е. Большинство заболеваний вызывается вирусом группы А.
Источником инфекции являются больные с выраженной или скрытой клинической картиной (вирусоносителями).
Это болезнь «грязных рук» — передается от одного человека к другому через предметы быта, приготовленную пищу.
Заражение через воду – речную, колодезную и водопроводную. Вирус морозоустойчив, остается живым при нулевой температуре, может длительное время сохраняться в воде и затем попасть в пищу.
Подъем заболеваемости ротавирусной инфекцией приходится на зимнее время – в период с января по март. В отдельных случаях ротавирусная инфекция встречается в холодные и дождливые летние дни.
С момента заражения больного до появления у него первых клинических проявлений проходит в среднем от 1 до 4 дней.
Начинается заболевание остро – с подъема высокой температуры (до 38-39 градусов С), которая держится 1-2 дня.
С самого начала болезнь может проявляться небольшим насморком и болями в горле. Очень часто заболевание начинается с рвоты: этот симптом маркер ротавирусной инфекции. К нему присоединяются головная боль, вялость иногда озноб. В тот же день или на следующий появляется диарея – частый жидкий водянистый стул, при этом боль в животе бывает редко.
Норовирусная инфекция (норовирус) – острая кишечная инфекция. Возбудителем является норовирус – один из разновидностей энтеровирусов.
Механизм передачи данной инфекции – фекально-оральный, не исключается и респираторный. Вирус выделяется от больного человека с естественными отправлениями и другими выделениями, например, рвотой. Пути передачи: чаще — пищевой (наибольшее значение имеют морепродукты), водный (вода, лед) и контактно-бытовой. В нынешнем сезоне основным путем распространения вспышек норовирусной инфекции в Японии и США является не пищевой, а контактно-бытовой путь.
Инкубационный (скрытый) период норовируса от нескольких часов до 2-х суток. Заболевание проявляетсяв виде тошноты, рвоты, диареи до 8 раз в сутки, незначительного повышения температуры тела, симптомов общей интоксикации, проявляющихся слабостью и бледностью кожных покровов. Самочувствие нормализуется в течение нескольких дней, но человек может быть заразен до 1 месяца после выздоровления, что и обуславливает заражение окружающих и эпидемическую опасность. Известны случаи летального исхода от данной инфекции.
Норовирус очень заразен. Даже мельчайшие частицы пыли с норовирусом вызывают заболевание. Вирус весьма жизнестоек: влажная уборка с обычными моющими и спиртосодержащими средствами не обеспечивает его уничтожение, вирус устойчив к высыханию, замораживанию, нагреванию до 60 градусов, погибает только от хлорсодержащих дезинфицирующих средств.
Норовирусная инфекция поражает все возрастные группы. Наиболее опасен норовирус для физически ослабленных лиц, престарелых и детей. Восприимчивость к норовирусам повсеместная, сведения о появлении иммунитета после заболевания – неопределенные.
Меры профилактики и защиты
В их основу положена боязнь вируса высоких температур, соблюдение личной гигиены, бытовой чистоплотности и культуры.
— Рота -, норовирус погибает при кипячении в течение 1 – 3 минут. Питьевую воду, сырое молоко для всех членов семьи и особенно маленьких детей нужно обязательно кипятить. Детям нежелательно давать некипяченым даже парное молоко.
— Особое внимание уделить фруктам и овощам с рыночных прилавков д и магазинов: необходимо их тщательно промывать струей воды, а затем ошпаривать кипятком.
— При покупке детских смесей внимательно читать этикетки на них, разбавлять смеси следует только остывающей кипяченой водой и готовить их исключительно на 1 кормление.
— Использовать для кормления ребенка идеально чистую посуду.
— Мыть руки с мылом по приходу с улицы и перед едой, а мамам – дополнительно перед приготовлением пищи ребенку и перед его кормлением.
— Общаться с ребенком всем членам семьи только в чистой одежде, и нив коем случае в рабочей одежде или в той, в которой готовят пищу.
— Следить за чистотой жилого помещения, помнить о том, что вирус может находиться на мебели, белье, бытовой технике, игрушках, ручках дверей, спусковых кранах унитаза, кранах умывальника и т.д.
— Строго следить за состоянием здоровья всех членов семьи. Кишечные расстройства у любого из них – сигнал для всех остальных.
Перечисленные меры профилактики касаются не только родителей, но и персонала организованных детских, а также лечебно-профилактических учреждений.
Родители и все граждане должны всегда помнить! При разумном поведении и здоровом образе жизни можно не заразиться и не заболеть не только ротавирусной, норовирусной инфекцией, но и другими инфекционными заболеваниями.
Источник
ЭПИДЕМИОЛОГИЧЕСКАЯ ОЦЕНКА ВОЗМОЖНЫХ ФАКТОРОВ РИСКА ЗАРАЖЕНИЯ КИШЕЧНЫМИ ИНФЕКЦИЯМИ
Исакова Жайнагуль Турганбаевна
преподаватель кафедры общей и клинической эпидемиологии КГМА им. И.К. Ахунбаева, Республика Кыргызстан, г. Бишкек
E—mail: isakova_1207@mail.ru
Тойгомбаева Вера Садвакасовна
д-р мед. наук, профессор кафедры общей и клинической эпидемиологии КГМА им. И.К. Ахунбаева Республика Кыргызстан, г. Бишкек
Алымкулова Венера Алымкуловна
преподаватель кафедры общей и клинической эпидемиологии Республика Кыргызстан, г. Бишкек
АННОТАЦИЯ
В статье приведены данные социологического опроса студентов о наличии вредных привычек, характера водопотребления, соблюдении правил личной гигиены и знаний о факторах передачи кишечных инфекций.
Ключевые слова : заболеваемость, кишечные инфекции, вредные привычки, факторы риска.
Инфекционные болезни в начале XXI века все еще остаются одной из важнейших проблем здравоохранения во всем мире [2]. По данным ВОЗ ежегодно инфекционными болезнями болеют более 2 млрд. человека, из них 17 млн. человек умирает. Ежедневно в мире 50 тыс. летальных исходов обусловлены инфекционными болезнями, которые по-прежнему остаются ведущей причиной смертности и первой причиной преждевременной смертности.
Среди инфекционныхзаболеваний наиболее распространенными (после ОРВИ) являются острыекишечныеинфекции (ОКИ).
Частота заболеваний кишечными инфекциями, оцененная в расширенных перспективных исследованиях за последние 50 лет в США, составляет от 1,2 до 1,9 случая на 1 человека в год, число летальных случаев, связанных с инфекционнойдиареей, колеблется от 500 в год у детей до свыше 10 000 у взрослого населения. Наиболее высокая заболеваемость регистрируется у детей раннего возраста: 2,46 случая заболевания в год на 1 ребенка в возрасте до 3 лет.
По данным ВОЗ, ежегодно в мире умирают от ОКИ и их осложнений более 5 млн. детей. Несмотря на успехи медицинской науки, и практического здравоохранения, острые кишечные инфекции (ОКИ) остаются одной из актуальных проблем современности. По данным Всемирной Организации Здравоохранения в мире ежегодно регистрируют до 1—1,2 млрд. диарейных заболеваний, от которых умирает около 4 млн. человек, причем 60—70 % заболевших составляют дети в возрасте до 14 лет. Наибольшую угрозу они представляют для детей раннего возраста, в связи с высоким уровнем заболеваемости и летальности среди них. По данным российских авторов кишечные инфекции занимают 3—4 место среди всех инфекционных заболеваний у детей [3]. Помимо ущерба здоровью населения, они наносят серьезный экономический ущерб. В США экономические потери от ОКЗ составили около 1,5 млрд. долларов, в России — 253,45 млрд. руб. [4].
Проблема острых кишечных инфекций полностью сохранила свою актуальность и для Кыргызской Республики в силу сложившихся неблагоприятных социально-экономических последствий — дезинтеграции бывшего Союза, заметного снижения уровня жизни, безработицы, миграции сельского населения из села в город и ухудшения санитарно-бытовых условий жизни [1]. В структуре инфекционной патологии без гриппа и ОРВИ в Кыргызской Республике удельный вес кишечных инфекций составляет — 49 %. Высокие уровни заболеваемости кишечными инфекциями определяют значимость проведения эпидемиологических исследований для разработки профилактических мероприятий, сокращения социально-экономического ущерба, охраны здоровья детского населения.
Цель исследования: эпидемиологическая оценка поведенческих факторов риска кишечных инфекций студентов.
Материалы и методы исследования. Материалом для исследования послужили данные анкетирования проведенные среди студентов столичных вузов в возрасте 17—22 лет (500 шт.).
Методы : статистический, поисковый, социологический.
Результаты обсуждения. Для оценки знаний о влиянии поведенческих факторов риска на распространение кишечных инфекцийнами было проведено анкетирование студентов столичных вузов. Анкета содержала 20 вопросов, из ответов на которые получали информацию о знаниях профилактики кишечных инфекций, типе водоснабжения, вопросах соблюдения личной гигиены, мест проживания и наличия вредных привычек.
Респондентами были 500 студентов, из которых лица женского пола составили — 54,1±2,2 %, мужского пола — 45,9±2,2 %. Возраст варьировал от 17 до 22 лет (рис. 1 и 2).
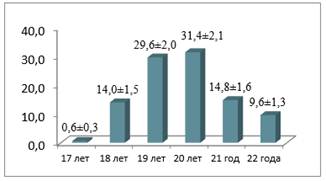
Рисунок 1. Удельный вес по возрастам
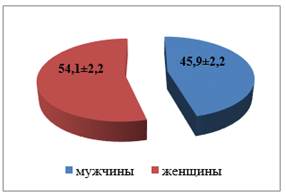
Рисунок 2. Удельный вес по полу
На вопрос «Знаете ли Вы, как передаются кишечные инфекции?» большинство респондентов (76±2,0 %) ответили положительно. Но среди студентов, оказались и такие, которые об этом не знали — 23,7±2,0 % (рис. 3).
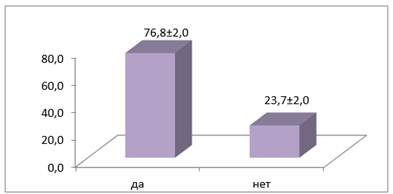
Рисунок 3. Удельный вес ответов на вопрос «Знаете ли Вы, как передаются кишечные инфекции?»
На вопрос, какой водой пользуются респонденты указали, что они используют воду из центрального водоисточника и только 5,6±1,0 % студентов отметили, что пользуются водой из открытого источника (рис. 4).
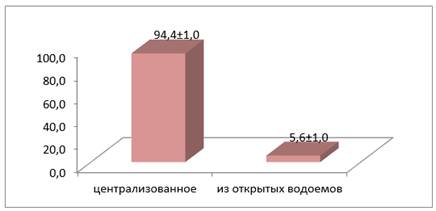
Рисунок 4. Тип водоснабжения
Одним из факторов возможного заражения кишечными инфекциями являются овощи и фрукты, которые могут быть контаминированы почвой. Поэтому наша анкета содержала вопрос о правилах мытья овощей и фруктов перед их употреблением. Как показали ответы большинство студентов, промывают их под проточной водой. Однако, были такие, которые их совсем не мыли — 2 %, а 6,4±1,1 % студентов ошпаривали их кипятком перед употреблением (рис. 5).
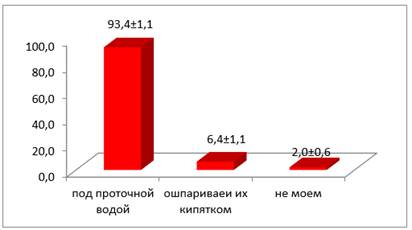
Рисунок 5. Удельный вес ответов на вопрос «Как вы моете овощи и фрукты?»
К поведенческим факторам риска заражения кишечными инфекциями относятся вредные привычки. Оказалось, что около 30 % респондентов имеют следующие вредные привычки: кусать и грызть ногти — 58 %, ложить ручку или карандаш в рот — 35,8 % и 7 % — ложить пальцы в рот.
К вредным привычкам также можно отнести и передачу жвачки друг другу, таковыми были 2 % студентов.
Для соблюдения правил личной гигиены необходимы соответствующие условия по месту учебы и проживания. На вопрос «Есть ли в учебном заведении условия для мытья рук?» 13 % опрошенных дали отрицательный ответ, что свидетельствует о том, что в течение дня они не имеют возможности помыть руки.
На вопрос «Когда моете руки?» оказалось, что перед едой моют — 43,4±1,5 %, после еды — 17,4±1,2 % и после посещения туалета — 39,2±1,5 % студентов.
Для выявления знаний студентов о возможных путях заражения мы включили вопрос о факторах передачи кишечных инфекций. 38±1,5 % респондентов считают, что фактором передачи являются грязные руки, 25,4±1,4 % — овощи и фрукты, 15,8±1,1 % случаях можно заразиться в общественном транспорте, в 14,3±1,1 % — могут быть деньги, 6,2±0,7 % респондентов – при работе на компьютере (рис. 6).
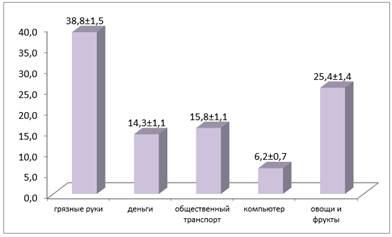
Рисунок 6. Удельный вес факторов передачи (%)
Вместе с тем необходимо отметить, что в настоящее время изменились стереотипы водопотребления. Из данных анкет выяснилось, что 39 % студентов пьют кипяченую воду, что вызывает сомнения. Фильтрованную, сырую и бутылированную воду употребляют 21,6±1,6 %, 20,0±1,6 % и 16,9±1,5 % соответственно (рис. 7).
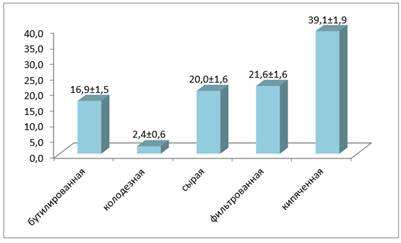
Рисунок 7. Удельный вес характера водопотребления (%)
Выводы:
1. Проблема острых кишечных инфекций полностью сохранила свою актуальность и для Кыргызской Республики в силу сложившихся неблагоприятных социально-экономических последствий. В структуре инфекционной патологии в Кыргызской Республике удельный вес кишечных инфекций без гриппа и ОРВИ составляет — 49 %.
2. Среди респондентов женщины составили — 54,1±2,2 %, мужчины — 45,9±2,2 %.
3. 80 % студентов хорошо информированы о путях и факторах передачи кишечных инфекций.
4. Вредные привычки являются одной из причин распространения кишечных инфекций, которыми страдают 30 % респондентов.
5. По данным наших исследований возможными факторами передачи кишечных инфекций являются в 38±1,5 % — грязные руки, 25,4±1,4 % — овощи и фрукты, 15,8±1,1 % — общественный транспорт, 14,3±1,1 % — деньги, 6,2±0,7 % — компьютер.
Список литературы:
1. Айдаралиев А.А. Научные основы оптимизации системы подготовки управленческих кадров здравоохранения Кыргызской республики на современном этап: Дисс. на соискание ученой степени д.м.н.: 14.00.33. Бишкек. 2002. — 33 с.
2. Брико Н.И., Покровский В.И. Глобализация и эпидемический процесс. / Н.И. Брико, В.И. Покровский //Эпидемиология и инфекционные болезни. — 2010. — № 4. — с. 4—10.
3. Касымбекова К.Т. Эпидемиология энтеральных вирусных инфекций в Кыргызской Республике: Дисс.на соискание ученой степени д.м.н.:14.0030. М. 2004. — 35 с.
4. Онищенко Г.Г. борьба с инфекционными болезнями приоритетная тема председательства Российской Федерации в «Группе восьми» в 2006 г.//Здравоохранение Российской Федерации. — 2007. — № 1. — С. 3—6.
5. Шаханина И.Л. Экономический ущерб, наносимый инфекционными болезнями, в РФ по состоянию на декабрь 2000 года / И.Л. Шаханина, Л.А. Осипова, О.И. Радуто // Эпидемиология и инфекционные болезни. — 2001 г. — № 6. — С. 58.
Источник

