Дети родившиеся у матерей гепатит с
Возможно ли заражение гепатитом С ребенка от матери при беременности? Этот вопрос актуален для женщин — носительниц вируса и жен носителей вируса, ожидающих ребенка или только планирующих забеременеть. Зачастую будущие родители узнают о том, что кто-то из них инфицирован гепатитом С тогда, когда беременность уже наступила. Те же, кто получил информацию о диагнозе на этапе планирования, могут решить, что зачатие для них невозможно.

В чем опасность вируса гепатита С
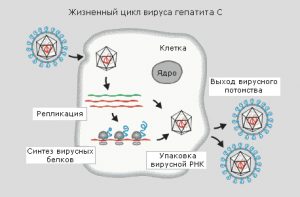
Вирус гепатита С именуют «ласковым убийцей» из-за способности маскироваться под множество других заболеваний. В случае первичного заражения он может не проявлять себя годами. При этом носитель уже является источником инфекции.
Основной фактор передачи вируса — кровь. Воротами инфекции может стать любая микротравма на коже или слизистой оболочке. Заразиться можно везде, где существует возможность получить травму нестерильными инструментами многоразового использования. В 40% случаев источник заражения остается не выясненным. Помимо крови, вирус обнаруживается в:
-
 слюне;
слюне; - лимфе;
- сперме;
- менструальной крови.
Существует риск, что он может передаваться через эти среды. Вероятность заражения зависит от напряжения иммунитета реципиента и от интенсивности инфицирования организма носителя.
Инкубационный период длится от 2 до 25 недель. Чаще всего первые клинические признаки появляются после 1,5–2 месяцев после инфицирования.
Острая форма заболевания сопровождается такими неспецифическими признаками:
- Нарушения пищеварения (отсутствие аппетита, нарушения стула, тошнота, метеоризм, боли в области живота).
-
 Нервные нарушения: повышенная утомляемость, апатия, слабость, головные боли. Это обусловлено тем, что вирус способен проникать в ткани головного мозга.
Нервные нарушения: повышенная утомляемость, апатия, слабость, головные боли. Это обусловлено тем, что вирус способен проникать в ткани головного мозга. - Незначительные колебания температуры тела.
- Кожный зуд как симптом холестаза.
- Боли в суставах.
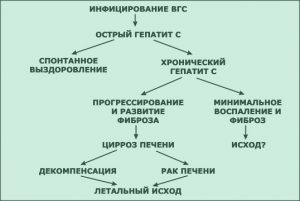
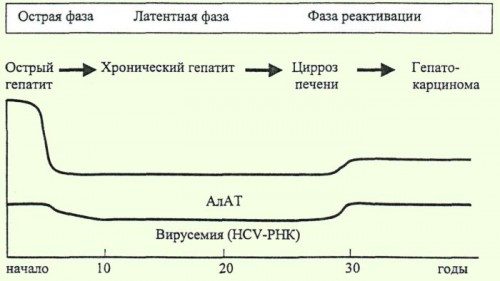
Важно вовремя выявить гепатит С, а не лечить его симптомы. У большинства инфицированных заболевание переходит в хроническую форму, которая в свою очередь сменяется жировым перерождением, циррозом или гепатоцеллюлярной карциномой. Злоупотребление алкоголем увеличивает риск осложнений в 100 раз. При этом показатели функциональной активности печени могут оставаться в пределах нормы. После лечения возможны рецидивы, которые сложно отличить от повторного инфицирования.
Если болеет мама
Если на этапе планирования беременности женщина узнает о том, что является носителем вируса, могут возникнуть сомнения о возможности зачатия. Гепатит С не влияет на репродуктивные органы, но клиническое течение заболевания может негативно сказаться и на фертильности. Ослабленный болезнью женский организм может оказаться не способен зачать и выносить здорового ребенка.

Нередко будущая мать узнает о своем диагнозе из результатов первичного скрининга. Общее недомогание, слабость, бессонницу, боли в животе женщина списывает на беременность и токсикоз. Вероятно обострение хронического гепатита при беременности, в таком случае симптомы становятся более выраженными. Появляется угроза преждевременного прерывания беременности, рождения недоношенного ребенка из-за развития печеночной недостаточности и общего физического состояния матери.
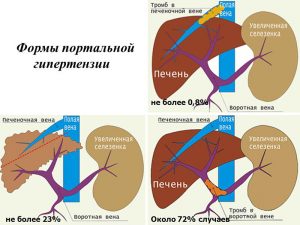 Также случается развитие гипотрофии эмбриона. Портальная гипертензия в 25% случаев может стать причиной кровотечения из пищеводных вен, повышая риск выкидыша. В то же время наличие инфекции в организме матери не является основанием для искусственного прерывания беременности, поскольку нет риска врожденных аномалий, выкидыша и мертворождения.
Также случается развитие гипотрофии эмбриона. Портальная гипертензия в 25% случаев может стать причиной кровотечения из пищеводных вен, повышая риск выкидыша. В то же время наличие инфекции в организме матери не является основанием для искусственного прерывания беременности, поскольку нет риска врожденных аномалий, выкидыша и мертворождения.
Применение противовирусных препаратов при беременности не практикуют из-за высокой тератогенности этой группы лекарственных средств, особенно это касается рибавирина. Если лечение проводится перед зачатием, беременность нужно планировать не ранее, чем через 6 месяцев после отмены препаратов.
Если у мамы гепатит, существует около 5% вероятности заражения ребенка. Передача вируса гепатита С ребенку от матери возможна только во время родов, независимо от способа родоразрешения. Внутриутробная передача исключена — вирус не может преодолеть гематоплацентарный барьер.
Вирус может передаться ребенку от матери во время прохождения родовых путей: происходит разрушение защитного плацентарного барьера, плод напрямую контактирует со слизистыми оболочками и кровью матери. Эффективных методов предотвращения инфицирования ребенка в процессе родоразрешения в настоящее время не существует.
Есть мнение, что кесарево сечение уменьшает риск передачи вируса. Протоколы лечения инфицированных новорожденных на сегодняшний день также не разработаны. Сразу после рождения кровь младенца исследуется на наличие вируса, затем, при отсутствии противопоказаний, ребенка вакцинируют гипериммунным гамма-глобулином первый раз в первые сутки после рождения, второй раз — через 30 дней. Материнские антитела могут защитить ребенка от вируса. Они обнаруживаются в его крови до 2–3 лет.
 Гепатит С не может передаться с молоком матери. Такие случаи не регистрировались. Если у мамы гепатит, стоит отказаться от кормления грудью в случае наличия трещин и других травм сосков.
Гепатит С не может передаться с молоком матери. Такие случаи не регистрировались. Если у мамы гепатит, стоит отказаться от кормления грудью в случае наличия трещин и других травм сосков.
Мать, инфицированная гепатитом С, должна быть информирована о возможных рисках передачи вируса плоду и развития патологии беременности. Необходим постоянный врачебный контроль для оценки состояния будущей матери и рисков инфицирования ребенка.
Если источник инфекции — папа
Следующий вопрос, который беспокоит будущих родителей, — передается ли гепатит С от отца к ребенку. С точностью можно утверждать, что это не наследственное заболевание и при зачатии передаться не может.
Вирус гепатита достаточно редко передается половым путем. Но этот путь передачи не исключен. Если мать будущего ребенка здорова, а отец является носителем вируса, при высоком риске инфицирования женщины применяют экстракорпоральное оплодотворение. К этому способу прибегают в том случае, если в организме мужчины вирус содержится в слишком большом количестве.
 Возможен вариант, когда при зачатии женщина не заражается. Это случается, если вируса в сперме немного, нет травм слизистой оболочки половых органов, отсутствуют сопутствующие инфекции, и иммунитет женщины довольно сильный. Для выбора наиболее безопасного для будущего ребенка способа оплодотворения в каждом конкретном случае необходима консультация врача-инфекциониста.
Возможен вариант, когда при зачатии женщина не заражается. Это случается, если вируса в сперме немного, нет травм слизистой оболочки половых органов, отсутствуют сопутствующие инфекции, и иммунитет женщины довольно сильный. Для выбора наиболее безопасного для будущего ребенка способа оплодотворения в каждом конкретном случае необходима консультация врача-инфекциониста.
Вирус гепатита С ребенку от отца может передаться только через кровь уже после рождения или через мать, если она будет инфицирована во время беременности. Поэтому следует соблюдать простые правила безопасности:
- секс во время беременности должен быть защищенным — необходимо использовать барьерные средства контрацепции;
- предметы личной гигиены, на которых могут оказаться частицы крови, должны быть сугубо индивидуальными;
- в случае травмы важно придерживаться правил асептики и антисептики, биологические остатки должны тщательно уничтожаться.
Наличие вируса гепатита С в крови матери и отца в большинстве случаев не означает, что ребенок будет инфицирован. Все зависит от того, насколько ответственно к вопросу зачатия и вынашивания ребенка подойдут будущие родители.
Комплексное обследование, консультации профильных специалистов позволят установить вероятность инфицирования малыша и защитить его от вируса. Ответственное планирование беременности предусматривает заблаговременное обследование перед зачатием. Если в результате него одному или обоим родителям будет поставлен диагноз гепатит С, лечение лучше пройти до наступления беременности.
Источник
 »
»
Гепатит
Гепатит С и беременность. Гепатит C во время беременности. Прививка от гепатита В и беременность.

Для многих женщин знакомство с термином «гепатит С » происходит именно во время беременности или ее планирования. Это связано с проведением скрининга среди беременных на различные инфекции, среди которых находятся гепатит С, гепатит В и ВИЧ. По статистике, в России маркеры гепатита С выявляются у каждой тридцатой беременной женщины. Попытаемся ответить на основные вопросы, возникающие у будущих матерей в этой ситуации, подобранные с учетом активности посетителей нашего сайта.
Влияет ли беременность на течение хронического гепатита С (ХГС)?
Беременность у больных ХГС не оказывает неблагоприятного влияния на течение и прогноз заболевания печени. Уровень АЛТ обычно снижается или даже приходит в норму во втором и третьем триместрах беременности. В то же время, уровень виремии, как правило, повышается в третьем триместре. АЛТ и вирусная нагрузка возвращаются к уровням, имевшим место до беременности, в среднем через 3-6 месяцев после родов.
Можно ли рожать с HCV? Влияет ли гепатит С на течение беременности?
Проведенные к настоящему времени исследования позволяют утверждать, что HCV-инфекция не снижает репродуктивную функцию и не рассматривается в качестве противопоказания к зачатию и вынашиванию беременности. HCV-инфекция не влияет на состояние матери и плода.
Передается ли гепатит С от матери ребенку?
Проведены десятки исследований, посвященные оценке риска передачи HCV от матери ребенку, по результатам которых частота инфицирования ребенка колеблется от 3% до 10%, составляя в среднем 5%, и расценивается как низкая. Передача вируса от матери ребенку может происходить интранатально, то есть во время родов, а также в пренатальном и постнатальном периоде (при уходе за ребенком, грудном вскармливании). Основное значение имеет инфицирование во время родов. В пренатальном и постнатальном периоде частота инфицирования детей от HCV-матерей крайне мала. Важным фактором риска при передаче вируса от матери ребенку является вирусная нагрузка (концентрация РНК гепатита С в сыворотке крови). Считается, что вероятность больше, если вирусная нагрузка матери выше 10 6 -10 7 копий/мл. Среди всех случаев инфицирования, 95% приходится на матерей с такими значениями вирусной нагрузки. У anti-HCV-положительных и HCV RNA-отрицательных (вирус в крови не обнаруживается) матерей риск инфицирования ребенка отсутствует.
Нужно ли лечить гепатит С во время беременности?
Учитывая особенности течения ХГС у беременных, а также неблагоприятные эффекты интерферона-α и рибавирина на плод, проведение ПВТ не рекомендуется во время беременности. В некоторых случаях может потребоваться медикаментозное лечение (например, назначение препаратов урсодеоксихолиевой кислоты), направленное на уменьшение признаков холестаза.
Нужно ли делать кесарево сечение? Можно ли рожать в обычном роддоме?
Результаты исследований влияния способа родоразрешения (через естественные родовые пути или кесарево сечение) на частоту инфицирования ребенка разноречивы, однако в большинстве исследований не получено значимых различий в частоте инфицирования ребенка в зависимости от способа родоразрешения. Кесарево сечение иногда рекомендуют женщинам с высокой виремией (свыше 10 6 копий/мл). Установлено, что у матерей с сочетанной HCV-HIV инфекцией, плановое кесарево сечение снижает риск инфицирования HCV (как и HIV), в связи с чем у таких беременных выбор способа родоразрешения (только плановое кесарево сечение) основывается исключительно на HIV-статусе. Все женщины х HCV-инфекцией рожают в обычных родильных домах на общих основаниях.
Можно ли кормить грудью при гепатите С?
При грудном вскармливании риск передачи гепатита С крайне низок, поэтому не рекомендуется отказываться от грудного вскармливания. Однако при кормлении нужно обращать внимание на состояние сосков. Микротравмы сосков матери и контакт ребенка с ее кровью увеличивают риск инфицирования, особенно в тех случаях, когда у матери определяется высокая вирусная нагрузка. В этом случае нужно временно прекратить кормление грудью. У женщин с сочетанной HCV-HIV инфекцией, вскармливающих детей грудью, частота инфицирования HCV новорожденных значимо выше, чем при искусственном вскармливании. Для таких женщин действуют рекомендации, разработанные для HIV-инфицированных, запрещающие грудное вскармливание новорожденных.
У ребенка нашли антитела к вирусу. Он болен? Когда и какие нужно делать анализы?
У всех новорожденных от инфицированных HCV матерей в сыворотке крови обнаруживаются материнские anti-HCV, проникающие через плаценту. Материнские антитела исчезают в течение первого года жизни, хотя в редких случаях они могут обнаруживаться до 1,5 лет. Диагноз HCV-инфекции у новорожденных может быть основан на выявлении HCV РНК (первое исследование проводится в период от 3- до 6- месячного возраста), но он должен быть обязательно подтвержден повторным обнаружением HCV РНК (в связи с возможностью транзиторного характера виремии), а также выявлением anti-HCV в возрасте 18 месяцев.
У ребенка ХВГС. Какой прогноз болезни? Нужна ли вакцинация от других гепатитов?
Считается, что у инфицированных в интранатальном и перинатальном периоде детей гепатит С протекает мягко и не приводит к развитию цирроза и гепатоцеллюлярной карциномы (ГЦК). Однако ребенок должен ежегодно проходить обследование для контроля над течением заболевания. В связи с тем, что суперинфекция вирусами гепатита А или В может ухудшить прогноз HCV инфекции, вакцинация от гепатита А и В должна быть проведена у HCV-инфицированных детей.
Прививка от гепатита В и беременность
Можно ли проводить вакцинацию от гепатита В во время беременности, кормления грудью?
Влияние антигенов HBsAg на развитие плода на данный момент до конца не изучено, поэтому при беременности вакцинацию гепатита В нужно проводить лишь при высоком риске инфицирования. Случайное введение вакцины не является показанием к прерыванию беременности. Каких-либо негативных эффектов при вакцинации в период лактации не выявлено, поэтому грудное вскармливание не является противопоказанием к введению вакцины.
Общие рекомендации для беременных, инфицированных HCV и их детей:
— целесообразно исследование уровня HCV-виремии в III триместре беременности у всех беременных, имеющих anti-HCV в сыворотке крови;
— рекомендуется избегать амниоцентеза, наложения электродов на кожу плода, применения акушерских щипцов, а также длительного безводного периода родов, особенно у женщин с высоким уровнем виремии;
— нет оснований для рекомендации планового кесарева сечения с целью снижения риска инфицирования ребенка;
— не рекомендуется запрещать грудное вскармливание новорожденного;
— все дети, у которых диагностирована перинатальная HCV-инфекция, подлежат наблюдению, в том числе дети с непостоянной виремией.
Для женщин, имеющих HCV-HIV коинфекцию, действуют рекомендации, разработанные для HIV-инфицированных:
— обязательное плановое кесарево сечение и запрещение грудного вскармливания.
Порядок наблюдения за детьми, родившимися от матерей с гепатитом С.
Выдержки из основного документа, регулирующего этот вопрос:
ПОСТАНОВЛЕНИЕ от 22 октября г. N 58 ОБ УТВЕРЖДЕНИИ САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИХ ПРАВИЛ СП 3.1.3112-13 ПРОФИЛАКТИКА ВИРУСНОГО ГЕПАТИТА C
7.6. Дети, рожденные от инфицированных вирусом гепатита C матерей, подлежат диспансерному наблюдению в медицинской организации по месту жительства с обязательным исследованием сыворотки (плазмы) крови на наличие anti-HCV IgG и РНК вируса гепатита C. Выявление у таких детей anti-HCV IgG самостоятельного диагностического значения не имеет, так как могут выявляться антитела к вирусу гепатита C, полученные от матери во время беременности. Первое обследование ребенка проводится в возрасте 2 месяцев. При отсутствии в этом возрасте РНК вируса гепатита C проводится повторное обследование ребенка на наличие в сыворотке (плазме) крови anti-HCV IgG и РНК вируса гепатита C в возрасте 6 месяцев. Выявление у ребенка РНК вируса гепатита C в возрасте 2 месяцев или 6 месяцев свидетельствует о наличии ОГС. Дальнейшее обследование ребенка проводится в возрасте 12 месяцев. Повторное выявление РНК вируса гепатита C в данном возрасте свидетельствует о ХГС в результате перинатального инфицирования и последующее диспансерное наблюдение ребенка проводится в соответствии с пунктом 7.4 настоящих санитарных правил. При первичном выявлении РНК вируса гепатита C в возрасте 12 месяцев необходимо исключить инфицирование ребенка в более поздние сроки при реализации других путей передачи вируса гепатита C. При отсутствии РНК вируса гепатита C в возрасте 12 месяцев (если РНК вируса гепатита C выявлялась ранее в 2 или 6 месяцев) ребенок считается реконвалесцентом ОГС и подлежит обследованию на наличие anti-HCV IgG и РНК вируса гепатита C в возрасте 18 и 24 месяцев. Ребенок, у которого не выявляется РНК вируса гепатита C в возрасте 2 месяцев, 6 месяцев и 12 месяцев, подлежит снятию с диспансерного наблюдения при отсутствии у него anti-HCV IgG в 12 месяцев жизни. Ребенок, у которого не выявляется РНК вируса гепатита C в возрасте 2 месяцев, 6 месяцев и 12 месяцев, но выявляются anti-HCV IgG в возрасте 12 месяцев, подлежит дополнительному обследованию на наличие в сыворотке (плазме) крови anti-HCV IgG и РНК вируса гепатита C в 18 месяцев жизни. При отсутствии в возрасте 18 месяцев anti-HCV IgG и РНК вируса гепатита C ребенок подлежит снятию с диспансерного наблюдения. Выявление anti-HCV IgG в возрасте 18 месяцев и старше (при отсутствии РНК вируса гепатита C) может быть признаком перенесенного ОГС в первые месяцы жизни. Диагностика гепатита C у детей, рожденных от инфицированных вирусом гепатита C матерей и достигших возраста 18 месяцев, осуществляется так же, как у взрослых.
7.7. Организации родовспоможения должны осуществлять передачу сведений о детях, рожденных от инфицированных вирусом гепатита C матерей, в детскую поликлинику по месту регистрации (или проживания) для дальнейшего наблюдения.
Источники: https://www.hv-info.ru/gepatit-s/bermennost.html, https://konobeitsev.livejournal.com/20959.html
Комментариев пока нет!
Источник
По статистике, у 3% ставших на учет по беременности женщин диагностируется гепатит С – опасное вирусное заболевание. Но это – не повод отказаться от материнства. Можно ли родить с гепатитом С здорового малыша? Такое часто удается, малыши рождаются здоровыми. Дозировка препаратов, схема лечения мамы зависит от вирусной нагрузки, формы болезни. Методы родов выбирает врач по результатам исследований.
При большой вирусной нагрузке приходится проводить кесарево сечение, чтобы снизить риск осложнений у мамы. Когда можно, противовирусное лечение мамы, решившей рожать, откладывается на послеродовой период, чтобы не навредить плоду.
Особенности беременности при гепатите С
Будущим мамам можно не опасаться диагноза, диагностированного на ранних сроках. Они могут спокойно рожать, категорических запретов вынашивания нет. Если женщина давно лечится, но кровь до конца может быть не санирована, риск передачи возбудителя малышу ничтожна. По результатам анализа на антитела к ВГС врач судит о развитии болезни.
На фоне гормональной перестройки у женщин, готовящихся рожать, снижается иммунитет. Может прекратиться синтез АЛТ и АСТ ( аланиновой и аспарагиновой трансаминазы), вирус активизируется. В таких ситуациях возрастает риск заражения через плацентарный барьер.
Помимо гинеколога женщине, решившей рожать с гепатитом С, нужно посещать инфекциониста. Он решает, можно ли прекратить противовирусное лечение на период вынашивания. Генотип 2,3 – менее опасные разновидности вируса, генотип 1 хуже поддается лечению.
Крайне редко при беременности возникает развитие цирроза и других аутоиммунных осложнений. Многие женщины благополучно рожают здоровых малышей. Недоношенность у инфицированных встречается чаще. Но это не опасно, дети жизнеспособные, догоняют сверстников в развитии.
Передается ли гепатит С от матери плоду во время беременности?
Методы диагностики способны определить внутриутробное заражение. Печеночные тесты околоплодных вод или пупочной крови проводятся в третьем триместре. У родившегося младенца точный диагноз устанавливается только после полутора лет, когда окрепнет иммунная защита. Девочки заражаются внутриутробно в два раза чаще, чем мальчики.
Мнения по поводу влияния возбудителя на формирование плода разделились:
- есть доказательства того, что ребенок развивается нормально;
- диагностируются случаи внутриутробного поражения печени, патологии внутренних органов, аутоиммунные нарушения.
Многое зависит от генетической предрасположенности к тем или иным заболеваниям. С тем, что рожать инфицированным мамам можно, согласны обе стороны. Вероятность заражения вирусом гепатита С зависит от концентрации антител и антигенов. Если присутствуют оба, риск заражения 5,5%. Если в пробах только антитела, то 1,5%.
Для снижения риска передачи возбудителя детям после рождения ставят прививки. От вируса вида С ее не существует, но от вида В, частого спутника НСV вида С, есть. Их можно ставить в первый месяц жизни. Формируется стойкая защита к вирусу, разрушающему печень.
Передается ли гепатит С во время родов?
По данным Всемирной организации здравоохранения, от 3 до 10% младенцев в процессе родовой деятельности инфицируются. Врачи по состоянию вирусоносительниц определяют, могут ли они родить с гепатитом С в общих отделениях. С хронической формой заболевания при низкой концентрации патогена в пробах, если женщина до родов длительное время лечилась, ей можно рожать в обычных условиях.
При небольшой вирусной нагрузке заражение младенца маловероятно, до 0,5%. Мамам можно спокойно рожать. При ВИЧ-инфекциях шанс передачи возбудителя возрастает до 80%. От женщин с наркотической и алкогольной зависимостью детям чаще передается возбудитель. На ранних сроках им следует подумать, рожать или нет. В среднем всего 5% малышей заражаются во время родов.
Как обезопасить ребенка?
Женщины, решившие рожать при гепатите С, к выбору роддома подходят с точки зрения здоровья малыша. Можно ли снизить вероятность заражения малыша? Да, в инфекционных отделениях, специализированных центрах предусмотрена особая тактика родов, когда плод не контактирует с кровью роженицы. Зная инфекционный статус матери, они уделяют ей больше внимания. Возможны два способа разрешения беременности:
- кесарево сечение делается по жизненным показаниям при остром течении гепатита;
- если концентрация НСV в крови матери низкая, ей дают возможность родить самостоятельно.
Грудное вскармливание, если не повреждены соски, не противопоказано, концентрация вируса в молоке незначительная. Ребенку по время кормления передаются иммуноглобулины – защита от вирусов. Вероятность заражения малыша в специализированном роддоме доме по статистике ниже. При выборе медучреждения женщинам, собирающимся рожать, можно это предусмотреть.
Лечение гепатита С во время беременности
Применение препаратов, которыми обычно лечат больных, во время беременности исключено. По данным исследований, противовирусное средство Рибавирин и иммуностимулирующий Интерферон свободно преодолевают плацентарный барьер. Попадая в кровоток плода, пагубно влияют на развитие внутренних органов малыша.
При беременности можно лечиться препаратами нового поколения:
- Телапривит не имеет строгих противопоказаний, его назначают с осторожностью только на ранних сроках.
- Софосбувир – лекарство без побочных эффектов, его принимают беременные, результативность лечения составляет 97%.
Когда беременность выявляется в период курса лечения инфицированной женщины, тактику лечения корректирует инфекционист. В острой фазе болезни необходимо продолжить медикаментозную терапию лекарствами на основе урсодезоксихолевой кислоты, чтобы не было осложнений, грозящим ухудшением здоровья будущей матери. Такие ситуации возникают редко, прием препаратов продолжают только 5% женщин.
Лечение при беременности проводится при строгом соблюдении диеты № 5а по Певзнеру. Исключают все продукты, вызывающие избыточное желчеобразование:
- жареные блюда;
- солености;
- копчености;
- блюда с уксусом,
- алкоголь;
- газированные напитки; крутые яйца;
- бобовые;
- продукты с грубой клетчаткой.
Можно употреблять молочные продукты, нежирные сорта мяса, птицы, рыбы. Рацион обогащают овощами, фруктами (не менее 300 г в день). Соотношение белков, жиров, углеводов: 1:1:5. Женщинам, решившим рожать, пить витаминные отвары, используют народные методы лечения только по рекомендации врача.
Последствия для ребенка и мамы
Главная опасность гепатитной беременности – внутриутробное инфицирование, с HCV рождаются 5% малышей. Часто встречается недоношенность. Женщина может родить раньше срока, если не будет контролировать уровень АЛТ и АСТ, особенно на втором и трем триместрах. Риск недоношенности увеличивается у женщин с ВИЧ.
Можно ожидать других осложнений, о которых предупреждают вирусоносительницу, решившую рожать:
- гипоксия плода (кислородное голодание);
- отсталое физическое развитие малыша.
При хорошем уходе дети могут развиваться нормально. Снизить риск патологий можно, если соблюдать все рекомендации врачей, вовремя проходить промежуточную диагностику.
Источник


